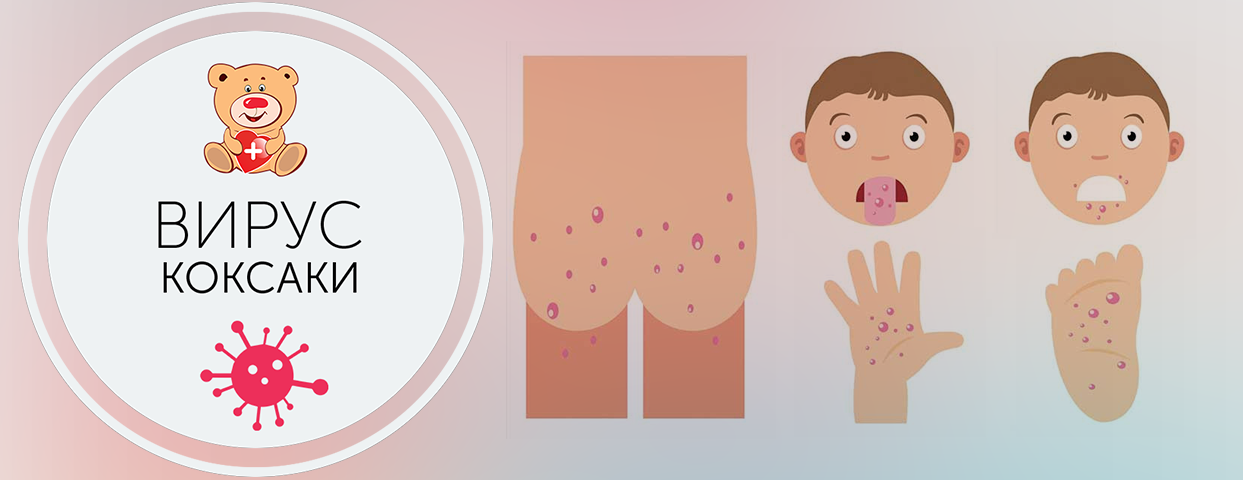
Вирус Коксаки или турецкий грипп
Семейный отдых с детьми на морском курорте. Что может быть лучше для восстановления сил, укрепления иммунитета и восполнения энергии? Увы, но не всегда и не для всех отдых проходит безболезненно. Поговорим о нашумевшем вирусе Коксаки, так называемом турецком гриппе.
Вирус Коксаки является разновидностью энтеровирусной (кишечной) инфекции. Наиболее уязвимы перед болезнью дети до 5 лет.
Признаки заболевания:
температура, поднимающаяся выше 39-40 градусов и не снижающаяся после приема жаропонижающих средств;
сыпь на руках и ногах, слизистых рта, напоминающая аллергическую реакцию. Чаще всего возникает сразу после температуры;
у детей заболевание часто сопровождается головной болью, недомоганием и слабостью, ломотой в мышцах;
возможны рвота и понос.
Заметив подобные симптомы у ребенка, советуем обратиться к педиатру, чтобы исключить возможность осложнений.
Где можно подхватить вирус Коксаки?
Самые благоприятные условия для распространения данного вируса – жаркая погода и влажный климат. Вопреки распространенному мнению, заразиться можно не только в Турции, но и в странах Европы, Азии и даже в России.
Как передается?
Один из основных способов – контактно-бытовой. Не случайно инфекцию называют «болезнью грязных рук». Заразиться можно через предметы, игрушки, немытые фрукты, овощи, воду (питьевую или в бассейне), песок, землю.
Второй способ – воздушно-капельный. При кашле, чихании и даже разговоре частицы вируса попадают на слизистые полости носа, рта здорового человека. Иногда, чтобы заболеть, достаточно проехать с вирусоносителем в лифте.
Вакцины против Коксаки еще нет, поэтому лучший способ защиты – профилактика.
Основные правила:
По возможности планируйте отдых с детьми в начале сезона, когда еще нет сильной жары и вирусы распространены минимально.
Приучите ребенка регулярно мыть руки и пользоваться антисептическими средствами.
Для питья используйте только фильтрованную бутилированную воду.
Минимизируйте пребывание в бассейне, старайтесь купаться только в море.
С осторожностью посещайте детский клуб, развлекательные мероприятия, особенно в «часы пик».
Если ребенок заболел в Турции на отдыхе: инструкция для родителей
Собираясь в путешествие к морю всей семьей, следует действовать по принципу: надейся на лучшее, готовься к худшему. Конечно, никто не хочет думать о том, что дети на курорте могут заболеть, но предусмотреть такой вариант развития событий все же необходимо. Помимо того, что нужно запастись аптечкой и оформить страховку, следует знать, что делать, если заболел ребенок на отдыхе в Турции. Поэтому инструкция с подробными действиями для родителей окажется совсем не лишней.
Почему дети болеют на турецких курортах
Основная причина детских заболеваний в теплых странах кроется в том, что иммунитет малыша еще не полностью окреп и остро реагирует на смену привычной для него обстановки, регулярные солнечно-морские ванны и огромное количество эмоций и новых впечатлений.
Если детский организм не устоял перед болезнью, это может быть вызвано следующими факторами:
Расстройство пищеварения на курорте может настигнуть и взрослого человека, однако от инфекций он защищен лучше, чем ребенок. Детский организм чрезвычайно восприимчив к микробам и бактериям. Самое опасное место на территории отеля – это бассейн. К концу дня вода в нем превращается в смесь, состоящую из косметических средств, хлорки, волос, пота и т.д. Так что одного случайного глотка ребенку бывает вполне достаточно, чтобы подхватить кишечный грипп.
Болезни и их симптомы
Чаще всего родителям приходится сталкиваться с такими симптомами, как жар, рвота, диарея, насморк и кашель, высыпания на коже. При этом нужно помнить о том, что температура у ребенка в Турции может быть вызвана совершенно разными заболеваниями.
К примеру, в последние несколько лет были отмечены частые случаи заражения вирусом Коксаки. Данная инфекция является разновидностью энтеровируса и может проявляться под видом обычного респираторного заболевания, вызывая воспалительный процесс в зеве, верхних дыхательных путях, гортани.
Распространение вируса происходит через бассейны, канализацию и мух. Сопровождается недуг следующими симптомами:
Заражение происходит фекально-оральным или воздушно-капельным путем.
Нередко приходится сталкиваться и с такими опасными возбудителями заболеваний, как ротавирус и менингококковый энтеровирус. Признаки, по которым их можно распознать, мало чем отличаются от описанных выше:
К другим частым заболеваниям на турецких курортах можно отнести:
При этом не стоит забывать, что даже обычная акклиматизация может сопровождаться насморком, общей слабостью, повышением температуры тела, ломотой в мышцах.
Что делать при возникновении заболевания
Самое сложное для родителей в момент болезни ребенка – соблюдать спокойствие и не утратить способность здраво мыслить. На начальном этапе, после того как стало понятно, что ребенок болен, необходимо:
Самый опасный для здоровья вариант дальнейших действий – пытаться лечить ребенка самостоятельно. Этому утверждению можно верить хотя бы потому, что симптомы многих болезней очень похожи. Следовательно, просто сбивать температуру, которая сопровождает практически все вирусные и инфекционные заболевания, будет не самым верным решением.
Если у малыша поднялась температура, появилась сыпь, началась рвота или понос, самым правильным будет обратиться к врачу.
Но сначала нужно решить, будете ли вы платить за услуги из своего бюджета или воспользуетесь страховкой.
Помощь врача на территории отеля практически всегда оплачивается отдельно, вне зависимости от наличия полиса. Однако если вы намерены воспользоваться страховкой, тогда нужно связаться с представителем компании в Турции. Номера телефонов всегда указаны в договоре, и звонить по ним можно круглосуточно. Получив ваш запрос, страховщик начнет поиски врача и больницы. В свою очередь, вам следует, не теряя времени, оказать первую помощь ребенку.
Что нужно сделать в ожидании доктора
Если вопрос касается обычной акклиматизации, в этом случае важно придерживаться привычного для малыша режима дня, следить за его питанием, сократить время пребывания в бассейне и на солнце.
Сложнее обстоят дела, если ребенок заболел ветрянкой в Турции. Очень часто ее путают с вирусом Коксаки. В ожидании педиатра можно дать малышу жаропонижающий препарат и смазать зеленкой точечные высыпания на коже.
При ротавирусной инфекции очень важно не допустить обезвоживания организма. Поэтому до приезда врача следите за тем, чтобы в детский организм поступало достаточное количество воды. Если причиной плохого самочувствия стало отравление, необходимо вызвать рвоту и дать малышу выпить много воды.
Не стоит давать ребенку никаких антибиотиков до тех пор, пока не будет установлен диагноз.
Отправляясь в путешествие с ребенком, родители должны помнить о том, что под рукой у них обязательно должна находиться аптечка, привезенная из дома.
Как вызвать врача
Вызов врача никогда не будет лишним, даже с учетом того, что медицинские услуги в Турции не дешевые. В данной ситуации у туристов есть выбор: вызвать отельного доктора или позвонить в страховую компанию. Как правило, у каждого страховщика имеется список врачей, с которыми он сотрудничает.
Обращение к доктору в отеле будет платным, начиная с его вызова и заканчивая лечением. А вот полис, если случай окажется страховым, покроет все ваши расходы.
Отметив в заявке все симптомы и жалобы, оператор подберет врача, а при необходимости вызовет скорую помощь по адресу вашего размещения. Вполне вероятно, что не все процедуры в больнице будут оплачены страховой компанией, но это лучше, чем оплачивать все самостоятельно.
Как предотвратить заболевания
В последнее время все чаще можно услышать истории, когда семьи приехали из Турции, у ребенка по телу прыщи или другие признаки какого-то заболевания. Чтобы этого не случилось, еще перед выездом необходимо заняться вопросами профилактики различных недугов:
Испортить отдых ребенку полной изоляцией в общении будет большой несправедливостью. Но не теряйте бдительности: если вы увидели болезненно чихающего малыша или взрослого, постарайтесь держаться от них подальше.
Страховка для ребенка
Отдых окажется увлекательным и захватывающим, если предусмотреть все возможные ситуации. И поможет в этом страховой полис, который в обязательном порядке должен покрывать несчастные случаи. Дети проявляют на отдыхе большую активность: в бассейне, в море, на батуте, на детских площадках. А потому всегда существует вероятность ушибов, ссадин и переломов.
Страховка обязательно должна быть расширенной и предусматривать такую ситуацию, как госпитализация.
Дети, подхватившие на курорте ротавирусную инфекцию, редко справляются с ней в условиях отельного номера. Чаще всего им требуется проведение определенных процедур в больнице. Поэтому важно, чтобы условия договора позволяли вам покрыть все расходы за счет страховой компании.
Выводы
Отдых на турецком побережье требует тщательной подготовки, особенно если предстоит путешествие с маленькими детьми. Помимо того, что нужно подготовить аптечку с медикаментами первой необходимости, родители должны позаботиться о страховом полисе и профилактических мерах. Чаще всего малыши подвержены таким заболеваниям, как ОРЗ, ангина, отит, отравление. В последние годы участились случаи заражения вирусом Коксаки. Сложности, связанные с болезнью за границей, обусловлены, прежде всего, дороговизной медицинских услуг и незнакомой обстановкой в целом. Если состояние ребенка вызывает у вас беспокойство, незамедлительно связывайтесь со страховой компанией, которая быстро найдет вам нужного врача.
Акклиматизация у детей
Содержание статьи
Перед поездкой в отпуск с детьми нужно собрать много вещей, определить способ передвижения и подготовиться. Родителям важно помнить, что семейный отдых может омрачить акклиматизация у детей. Это естественная стрессовая реакция детского организма на смену привычного климата, режима и часовых поясов. Хотя это естественный биологический процесс перестройки организма на новые условия, но недомогание или развитие инфекций могут негативно отразиться на состоянии ребенка.
Перед поездкой стоит заранее рассчитать, сколько длится акклиматизация, чтобы спланировать длительность отдыха и подобрать наиболее оптимальное место пребывания.
Причины акклиматизации
Провокаторами акклиматизации считаются:
В детском возрасте стрессовые реакции на различные внешние раздражители более яркие, активные, недостаточно сформирована иммунная защита, поэтому нужно больше времени на то, чтобы адаптироваться к новым условиям. При акклиматизации перестраивается работа иммунной и нервной систем, сердца и сосудов, респираторного тракта.
Первые симптомы и признаки
Чаще всего родители сталкиваются с симптомами акклиматизации у детей на море. Первые признаки проявляются со 2-3 суток с момента приезда.
Родители начинают замечать:
Кроме того, дети капризничают, у них резко меняется настроение, они могут плакать по любому поводу, родители не могут понять, что их беспокоит.
Продолжительность акклиматизации
То, как проявляется и как долго длится акклиматизация, зависит от возраста ребенка и удаленности места отдыха от вашего дома.
В процессе акклиматизации выделяют последовательные этапы:
Особенности проявления у детей разных возрастов
Чем более выраженным будет контраст между климатом дома и на отдыхе, и чем младше ваш ребенок, тем ярче и дольше будут все проявления. Груднички, которые питаются молоком матери, адаптируются относительно легко. Им в этом помогают защитные антитела, а также постоянное наличие полноценного и неизменившегося питания. Возможны проблемы с режимом, но они устраняются за 4-5 дней.
Труднее детям постарше, малыш раннего и дошкольного возраста привыкает к новой обстановке за неделю, младшим школьникам нужно 3-5 дней.
Как избежать акклиматизации
Есть несколько советов, как избежать проблем или сделать их менее выраженными.
При возможности обеспечьте соблюдение примерно того же режима, что был дома (подъем, прием пищи, сон). Если планируется поездка в другой часовой пояс, нужно начать переход на новый режим еще дома, за 1,5-2 месяца до поездки. Каждые 2-3 дня нужно менять график на 15 минут.
Важно обеспечить полноценный питьевой режим. Желательно пить привычную бутилированную воду, чтобы исключить инфекции и изменения метаболизма из-за другого химического состава воды.
В первый день после приезда не нужно отправляться на пляж. Дайте малышу время для отдыха, сна и адаптации к климату. На пляж лучше выходить на 3-4 день, при этом купаться в первые разы не более 15 минут. Для лечения возможных простуд или расстройств пищеварения нужно иметь с собой аптечку с необходимыми медикаментами, которые помогают вам дома.>
Реакклиматизация
Еще один неприятный момент – реакклиматизация, повторное привыкание после отдыха уже к домашним условиям. Организм ребенка перестроился на новый климат и режим, а дома все возвращается к прежней жизни. Поэтому первая неделя после отпуска будет адаптационной. Возможны аналогичные проблемы, хотя в более мягком режиме.
Высокая температура у ребенка. Что делать?
Высокая температура — это защитная реакция организма, которая усиливает иммунный ответ.
В нашем организме за механизм регуляции температуры отвечает отдел головного мозга — гипоталамус.
Эта крошечная область в голове состоит из огромного числа нервных клеток. Они регулируют деятельность сердечно-сосудистой, эндокринной, пищеварительной и выделительной систем человека.
Гипоталамус отвечает за режим сна, бодрствования, голод, жажду, репродуктивную систему, удовольствия, проявление эмоций, социальное взаимодействие и регулирует теплообмен тела.
В норме гипоталамус поддерживает температуру здорового человека в пределах 36-37°C. Через рецепторы на коже он реагирует на холод или жару, а еще на любые изменения температуры крови.
Как только организм атакуют вирусы или бактерии наши клетки выделяют пирогены — вещества, повышающие температуру.
Человека начинает знобить — так мышцы сокращаются в надежде согреться, а сосуды в коже сужаются, чтобы уменьшить потерю тепла.
Именно поэтому повышение температуры как у взрослых, так и у детей сопровождается:
Почему повышается температура?
В передней части гипоталамуса содержатся термочувствительные нервные клетки, которые реагируют на любые изменения температуры крови и импульсы от тепловых/холодовых рецепторов на коже.
Под действием бактерий и вирусов наши клетки выделяют пирогены — вещества, повышающие температуру. Когда центр терморегуляции «решает», что имеется необходимость поддержания более высокой температуры тела, чем обычно, организм начинает «думать», как же этого добиться.
Сделать это можно двумя способами:
1. Повышением теплообразования (постараться согреться).
2. Снижением теплоотдачи (не дать теплу улетучиться из организма).
Далее происходит следующее. Из-за импульсов, бегущих по мышечным волокнам, человека начинает знобить — так мышцы сокращаются в надежде согреться. Одновременно с этим сосудо-двигательный центр получает информацию о том, что необходимо перекрыть потерю тепла. Для этого сосуды в коже «перекрываются» (спазмируются), и теплоотдача уменьшается. Итог: гипоталамус «доволен», что температура тела сохраняется около 39,0°C.
Таким образом получается стандартный лихорадящий ребенок. Он:
Но организм очень тонко устроен — он не даст перегреться до критической отметки. Поэтому при превышении заданной гипоталамусом температуры сосуды на периферии расширяются, потовые железы активируются и теплоотдача увеличивается.
Теперь ребенок краснеет, обильно потеет и старается поскорее сбросить с себя одеяло.
Высокая температура тела будет поддерживаться до тех пор, пока не будет устранена причина ее повышения (инфекция, опухоль и т.д.). После исчезновения причины гипоталамус задает параметры новой нормальной температуры.
Как действовать при температуре?
Прежде всего не волноваться и не спешить сбивать температуру. Важно помнить, что это естественная защитная реакция организма. Иммунная система ребенка начинает активный синтез защитных веществ только при температуре свыше 38,5°C.
Прежде всего нужно оценить самочувствие ребенка в целом, его поведение и внешний вид. Это поможет принять взвешенное решение для дальнейших действий.
Лихорадка — всегда сопровождается другими симптомами.
Независимо от градуса температуры и возраста малыша, существуют симптомы, которые требуют незамедлительного осмотра педиатра:
При проявлении подобных состояний одной жаропонижающей терапии недостаточно. Она может даже навредить. Необходимы своевременный осмотр педиатра и тщательная диагностика.
Важно учитывать возраст ребенка с лихорадкой.
Лучше не откладывать визит к врачу:
Вне зависимости от возраста ребенка необходимо привести на осмотр при следующих симптомах:
Если маме или папе кажется, что с ребенком что-то не так — лучше перестраховаться и как можно скорее пройти осмотр.
Когда необходимо снижать температуру?
1. Ребенок вне зависимости от высоты температуры плохо себя чувствует (основная задача — облегчить его состояние).
2. Ребенок с хроническими соматическими заболеваниями (патологии сердца, легких, мозга или нервной системы).
В случае если ребенок старше 3 месяцев имеет ректальную температуру ниже 38,9°C и при этом хорошо себя чувствует, сбивать температуру нецелесообразно. Важно понимать, что повышение температуры тела — это естественная защитная реакция человеческого организма. Иммунная система начинает активный синтез различных защитных веществ только при температуре около 39°C.
В любом случае, если нет уверенности в необходимости проведения жаропонижающей терапии, следует обратиться за консультацией к педиатру.
Чем снижать температуру?
Важно понимать, что прием жаропонижающих средств направлен на облегчение дискомфорта ребенка. Он не сокращает длительность болезни и не снижает риск развития осложнений.
В домашних условиях детям можно сбивать температуру только двумя препаратами — парацетамолом (с 3 месяцев) и ибупрофеном (с 6 месяцев).
Все жаропонижающие препараты нужно дозировать не по возрасту, а по весу малыша.
Разовая дозировка парацетамола рассчитывается на 10-15 мг/кг веса, ибупрофена 5-10 мг/кг веса.
Если жаропонижающее в виде суспензии ибупрофен (в 5 мл — 100 мг), парацетамол (в 5 мл — 120 мг), то нужно поделить рассчитанное по весу количество в мг на количество препарата в 1 мл.
Ибупрофен можно принимать — 3-4 раза в день, парацетамол — 4-5 раз.
Отметим один важный нюанс. Не стоит сбивать температуру Ибупрофеном ребенку с ветряной оспой (ветрянкой). Этот препарат может привести к более тяжелому течению болезни.
Как давать жаропонижающее?
Существует несколько правил приема жаропонижающих препаратов:
1. Давать жаропонижающее не чаще 5 раз за день.
2. Ребенку младше 3 месяцев не сбивать температуру без осмотра врача.
3. Не давать комбинированные жаропонижающие препараты, например ибупрофен + парацетамол.
4. Внимательно читать этикетки и инструкции к препаратам.
5. Встряхивать флакон перед тем, как давать препарат ребенку.
6. Перед приемом препарата убедиться в правильной дозировке. Малая дозировка приведет к снижению эффективности, а передозировка может вызвать различные побочные эффекты.
7. Не использовать чайную ложку для расчета (разные ложки имеют разную вместимость). Для измерения лучше отдать предпочтение мерной ложке или дозировочному шприцу.
8. Фиксируйте в блокноте, когда и какое количество препарата давали ребенку.
9. Наблюдайте за организмом ребенка — кому-то больше подходит Ибупрофен, а кому-то — Парацетамол.
10. При сбивании температуры не старайтесь достигнуть показателя в 36,6°C. Если после приема жаропонижающего температура упала на 1-1,5°C, и ребенок стал активным и веселым — цель достигнута.
11. Если после приема жаропонижающего температура не снижается — требуется консультация педиатра.
Высокая температура у ребенка
Высокая температура у детей — симптом многих заболеваний, острых и хронических патологий внутренних органов, инфекционных процессов или аллергических реакций.
В ряде случаев он является единственным поводом для обращения к врачу, но чаще болезнь можно определить по дополнительным клиническим признакам. Провести полноценную диагностику в домашних условиях затруднительно, поэтому рекомендуется проконсультироваться со специалистом при появлении первых тревожных симптомов. Клинических институт мозга — это команда опытных профессионалов, многолетний опыт которых позволяет вовремя определить причину лихорадки у ребенка и назначить эффективную схему терапии.
Нормы температуры у детей разного возраста
Измерить температуру тела у детей можно разными способами. Первый из них — в подмышечной впадине, но он не подходит грудничкам и детям младшего возраста. Для них можно воспользоваться ректальным либо оральным методами. Второй предпочтителен, но для него понадобится электронный термометр из пластика, безвредного для ребенка. Стоит также учитывать, что показатели в разных участках отличаются. Так, температура в подмышечной впадине, хоть и указана в большинстве таблиц, на 0,5—1 градус ниже ректальной либо оральной. Кроме того, измерения во рту необходимо проводить за час до приема пищи либо после него, поскольку температура еды может также повлиять на результат.
Показатели нормы изменяются с возрастом. Поскольку обменные процессы у грудничков и детей младшего возраста протекают быстрее, температура у них будет выше. По мере взросления она постепенно снижается и 7 годам уже не отличается от результатов измерения у взрослого человека. Также существуют индивидуальные особенности, которые зависят в том числе от роста, конституции и типа темперамента человека. Усредненные показатели нормы для детей разного возраста представлены в таблице. Они справедливы при измерении температуры в подмышечной впадине.
| Возраст | До 1 года |