Боль в прямой кишке; зуд в прямой кишке, острицы у детей
Прямая кишка беспокоит детей в основном из-за остриц и запоров. Если дефекация вызывает боль, это может привести к запору, а также появлению трещины заднего прохода – болезненного повреждения слизистой прямой кишки, что, в свою очередь, часто усугубляет запор.
У многих детей зуд в прямо кишке вызывают острицы. Зуд в таких случаях усиливается ночью, он беспокоит ребенка не меньше, чем боли, связанные с запором или трещиной заднего прохода. Расчесывание еще больше травмирует кожу и повышает вероятность инфекции.
Обратитесь к врачу, если у ребенка:
Трещина заднего прохода не излечивается без применения средств, способствующих размягчению каловых масс. В результате лечения ребенок перестает бояться боли при дефекации.
ЗАДАЙТЕ СЕБЕ ВОПРОС
Ребенок раздражен и расчесывает область заднего прохода? Зуд усиливается ночью?
В испражнениях иногда можно увидеть маленьких подвижны белых червячков, длиной меньше сантиметра?
Обратитесь к педиатру, который осмотрит ребенка и назначит необходимые анализы. Лечиться должны все члены семьи (см. «Лечение остриц» в конце данной статьи).
Ребенок испытывает боль при дефекации и несколько минут после нее? На туалетной бумаге, в кале свежая кровь?
Трещина заднего прохода
Приведите ребенка на прием к педиатру, который осмотрит ребенка и подтвердит диагноз. Как правило, трещина заднего прохода появляется, если каловые массы слишком плотные. Лечение включает средства, способствующее размягчению каловых масс. В результате ребенок перестает бояться боли при дефекации, которая усугубляет задержку стула
У ребенка болезненная красная сыпь в области ануса
Воспаление кожи вокруг заднего прохода, вызванное стрептококковой инфекцией (перианальный дерматит)
Запишитесь на прием к педиатру, который осмотрит ребенка и при необходимости назначит лечение (возможно назначение антибиотиков). После дефекации промывайте область заднего прохода чистой водой и наносите цинковую или назначенную врачом мазь
У ребенка кровотечение из прямой кишки, боль? Общее состояние не нарушено, он активен?
Полипы кишечника; Меккелев дивертикул; Мешковидный отросток подвздошной кишки
Обратитесь к педиатру, который осмотрит ребенка и при необходимости направит к другому специалисту
Прямая кишка выступает из анального отверстия после дефекации? При дефекации сильно напрягается? У ребенка хроническое серьезное заболевание, например, кистофиброз?
Выпадение прямой кишки
Если ребенку не больно, осторожно попытайтесь вправить кишку на место пальцем в стерильной перчатке или обернув его туалетной бумагой. Затем обратитесь к педиатру. Если ваша попытка вызывает боль или есть кровотечение, немедленно обратитесь к педиатру.
У ребенка странная походка, боль в области прямой кишки? Он отказывается пойти на горшок?
Инородное тело в прямой кишке (ребенок из любопытства может сам его ввести)
Приведите ребенка на прием к педиатру, который осмотрит ребенка и выявит инородное тело. Если оно большое, с острыми краями, педиатр направит ребенка к другому специалисту
У ребенка боль, припухлость, покраснение в области ануса?
Перианальный абсцесс/свищ; болезнь Крона
Обратитесь за консультацией к педиатру, который осмотрит ребенка и решит, какое необходимо лечение
Лечение остриц
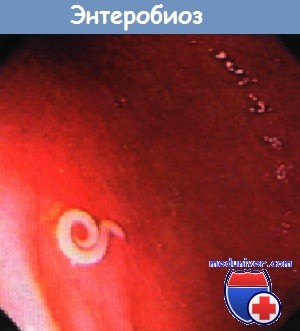
Острицы могут появиться у человека любого возраста, уровня образования и благосостояния. Особенно часто встречаются у детей, легко передаются от ребенка к ребенку в детских садах, школах. Острицы сильно беспокоят, но не могут причинить серьезного вреда здоровью, хотя иногда переносят бактерии из прямой кишки в половые пути девочки, вызывая вульвовагинит. Яйца остриц, которые могут находиться под ногтями, на одежде и белье, в домашней пыли, попадают в рот, затем в желудок. Там они вскрываются, и личинки перемещаются в тонкую кишку, где созревают и маленьких подвижных белых червячков длиной меньше сантиметра. Ночью женские особи откладывают яйца на кожу в области заднего прохода. Это вызывает зуд, ребенок расчесывает кожу, яйца попадают ему под ногти – так повторяется цикл заражения.
Когда у ребенка зуд, он раздражителен и плохо спит. Для диагностики врач может приложить липкую ленту к области заднего прохода и обнаружить на ней яйца глистов.
Для излечения от остриц необходим короткий курс лечения. Поскольку повторное заражение не редкость, лечение иногда нужно повторять. Для обеззараживания одежды и белья необходимы стирка, кипячение и проглаживание.
У ребенка чешется в заднем проходе чем лечить
Как только вы заметите, что ваш ребенок стал плохо спать по ночам и часто чешет около заднего прохода, внимательно осмотрите его калу. Самой распространенной причиной зуда в заднем проходе у детей являются глисты, а по-научному гельминты. Если в испражнениях у ребенка заметите белых червячков, то нужно принять срочные меры к их уничтожению. Не стоит верить утверждениям, что глистами заражаются только дети из неблагополучных семей, где уделяют мало внимания соблюдению правил гигиены. Подхватить паразитов ребенок может где угодно, яйца глистов могут попасть в детский организм во время игры на улице, в садике или езды на транспорте. Стоит ему прикоснуться поручня на транспорте или поиграть с другими детишками, а затем дотронуться до рта, так сразу он уже может стать носителем паразита.
На сегодняшний день глисты представляют серьезную проблему. От них страдают около 80% детей дошкольного возраста и каждый второй ребенок, старше 7 лет. Разновидностей глистов множество, но в наших широтах чаще всего дети заражаются острицами и аскаридами. Заражение остальными видами паразитов, например, кишечной угрицей, некатором, анкилостомой, трихинеллой, может произойти только тогда, если ребенок ест сырое мясо или пьет воду из лужи. Кроме того, подцепить одного из экзотических паразитов можно в жарких странах во время отдыха.
Яйца остаются на белье и вещи хозяина, попадают под его ногти во время расчесывания области заднего прохода, в результате чего ребенок заражается острицами снова и снова. В запущенных случаях в кишечнике ребенка может обитать до несколько тысяч остриц, что непременно приводит к резкому ухудшению его состояния. Но в большинстве случаях наличие остриц у ребенка родители замечают в начале заражения ими, когда в кишечнике ребенка паразитируют только несколько десятков особей.
Ярким симптомом заражения ребенка острицами является зуд в области заднего прохода во время сна, чаще всего за 5-6 часов до рассвета. Именно в это время самки вылезают отложить яйца, чтобы остаться незамеченными. Движение остриц вызывает зуд и дискомфорт у спящего ребенка, и он непроизвольно почесывает зудящие места. Поэтому лечение остриц у детей обязательно включает ношение плотных облегающих трусиков. Если остриц у ребенка мало, то бывает достаточно регулярное удаление их, не дав им возможности отложить яйца. В более сложных случаях надо обратиться к врачу, который назначит всей семьи противогельминтовые препараты: пирантел, мебендазол, альбендазол или левазимол. После приема этих лекарств ребенок быстро избавляется от паразитов.
Яиц аскарид больше всего в навозе, в речной воде и колодцах, расположенных близко от уборных. Поэтому чаще всего аскариды выявляются у детей, живущих в деревенской местности. Обнаружить аскариды довольно сложно, в испражнениях увидеть их невозможно, анализ кала также редко дает возможность их выявить. Но если ребенок жалуется на боли в животе, плохо спит и ест, то обязательно надо обратиться к врачу и пройти обследование. Если не выводить аскариды из организма, то они могут там прожить несколько лет и достичь больших размеров. Известны случаи, когда они переселяются в мозг, легкие, печень и почки, что приносит много вреда здоровью ребенка.
Обитание в кишечнике ребенка одной аскариды может пройти без всяких осложнений, ведь она не обзаведется потомством и через годик сама может покинуть своего хозяина. Конечно, увидеть в своих испражнениях толстого червя длиною более 15 см для детей становится большим стрессом, но это не самое страшное.
Угрозу здоровью ребенка представляет большое количество яиц, которое он проглотил. В этом случае в маленьком кишечнике вырастают сразу десяток аскарид, которые оплодотворяют друг друга и быстро размножаются. Сегодня для лечения аскарид существует большое количество препаратов, но чаще всего назначают пирантел и вермокс. Все противогельминтовые препараты следует принимать только по назначению врача.
Зуд анального отверстия у детей
Зуд анального отверстия у детей – явление достаточно распространенное. Вызвать его могут такие факторы как грибковые, вирусные или бактериальные заболевания, а также аллергия и многие другие внешние раздражители.
Следует отметить, что у детей разного возраста этот симптом может проявляться по-разному. Дети старшего возраста могут сами пожаловаться на неприятные ощущения, младшего – расчесывать перианальную область. У детей до года такой симптом может вызывать беспокойство без четкого указания на беспокоящую проблему. В этом случае опираться приходится на сопутствующие факторы: покраснение и отечность слизистой возле анального отверстия.
Наиболее распространенные причины зуда анального отверстия у детей
Для каждого возраста характерны соответствующие ему заболевания, поэтому педиатр или детский проктолог, если потребуется его консультация, проверяют в первую очередь наиболее вероятные причины зуда в анальном отверстии у ребенка. К ним относятся:
Перечисленные факторы приводят чаще всего к появлению зуда в анальном отверстии у детей. В то же время, возможны и другие заболевания, к примеру, псориаз или проявление диабет. Но подобные причины достаточно редки, чаще всего причины более банальны и обнаруживаются уже на ранних стадиях заболевания. Это позволяет начать лечение заболевания сразу же после обращения, а значит – избавить ребенка от этого неприятного ощущения.
Куда обращаться при зуде в анальном отверстии у детей?
В большинстве случаев диагностикой и контролем лечения подобных заболеваний занимается педиатр, которые наблюдает ребенка, но в некоторых случаях он назначает консультацию узкого специалиста – проктолога.
И очень удобно, что сейчас можно вызвать проктолога на дом для проведения обследования и подбора лечения. Найти же клинику, которая предлагает подобные услуги, можно на сайте сервиса «Ваш Доктор».
Полезная информация по теме:
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Перианальный дерматит
Перианальный дерматит — воспаление кожи вокруг ануса, проявляющееся краснотой, отечностью, болезненностью и зудом. Перианальный дерматит может иметь контактную, аллергическую, бактериальную или грибковую природу, возникать на фоне энтеробиоза, воспалительных заболеваний кишечника, геморроя, анальной трещины. В диагностике заболевания основное значение имеет определение его этиологии путем микроскопического исследования и бакпосева мазка или соскоба перианальной области. Лечение проводится в соответствии с установленной причиной перианального дерматита.
Общие сведения
Перианальный дерматит встречается у людей любого возраста от новорожденных до стариков. У детей грудного возраста он, подобно пеленочному дерматиту, часто связан с нарушением правил ухода за кожей младенца. У взрослых перианальный дерматит нередко возникает на фоне патологии толстого кишечника и прямой кишки, нарушения кишечной микрофлоры, других заболеваний анальной области. Так около 6,5% пациентов с кандидозным дисбактериозом кишечника страдают перианальным дерматитом кандидозной этиологии. В связи с эти диагностикой и лечением перианального дерматита занимается не только дерматология, но и проктология.
Причины развития перианального дерматита
Перианальный дерматит может быть вызван нарушением гигиены или раздражающим воздействием на анальную область. К появлению дерматита может привести длительная диарея, негативное действие на кожу синтетического нижнего белья или моющего средства, оставшегося на белье после стирки. Недержание кала при выпадении прямой кишки или ее опухолевом поражении также может стать причиной перианального дерматита.
При таких воспалительных заболеваниях, как язвенный колит, болезнь Крона, колит, проктит, парапроктит, воспалительный процесс из кишечника может распространиться на кожу перианальной области. Появление перианального дерматита возможно при энтеробиозе, дисбактериозе, геморрое. Повреждения кожи в области ануса (анальная трещина, расчесы при анальном зуде) способствуют ее инфицированию с развитием дерматита бактериальной или грибковой этиологии.
Существует абсцедирующая фистулезная форма перианального дерматита, которая развивается при долговременной езде на машине или верхом из-за внедрения обломанных волос в кожу перианальной области. Данная форма получила название «болезнь джипа».
В возникновении перианального дерматита не последнюю роль играет состояние макроорганизма. Склонность к аллергическим реакциям способствует развитию контактного дерматита анальной области. Снижение иммунитета и барьерной функции кожи приводит к легкому проникновению в нее инфекционных агентов с развитием дерматита стафило-, стрептококковой, кандидозной или другой природы. К такому механизму возникновения перианального дерматита склонны новорожденные и люди пожилого возраста, пациенты с различными иммунодефицитными состояниями, после длительной антибиотикотерапии, лечения кортикостероидами, ВИЧ-инфицированные.
Симптомы перианального дерматита
Основные проявления, общие для всех видов перианального дерматита, — это воспалительные изменения кожи анальной области: покраснение, болезненность, отечность. Часто выражен зуд, усугубляющий течение заболевания из-за постоянного травмирования кожи при расчесывании.
Перианальный дерматит бактериального генеза характеризуется появлением на фоне гиперемии пустул и пузырьков с гнойным содержимым. Такой дерматит может сопровождаться мокнутием, эрозированием и образованием корок. Для грибкового дерматита типичны фестончатые края области воспаления, белесоватый налет, шелушение, расположение пустул и пузырьков по периферии воспалительного очага. Аллергический дерматит сопровождается сильным зудом, образованием папул с серозным содержимым, при вскрытии которых возникают эрозии.
Абсцедирующая фистулезная форма перианального дерматита (болезнь джипа), проявляется мелкими рецидивирующими абсцессами с образованием в складках ануса коротких свищевых ходов. При заболеваниях кишечника проявления перианального дерматита сочетаются с нарушением стула (запоры, поносы), болями в животе или прямой кишке (прокталгия), выделениями из ануса слизистого, гнойного или кровянистого характера.
Диагностика перианального дерматита
Пациенты с воспалительными изменениями кожи перианальной области чаще всего приходят на консультацию дерматолога или проктолога. Врач проводит опрос, направленный на выявление симптомов и причин заболевания, а также сопутствующей патологии кишечника. Осмотр анальной области позволяет определить не только состояние кожи, но и обнаружить наличие трещин, геморроидальных узлов, выпадения прямой кишки.
Лечение перианального дерматита
Терапия перианального дерматита эффективна лишь в том случае, если она осуществляется в соответствии с его этиологией. Важное значение имеет соблюдение гигиены анальной области, ношение хлопчатобумажного мягкого белья, не вызывающего сдавления, трения или раздражения пораженной области. Для облегчения зуда назначают прием внутрь антигистаминных средств: лоратадина, хлоропирамина, клемастина, мебгидролина.
Местное лечение перианального дерматита проводится с применением декспантенола, мазей с цинком и антисептиками, ванночек с ромашкой, чередой, корой дуба. При бактериальном поражении гнойные пустулы вскрывают и обрабатывают растворами анилиновых красителей (синька, зеленка, фукарцин), назначают антибактериальные мази. Терапию грибкового дерматита проводят местными противогрибковыми мазями.
При выявлении энтеробиоза проводят лечение антигельминтными препаратами: пиперазином, пирантелом, мебендазолом, альбендазолом, орнидазолом. Наличие дисбактериоза и других заболеваний кишечника является показанием для лечения у гастроэнтеролога или проктолога.
Клиническая картина аскаридозa и энтеробиозa у детей на современном этапе
В чем заключаются трудности диагностики гельминтозов? Какова терапия гельминтозов? На фоне глобальных экологических изменений, широкого применения иммунных, антибактериальных и прочих лекарственных препаратов, частых нарушений адаптационных процессов
В чем заключаются трудности диагностики гельминтозов?
Какова терапия гельминтозов?
На фоне глобальных экологических изменений, широкого применения иммунных, антибактериальных и прочих лекарственных препаратов, частых нарушений адаптационных процессов (болезни адаптации), постоянного стресса, повышения уровня образованности и культуры населения многие давно известные заболевания человека изменили свою клиническую картину. Некоторые симптомы практически перестали встречаться, другие, наоборот, стали выходить на первый план. Это относится и к заболеваниям, вызываемым гельминтами, в частности, круглыми паразитическими червями (нематодами). В умеренном поясе наиболее широко распространенные нематоды — аскарида и острицы.
Гельминты могут вызывать нарушения функции желудочно-кишечного тракта (ЖКТ), быть причиной аллергических (или псевдоаллергических) реакций или усугублять их, вызывать интоксикацию, а также быть фактором, ослабляющим иммунитет [2]. В настоящее время редко встречаются случаи массивной инвазии, когда диагностика не вызывает затруднений, а клубки гельминтов вызывают обтурации кишечника, — значительно чаще гельминты стали являться причиной развития аллергических проблем. При этом гельминтозы относятся к тем заболеваниям, которые трудно диагностировать в связи с объективными и субъективными трудностями (длительные периоды отсутствия яйцекладки, возможность отсутствия среди паразитирующих особей самок, вероятность технических ошибок). Поэтому важно знать клиническую картину данных заболеваний, чтобы иметь возможность назначать углубленное обследование или эффективную терапию по совокупности косвенных признаков, даже не имея прямых доказательств наличия гельминтоза.
С целью оценить клиническую картину при нематодозах проанализированы жалобы, анамнез и результаты осмотра 150 детей, у которых были обнаружены аскариды (116 детей), острицы (27 детей), аскариды и острицы (7 детей). Гельминты выявлены стандартными методами: обнаружение яиц аскарид в фекалиях методом мазка или яиц остриц в соскобе на энтеробиоз, а также визуальное обнаружение аскарид или остриц в фекалиях, рвотных массах или при оперативном или эндоскопическом вмешательстве в брюшной полости или в области прямой кишки [3].
Среди детей было 67 мальчиков, 83 девочки. Распределение по возрасту представлено в табл. 1. Преобладали дети младшего дошкольного возраста (от одного до трех лет), их количество составило 63%. Именно в этом возрасте — наибольшие эпидемиологические предпосылки появления нематодозов.
У 150 детей с доказанными инвазиями аскаридами и/или острицами отмечались следующие клинические проявления.
У 107 детей (71,3%) были аллергические проблемы: кожные высыпания, диатез, атопический дерматит, нейродермит — у 99 (66%), из них у 18 эти проблемы носили периодический характер, у двух детей, кроме кожных высыпаний, отмечались конъюнктивиты; у десяти (6,7%) отмечалась доказанная пищевая аллергия на какие-то продукты с высоким уровнем специфических IgE в сыворотке крови; у шести детей (4%) отмечался астматический компонент или был установлен диагноз бронхиальная астма.
У 113 детей (75,3%) отмечались нарушения функции желудочно-кишечного тракта: неустойчивый стул, непереваренный стул, наличие в кале «зелени», слизи — у 66 (44%); запоры или склонность к запорам — у 55 (36,7%), у 17 детей (11,3%) отмечался неустойчивый стул со склонностью к запорам, т. е. периоды нормального или разжиженного стула чередовались периодами запоров; метеоризм, проявляющийся повышенным газообразованием, вздутием живота, урчанием, отрыжками, проявлялся у 30 детей (20%); тошнота, рвота, регургитация отмечались у 29 детей (19,3%).
У 60 (40%) детей, которые по возрасту могли пожаловаться на боли в животе, отмечался болевой абдоминальный синдром: чаще всего отмечались так называемые «летучие боли», которые возникали независимо от еды, периодически, как правило, без конкретной локализации или локализованные вокруг пупка (в параумбиликальной зоне). Такие боли проходили сами по себе без медикаментов или на фоне приема сорбентов, спазмолитиков, некоторым детям нужно было какое-то время полежать; болевой синдром такого характера отмечался у 54 детей (36%). У восьми детей (5,3%) боли в животе носили постоянный характер, часто были связаны с едой (возникали после еды), были интенсивными, часто требовали медикаментозного лечения и госпитализации для исключения острой хирургической патологии; одному ребенку была проведена по этому поводу аппендэктомия, и в аппендиксе с катаральными изменениями обнаружены аскариды; у двух детей отмечался болевой абдоминальный синдром обоих типов.
У 66 детей (44%) отмечались нарушения аппетита: у 54 (36%) аппетит был чаще снижен или избирательный; у 12 (8%) — повышен (ребенок постоянно хочет есть). Часто на вопрос об аппетите родители отвечали «когда как», т. е. были периоды нормального аппетита и снижения или повышения аппетита. В оценке данного показателя не обходится без большой доли субъективности, т. к. родители по-разному оценивают аппетит своих детей.
Бруксизм (скрежетание зубами) — симптом, который часто связывается с глистными инвазиями, но фактически является неспецифическим признаком интоксикации центральной нервной системы и может сопровождать любые хронические интоксикации — отмечался у 25 детей (16,7%).
Нарушения ночного сна отмечались у 81 ребенка (54%): беспокойство к вечеру, затруднения засыпания — у 15 детей (10%); беспокойный ночной сон (вскрикивания, постанывания, метания во сне, пробуждения, плач, бессонница, кошмарные сновидения) — у 76 (50,7%). Некоторые родители старших детей затруднялись охарактеризовать ночной сон ребенка, т. к. ребенок спит в другой комнате. Проблемы с засыпанием и ночным сном — важный симптом глистных инвазий, т. к. известно, что кишечные нематоды (в том числе аскариды и острицы) часто активизируются именно ночью.
У 54 детей (36%) отмечались зуд и/или покраснения в области заднего прохода (анальная эскориация) — у 43 детей (28,7%); зуд — у 38 (25,3%); оба симптома — у 27 (18%). Анальная эскориация и зуд считаются симптомами энтеробиоза (острицы), но при этом из 54 детей, у которых отмечались данные симптомы, энтеробиоз был доказан у 17 детей (31,5% от числа детей с этими симптомами). У других 37 детей (68,5% от числа детей с данными симптомами) было доказано наличие аскаридоза, но ни визуально, ни в анализах не были обнаружены острицы. Это может свидетельствовать либо о том, что в данных случаях присутствовали острицы, которые не были диагностированы, т. е. гельминтоз был смешанным, либо о том, что анальная эскориация и зуд — симптомы, характерные не только для энтеробиоза, но и аскаридоза.
У 29 детей (19,3%) отмечались признаки общего ослабления иммунитета: часто или длительно болеющие дети (по общепринятой классификации Monto J. et al., 87) — 18 детей (12%); рецидивирующие стоматиты, гингивиты отмечались у 13 детей (8,7%); кариес зубов — у шести (4%); рецидивирующие гнойные заболевания кожи или слизистых — у трех (2%).
У 15 детей (10%) имелись результаты исследования иммунного статуса по крови: у 13 детей было снижено количество Т-клеток; у всех 15 детей было снижено количество Т-хелперов, причем у шести из них — существенно; у 12 детей было снижено хелперно-супрессорное соотношение; у семи детей отмечалось снижение уровня IgA (секреторный иммуноглобулин), в том числе у трех — существенное, у остальных же восьми детей уровень IgA в сыворотке крови был либо нормальным, либо повышенным; у шести детей отмечалось снижение количества лимфоцитов, в том числе у одного ребенка была выраженная лимфо- и нейтропения. Эти результаты подтверждают известные данные о том, что аскариды и острицы угнетающе влияют на функции иммунитета, а также что у людей с ослабленным иммунитетом большая вероятность появления гельминтоза [1].
У 49 детей (32,7%) отмечались различные симптомы, которые также можно связать с воздействием гельминтов на организм: «географический» язык — у 12 детей (8%); отставание в физическом развитии, недостаточная прибавка в весе или похудание за какой-то период времени — у 21 ребенка (14%); болезненный вид (синева под глазами, бледность) выявлен при осмотре у семи детей (4,7%); неприятный запах изо рта, особенно по утрам, отмечался у десяти детей (6,7%); повышенная утомляемость, астенический синдром — у восьми детей (5,3%); эмоциональная лабильность, капризность, раздражительность ребенка — у четырех (2,7%), причем этот показатель субъективен, как и оценка родителями аппетита; гиперсаливация — еще один симптом, который обычно ассоциируют с гельминтозами, отмечался у трех детей (2%); различные проявления гиповитаминозов, в том числе рахит — у пяти детей (3,3%). Нередко при осмотре выявлялись изменения кожного покрова в виде «гусиной кожи».
У большинства детей отмечалось более одного симптома. Обобщенные данные по клинической картине представлены в табл. 2.
Терапия во всех случаях состояла из двух этапов: сначала — антигельминтная терапия, причем назначались два разных препарата (декарис и вермокс) с интервалом три — пять дней между ними, чтобы максимально охватить различные стадии жизни гельминтов; через некоторое время после антигельминтной терапии — препараты для микробиологической и функциональной коррекции. Соответственно оценивались результаты противоглистной терапии, результаты всего лечения, а также катамнез в течение шести месяцев после терапии. В большинстве случаев улучшение наступало быстро в процессе лечения. У 36 детей только после антигельминтной терапии существенно уменьшились или полностью исчезли аллергические проявления, у 39 детей после первого этапа терапии нормализовалась работа ЖКТ, у 41 ребенка сразу прекратились боли в животе, по остальным симптомам также наступало улучшение после противоглистных препаратов. Это подтверждает то, что симптомы были вызваны наличием гельминтов.
У 92 детей после всего лечения не было никаких жалоб; о 37 нет данных об изменениях состояния в процессе и после лечения; у 16 детей эффект был неполным, т. е. какие-то симптомы сохранялись и после окончания лечения; у четырех детей эффект от терапии оказался нестойким, поскольку возникли рецидивы после окончания лечения; у трех детей эффекта от терапии не было.