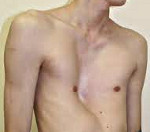
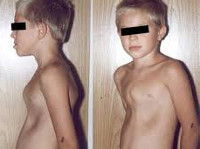
У грудничка ребра с одной стороны выпирают больше чем с другой
Почему у ребенка выпирают нижние ребра
Если у ребенка торчат ребра и появляются другие признаки возможного патологического процесса, требуется проведение диагностики. При необходимости врач может назначить лечение. Деформация или асимметрия грудной клетки в детском возрасте может быть результатом различных заболеваний.
Причины выпирающих ребер
Если выпирают ребра у грудничка или у ребенка постарше, это свидетельствует о возможных изменениях в организме. Некоторые из них требуют проведения лечения. Условно все провоцирующие факторы можно разделить на несколько групп:
Чтобы выяснить причину изменений, важно обращать внимание на другие клинические проявления, которые могут указывать на происхождение физиологического или патологического процесса.
Физиологические причины
Изменение формы реберной дуги и всей грудной клетки в целом может быть результатом воздействия нескольких естественных причин:
Физиологические причины не требуют проведения терапевтических мероприятий. Обычно их ребенок «перерастает». Отклонением являются индивидуальные особенности строения и формы грудной клетки, которые остаются на всю жизнь.
Изменения со стороны опорно-двигательной системы
Патологические изменения структур скелета грудной клетки, связок, сухожилий, суставов и мышц развиваются вследствие воздействия следующих провоцирующих факторов:
Выпирание ребер, которое развивается вследствие патологических факторов со стороны опорно-двигательного аппарата, часто не несет непосредственной угрозы для здоровья ребенка. Но с течением времени деформация грудной клетки может вызывать нарушение функционального состояния органов, включая сердце и легкие, что обязательно отобразиться на всем организме.
Метаболические нарушения
На фоне недостаточного количества витамина Д в организме ребенка нарушается метаболизм минеральных тканей. Соли кальция и фосфора в недостаточном количестве поступают в костную ткань, что отображается на росте костей. Выраженная клиническая форма рахита сопровождается формированием специфических костных наростов на ребрах, которые можно выявить в возрасте от 4 до 6 месяцев, обычно в части, где происходит соединение с грудиной хрящевыми концами. Также деформируется грудная клетка, могут выпячиваться ребра.
Заболевания внутренних органов
Патологии органов грудной клетки, брюшной полости сопровождаются появлением других клинических симптомов, на которые обращают внимание для выяснения причин искривления.
Сопутствующие симптомы
В зависимости от причины изменений ребра у ребенка могут выпирать по-разному. Чтобы ориентировочно установить провоцирующий фактор, обращают внимание на следующие дополнительные особенности:
Диагностические методы
Для объективной диагностики нужно делать визуализацию структур опорно-двигательной системы и внутренних органов. Она включает рентгенологическое исследование, компьютерную томографию с послойным сканированием тканей. Если нарушается функциональное состояние органов, назначают лабораторные исследования.
На основании всех результатов диагностики врач делает заключение о характере изменений. Он решает, нужно ли их исправлять, и как лучше это сделать. Диагностикой и лечением проблем с осанкой занимается врач детский ортопед. В случае нарушения функционального состояния других органов и систем подключаются медицинские специалисты других областей.
Деформации грудной клетки у детей
Деформации грудной клетки у детей – врожденное или рано приобретенное искривление грудины и сочленяющихся с ней ребер. Деформации грудной клетки у детей проявляются видимым косметическим дефектом, нарушениями со стороны деятельности дыхательной и сердечно-сосудистой систем (одышкой, частыми респираторными заболеваниями, быстрой утомляемостью). Диагностика деформации грудной клетки у детей предполагает проведение торакометрии, рентгенографии (КТ, МРТ) органов грудной клетки, позвоночника, грудины, ребер; функциональных исследований (ФВД, ЭхоКГ, ЭКГ). Лечение деформации грудной клетки у детей может быть консервативным (ЛФК, массаж, ношение наружного корсета) или хирургическим.
Общие сведения
Деформации грудной клетки у детей – патологическое изменение формы, объема, размеров грудной клетки, приводящее к уменьшению грудино-позвоночного расстояния и нарушению положения внутренних органов. Деформации грудной клетки встречаются у 14% населения; при этом у детей (преимущественно у мальчиков) врожденные аномалии диагностируются с частотой 0,6-2,3%. Деформации грудной клетки у детей представляют собой косметический дефект, могут вызывать функциональные проблемы со стороны дыхания и сердечной деятельности, причинять психологический дискомфорт ребенку. Эти обстоятельства неблагоприятно сказываются на гармоничном развитии детей и их социальной адаптации. Проблема деформаций грудной клетки у детей является актуальной для торакальной хирургии, детской травматологии и ортопедии, детской кардиологии, детской психологии.
Причины деформаций грудной клетки у детей
По времени развития и воздействующим причинным факторам различают врожденные и приобретенные деформации грудной клетки у детей. Врожденные деформации могут быть обусловлены генетическими причинами или возникать в результате нарушения развития скелета (грудины, ребер, позвоночника, лопаток) во внутриутробном периоде.
Наследственные деформации грудной клетки в определенных семьях возникают у детей в 20-65% случаев. В настоящее время известно множество синдромов, одним из компонентов которых служат пороки грудино-реберного комплекса. Наиболее распространенным среди них является синдром Марфана, характеризующийся астеническим телосложением, арахнодактилией, воронкообразной и килевидной деформацией грудной клетки, расслаивающейся аневризмой аорты, подвывихом и вывихом хрусталиков, биохимическими изменениями обмена гликозаминогликанов и коллагена. В основе формирования наследственных деформаций грудной клетки у детей лежит дисплазия хрящевой и соединительной ткани, развивающаяся в результате различного рода ферментативных нарушений.
Причины возникновения ненаследственных (спорадических форм) пороков передней грудной стенки неизвестны. К этому могут приводить любые тератогенные факторы, действующие на развивающийся плод. Наиболее часто врожденные деформации грудной клетки у детей обусловлены неравномерным ростом грудины и реберных хрящей, патологией диафрагмы (короткие мышечные волокна могут втягивать грудину внутрь), патологией развития хрящей и соединительной ткани.
Приобретенные деформации грудной клетки у детей, как правило, развиваются в результате перенесенных заболеваний костно-мышечной системы – рахита, туберкулеза, сколиоза, системных заболеваний, опухолей ребер (хондром, остеом, экзостозов), остеомиелита ребер и др. В ряде случаев приобретенная деформация грудной клетки вызывается гнойно-воспалительными заболеваниями мягких тканей грудной стенки (флегмоной) и плевры (хронической эмпиемой), опухолями средостения (тератомой, нейрофиброматозом и т.д.), травмами и ожогами грудной клетки, эмфиземой легких. Кроме этого, деформации грудной клетки у детей может являться следствием неудовлетворительных результатов торакопластики, срединной стернотомии по поводу врожденных пороков сердца.
Классификация деформаций грудной клетки у детей
По виду деформации грудной клетки у детей могут быть симметричными и асимметричными (правосторонними, левосторонними). Среди врожденных деформаций грудной клетки у детей в педиатрии чаще встречаются воронкообразная грудь (pectus excavatum) и килевидная грудь (pectus carinatum). К редким врожденным деформациям грудной клетки (около 2%) относятся синдром Поланда, расщелина грудины и др.
Воронкообразная деформация грудной клетки у детей («грудь сапожника») составляет порядка 85-90% врожденных пороков развития грудной стенки. Ее характерным признаком служит различное по форме и глубине западение грудины и передних отделов ребер, сопровождающееся уменьшением объема грудной полости, смещением и ротацией сердца, искривлением позвоночника.
Выраженность воронкообразной деформации грудной клетки у детей может носить 3 степени:
Килевидная деформация грудной клетки («голубиная», «куриная» грудь) у детей встречается реже, чем воронкообразная; при этом 3 из 4-х случаев аномалии приходятся на мальчиков. При килевидной грудной клетке ребра присоединяются к грудине под прямым углом, «выталкивая» ее вперед, увеличивая передне-задний размер грудной клетки и придавая ей форму киля.
Степени килевидной деформации грудной клетки у детей включают:
Приобретенная деформация грудной клетки у детей подразделяется на кифосколиотическую, эмфизематозную, ладьевидную и паралитическую.
Симптомы деформаций грудной клетки у детей
Своей наибольшей выраженности воронкообразная деформация грудной клетки достигает у детей школьного возраста. При осмотре определяется уплощенная грудная клетка с приподнятыми краями ребер, опущенные надплечья, выпяченный живот, грудной кифоз, боковые искривления позвоночника. «Парадокс вдоха» заметен при глубоком дыхании. Дети с воронкообразной деформацией грудной клетки имеют пониженную массу тела, бледные кожные покровы. Характерны низкая физическая выносливость, одышка, потливость, тахикардия, болевые ощущения в области сердца, артериальная гипертензия. Вследствие частых бронхитов у детей нередко развивается бронхоэктатическая болезнь.
Дети-школьники с деформацией грудной клетки осознают свой физический недостаток, стараются скрыть его, что может привести к вторичным психическим наслоениям и потребовать помощи со стороны детского психолога.
Синдром Поланда или реберно-мышечный дефект включает комплекс пороков, среди которых отсутствие грудных мышц, брахидактилия, синдактилия, амастия или ателия, деформация ребер, отсутствие подмышечного оволосения, уменьшение подкожно-жирового слоя.
Расщелина грудины характеризуется ее частичным (в области рукоятки, тела, мечевидного отростка) или тотальным расщеплением; при этом перикард и покрывающая грудину кожа интактны.
Диагностика
Физикальное обследование ребенка педиатром позволяет выявить видимое изменение формы, размеров, симметричности грудной клетки; обнаружить функциональные шумы в сердце, тахикардию, хрипы в легких и т. д. Нередко при осмотре детей с деформацией грудной клетки выявляются различные дизэмбриогенетические стигмы: гипермобильность суставов, нистагм, готическое небо и др. Наличие объективных признаков деформации грудной клетки требует углубленного инструментального обследования детей под руководством торакального хирурга или детского травматолога-ортопеда.
Степень и характер деформации грудной клетки у детей определяется с помощью торакометрии, дающей представление о глубине и ширине грудной клетки, ее косых размерах, торакальном индексе, а также позволяющей проследить эти показатели в динамике. Более точные сведения получают после проведения рентгенографии и КТ грудной клетки, грудины, ребер, позвоночника. Эти исследования позволяют оценить костную структуру грудной клетки, изменения в легких, степень смещения органов средостения.
Для определения тяжести вторичных изменений со стороны сердечно-легочной системы проводится электрокардиография, ЭхоКГ, МРТ сердца, спирометрия, консультации детского пульмонолога и детского кардиолога.
Лечение деформаций грудной клетки у детей
Лечение килевидной деформации грудной клетки у детей начинают с консервативных мероприятий: проведения ЛФК, массажа, лечебного плавания, ношения специальных компрессионных систем и детских ортезов. Хирургическая коррекция килевидной грудной клетки показана при выраженном косметическом дефекте и прогрессировании степени деформации у детей старше 5 лет. Различные способы торакопластики предусматривают субперихондральную резекцию парастернальных частей ребер, поперечную стернотомию, перемещение мечевидного отростка и последующую фиксацию грудины в нормальном положении путем ее сшивания с надхрящницей и концами ребер.
При воронкообразной грудной клетки консервативные мероприятия показаны только при I степени деформации; при II и III степени необходимо хирургическое лечение. Оптимальным периодом для хирургической коррекции воронкообразной грудной клетки считается возраст детей от 12 до 15 лет. При этом фиксация корригированного положения переднего отдела грудной клетки может осуществляться с помощью наружных швов из металлических или синтетических нитей; металлических фиксаторов; костных ауто- или аллотрансплантатов, оставленных в грудной полости, или без их использования.
Специальные методики торакопластики предложены для хирургической коррекции расщелины грудины и реберно-мышечных дефектов.
Результаты реконструкции грудной клетки у детей при ее врожденной деформации хорошие в 80-95% случаев. Рецидивы отмечаются при неадекватной фиксации грудины, чаще у детей с диспластическими синдромами.
Деформация грудной клетки у детей и подростков — комплексный подход к лечению врожденных и приобретенных деформаций
В НМИЦ детской травматологии и ортопедии им. Г. И. Турнера проводятся серьезные научные исследования по вопросам диагностики и лечения врожденных и приобретенных патологий опорно-двигательного аппарата у детей. В частности, на базе первого отделения НМИЦ успешно внедрены передовые методы лечения врожденных и приобретенных деформаций грудной клетки. Данное направление активно развивается, благодаря научной и клинической деятельности наших специалистов.
Для каждого случая разрабатывается индивидуальный подход к лечению. Осуществляется консервативное или хирургическое вмешательство, в зависимости от особенностей состояния каждого конкретного пациента. Хирургические методы лечения деформаций грудной клетки применяются в рамках специализированной и высокотехнологичной медицинской помощи (ВМП в системе ОМС для всех граждан РФ, на платной основе – для иностранных граждан). Предоперационное обследование и лечение проводятся за счет государственного финансирования для пациента из любого региона России.
Деформация грудной клетки – это врожденное или приобретенное изменение костно-мышечного каркаса и формы грудной клетки.
В чём причина деформации грудной клетки у ребенка- вопрос, который волнует каждого родителя. По своей природе все деформации бывают или врождённые, или приобретённые.
Врождённые деформации грудной клетки у детей
Врождённая деформация грудной клетки у детей может быть связана с генетическими особенностями, и изменением формирования грудинно-реберного комплекса, что может формировать постепенное усиление деформации до завершения роста скелета ребёнка, подростка.
Врождённая патология бывает связана с неправильным развитием скелета (позвоночного столба, рёбер) из-за дисбаланса минерального и эндокринного обмена. Следствием может быть специфическое развитие тела:
Наследственная деформация определяется в 20-65% случаях деформаций грудной клетки. Есть заболевания и специфические синдромы, где данный вид деформации является одним из симптомов. Например, нередко патология развивается на фоне синдрома Марфана.
Синдром Марфана
Для этого заболевания характерна воронкообразная и килевидная деформация грудной клетки.
Синдром Марфана имеет следующие симптомы:
Развитию деформации грудной клетки может способствовать дисплазия соединительной и хрящевой тканей, причиной которой стали ферментативные нарушения.
Спорадические (ненаследственные) формы деформации
Ненаследственная деформация грудной клетки развивается вследствие тератогенных факторов, которые воздействуют на плод во время его развития. Чаще всего неправильное развитие обусловлено несинхронным, негармоничным ростом грудины, реберных хрящей.
Приобретенные деформации грудной клетки
Приобретённая деформация грудной клетки у ребенка развивается на фоне заболеваний легких и рёбер (включая опухолеподобные образования). Такая патология может привести к другим нарушениям организма, например, неправильной работе дыхательной системы или психологическим проблемам.
Для приобретённой деформации характерен ослабленный иммунитет, ребёнок часто болеет острыми респираторными вирусными инфекциями.
Затормаживается физиологическое развитие, появляется переутомляемость после слабых физических нагрузок. Наблюдаются резкие перепады в артериальном давлении.
Приобретённое искривление грудной клетки у ребёнка может развиться после перенесенных костно-мышечных заболеваний:
Патологию могут спровоцировать гнойно-воспалительные процессы в мягких тканях грудных стенок и плевры, травмы и ожоги грудной клетки. В ряде случаев деформация является следствием кардиохирургических операций после срединной стернотомии, которая может изменять рост грудины у ребёнка.
Виды деформации грудной клетки
Рыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
По типам чаще всего мы видим корпо-костальный тип, это деформация грудины в нижней части с вовлечением рёбер.
Манубриальный тип (манубрио-костальный) встречается гораздо реже, этот тип включает в себя деформацию Рукоятки грудины (это верхняя часть данной кости).
Также ортопеды дифференцируют ассиметричные формы деформации и её эластичность.
В каком возрасте и по каким симптомам можно обнаружить деформацию грудной клетки у ребенка?
Среди пациентов нашего Центра встречаются дети любого возраста. Большинство пациентов поступают именно с врождённой формой патологии. Иногда ребёнок рождается с уже заметной деформацией грудной клетки, но чаще всего мы видим ситуации, когда деформация становится заметной впервые в возрасте 6-8 лет и выраженно прогрессирует в 10-13 лет. Деформации грудной клетки могут увеличиваться, пока есть потенциал роста скелета, то есть в среднем до 15-17 летнего возраста. И чем выше рост родителей и активнее рост детей, тем выше риск формирования очень выраженной деформации. В отличие от деформации конечностей деформации грудной клетки нередко включают в свой перечень симптомов и нарушения работы органов грудной клетки.
Уникальные методы лечения в НМИЦ имени Г. И. Турнера
Виссарионов Сергей Валентинович (Директор НМИЦ детской травматологии и ортопедии им. Г.И. Турнера Минздрава России, доктор медицинских наук, профессор, член-корреспондент РАН, лауреат премии Правительства РФ)
Сегодня наш Центр один из немногих, кто проводит уникальные операции по устранению воронкообразной деформации грудной клетки у детей (ВДГК) путём применения малотравматичных методов хирургической коррекции. А килевидные деформации грудной клетки у детей мы можем в некоторых ситуациях лечить консервативно путём использования специальных, разработанных в нашем Центре, брейсов для коррекции этого патологического состояния.
Лечением деформаций грудной клетки у детей и подростков занимается Клиника общей костной патологии нашего центра.
Как попасть на лечение в Центр детской травматологии и ортопедии имени Турнера (ранее Научно-исследовательский детский ортопедический институт им. Г.И. Турнера)
Решение о возможности и необходимости госпитализации в клинику НМИЦ принимается после консультации специалиста профильного отделения и рассмотрения Подкомиссией Врачебной Комиссии Центра по отбору пациентов.
Для тех пациентов, кто не может приехать на очную консультацию, есть 2 варианта:
Искривление грудного отдела позвоночника: что делать?
Тяжести, неправильная осанка, травмы — всё это может спровоцировать развитие сколиоза. Рассказываем больше о причинах и симптомах этого заболевания, а также о способах его диагностики и лечения.
Прямохождение не только продолжило эволюцию человека, но и спровоцировало многочисленные патологии позвоночника. Тяжёлая нагрузка, неправильная осанка, травмы, инфекции — всё это приведёт к деформации костей спины, в том числе вызовет искривление грудного отдела позвоночника.
Причины деформации позвоночника
Сколиоз — специфическое заболевание, причина которого кроется в строении человеческого тела. Наши предки опирались на все конечности, отчего на нагрузка на позвоночник распределялась равномерно. Прямохождение сместило нагрузку, а физическая работа, травмы и слаборазвитые мышцы усугубили проблему. На искривление грудного отдела позвоночника может негативно повлиять много факторов:
К искривлению приведут хронические стрессы и постоянное нахождение в неудобной позе. Кроме того, некоторые люди к нему наследственно предрасположены.
Симптомы различных видов сколиоза грудного отдела
Искривление костей позвоночника имеет три классификации: по степени тяжести, типу искривления и по направлению изгиба.
По тяжести выделяют четыре степени:
По типу искривления выделяют три вида:
По стороне сколиоз грудного отдела делится на право- и левосторонний. Правосторонний обычно доставляет сильный дискомфорт, а левосторонний, наоборот, может долго протекать практически бессимптомно.
Общие симптомы всех степеней и типов сколиоза: боль в спине, асимметрия плеч и сутулость. Однако при развитии заболевания могут появиться такие признаки, как:
Как диагностируют искривление грудного отдела позвоночника?
Проблемами спины занимаются несколько врачей. Ортопед и хирург помогут вам при врождённых или приобретённых аномалиях строения позвоночника, а травматолог — при поражениях позвоночника после повреждений спины. Невролог сможет назначить лечение при поражении нервной ткани из-за патологий костей.
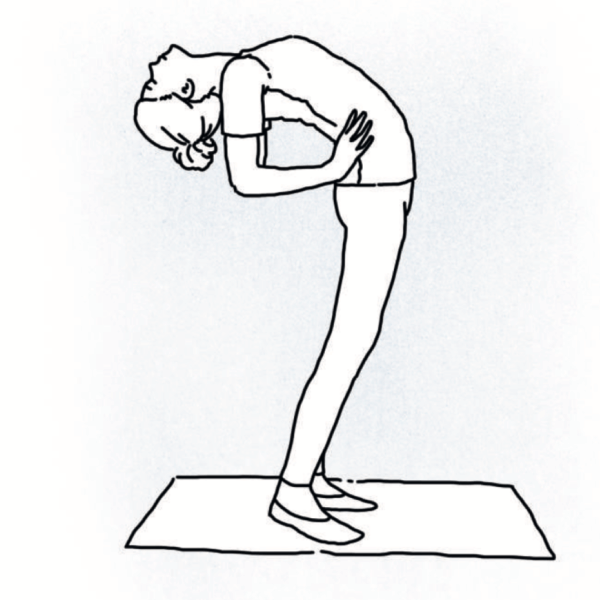
Сколиоз второй степени и выше хорошо заметен при первичном визуальном осмотре в нескольких положениях: стоя, лёжа и при наклоне вперёд.
Для определения степени и вычисления угла наклона вас могут отправить на рентген. Вероятно, посоветуют сделать МРТ грудного отдела позвоночника. Такой снимок не только покажет изменения в костях, но и позволит проверить степень деформированности внутренних органов при высокой степени сколиоза. Похожий результат даст компьютерная томография.
Как лечится сколиоз?
Низкие степени сколиоза исправляются лечебной физкультурой, массажем и плаванием. Часто назначают физиопроцедуры: электрофорез, грязелечение и магнитотерапию.
Тяжёлые формы искривления можно исправить только хирургическим вмешательством.
После проведённого лечения часто назначают применение фиксирующих корсетов. Они позволяют закрепить результат, но их нельзя носить слишком долго.
Как избежать искривления спины?
Как и в случае со многими другими болезнями, сколиоз грудного отдела проще предотвратить. Следить за этим должны в первую очередь родители:
Взрослым в профилактике сколиоза поможет здоровый образ жизни:
При первых изменениях в осанке или появлении болей в спине незамедлительно обращайтесь к врачу. Искривление первой степени легко вылечить или, по крайней мере, задержать.
Болезнь Гиршпрунга у детей: паниковать не стоит
Многие генетически обусловленные заболевания неизлечимы, но встречаются и счастливые исключения. Например, болезнь Гиршпрунга у детей. О том, как проявляется данный недуг, чем он опасен и как его надо лечить, рассказал Михаил Юрьевич Козлов — заведующий хирургическим отделением Морозовской детской больницы, врач-колопроктолог, детский хирург высшей квалификационной категории, кандидат медицинских наук, обладатель статуса «Московский врач».
Что необходимо знать о болезни Гиршпрунга родителям?
Это один из тяжелейших врожденных пороков толстой кишки, но он излечим. На определенных этапах эмбрионального развития стенка толстой кишки не получает нормальное строение, то есть в ней не закладываются нервные ганглии (скопления нервных клеток). В результате кишечник не выполняет свою обычную функцию. Причина возникновения заболевания — генетический сбой. Изменения в хромосомах могут быть как наследственные, так и спонтанные. К счастью, болезнь встречается довольно редко: 1 случай на 5000 новорожденных. На сегодняшний день определить вероятность рождения ребенка с болезнью Гиршпрунга можно с помощью генетического теста. Это особенно актуально, если в семье уже был случай данного заболевания.
По каким симптомам можно заподозрить болезнь Гиршпрунга?
Отсутствие нервных ганглиев (или их дефицит) приводит к тому, что стенка кишки не перестальтирует — она не может проталкивать каловые массы по направлению к выходу. Возникает состояние, которое в народе называют запором, а мы, врачи, говорим о задержке стула. Это основное проявление болезни Гиршпрунга. Однако все индивидуально: если для одного ребенка ходить в туалет 3 раза в день считается нормой, то для другого и стул 2 раза в неделю не будет отклонением. При условии, что подобная задержка стула не сочетается с другими клиническими проявлениями. А вот прогрессирующий запор вместе с отсутствием аппетита, вздутием живота и отставанием в развитии у ребенка — уже повод незамедлительно обратиться к врачу, чтобы исключить болезнь Гиршпрунга на раннем этапе.
К чему приводит болезнь Гиршпрунга, если ее не лечить?
Последствия болезни крайне тяжелые. Если вовремя не оперировать ребенка, то он перестанет ходить в туалет, у него накопится большое количество каловых масс и перерастянется толстая кишка. В результате возникнет хроническая каловая интоксикация: живот начнет раздуваться, аппетит пропадет, появится рвота. Если ребенок страдает этой проблемой давно, то на фоне интоксикации к 3–4 годам жизни у него разовьется энцефалопатия со всеми вытекающими отсюда последствиями: задержкой развития, неконтролируемым психоэмоциональным поведением, проблемами с вниманием и т. п.
В настоящее время болезнь Гиршпрунга излечима?
Да, на 100%, но речь идет исключительно о хирургическом лечении. Болезнь Гиршпрунга — это не тот случай, когда помогут какие-то мифические капли, ее лечат только врачи-хирурги. Операция называется «одноэтапная лапароскопическая резекция толстой кишки». Впервые в России мы выполнили эту операцию в Измайловской детской больнице еще в 2004 году, а в Морозовской больнице уже продолжили совершенствовать данную методику. С тех пор мы успешно прооперировали более 700 детей, а наша больница — одна из самых передовых в плане лечения данного заболевания.
Суть операции предельно проста: лапароскопическим путем, т. е. через три маленьких прокола на передней брюшной стенке, иссекается аганглионарный (то есть неработающий) участок толстой кишки, ее здоровая часть опускается вниз и подшивается, грубо говоря, к попе. Затем накладывают прямой анастамоз, без всяких стом (искусственного отверстия между полостью кишки и окружающей средой). Оперативное вмешательство проходит под общим наркозом с обязательным дополнением эпидуральной анестезией, чтобы в ближайший послеоперационный период свести к минимуму использование наркотических анальгетиков у ребенка. В среднем, в стационаре маленький пациент находится не более двух недель.
Всех родителей волнует вопрос, насколько безопасна такая операция для ребенка, ведь в ходе нее может быть удалено порядка 40 см толстой кишки?
Теоретически, любая операция, даже банальное удаление бородавки, может иметь осложнения для организма. Что касается одноэтапной лапароскопической резекции толстой кишки, то за 16 лет опыта в нашей клинике с применением современного оборудования мы довели технику операции до совершенства. Поэтому риск послеоперационных осложнений составляет 0,5-1%. Судите сами: если на этапе освоения методики операция длилась 3–4 часа, то сегодня она занимает не более 40 минут. При этом одновременно работают две врачебные бригады: одна со стороны брюшной полости делает лапароскопический этап, вторая — со стороны промежности выполняет промежностный этап.
После проведения лапароскопической операции болезнь Гиршпрунга излечивается навсегда или ребенку потребуется еще какое-то лечение в течение жизни?
Да, после грамотно проведенной лапароскопической резекции толстой кишки в один этап в дальнейшем ребенок уже не нуждается ни в каком хирургическом вмешательстве и ведет обычный образ жизни. Исключение составляют лишь вторичные пациенты. Наши коллеги в регионах осваивают данную методику, но не всегда уровень оборудования или опыта позволяет ее выполнить безупречно. В последнее время у нас резко возросло количество повторных операций: поступают дети, которые уже были ранее прооперированы по 2-3 раза. Но повторные реконструктивные оперативные вмешательства более опасны в плане количества осложнений и послеоперационный результат уже не такой идеальный.
Поделитесь самым интересным случаем из вашей практики, связанным с болезнью Гиршпрунга у пациента?
Для оперирующего хирурга каждый случай интересен, иначе и быть не может. Но наиболее запоминается, безусловно, самый первый пациент. Для меня таким стал мальчик по имени Илья, который был успешно прооперирован в 2004 году. Сейчас это уже взрослый молодой человек, который готовится к поступлению в ВУЗ. Он абсолютно здоров и ведет полноценный образ жизни. Поэтому всем родителям хочу дать только один совет: не надо паниковать! Просто нужно оперировать ребенка по мере выявления данного заболевания. Выявили болезнь Гиршпрунга в месяц? Значит, надо оперировать в месяц. Если диагностировали в год — надо оперировать в год. Не ждать и не бояться.
Сделать операцию в Морозовской больнице Москвы могут только москвичи или для детей из других регионов России она также доступна?
В нашей больнице эта операция проводится бесплатно для всех жителей России по полису ОМС! Главное — своевременно обратиться к нам за помощью.