проверить двенадцатиперстную кишку как можно
Проверить двенадцатиперстную кишку как можно
Эзофагогастродуоденоскопия (ЭГДС, гастроскопия) – это обследование пищевода, желудка и 12-ти перстной кишки к которому легко подготовится.
Эндоскопия достаточно молодая отрасль медицины. В то же время, бурное её развитие за последнее десятилетие дало возможность проводить диагностику заболеваний органов желудочно-кишечного тракта (ЖКТ) на ранних стадиях, когда даже самый грозный диагноз поддается лечению, используя, в том числе, малоинвазивных эндоскопический метод.
Целью процедуры является осмотр слизистой стенок органов ЖКТ и, если, на то есть показания, исследование дополняется выполнением биопсии и других методов.
Каждый врач нашего отделения при выполнении гастроскопии, в первую очередь, руководствуется главным принципом медицины – не навреди. Поэтому используется персональный подход к каждому пациенту.
Вначале проводится беседа:
Затем, в случае отсутствия аллергии, пациенту орошается горло специальным раствором местного анестетика для подавления рвотного рефлекса, ведь сама по себе процедура безболезненна. После чего пациент укладывается на левый бок и выполняется введение гастроскопа, поочередно, в пищевод, желудок и начальные отделы тонкой кишки. При этом врач оценивает состояние слизистой, что позволяет выявлять такие заболевания, как:
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это хроническое рецидивирующее многосимптомное заболевание, обусловленное спонтанным, регулярно повторяющимся забросом в пищевод желудочного и/или дуоденального содержимого, приводящим к поражению нижнего отдела пищевода.
Различают две формы ГЭРБ: Эндоскопически-негативная рефлюксная болезнь, или неэрозивная рефлюксная болезнь (НЭРБ). На её долю приходится около 70% случаев заболевания. Рефлюкс-эзофагит (РЭ) – около 30% случаев заболевания.
Проявляется ГЭРБ в первую очередь изжогой, кислой отрыжкой, которые чаще возникают после еды, при наклоне туловища вперед или в ночное время. Вторым по частоте проявлением данного заболевания является загрудинная боль, которая иррадиирует в межлопаточную область, шею, нижнюю челюсть, левую половину грудной клетки.
К внепищеводным проявлениям заболевания относят легочные симптомы (кашель, одышка, чаще возникающие в положении лежа), отоларингологические симптомы (охриплость голоса, сухость в горле) и желудочные симптомы (быстрое насыщение, вздутие, тошнота, рвота).
Гастрит – термин, используемый для обозначения различных по происхождению и течению воспалительных и дистрофических изменений слизистой оболочки желудка (СОЖ). Различают две основные формы гастрита – острый и хронический.
Обычно гастрит проявляется болевым синдромом и диспептическими расстройствами пищеварения.
Диспептические нарушения пищеварения наблюдаются у большенства больных. Характерно появление изжоги и отрыжки кислым, что свидетельствует о появление гастроэзофагеального рефлюкса (забросе кислого содержимого желудка в пищевод). Иногда наблюдается чувство дискомфорта в эпигастрии, ощущение распирания. При обострении могут тошнота и рвота, приносящие облегчение.
Язва желудка — хроническое рецидивирующее заболевание, протекающее с периодами обострения и ремиссии. Основной её признак– образование дефекта (язвы) в стенке желудка. В патологический процесс могут вовлекаться и другие органы системы пищеварения с развитием осложнений, угрожающих жизни больного.
Язва двенадцатиперстной кишки (ДПК) – хроническое рецидивирующее заболевание, протекающее с периодами обострения и ремиссии. Основной признак язвы ДПК – образование дефекта (язвы) в её стенке. Нередко язвами поражается не только ДПК, но и желудок (язва желудка), и другие органы системы пищеварения с развитием опасных осложнений.
Основным симптомом обострения язвы желудка и язвы двенадцатиперстной кишки являются боли в верхней части живота, которые, в зависимости от локализации язвы, могут иррадиировать в левую половину грудной клетки, лопатку, грудной и поясничный отделы позвоночника, левое и правое подреберье, различные отделы живота. Время возникновения болей также зависит от места нахождения язвенного дефекта.
Симптомы язвы желудка. При язве кардиального отдела желудка, т.е. верхней его части, боли возникают сразу после приема пищи, при язвах тела желудка, т.е. в его средней части, — через 1 – 1,5 часа после еды. Симптомы язвы пилорического канала, т.е нижней части желудка, и язвы луковицы двенадцатиперстной кишки характеризуются появлением болей через 2-3 часа после еды, «голодными» болями, которые возникают «натощак» и уменьшаются или полностью исчезают после приема пищи, а также ночными болями.
Помимо болей, при обострении язвенной болезни, отмечаются диспепсические явления — изжога, отрыжка кислым, тошнота, рвота на высоте болей, приносящая облегчение, склонность к запорам. Для язвенной болезни характерно весенне-осеннее обострение.
Среди осложнений заболевания могут быть желудочные кровотечения различной интенсивности, перфорация (прободение) желудка, раковое перерождение, др.
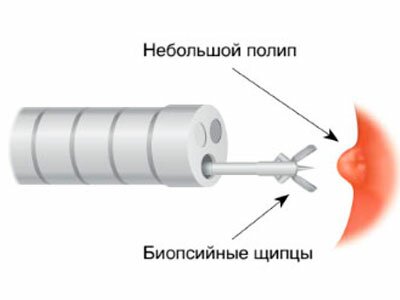
Обнаружить небольшие новообразования (полипы), ранние формы рака и своевременно их удалить возможно только с помощью гастроскопии.
Современные гастроскопы Японской фирмы «Olympus», которыми располагает наше отделение, представляют собой гибкую, эластичную трубку с управляемым торцом, где располагаются видеокамера, световоды, открываются канал вода/воздух и канал для инструментов. Наличие инструментального канала в эндоскопе обеспечивает возможность проведения дополнительных манипуляций таких, как:
Таким образом, резюмируя вышесказанное гастроскопия выполняется для:
Поводом для проведения гастроскопии могут стать:
Противопоказаниями к гастроскопии являются:
Специальной подготовки к гастроскопии не требуется – достаточно не завтракать и плотно или поздно не ужинать.
Как же было сказано выше гастроскопия, даже с применением дополнительных методик, безболезненная процедура, которая требует от пациента терпения и неукоснительного выполнения инструкций врача-эндоскописта. Однако, у некоторых пациентов она вызывает, который не позволяет решиться на исследование даже с острой болью в животе.
В таком случае мы рекомендуем выполнить гастроскопию в условиях медикаментозной седации или «во сне». Опытные врачи-анестезиологи нашей клиники обеспечивают анестезиологическое пособие на время исследования после чего пациент находится в палате пробуждения под медицинским наблюдением.
Как проверить желудок без глотания зонда (ФГДС, гастроскопии)
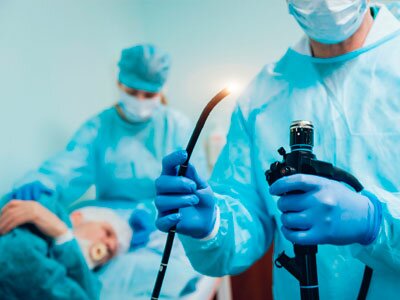
Страх перед гастроскопией в основном связан с физическим дискомфортом и выраженным рвотным рефлексом, поэтому многие пациенты интересуются, можно ли проверить желудок без глотания зонда. На сегодняшний день эндоскопические методы диагностики имеют альтернативы, однако они не всегда могут полноценно заменить исследование с помощью эндоскопа (видеоэндоскопа).
ФГДС под наркозом (медикаментозный сон)
Проведение процедуры гастроскопии во сне полностью избавляет пациента от негативных ощущений. Современные методы наркоза позволяют избежать нежелательных последствий: длительный выход из наркоза, рвотные позывы и др. Пациент находится под наркозом минимальное время, после проведения процедуры быстро приходи в себя. Информативность ФГДС под наркозом нисколько не изменяется, а даже увеличивается, так как врач-эндоскопист в спокойном режиме может осмотреть все участки слизистой, выполнить биопсию или удалить полип.
Капсульная эндоскопия
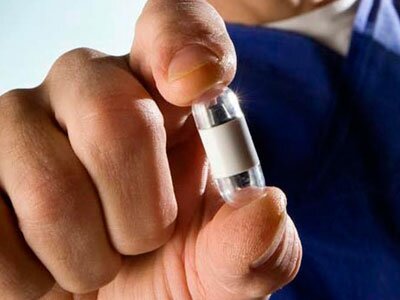
Капсульная эндоскопия противопоказана детям до 12 лет, беременным, лицам с заболеваниями пищевода (стеноз, дивертикулы), а также при подозрении на непроходимость кишечника.
Плюсами метода выступают безопасность, безболезненность, информативность, простота проведения.
Есть и некоторые относительные минусы — необходимость в подготовке (диета, голод на протяжении 12 часов, очищение кишечника), отсутствие возможности проведения медицинских манипуляций (забор содержимого желудка, биопсия) и прицельной съемки дефектов слизистых, высокая цена (обусловлена стоимостью одноразового устройства).
Лабораторная диагностика вместо ФГДС
Если пациент по каким-либо причинам не может пойти эндоскопическое исследование, то врачи назначаю лабораторные анализы, которые максимально смогут помочь в диагностике патологий ЖКТ:
Также в большинстве случаев врачи-гастроэнтерологи назначают стандартные анализы для оценки общего состояния гастроэнтерологического пациента:
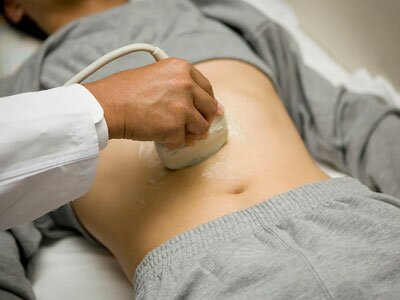
Плюсы УЗИ желудка очевидны — безопасность, безболезненность, отсутствие противопоказаний, доступность.
Минусы — низкая информативность.
Рентгенография
Рентгенография пищеварительного тракта применяется для быстрой оценки структуры желудочно-кишечного тракта. Перед исследованием пациент принимает бариевую суспензию. Вещество является рентгеноконтрастным и делает пищеварительный тракт видимым на снимках.
Плюсы метода — безболезненность, высокая скорость проведения.
Минусы — низкая информативность (позволяет выявить только серьезные дефекты и крупные опухоли, не дает информации о слизистых), необходимость в подготовке, лучевая нагрузка на организм.
Для диагностики заболеваний желудка без глотания зонда может применяться МРТ. Метод позволяет визуализировать орган, оценить его размеры, структуру, состояние стенок, но не предоставляет информации о слизистых оболочках. Магнитно-резонансную томографию желудка чаще всего выполняют в рамках комплексного исследования органов брюшной полости.
Плюсы МРТ — безболезненность, безопасность и минимум противопоказаний.
Минусы — цена, низкая информативность.
Стоит ли отказываться от гастроскопии?
Процедура позволяет прицельно изучить структуру и состояние слизистых оболочек пищевода, желудка, 12-перстной кишки, а также выявить мельчайшие изменения в строении перечисленных органов.
Проверить кислотности желудка с определением точного числового показателя (pH) без ФГДС невозможно. Выявление метаплазии и ранних стадий рака также проводится исключительно с помощью эндоскопии. Диагностическая процедура нередко переходит в лечебную и позволяет быстро решить некоторые проблемы со здоровьем. Ни один из альтернативных методов не имеет столь широких возможностей.
Какую процедуру пройти вместо ФГДС?
При невозможности выполнения стандартной процедуры ФГДС, врачи-гастроэнтерологи рекомендуют рассмотреть вариант поведения процедуры под наркозом (медикаментозный сон).
При невозможности проведения эндоскопической диагностики необходимо провести капсульную ФГДС или менее информативные диагностики в комплексе, например: лабораторная диагностика + УЗИ, лабораторная диагностика + МРТ и т.д. При подозрении на патологические процессы после проведенных диагностик врач-гастроэнтеролог может направить на эндоскопию с забором биопсии для постановки точного диагноза.
Можно ли обследовать желудок без глотания зонда, зависит от особенностей конкретного клинического случая. В случаях, когда необходимо оценить структуру ЖКТ, могут применяться неинвазивные методы диагностики. Если гастроэнтеролог подозревает воспалительные, эрозивные, метапластические процессы, необходимо детально исследовать слизистую оболочку органов пищеварения. В этом случае без эндоскопии не обойтись, а промедление с ее проведением чревато неблагоприятными последствиями.
Возможность замены ФГДС другими методами диагностики также определяют индивидуально.
Как проверить тонкий кишечник? Рассказываем о КТ-энтерографии
В организме, пожалуй, не осталось органа, куда бы не заглянул пытливый глаз доктора. И непрерывно совершенствующиеся технологии позволяют делать это всё успешнее.
— Роман Александрович, учитывая анатомическое расположение тонкого кишечника в нашем организме, становится понятно, что исследовать его не так просто. Какие методы диагностики позволяют к нему «добраться»?
Из вошедших в клиническую практику можно назвать:
— эзофагогастродуоденофиброскопию. Она позволяет осмотреть начальные отделы двенадцатиперстной кишки;
Подробнее об эзофагогастродуоденофиброскопии можно узнать здесь
— капсульную эндоскопию. Пациент проглатывает миниатюрную капсулу с видеокамерой, которая делает снимки на своём пути своего следования по кишечнику. Из недостатков: камерой нельзя управлять, линза может запачкаться слизью, в связи с чем может страдать качество получаемых снимков и снижаться информативность;
— рентгенологическое исследование с барием. У этого метода невысокая информативность.
— Недавно в вашей клинике появилась новая услуга – КТ-энтерография. Что это за метод?
Это современный метод диагностики тонкого кишечника с помощью компьютерной томографии. При этом получаются послойные изображения этого органа на фоне его наполнения специальным раствором, который пациент выпивает уже в клинике, перед процедурой. Вещество, входящее в состав препарата, удерживает воду из раствора в просвете тонкого кишечника, не давая ей всасываться.
Метод позволяет оценить состояние стенки кишечника, внутрипросветные изменения, ответить на большинство диагностических вопросов.
— Метод колоноскопии, несмотря на его эффективность, вызывает у пациентов определённую тревожность и это объяснимо – процедура хотя и необходима, но малоприятна. Проведение КТ-энтерографии обходится без болезненных ощущений?
Может быть небольшой дискомфорт, спазмы в животе (при их появлении доктор даст пациенту спазмолитик). Это связано с приёмом препарата.
В целом процедура безболезненна и неинвазивна (в организм не вводится трубок и т.п.).
Будучи применённой по показаниям, КТ-энтерография
является ценным методом диагностики и даёт доктору
полезную информацию о состоянии тонкого кишечника
— Подозрения на какие состояния или заболевания являются поводом для назначения данного вида диагностики?
Прежде всего она выполняется при подозрении на наличие опухоли тонкого кишечника, болезни Крона. Также она может проводиться для диагностики целиакии.
— Для того, чтобы у наших читателей не возникло иллюзии о непогрешимости данного метода диагностики, расскажите, когда КТ-энтерография малоинформативна?
— Помимо КТ-исследования тонкого кишечника существует ещё и МРТ кишечника. Чем отличаются эти два метода диагностики?
На самом деле они очень схожи. В целом можно сказать, что МРТ показывает те же изменения, что и КТ.
Хотите узнать подробнее об МРТ кишечника? Читайте нашу статью
Вместе с тем при магнитно-резонансной томографии процедура гораздо продолжительнее (35-40 минут против, в среднем, 5-ти минут при КТ). Кроме того, при МРТ несколько ниже информативная ценность (в частности, это связано с тем, что кишечник в норме сокращается).
— В чём вы, как врач, видите пользу КТ-энтерографии для пациента?
В том, что этот метод позволяет ответить на большинство вопросов, связанных с тонким кишечником.
За 1-2 суток до КТ-энтерографии нужно
придерживаться безшлаковой диеты
— У любого метода есть ограничения. Наверняка и КТ-энтерография не является исключением. Расскажите, пожалуйста, когда это исследование проводить нельзя?
Оно не выполняется пациентам с тонкокишечной непроходимостью, с почечной недостаточностью, больным в тяжёлом состоянии, беременным.
— Как правильно подготовиться к диагностике тонкого кишечника методом КТ-энтерографии?
За 1, в идеале 2 суток до исследования нужно придерживаться безшлаковой диеты.
Если человек записан на исследование утром, то один из вариантов подготовки за сутки до процедуры может быть таким:
Уже находясь в клинике, пациент выпивает раствор с препаратом по схеме согласно указаниям доктора, проводящего исследование, и проходит процедуру.
— Врач какой специальности направляет пациента на прохождение КТ-энтерографии?
Строков Роман Александрович
Выпускник Ташкентской государственной медицинской академии 2011 года, специальность «Лечебное дело».
С 2011 по 2012 год проходил интернатуру по специальности «Рентгенология» на базе Курского государственного медицинского университета.
Проверить двенадцатиперстную кишку как можно
а) Анатомия двенадцатиперстной кишки и терминология. Дуоденальная луковица, имеющая треугольную форму, является первой частью двенадцатиперстной кишки, подвешенной на печеночно-двенадцатиперстной связке, в которой находятся желчный проток, воротная вена и печеночная артерия. Луковица является единственным отделом двенадцатиперстной кишки, где она покрыта брюшиной. Нисходящая двенадцатиперстная кишка является второй ее частью, местом, где находится большой панкреатобилиарный (фатеров) сосочек, где открываются общий желчный и панкреатический протоки. Поперечная (третья) часть двенадцатиперстной кишки располагается между аортой и верхними брыжеечными сосудами.
Нисходящая (четвертая) часть двенадцатиперстной кишки заканчивается в месте перехода в тощую кишку, удерживается на месте подвешивающей связкой (связкой Трейца). Двенадцатиперстно-тощекишечный переход располагается обычно на уровне привратника желудка и двенадцатого грудного позвонка.
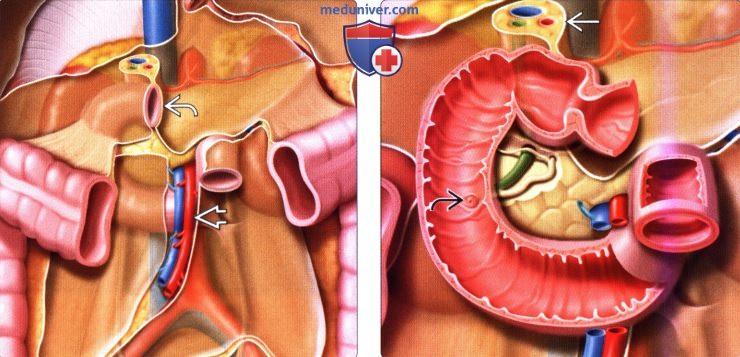
(Справа) Вторая часть двенадцатиперстной кишки прилежит к головке поджелудочной железы и находится в непосредственной близости от ворот правой почки. Фатерова ампула располагается вдоль медиальной стенки второй части двенадцатиперстной кишки. При помощи печеночно-двенадцатиперстной связки, в которой проходят желчный проток, воротная вена и печеночная артерия, двенадцатиперстная кишка прикрепляется к воротам печени.
б) Лучевая анатомия. Стенка двенадцатиперстной кишки состоит из четырех слоев: слизистой оболочки, подслизистой основы, циркулярного и продольного гладкого мышечного слоя.
Бруннеровы железы секретируют слизь и щелочную жидкость, содержащую протеолитические ферменты. Они наиболее заметны в проксимальных отделах двенадцатиперстной кишки и, увеличиваясь в размерах, могут становиться похожими на множественные полипы (гипертрофия бруннеровых желез) или развиваться в доброкачественное неопластическое образование (аденома бруннеровых желез).
Вторая и третья части двенадцатиперстной кишки тесно прилежат к головке поджелудочной железы, вследствие чего при резекции одного из органов обычно требуется резекция другого (панкреатодуэоденэктомия или операция Уиппла).
Двенадцатиперстная кишка находится в переднем параренальном пространстве, располагаясь забрюшинно наряду с поджелудочной железой и вертикальными сегментами ободочной кишки. При воспалительном поражении одного из этих органов, реже при наличии злокачественной опухоли, часто происходит распространение процесса на другие органы.
Язвы и эрозии двенадцатиперстной кишки встречаются часто, имеют мультифакторную этиологию, включая геликобактерную инфекцию. Эрозии слизистой оболочки двенадцатиперстной кишки делают ее уязвимой к воздействию кислоты и пищеварительных ферментов, вырабатывающихся в желудке.
Вторая часть двенадцатиперстной кишки располагается сразу же спереди от ворот правой почки. Воспалительные процессы, берущие начало в двенадцатиперстной кишке (например, при перфорированной язве) или со стороны головки поджелудочной железы (панкреатит) могут распространяться в правое периренальное пространство, что может теоретически симулировать первичный воспалительный процесс в почке.
Язвы двенадцатиперстной кишки могут перфорироваться, что часто приводит к появлению скоплений газа и жидкости как интра-, так и экстраперитонеально, что отражает двойственное положение двенадцатиперстной кишки.
Врожденные дивертикулы часто возникают во второй и третьей части двенадцатиперстной кишки и обычно не представляют клинической значимости. Дивертикул, заполненный жидкостью, может быть ошибочно принят за кистозное образование поджелудочной железы. Околососочковый дивертикул может быть связан с заболеваниями билиарной системы; имеется предрасположенность к его ятрогенному повреждению при эндоскопической папиллотомии. Перфорация дивертикула также может происходить спонтанно или в результате ведения зонда для искусственного кормления.
Опухоли двенадцатиперстной кишки встречаются относительно нечасто по сравнению с новообразованиями других отделов ЖКТ; они часто связаны с различными синдромами. Например, у пациентов с синдромом Гарднера чаще встречаются аденомы и рак двенадцатиперстной кишки, а также сосочковая карцинома. Множественная нейроэндокринная неоплазия первого типа (МЭН 1) ассоциирована с карциноидными опухолями двенадцатиперстной кишки в дополнение к опухолям околощитовидных желез, поджелудочной железы и гипофиза.
Третья часть двенадцатиперстной кишки прилежит к аорте и часто при наличии аневризмы брюшного отдела аорты располагается на уровне проксимальной части аневризмы. В некоторых случаях спонтанно, или, что происходит чаще после открытого либо эндоваскулярного стентирования по поводу аневризмы, может сформироваться фистула между аортой и двенадцатиперстной кишкой (аортоэнтеральная), что часто приводит к фатальному итогу.
в) Протоколы исследования. Рентгеноскопия верхних отделов ЖКТ с двойным контрастированием остается самым точным методом диагностики для выявления эрозий слизистой оболочки, язв, полиповидных поражений; в то же время рентгеноскопия при наличии данных изменений используется все реже, уступая место эндоскопическому исследованию.
Рентгеноскопия также используется для оценки функциональных патологических изменений двенадцатиперстной кишки, например, при синдроме верхней брыжеечной артерии. Мегадуоденум может возникать при склеродермии; поражение двенадцатиперстной кишки часто возникает также у пациентов с целиакией.
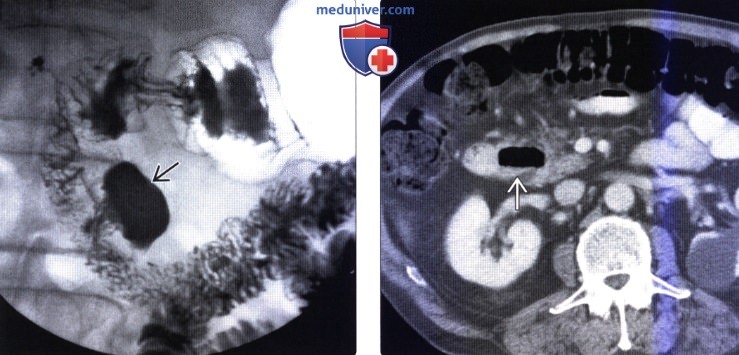
(Справа) На аксиальной КТ у этого же пациента определяется уровень «жидкость-газ» в дивертикуле двенадцатиперстной кишки. Дивертикул, полностью заполненный жидкостью, может выглядеть как кистозное объемное образование в головке поджелудочной железы. 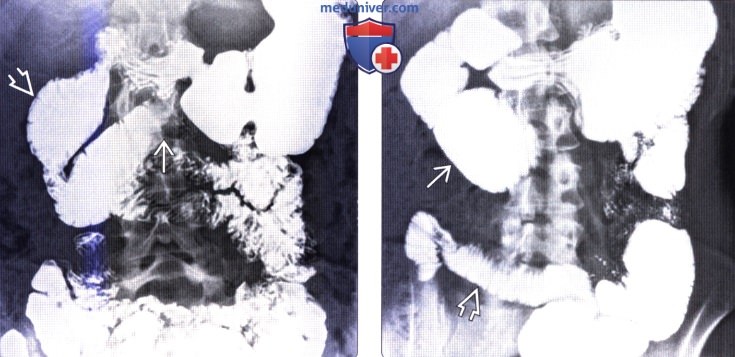
(Справа) На рентгенограмме, полученной при рентгеноскопии верхних отделов ЖКТ у пациента, страдающего склеродермией, определяется мегадуоденум. Дилатация просвета тонкой кишки и «истощенные» (тонкие и близко прилежащие друг к другу) складки тонкой кишки являются типичными изменениями при этом заболевании. 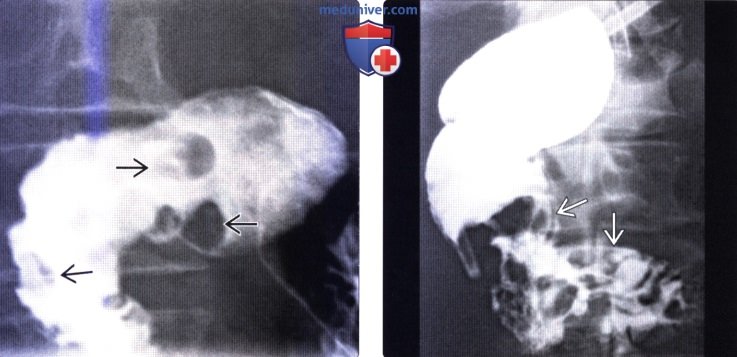
(Справа) На рентгенограмме, полученной во время рентгеноскопии верхних отделов ЖКТ у молодого пациента, страдающего раком двенадцатиперстной кишки и синдромом Гарднера, определяется большое объемное образование, заполняющее значительную часть второй и третьей порции двенадцатиперстной кишки. Обратите внимание на характерный вид «огрызка яблока», схожий с таковым при раке ободочной кишки. 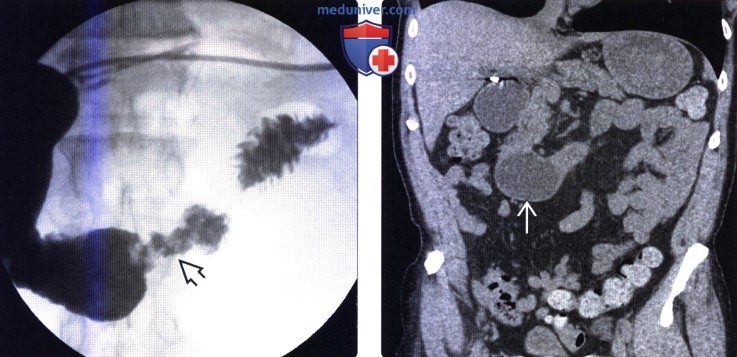
(Справа) На корональной КТ с контрастным усилением у этого же пациента определяется мягкотканное объемное образование в просвете двенадцатиперстной кишки. Была выполнена резекция образования, подтвержден большой аденоматозный полип с очагами злокачественной трансформации. 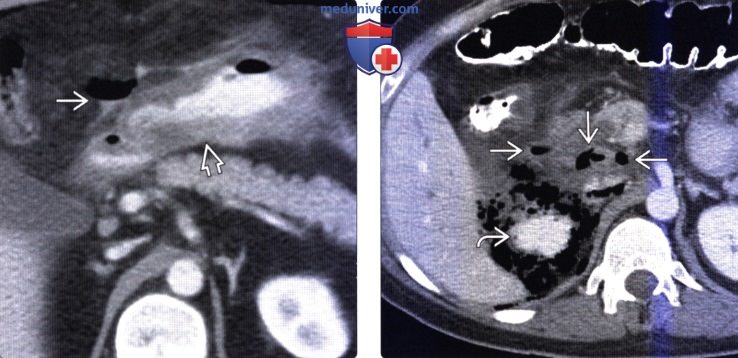
(Справа) На аксиальной КТ с контрастным усилением визуализируются включения газа в периренальном пространстве, окружающие почку. Эти изменения позволяют заподозрить первичные изменения в почке, однако правильное заключение о перфорации язвы желудка выставляется при обнаружении внепросветного газа вокруг второй и третьей части двенадцатиперстной кишки, а также утолщения ее стенки. 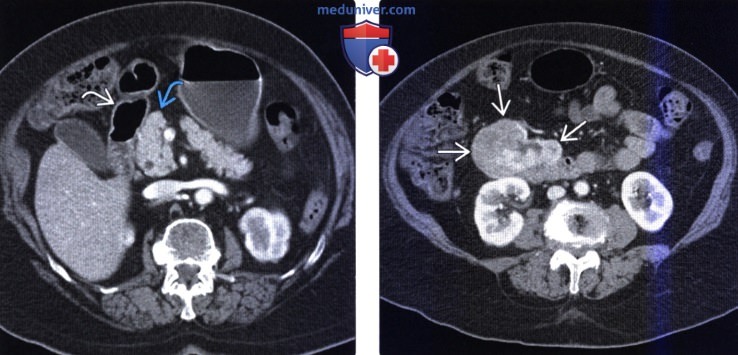
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента определяется большое, неравномерно усиливающееся при контрастировании объемное образование двенадцатиперстной кишки. 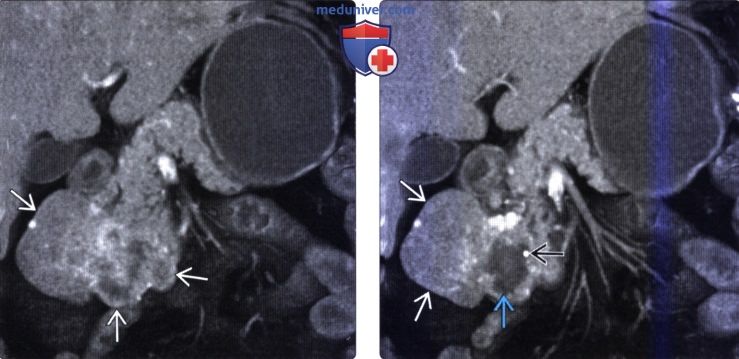
(Справа) На другой томограмме (МПР) у этого же пациента определяются очаги некроза и обызвествления в образовании. Все признаки являются характерными для ГИСО двенадцатиперстной кишки, подтвержденной на операции. Двенадцатиперстная кишка является одним из наиболее распространенных мест возникновения ГИСО.
г) Дифференциальный диагноз патологии двенадцатиперстной кишки:
1. Объемное образование двенадцатиперстной кишки либо образование, сдавливающее ее снаружи:
Частые:
• Псевдокиста поджелудочной железы
• Протоковая карцинома поджелудочной железы
• Холецистит
• Рак желчного пузыря
Менее частые:
• Гепатомегалия
• Гематома и разрыв двенадцатиперстной кишки
• Аннулярная поджелудочная железа
• Опухоли поджелудочной железы и другие: островковоклеточные опухоли, серозная цистаденома поджелудочной железы
• Объемные образования двенадцатиперстной кишки: рак, метастазы и лимфома, гастроинтестинальная стромальная опухоль (ГИСО)
• Groove-панкреатит (панкреато-дуоденально-билиарной зоны)
• Рак ободочной кишки
• Объемные образования почек: кисты, почечноклеточный рак
Редкие, но важные:
• Киста холедоха
• Дупликационная киста
2. Дилатация двенадцатиперстной кишки:
Частые причины:
• Илеус
• Обструкция тонкой кишки
• Острый панкреатит
• Синдром верхней брыжеечной артерии
• Состояние после ваготомии
• Склеродермия
• Целиакия
Менее частые:
• Стронгилоидоз
• Синдром Золлингера-Эллисона
3. Утолщение складок двенадцатиперстной кишки:
Частые причины:
• Дуоденит
• Язва двенадцатиперстной кишки
• Гиперплазия бруннеровых желез
• Острый панкреатит
• Разрыв и гематома двенадцатиперстной кишки
• Хроническая почечная недостаточность
Менее частые:
• Синдром Золлингера-Эллисона
• Оппортунистические инфекции кишечника
• Химический гастродуоденит
• Болезнь Крона
• Целиакия
• Метастазы и лимфома
4. Дефекты наполнения двенадцатиперстной кишки:
Частые:
• Пролабирование слизистой оболочки антрального отдела желудка
• Псевдоопухоль изгиба двенадцатиперстной кишки
• Полипы двенадцатиперстной кишки
• Гиперплазия бруннеровых желез
• Протоковая карцинома поджелудочной железы
• Липома двенадцатиперстной кишки
Менее частые:
• Гематома двенадцатиперстной кишки
• Эктопическая слизистая оболочка желудка
• Рак двенадцатиперстной кишки
• Метастазы и лимфома
• ГИСО
• Опухоль Фатеровой ампулы
• Гамартомный полипоз
• Синдром Гарднера
• Киста холедоха
Редкие, но важные:
• Мезенхимальная опухоль
• Дупликационная киста
• Карциноидная опухоль
Редактор: Искандер Милевски. Дата публикации: 5.2.2020