Проблемы венозного доступа: мелкие, хрупкие вены и «бумажная» кожа
Причин этому может быть множество.
Старение. Знание особенностей кожи пожилых людей облегчает катетеризацию вен у таких пациентов. Со временем, у человека уменьшается содержание коллагена и эластина в коже, и она становится тонкой, «бумажной».
Также истончается подкожно-жировой слой. С возрастом ослабевает и иммунная система, поэтому повреждения кожи после венепункций заживают хуже. Все это повышает риск травмы, кровотечения из места венепункции, и образования гематом. Обезвоживание и плохое питание, которые довольно часто встречаются у пожилых, увеличивают риск разрывов кожи.
Длительное применение кортикостероидов. Как таблетированные, так и топические формы стероидов могут вызвать атрофию эпидермиса и его травмирование. У многих пациентов с хроническими болезнями легких бывает такая кожа.
Ультрафиолет. Ультрафиолетовые лучи солнца могут разрушать коллаген и эластин в коже, частое воздействие солнечных лучей приводит к легкой травматизации кожи.
Антикоагулянты. У пациентов, принимающих антикоагулянты, повышенный риск кровотечения.
Наследственность. Предрасположенность к истончению кожи может быть наследственной.
Повторные обследования и госпитализации. Частые венепункции, проводимые для получения проб крови или сосудистого доступа, могут повреждать здоровую кожу и еще более травмировать уже поврежденные сосуды. На венах могут образовываться рубцы, образуются мелкие капилляры-коллатерали, и появляются тонкие, хрупкие вены, которые плохо подходят для пункции.
Внутривенное употребление наркотиков. Вены могут повреждаться при введении в них едких растворов наркотиков, в результате чего образуется рубцовая ткань. Иногда при введении наркотиков в мягких тканях образуются абсцессы, если раствор вытекает или случайно вводится под кожу.
Сухая кожа. Мыло смывает естественный жировой слой кожи и высушивает ее, в результате чего кожа более чувствительна к травмам.
Правильный подход
Существуют специальные методики, которые позволяют пунктировать и катетеризировать тонкие вены и защитить легко травмирующуюся кожу.
Что можно посоветовать пациенту?
Можно давать пациентам следующие советы:
Список литературы
1. Infusion Nurses Society. Infusion nursing standards of practice. J Infus Nurs. 2011;3(suppl 1):S1—S110.
2. Alexander M, Corrigan A, Gorski L, Hankins J, Perucca R, eds. Infusion Nursing: An Evidence-Based Approach. 3rd ed. St. Louis, MO: Elsevier Saunders; 2010.
3. LeBlanc K, Baranoski S. Prevention and management of skin tears. Adv Skin Wound Care. 2009;22(7):325—332.
4. Gibson LE. Thin skin? Added protection helps. Mayo Clinic. 2011.http://www.mayoclinic.com/health/thin-skin/AN01688.
Как обеспечить венозный доступ у пожилых людей: подсказки
Обеспечение и поддержание венозного доступа у пожилых людей — трудная задача. Старение затрагивает кожу, стенки вен, и кровоток — так, что даже самый опытный специалист не всегда может попасть в вену пожилому человеку. Кожа теряет тонус и эластичность и становится более хрупкой и предрасположенной к травмам. Когда происходит кровоизлияние под кожу, оно распространяется на большую площадь, затрудняя венозный доступ. Также, потеря подкожного жира у пожилых делает вены подвижными, они «перекатываются» под кожей, когда вену пытаются пунктировать. Все эти изменения увеличивают риск разрыва вен, того, что они лопнут, а кожа будет травмирована.
У пожилых часто имеется сразу несколько хронических заболеваний и снижение иммунитета, что делает их уязвимым к инфекциям. Поэтому к асептике при выполнении манипуляций надо относиться очень ответственно, не растирать кожу слишком сильно, чтобы не допускать появления микроцарапин — входных ворот инфекции. У пожилых людей симптомы инфекции могут быть маловыраженными или атипичными. Надо обращать внимание на малейшие изменения сознания, субфебрильную лихорадку, брадикардию или тахикардию, слабость, сонливость и сниженный аппетит.
Вот несколько способов снизить риск венепункции у пожилого человека:
Объясните пациенту, что надо сообщать о боли или отеке в месте катетеризации вены, и расскажите о симптомах осложнений пациенту и его родственникам. После окончания инфузии аккуратно удалите катетер, чтобы не повредить кожу.
Список литературы
Infusion Nurses Society. Infusion Nursing Standards of Practice. J Infus Nurs. 2006;29(1, suppl):S1-S92.
Millam D, Hadaway L. On the road to successful I.V. starts. Nursing. 2003;33(5, suppl 1):S1-S16.
Новые тенденции в инфузионной терапии
Создание культуры безопасности
Сейчас безопасность занимает первое место во всех аспектах организации здравоохранения, это связано с современным анализом медицинских ошибок, и вызванных ими смертей. Большинство экспертов согласны с тем, что это — неизбежное зло, однако их число можно уменьшить. Когда происходит ошибка, самые важные вопросы, на которые нужно получить ответ — это почему, как, когда, где это случилось, и кто это сделал. Нужно стремиться не к наказанию виновного, а к изменению системы — чтобы таких ошибок более не происходило. Анализ ошибок должен быть направлен на улучшение работы системы! Эта культура безопасности включает в себя такие компоненты, как инфекционный контроль, безопасное применение медикаментов, общение с пациентами и работу с персоналом.
Инфекционный контроль
Распространенность травм медицинских работников от уколов иглой продолжает расти. Однако против этого выступают новые технологии и безопасные системы пункции и катетеризации вен. Это снижает контакт персонала с потенциально инфицированной кровью. Медсестры должны принять устройства для безопасного сосудистого доступа, научиться их правильно использовать. Это зависит от нескольких факторов — организационной культуры, высокого качества обучения медсестер, и культуры самого сотрудника, который будет использовать эти устройства.
Нозокомиальные (или внутрибольничные) инфекции — это одно из самых частых осложнений госпитализации, распространенность его составляет от 5 до 10%, или около 2 миллионов случаев в год. Девяносто тысяч этих пациентов умирают, а расходы на их лечение приближаются к 4.5 миллиардам долларов в год (это данные по США). Поэтому важно понимать, что от профилактики нозокомиальной инфекции зависит безопасность пациента.
Четыре основных типа нозокомиальных инфекций — это пневмония, инфекции, связанные с устройствами для инфузии, хирургические инфекции, и инфекции, связанные с мочевыми катетерами. Из них самыми опасными и самыми дорогостоящими в плане лечения являются гематогенные инфекции, связанные с внутривенными устройствами для инфузионной терапии. Сейчас частота таких инфекций в три раза выше, чем это было 30 лет назад.
Небольшой процент септических гематогенных инфекций связан с периферическими венозными катетерами, в соответствии с отчетами клинических исследований, однако поскольку эти устройства распространены очень широко, каждый год вследствие их использования регистрируется большое количество тяжелых и даже смертельных инфекций. Сообщается о таких тяжелых инфекционных осложнениях, как местные инфекции, остеомиелит, тромбофлебит, эндокардит, абсцессы легких, и абсцессы мозга. В одном сообщении говорится, что при наличии катетера у больных ВИЧ-инфекций выше вероятность развития осложнений, чем при его отсутствии. В другом исследовании, в которое были включены более 2000 случаев катетеризации периферических вен, примерно четверть всех портов оказались инфицированными коагулазо-негативными стафилококками (посев проводился после удаления катетера). Эти работы позволяют предположить, что инфекция периферических венозных катетеров сегодня — событие нередкое.
Концепция закрытой инфузионной системы применяется для контейнеров с жидкостью и для назначения длительной комбинированной инфузии, сейчас эта методика распространилась и на системы внутривенных катетеров. Для традиционного катетера, надетого на иглу, в данном случае требуется короткий набор-удлинитель или безыгольный коннектор, или оба эти компонента. В закрытой системе сочетаются все три устройства, что позволяет необходимость присоединения удлинителя непосредственно к порту катетера. Закрытая система предотвращает вытекание крови, снижает травматизацию вены, и снижает вероятность контаминации при выполнении соединений.
Мероприятия по инфекционному контролю при инфузионной терапии в периферические вены должны проводиться по следующим направлениям:
Гигиена рук с применением спиртовых салфеток высокоэффективна против широкого спектра бактериальных, вирусных и грибковых инфекций. В больнице такие салфетки должны быть в легком и свободном доступе для персонала, так как это — эффективное средство инфекционного контроля, и снижает то время, которые медицинская сестра тратит на обработку рук.
Многие медицинские ассоциации настойчиво рекомендуют применение однодозовых контейнеров для предупреждения септических инфекций. Вспышки малярии, гепатитов В и С, и ВИЧ-инфекции часто связаны с использованием многодозовых контейнеров, например, для физраствора или гепарина, которые применяются для промывания катетеров. Исследования показывают, что многодозовые флаконы часто не маркируются датой открытия, используются после истечения срока годности и для нескольких пациентов сразу.
Применение больших емкостей с физраствором, как средства промывания катетеров также может стать причиной вспышек катетерных госпитальных инфекций. Однодозовые контейнеры могут выпускаться как в форме флаконов, так и в форме предзаполненных шприцов. В таких контейнерах не содержатся консерванты, поэтому их можно использовать только один раз, затем они утилизируются. Single-dose containers may be single-dose vials or prefilled syringes. Никогда нельзя закрывать колпачком иглу такого шприца или второй раз присоединять его к системе для инфузии.
Также очень важным является контроль ошибок, то есть обязательное сообщение о них. Сейчас ошибки разбираются только внутри отделения в добровольном порядке. В этом случае большое количество бумаг, а также страх наказания могут толкать персонал на сокрытие ошибок. Некоторые специалисты утверждают, что сообщение во внешние службы может привести к увеличению числа судебных исков против медицинских учреждений. В этом случае оптимально назначить ответственными за разбор ошибок профессиональные ассоциации, так как понимание причин таких ситуаций только поможет улучшить качество оказываемой медицинской помощи.
Безопасное использование медикаментов
Число нежелательных реакций на лекарственные препараты в США в год достигает 1.9 миллионов случаев, примерно 180000 либо угрожают жизни, либо заканчиваются смертельным исходом. Чаще всего это бывает при использовании сердечно-сосудистых средств, антибиотиков, диуретиков, анальгетиков и антикоагулянтов.
Применение компьютерных технологий при назначений лекарственных средств, позволяют улучшить эту статистику — хотя технология сама по себе никогда не бывает застрахованной от ошибок. Современные инфузионные насосы позволяют программировать концентрацию препарата, дозы и скорость инфузии. В США введено обязательное штрих-кодирование лекарственных средств, что поможет предупредить примерно 200 000 случаев нежелательных реакций и ошибок трансфузии в течение последующих 20 лет. Однодозовая фасовка лекарственных средств, и инфузионных растворов, включая препараты для промывания катетеров, также позволяет снизить процент ошибок.
Общение с пациентами и работа с персоналом
Эффективная работа с персоналом, пациентами и коммуникации между отделениями требуют постоянного внимания и улучшений. Если медсестра получает устное указание от врача о назначении лекарственных препаратов, то необходимо четко повторить полученное указание вслух, обязательно уточнить дозу. Следует избегать применений сокращений, так как это может привести к ошибочному назначению лекарственных препаратов. Например, латинскую букву U, которую используют в качестве сокращения слова «единица» легко принять за цифры 4 или 0, что может привести к увеличению дозы.
Такие осложнения инфузионной терапии, как инфильтрация, экстравазация, тромбоз и инфекция могут приводить к потере конечности, поэтому их классифицируют, как тяжелые. Такое осложнение требует тщательного анализа причины, и понимания того, как произошла ошибка, и что нужно сделать, чтобы предотвратить ее появление в будущем.
Инфузионная терапия — это инвазивная процедура, которая может вызывать тяжелые жизнеугрожающие или инвалидизирующие осложнения. Безопасность пациента требует пристального внимания всех медицинских работников. Медицинские сестры, врачи, пациенты, работники медицинских учебных заведений и администраторы — все они вовлечены в той или иной мере в процесс обеспечения безопасности. Культура безопасной работы важна для каждого человека.
Список литературы
Ballard KA. Patient safety: A shared responsibility. Online Journal of Issues in Nursing. 8(3):4, September 30, 2003.
Burke JP. Infection control-a problem for patient safety. The New England Journal of Medicine. 348(7):651-656, February 13, 2003.
Keepnews D, Mitchell PH. Health systems’ accountability for patient safety. Online Journal of Issues in Nursing. 8(3):2, September 30, 2003.
Koppel R, et al. Role of computerized physician order entry systems in facilitating medication errors. JAMA. 293(10):1197-1203, March 9, 2005.
Rivers D, et al. Predictors of nurses’ acceptance of an intravenous catheter safety device. Nursing Research. 52(4):249-255, July-August, 2003.
Анализы детям: пальчиковый забор крови или кровь из вены?
Сделать анализ крови ребенку, как правило, является волнительной процедурой не только для малыша, но и для мамы. Из вены или из пальца? Как лучше, чтобы все прошло быстро и безболезненно? Многие считают, что пальчиковый забор крови – намного проще и менее травматичный.
К тому же взятие крови из вены у маленьких детей – манипуляция часто затруднительная. Сильная эмоциональность ребенка, а еще и тоненькие, маленькие венки все усложняют. Успешность всей процедуры во многом зависит от опыта медсестры. А есть ли разница? И существуют ли отличия между капиллярной (кровь из пальца) и венозной кровью?
Кровь из пальца. Какие анализы можно сдать?
С помощью забора крови из пальца можно сделать целый ряд лабораторных исследований: общий анализ крови, проверить кровь на сахар, узнать группу крови, провести анализы методами ПЦР и ИФА на определение вирусных инфекций, наличие гельминтоза и даже аллергическое исследование на специфические антитела.
Тем более с появлением современных методик количества крови из пальца, забранного однократно, вполне достаточно, чтобы произвести каждый из этих анализов и даже несколько сразу. Но почему же тогда многие лаборатории рекомендуют сдавать кровь из вены?
Капиллярная и венозная кровь: отличия
Главные отличия венозной и капиллярной крови – химический состав. Пусть и незначительные, но они есть. Считается, что использование крови из пальца может стать причиной погрешностей в результате. А дело все в наличии межклеточной жидкости в её составе, которая способствует деформации клеток и образованию микро сгустков. И сохраняется такая кровь намного хуже. В результате анализ может быть испорчен и потребуется его повторное проведение.
В венозной крови отсутствует данная составляющая, соответственно и сгустки образуются меньше. К тому же в определенных случаях, когда для исследований требуется большой объем материала, более подходящим будет венозный забор крови. Современные одноразовые системы, разработанные специально для тонких детских вен, делают данную процедуру практически безболезненной.
Поэтому капиллярную кровь на сегодняшний день рекомендуют использовать для единичных видов исследований. Таковым является и самый распространенный – клинический (общий) анализ крови, который позволяет оценить общее состояние здоровья и выявить наличие воспалительных процессов.
Правила сдачи общего анализа крови из пальца
Идеальным временем для сдачи анализов считается утро. Кровь на клинический анализ следует сдавать натощак. Со времени предыдущего приема еды должно пройти не менее 8 часов. Деток до года рекомендуется кормить как обычно, в привычном режиме. Малышей постарше можно напоить небольшим количеством воды, а перекус взять с собой. Если ребенок проходит лечение лекарственными препаратами, об этом обязательно следует предупредить врача или медработника, берущего анализ.
Где сдать анализы ребенку в Полтаве?
Сдать общий анализ крови из пальца ребенку и пройти другие лабораторные исследования вы можете, посетив лабораторию Медлайн ЦМЭИ. Опытный медицинский персонал, к отбору которого мы подходим тщательным образом, обеспечит быстрое и комфортное прохождение необходимых процедур.
Забор крови из вены у детей и взрослых
Содержание:
Сегодня медицина и техника уже достаточно хорошо развиты, чтобы лабораторные исследования были важны при медицинских обследованиях. Очень многие изменения в организме отображаются на его внутренней среде. Ее обследование дает много важной информации для диагностики, лечения заболеваний.
Проведя забор крови из вены, медицинские работники ее изучают на содержание гормонов, на биохимию, а также на иммунологический и клеточный состав. Сейчас на все эти показатели исследуется лишь венозная жидкость. Совсем недавно на исследования брали капиллярную кровь из безымянного пальца. Однако тогда был большой риск появления микротромбов, затрудняющие анализ.
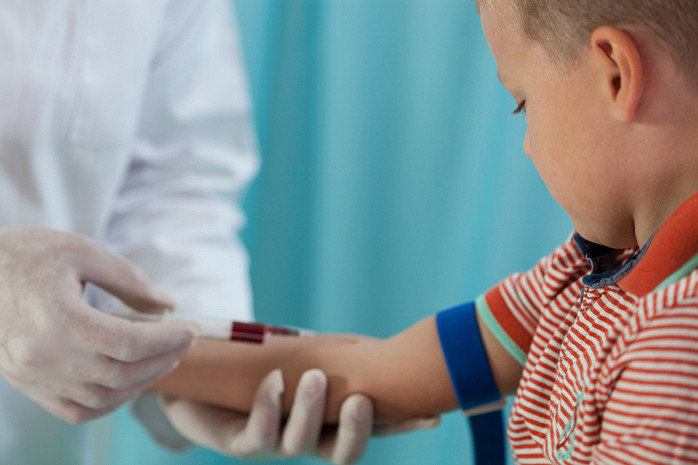
Как сдавать кровь из вены
Техника забора венозной жидкости у детей, взрослых определяет правильность результатов всего анализа. Если венепункция взята неправильно, врач поставит неверный диагноз, неверно подберет курс терапии. Соблюдение простых правил гарантирует результат.
Если же забор крови из вены у детей, взрослых сделать правильно, практически полностью исключены осложнения, связанные с неверной техникой. Чаще всего такими нарушениями являются гематомы в окружающих тканях, возникшие из-за того, что сосуд проколот насквозь. А если не соблюдать надлежащую стерильность, воспалится вена и разовьется сепсис.
Чтобы у ребенка или у взрослого взять кровь, врач берет вакуумную систему, иглу либо разовый шприц. Врач использует иглу для того, чтобы жидкость поступала напрямую в пробирку. Этот способ становится все менее распространенным, так как, во-первых, неудобен, во-вторых, есть большие риски того, что биоматериал будет иметь контакт с руками медика либо с окружающими предметами.
Сейчас набирают популярность новейшие вакуумные системы, предназначенные, чтобы брать венепункцию. В комплект такой системы входят:
Вакуумные пробирки, химический реактив;

Все составляющие вакуумной системы крепкие. У них есть цветная кодировка крышек для разных видов анализа. Любой контакт биоматериала с чем-либо еще, кроме, разве что, внутренних стенок пробирок, полностью исключен. Дополнительные инструменты не требуются. Сдача крови в вакуумные системы безопасна, не болезненна. Вероятность искажения результатов анализа окружающей средой сведена к минимуму.
Зафиксировать правильно руку.
Клеенчатую подушку положить под локоть.
Завязать жгут выше места прокола.
Проверить прощупывание пульсации запястья.
Сказать человеку, сжимать, разжимать кулак.
Смазать место укола проспиртованным тампоном.
Под острым углом ввести иглу.
Опустить ручку шприца до наполнения нужного объема.
Прижать проспиртованный ватный шарик, извлечь иглу.
Держать руку согнутой 5 минут.
Венепункцию новорожденным невозможно проводить из-за особенностей организма. Используются вены возле «родничка». Маркированный пробирки относят в лабораторию. Достаточно 24 часов для проведения общего анализа. В срочных ситуациях ставят особую пометку лаборантам, тогда обследование выполняется за пару часов.
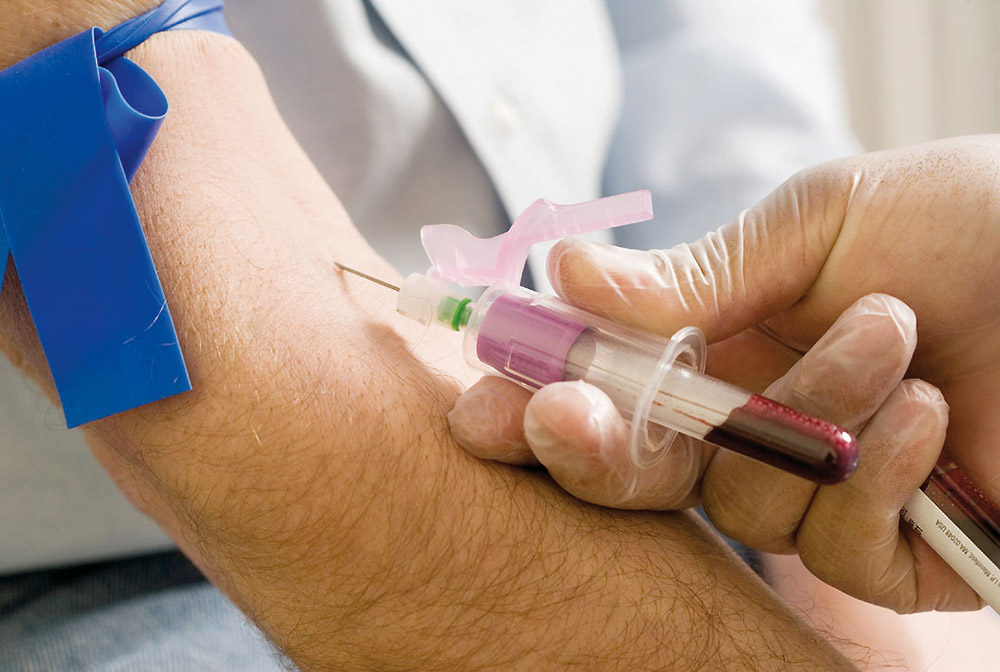
Зачем берут кровь из вены?
Исследовав венозную кровь, можно получить все необходимые сведения насчет здоровья того, у кого она была взята. Далее останется уточнить диагноз при помощи инструментального исследования. При этом врачи обычно используют те клинические методы, которые полезны для получения информации о заболевании, коррекции курса лечения, кроме того, полезны при профилактических и скрининговых осмотрах.
Проводя общий анализ крови, врачи выясняют СОЭ и клеточный состав крови. Это обследование назначается при диагностировании воспалений, инфекций и заболеваний крови. Оно обязательное при ежегодных обследованиях.
Изучая биохимию крови, можно обнаружитьть главные биологические показатели (белки, липиды, электролиты, глюкоза, ферменты) и заболевания печени с сердца, а также заметить онкологию. Исследуя гормональный фон, можно выяснить уровень гормонов, качество метаболизма, а также то, насколько хорошо работают пищеварительная и эндокринная железы.
Проверив иммунологический статус, можно обнаружить развитие аллергии и узнать, в каком состоянии находятся клеточный и гуморальный иммунитет. Каждая патология для постановки верного диагноза требует сдачи крови из вены.
Это безопасно и безболезненно, а диагностировать заболевание позволит вовремя. Пренебрежение такой мерой заставляет заплатить высокую у, так как ведет к неверному диагнозу со всеми вытекающими из него последствиями.
Центр «Здоровая семья» предлагает все виды медицинских услуг. Цена забора крови из вены невысокая, как и других обследований. Опытные врачи помогут расшифровать полученные данные, расскажут о проблемах, помогут выявить скрытые заболевания.
Состояния, при которых нужно сдавать кровь:
Воспалительные процессы разного происхождения, локализации.
Правила забора анализов
Правила забора крови.
Взятие крови осуществляется натощак, в утренние часы. В случае острой необходимости взятие крови может проводиться в любое время суток, однако желательно, чтобы с момента последнего приема пищи прошло не менее 3 часов. Существуют общие факторы, влияющие на результат исследований:
Поэтому следует соблюдать следующие условия:
Забор крови для биохимического исследования, гормональных исследований и исследований сыворотки крови на инфекции (ПЦР-диагностика), осуществляется в пластиковые контейнеры без антикоагулянта. Забор крови для общеклинического исследования осуществляется в специальные пластиковые контейнеры с антикоагулянтом.
Исследование на биохимический анализ крови.
Как сдавать анализ крови на сахар.
Чтобы получить объективный результат, необходимо соблюдать определенные условия перед сдачей анализа крови:
Гликемический профиль.
Гликемический профиль – это динамическое наблюдение за уровнем сахара в крови в течение суток. Обычно производят 6 или 8 заборов крови из пальца для определения уровня глюкозы: перед каждым приемом пищи и через 90 минут после еды. Определение гликемического профиля проводится пациентам принимающим инсулин по поводу сахарного диабета. Благодаря такому динамическому наблюдению за уровнем глюкозы крови можно определить насколько назначенная терапия позволяет скомпенсировать сахарный диабет. Оценка результатов гликемического профиля:Для сахарного диабета I типа уровень глюкозы считается компенсированным, если ее концентрация натощак и в течение суток не превышает 10 ммоль/л. Для данной формы заболевания допустима небольшая потеря сахара с мочой – до 30 г/сут.
· Сахарный диабет II типа считается скомпенсированным, если концентрация глюкозы в крови утром не превышает 6,0 ммоль/л, а в течение дня – до 8,25 ммоль/л. Глюкоза в моче определяться не должна.
Сахарная кривая.
СТТГ – стандартный тест толерантности к глюкозе (сахарная кривая). Также называется Глюкозотолерантный тест (ГТТ). Он показывает состояние углеводного обмена. Проводится СТТГ натощак (последний прием пищи – в ужин, за 12 часов до проведения СТТГ), с нагрузкой глюкозой 1,75 г/кг массы тела, но не более 75 г на прием. Учитывается уровень сахара натощак, через час и через 2 часа после нагрузки. У здорового человека уровень сахара в крови натощак менее 5,5 ммоль/л, при нарушении толерантности к глюкозе (старое название – латентный, или скрытый, сахарный диабет) – от 5,5 до 7 ммоль/л, при сахарном диабете (СД) – более 7 ммоль/л. Через час у здорового человека уровень сахара поднимается не более чем на 30% от исходного уровня. Через 2 часа сахар в крови у здорового человека менее 7,2 ммоль/л, при нарушении толерантности к глюкозе (НТГ) – от 7,2 до 11 ммоль/л. Повышение уровня сахара более 11 ммоль/л говорит о наличии сахарного диабета.
Правила сбора мочи.
Мочу собирают после тщательного туалета наружных половых органов в стерильную бакпечатку с герметичной крышкой. При подозрении на уретрит собирают первую порцию мочи (в начале мочеиспускания), в остальных случаях среднюю порцию мочи (в середине мочеиспускания). Мочу собирают в количестве 10-30 мл. Время доставки в лабораторию – не более 3 часов. Мочу собирают утром, натощак, сазу после сна. Перед сбором мочи проводят тщательный туалет наружных половых органов. Длительное хранение мочи при комнатной температуре до исследования приводит к изменению физических свойств, разрушению клеток и размножению бактерий. В связи с этим, некоторое время мочу можно хранить в холодильнике, но не доводить до замерзания! Доставлять в лабораторию мочу следует в бакпечатке или бутылке из темного стекла. Различные виды исследования мочи.
· Общий анализ мочи. Собирают всю порцию утренней мочи при свободном мочеиспускании в чистую стеклянную емкость, тщательно перемешивают и отливают 50-100 мл в емкость для доставки в лабораторию.
· Анализ мочи по Нечипоренко. Собирают СРЕДНЮЮ ПОРЦИЮ утренней мочи при свободном мочеиспускании в емкость для доставки в лабораторию.
Показания к исследованию: острые и хронические гнойно-воспалительные заболевания мочевыводящей системы (цистит, уретрит, пиелонефрит).
Правила сбора мокроты.
Утреннюю мокроту (до приема пищи), выделяющуюся во время приступа кашля, собирают в стерильную банку или в стерильный контейнер (бакпечатку) с герметичной крышкой. Перед сбором материала необходимо почистить зубы и прополоскать рот кипяченой водой с целью механического удаления остатков пищи и микрофлоры ротовой полости. Если мокрота отделяется в скудном количестве, необходимо накануне сбора материала принять отхаркивающие средства. Можно применять аэрозольную ингаляцию, провоцирующую усиление секреции бронхов или использовать ингаляцию горячего солевого гипертонического раствора в течение 10-20 минут. Мокроту можно хранить до исследования в холодильнике при 3-5 С◦ не более 3 часов.
Показания к исследованию: инфекции дыхательных путей, бронхит, пневмония.
Исследование отделяемого мочеполовых органов.
Материал для микроскопического исследования (мазок) берут специальным стерильным одноразовым зондом-щеткой и равномерно размазывают на предметном стекле. При размещении на одном стекле мазков из разных локализаций, МЕСТА НАНЕСЕНИЯ МАЗКА ДОЛЖНЫ БЫТЬ ПОМЕЧЕНЫ: «U» – уретра, «V» – влагалище, «C» – цервикальный канал. Забор материала производится сотрудниками лечебных отделений:
· Гинекологом (для женщин);
· Урологом (для мужчин).
Цитология.
Цитологический мазок берется, согласно требованиям, из трех участков слизистой влагалища: из его сводов, с внешней поверхности шейки матки и из канала шейки матки. При этом используется специальный шпатель. После взятия каждый образец наносится на стекло, а затем отправляется на тщательный анализ в цитологическую лабораторию. Там, в свою очередь, цитологические мазки детально изучаются на предмет наличия малейших отклонений в строении клеток. Рекомендуемая частота взятия мазка составляет раз в год или полтора года.
Подготовка к мазку:
· Вагинальные препараты (кроме выписанных врачом)
· Вагинальные контрацептивны такие как контрацептивные пены, кремы или желе.
Мазок не должен быть болезненным. Если женщина испытывает боль во время теста, она должна обратить на это внимание врача.
Копрограмма.
За 7—10 дней до сдачи анализа отменить лекарственные препараты (все слабительные, препараты висмута, железа, ректальные свечи на жировой основе, ферменты и другие препараты, влияющие на процессы переваривания и всасывания). Нельзя накануне делать клизмы. После рентгенологического исследования желудка и кишечника проведение анализа кала возможно не ранее, чем через двое суток. В течение 4—5 дней необходимо придерживаться следующей диеты: молоко, молочные продукты, каши, картофельное пюре, белый хлеб с маслом, 1—2 яйца всмятку, немного свежих фруктов. Кал собирается после самостоятельного опорожнения кишечника в одноразовый пластиковый контейнер с герметичной крышкой. Следует избегать примеси к калу мочи. Контейнер с калом необходимо доставить в лабораторию в день сбора материала, до отправки хранить в холодильнике (4—6 С0).
Анализ кала на яйца гельминтов (яйца глистов).
Кал собирают в одноразовый контейнер с завинчивающейся крышкой и ложечкой в количестве не более 1/3 объема контейнера. Материал должен быть доставлен в лабораторию в этот же день. Во время сбора избегать примесей мочи, отделяемого половых органов. Показания к назначению анализа:
· Подозрение на заражение гельминтами;
· «Барьерный» анализ (при госпитализации, оформлении медицинской книжки и т. д.)
Анализ кала на скрытую кровь.
За 7—10 дней до сдачи анализа отменить лекарственные препараты (все слабительные, препараты висмута, железа). Нельзя накануне делать клизмы. После рентгенологического исследования желудка и кишечника проведение анализа кала назначается не ранее, чем через двое суток. До анализа за три дня исключить из рациона мясо, печень и все продукты, содержащие железо (яблоки, перец болгарский, шпинат, белую фасоль, зеленый лук). Кал собирается после самостоятельного опорожнения кишечника в одноразовый пластиковый контейнер с герметичной крышкой. Следует избегать примеси к калу мочи. Контейнер с калом необходимо доставить в лабораторию в день сбора материала, до отправки хранить в холодильнике (4—6 С0).
Забор и хранение биологического материала (кровь) для исследований аутоантител методом ИФА (инфекции)
Забор и хранение биологического материала (кровь) для исследований на сифилис
Особенности взятия биоматериала: Кровь для исследования на сифилис, РИФ берут из локтевой вены натощак или не ранее чем через 4 ч после приема пищи (при динамическом наблюдении – всегда в одни и те же часы) отправляется в лабораторию в день забора. До следующего дня кровь хранить нельзя!
Правила взятия, хранения и транспортировки биоматериала для иммунохимических исследований и маркёров инфекционных заболеваний
Общие рекомендации: забор крови производят в утренние часы, строго натощак в комфортных для пациентах психологических условиях. Накануне взятия крови исключить физические нагрузки, стрессовые ситуации, физиотерапевтические процедуры; прием лекарственных средств (решение об отмене медикаментозного лечения принимает лечащий врач), оральных контрацептивов; употребление спиртных напитков и жирной пищи. Непосредственно перед исследованием не курить. Исследованию подлежит сыворотка, не содержащая примеси эритроцитов, бактериальных проростов, хилёза, гемолиза. При наличии любого из указанных признаков сыворотка уничтожается и назначается повторное взятие крови.
Материалом для исследования является венозная кровь, которая берется из локтевой вены
Правила взятия, хранения и транспортировки биоматериала для бактериологических исследований
Для получения достоверных результатов клинический материал на исследования должен забираться до назначения антибактериальных и биопрепаратов или через 2 недели после их отмены. Пробу следует передать в лабораторию не позднее 2 ч с момента сбора.
Правила забора мочи:
Особенности забора мочи:
— у маленьких детей. После мочеиспускания провести тщательный туалет наружных половых органов, напоить ребенка и ожидать следующего мочеиспускания для забора мочи;
— у женщин. Перед забором закрыть влагалище ватным тампоном.
Правила забора мокроты.
Исследуют свободно откашливаемую мокроту (предпочтительно утреннюю), натощак. Пациент предварительно должен почистить зубы и сполоснуть рот и горло водой. Нельзя собирать слюну и носоглоточное отделяемое. В домашних условиях для лучшего разжижения мокроты можно дать горячее обильное питье, сделать массаж спины. Мокроту собирают в стерильный пластиковый контейнер с завинчивающейся крышкой.
Правила забора испражнений на дисбактериоз.
Несколько дней до исследования не следует принимать активированный уголь и биопрепараты. Отбор материала производят в день сдачи анализа. Горшок или судно предварительно дезинфицируют, тщательно моют в мыльной воде, ополаскивают, обрабатывают кипятком, остужают. Для сбора испражнений нельзя использовать туалетную бумагу, нельзя загрязнять мочой. Допустим забор материала с памперса или с проглаженной пеленки. Для сбора испражнений рекомендуется стерильный пластиковый контейнер с лопаточкой и завинчивающейся крышкой.
Материал для анализа забирают лопаточкой, вмонтированной в крышку флакона, из средней и последней порций кала (3-4 лопаточки – 1,5-2 г). Жидкими фекалиями заполняют не более 1/3 флакона.
При отсутствии возможности доставки в лабораторию материала в течение 2 часов, пробу возможно хранить при температуре +8°С не более 5 часов.
Правила забора грудного молока
В день обследования утром женщина принимает душ и надевает чистое белье. Перед сцеживанием молока необходимо вымыть руки с мылом, одеть маску. Затем следует обмыть левую и правую грудную железу теплой водой с мылом и насухо вытереть чистым полотенцем. Поверхность сосков и околососковую область молочных желез необходимо обработать отдельными ватными тампонами, смоченными 70°С этиловым спиртом. Первая порция грудного молока выливается, последующие 3-4 мл сцеживаются из каждой железы в отдельную стерильную посуду (контейнер). В течение 2 часов грудное молоко должно быть доставлено в лабораторию.
В случае исследования раневого отделяемого, забор материала из раны проводится до перевязки.
При исследовании мазков из зева, взятие материала ведется до употребления пищи, пациенту не рекомендуется чистить зубы.
При взятии мазков с конъюнктивы, не рекомендуется проведение предварительной санитарной обработки (умывание), необходимо в утро дня сдачи анализа отказаться от закапывания лекарственных препаратов в глаза.
Бюджетное учреждение ХМАО Югры
МЕГИОНСКАЯ ГОРОДСКАЯ БОЛЬНИЦА