омник окас можно ли принимать женщинам
Омник Окас® : инструкция по применению
Лекарственная форма
Таблетки, с контролируемым высвобождением, покрытые оболочкой, 0,4 мг
Состав
Одна таблетка содержит
вспомогательные вещества: макрогол 8000, макрогол 7000000, магния стеарат
состав оболочки: опадрай жёлтый 03F22733
Описание
Таблетки круглой формы, с двояковыпуклой поверхностью, покрытые оболочкой желтого цвета, с гравировкой «04» на одной стороне.
Фармакотерапевтическая группа
Препараты для лечения урологических заболеваний. Препараты для лечения доброкачественной гипертрофии простаты. Альфа-адреноблокаторы. Тамсулозин.
Фармакологические свойства
Фармакокинетика
Омник Окас® представляет собой таблетку с пролонгированным высвобождением на основе матрикса с использованием геля не ионного типа. Форма Окас обеспечивает длительное и медленное высвобождение тамсулозина, что дает достаточную экспозицию со слабыми колебаниями в течение 24 часов.
Тамсулозин в форме Окас всасывается в кишечнике, биодоступность составляет 57% от введенной дозы. Прием пищи не влияет на всасывание тамсулозина. Тамсулозин характеризуется линейной фармакокинетикой. После однократного приема внутрь натощак 0,4 мг препарата его максимальная концентрация в плазме достигается в среднем через 6 часов. Равновесная концентрация достигается к 4-му дню приема. Пиковая плазменная концентрация увеличивается от примерно 6 нг/мл после первой дозы до 11 нг/мл в равновесном состоянии. Связь с белками плазмы – около 99%, объем распределения небольшой (около 0.2 л/кг).
Тамсулозин медленно метаболизируется в печени с образованием менее активных метаболитов. Большая часть тамсулозина представлена в плазме крови в неизмененной форме. Способность индуцировать активность микросомальных ферментов печени у тамсулозина практически отсутствует.
При печеночной недостаточности не требуется коррекции режима дозирования.
Тамсулозин и его метаболиты главным образом выводятся с мочой, при этом приблизительно около 4-6% препарата выделяется в неизмененном виде.
Период полувыведения при однократном приеме и в равновесном состоянии Омника Окас® 0,4 мг составляет 19 и 15 часов, соответственно.
При применении препарата в стандартной дозировке 0,4 мг в суточной дозе Омник Окас® не вызывает клинически значимого снижения артериального давления.
Показания к применению
— симптомы нижних мочевыводящих путей, ассоциированные с доброкачественной гиперплазией предстательной железы.
Омник Окас : инструкция по применению
Состав
Действующее вещество: тамсулозина гидрохлорид 1 таблетка содержит 0,4 мг тамсулозина гидрохлорида
Вспомогательные вещества: макрогол 8000, макрогол 7000000, магния стеарат, вода очищенная, опадри желтый 03F22733.
Лекарственная форма
Таблетки, покрытые пленочной оболочкой, пролонгированного действия с пероральной системой контролируемой абсорбции.
Основные физико-химические свойства: таблетки круглые, двояковыпуклые, покрытые желтой оболочкой, маркированные тиснением «04».
Фармакологическая группа. Средства, применяемые при доброкачественной гиперплазии предстательной железы. Антагонисты α 1 адренорецепторов. Код АТХ G04C A02.
Фармакологические свойства
Абсорбция. Омник Окас представляет собой таблетку пролонгированного действия с контролируемым высвобождением на основе матрикса с использованием геля неионного типа. Форма Окас обеспечивает длительное и медленное высвобождение тамсулозина, что дает экспозицию со слабыми колебаниями в течение 24 часов. После приема натощак 57% тамсулозина абсорбируется в кишечнике. Скорость и степень абсорбции таблеток пролонгированного действия не изменяется при приеме пищи с низким содержанием жира. Степень всасывания повышается на 64% и 149% (AUC и С макссоответственно) при приеме пищи с высоким содержанием жира по сравнению с приемом натощак.
Тамсулозин демонстрирует линейную фармакокинетику.
После однократного приема Омника Окас натощак максимальная концентрация активного вещества в плазме крови достигается через 6:00. В равновесном состоянии, достигается на четвертый день приема препарата, пик концентрации наблюдается через 4-6 часов независимо от приема пищи. Пик концентрации в плазме крови повышается с примерно 6 нг / мл после первого приема до 11 нг / мл в равновесном состоянии.
В результате длительного высвобождения минимальная концентрация тамсулозина в плазме составляет 40% максимальной концентрации независимо от приема пищи.
Метаболизм. Тамсулозина гидрохлорид имеет низкий эффект первого прохождения, медленно метаболизируясь. Большая часть активного вещества присутствует в крови в неизмененном виде. Метаболизируется в печени. Результаты in vitro показывают, что CYP3A4 и также CYP2D6 включаются в метаболизм, другие изоферменты CYP незначительно влияют на тамсулозин. Подавление симбионтов ферментов CYP3A4 и CYP2D6 может привести к повышению экспозиции тамсулозина гидрохлорида (см. Разделы «Особенности применения», «Взаимодействие с другими лекарственными средствами и другие виды взаимодействий»). Ни один из метаболитов не является активнее действующее вещество.
Вывод. Тамсулозин и его метаболиты выводятся в основном почками, 4-6% дозы выводится в неизмененном виде. Период полувыведения тамсулозина при однократном приеме и в равновесном состоянии составляет 19 и 15 часов соответственно.
Показания
Лечение симптомов нижних отделов мочевыводящих путей при доброкачественной гиперплазии простаты.
Омник окас можно ли принимать женщинам
Неймарк А.И., Раздорская М.В., Кондратьева Ю.С., Музалевская Н.И.
Кафедра урологии и нефрологии (зав. – проф. А. И. Неймарк) Алтайского государственного медицинского университета, Барнаул
Литература
1. Балан В. Е., Сметник В. П. Альтернативный метод лечения императивных нарушений мочеиспускания у женщин. Consilium medicum. 2006; 8 (6):75–77.
2. Балан В. Е. Современные подходы к ведению и лечению женщин с расстройствами мочеиспускания (по материалам пресс-конференции). Акушерство и гинекология. 2006; 5:65–67.
3. Лоран О. Б., Тевлин К. П., Берников А. Н. и др. Опыт применения препарата альфузозина в лечении женщин с симптомами функциональной обструкции нижних мочевых путей. Урология и нефрология. 1999; 3: 31–33.
4. Данилов В. В., Вольных И. Ю., Данилова Т. И. и др. Роль α1-адреноблокатора альфузозина в лечебно-диагностическом алгоритме ведения женщин с гиперактивным мочевым пузырем и отборе больных для лечения M-холинолитиками. Урология 2005; 1: 44–47.
5. Chancellor M., Blaivas J. G. Genitourinary complications in neurologic disease. Practical NeuroUrology 1995; 285–290.
6. Пушкарь Д. Ю., Лоран О. Б., Раснер П. И. Опыт медикамен-
тозной терапии Дальфазом у пациентов с различными расстройствами мочеиспускания. Фарматека. 2005; 11:40.
7. Nickel J. C. The use of alpha(1)-adrenoreceptor antagonists in lover urinary tract symptoms: beyond bening prostatic hyperplasia. Urology 2003; 62: 34–41.
8. Andersson K. E. Receptor farmacology (3): Adrenoreceptor stimulants and blockaders in obstetrics, gynecology and urology. Lakartidningen 1978;50:332–335.
9. Пушкарь Д. Ю., Щавелева О. Б. Медикаментозное лечение императивных расстройств мочеиспускания. Фарматека. 2002; 10:9–16.
10. Сивков А. В., Ромих В. В., Егоров А. А. Применение альфа-адреноблокаторов при расстройствах мочеиспускания у женщин. Урология. 2002; 5: 52–63.
Лечение гиперактивного мочевого пузыря и императивного недержания мочи у женщин
Гиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой лини
Гиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой линией которого специалисты единодушно считают поведенческую терапию [1].
Применение поведенческой терапии при ГМП основано на предположении, что это состояние вызвано утратой выработанного в детстве контроля коры головного мозга над мочеиспускательным рефлексом или наличием патологически сформированного рефлекса. Известно, что больше половины пациенток с ГМП имеют выраженные психические и социальные проблемы, а у 20% из них гиперактивность связана именно с неправильной моделью мочеиспускания. Чтобы восстановить этот контроль, устанавливают определенный ритм мочеиспусканий и постепенно увеличивают интервалы между ними. Перед началом лечения пациентке объясняют, что в норме диурез составляет 1500–2500 мл/сут, средний объем мочеиспускания — 250 мл, функциональная емкость мочевого пузыря — 400–600 мл, допустимое количество мочеиспусканий — в среднем 7–8 раз в сутки. Если этот объем превышает норму, необходимо научить пациентку избегать употребления жидкости без необходимости: пить только во время приема пищи, отказаться от кофе и чая, особенно вечером, ограничить употребление острой пищи и соли, которые вызывают жажду. Исключением являются пациентки, принимающие диуретики. Важно обосновать и необходимость отказа от «вредных» привычек: мочиться «на всякий случай», перед едой или выходом из дома. Целью тренировки мочевого пузыря является постепенное удлинение интервалов между мочеиспусканиями (в начале лечения интервалы между мочеиспусканиями должны быть короткими, например 1 ч, постепенно их доводят до 2,5–3 ч) и увеличение функциональной емкости мочевого пузыря. Таким образом, больная «приучает» свой мочевой пузырь опорожняться только произвольно. Ночью больной разрешается мочиться только в том случае, когда она просыпается из-за позыва на мочеиспускание.
Основным инструментом при таком методе лечения является дневник регистрации мочеиспусканий, в котором должны быть отмечены не только объем выделенной мочи и время мочеиспускания, но и эпизоды недержания мочи (НМ) и смена прокладок. Дневник в обязательном порядке должен изучаться и обсуждаться с врачом на плановых регулярных осмотрах.
Поведенческая терапия особенно эффективна при идиопатической гиперактивности детрузора. Прогноз, безусловно, определяется тем, насколько точно больная следует рекомендациям врача. Высокая эффективность лечения ГМП отмечается при сочетании тренировки мочевого пузыря и медикаментозной терапии.
Упражнения для укрепления мышц тазового дна имеют большое значение не только при стрессовом НМ, когда с их помощью может быть увеличено уретральное давление. Клиническое применение упражнений при ГМП основано на эффекте рефлекторного торможения сокращений детрузора при произвольных и достаточных по силе сокращениях мышц тазового дна [2].
Система выполнения упражнений Кегеля включает поочередное сокращение и расслабление мышц, поднимающих задний проход. Упражнения выполняются 3 раза в сутки. Длительность сокращений постепенно увеличивают: от 1–2 с, 5 с, 10–15 с и от 30 с до 2 мин. Иногда для контроля правильности выполнения упражнений используют перинеометр. Он состоит из баллончика, соединенного с манометром. Больная вводит баллончик во влагалище и определяет силу мышечных сокращений во время упражнений по манометру. «Функциональные» упражнения в дальнейшем предполагают их выполнение не только в позиции релаксации, но и в ситуациях, провоцирующих НМ: при чихании, вставании, прыжках, беге. Несмотря на простоту и широкую известность, упражнения Кегеля в настоящее время применяют редко. Иногда врач советует больной по нескольку раз в день прерывать и возобновлять мочеиспускание. Однако такие упражнения не только устраняют НМ, но и приводят к нарушениям мочеиспускания.
Основное условие эффективности терапии — регулярное выполнение упражнений и врачебный контроль с постоянным наблюдением и обсуждением результатов.
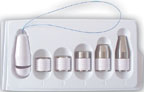 |
| Рисунок 1. Влагалищные конусы |
Пациенткам, которые не могут идентифицировать необходимые группы мышц, вследствие чего оказываются не в состоянии корректно выполнять упражнения, рекомендуется использовать специальные устройства: влагалищные конусы, баллоны и др. (рис. 1). Конусы имеют одинаковый размер и разную массу (от 20 до 100 г). Больная вводит конус наименьшей массы во влагалище и удерживает его в течение 15 мин. Затем используют более тяжелые конусы [3].
По данным различных исследователей, количество пациенток, не способных сокращать m. pubococcygeus, достигает 40% [4]. Это послужило одной из причин широкого использования метода биологической обратной связи (БОС), целью которого является обучение навыкам сокращения специфических групп мышц и обеспечение обратной связи с пациенткой. Эффективность методики обусловлена активной ролью пациенток в процессе лечения путем вовлечения зрительного (картинки, фильмы, анимация) или слухового (голосовая поддержка) анализаторов. Осуществление обратной связи может проводиться моно- и мультиканально путем регистрации активности тазового дна, абдоминального и детрузорного давлений.
 |
| Рисунок 2. Видео-компьютерный комплекс |
Нами накоплен опыт проведения тренировки мышц тазового дна (ТМТД) в режиме БОС на видео-компьютерном комплексе «УРОПРОКТОКОР» (рис. 2), представляющем собой стационарный прибор, оснащенный периферийным оборудованием, необходимым для лечения расстройств функций тазового дна, и обладающий возможностями мотивационного подкрепления.
Технология использования прибора заключается во введении во влагалище специального датчика, измеряющего электромиограмму (ЭМГ) окружающих мышц, который выполнен из фарфора с золотым напылением. Его можно использовать многократно после предварительной стерилизации. ЭМГ-сигнал анализируется компьютером, который производит построение графиков на экране монитора, информируя пациентку о том, как работают мышцы промежности. Пациентка периодически напрягает и расслабляет мышцы тазового дна («втягивание» ануса) по командам прибора. При этом размеры кривых на мониторе увеличиваются и достигают индивидуально установленного порога. Для максимальной эффективности процедуры используют технологию мотивационного подкрепления: каждое правильно выполненное упражнение сопровождается показом фильма, слайдов и т. п. При некачественном выполнении задания все поощряющие факторы минимизируются, что стимулирует пациентку к более активной работе мышц. Курс лечения состоит из 15–20 получасовых сеансов.
Тамсулозин в форме Окас: неочевидные преимущества
Говоря о многофакторной этиологии симптомов нарушенного мочеиспускания, Леонид Григорьевич отметил, что 49% мужчин в возрасте от 61 до 70 лет обращаются к врачу с жалобами на умеренные или тяжелые симптомы, при этом основную долю этих пациентов составляют мужчины с доброкачественной гиперплазией предстательной железы (ДГПЖ). «Благодаря многочисленным исследованиям урологам стало хорошо известно, что при отсутствии лечения у пациентов с ДГПЖ происходит значительное ухудшение, – напомнил докладчик, – откуда следует логичное заключение о том, что чем раньше начать лечение, тем лучших результатов можно добиться. Что касается времени старта терапии, то в этом отношении нет четкой границы, связанной с возрастом пациента. Однако в связи с этим существуют очевидные тенденции, которые подтверждены эпидемиологическим исследованием в отношении пациентов с расстройствами мочеиспускания, проведенным в 2016 г. под руководством академика Д.Ю. Пушкаря в различных медицинских центрах России. В этой работе было показано, что с возрастом у мужчин действительно ухудшается симптоматика. При этом у пациентов в возрасте от 60 до 70 лет наблюдались тяжелые симптомы расстройств мочеиспускания, а число пациентов с умеренной симптоматикой (45%) не различалось в возрастных группах от 50 до 60 и от 60 до 70 лет. Из этого следует вывод, что в такой ситуации нет смысла оставлять мужчин с умеренной симптоматикой без лечения и ждать, когда симптомы ухудшатся и возникнет необходимость в оперативном вмешательстве и установке цистостомы».
Что в таком случае необходимо предпринять при только возникающих проявлениях и легкой симптоматике? Отвечая на этот вопрос, профессор Л.Г. Спивак сказал: «Как следует из рекомендаций Европейского общества урологов, первое, что надо предпринять – это нелекарственное лечение, а именно методы поведенческой терапии. Что касается последних Российских рекомендаций по лечению больных ДГПЖ, то в них также отмечена ведущая роль поведенческой терапии, куда входит уменьшение потребления жидкости для снижения частоты мочеиспусканий (к примеру, перед дорогой или сном), исключение из рациона кофеина, алкоголя, использование техники расслабленного и двойного мочеиспускания, массаж бульбозного отдела уретры для профилактики постмиктурического подкапывания и других техник. Однако на практике применять эти рекомендации непросто, особенно пациентам, у которых есть сопутствующая терапия, в т.ч. с применением диуретиков. И здесь важной задачей уролога является оптимизация этих назначений, их пересмотр совместно с терапевтом, кардиологом и другими специалистами, что в реальности достаточно сложно сделать. Причем, к сожалению, даже при условии выполнения этих непростых задач наши пациенты не получают ожидаемого результата. Это подтверждают результаты одного из исследований, где было показано, что активное наблюдение, о котором шла речь выше, далеко не всегда способно скорректировать симптоматику у пациентов с ДГПЖ. В этой работе приняли участие 400 мужчин с факторами риска прогрессирования ДГПЖ, за которыми велось активное наблюдение в течение четырех лет. За это время число пациентов с умеренными и выраженными симптомами возросло практически в 5 раз. Это еще раз подтверждает тот факт, что ДГПЖ является прогрессирующим состоянием. Поэтому как бы пациент ни ограничивал себя в жидкости и употреблении кофе, как бы он ни массировал простату, если не остановить прогрессирование ДГПЖ – рано или поздно поведенческая терапия с точки зрения проявления симптомов перестанет быть эффективной. И это значит, что у мужчины будет ухудшаться качество жизни, а уролог столкнется с пациентом, у которого уже явно выражена симптоматика, что помешает добиться значимого эффекта. Поэтому нелекарственные методы лечения необходимо сочетать с лекарственными, о чем сказано в Европейских рекомендациях по лечению больных ДГПЖ 2020 г».
Далее докладчик обратил внимание коллег на статистику назначений пациентам с ДГПЖ: «Не случайно монотерапия α-адреноблокаторами преобладает сегодня в назначениях урологов и в России, и во всем мире при лечении пациентов с ДГПЖ, ведь на старте терапии такая терапия позволяет максимально быстро облегчить симптомы нарушенного мочеиспускания. При этом, по данным исследований, лучшим соотношением эффективности и безопасности является назначение тамсулозина».
Профессор Л.Г. Спивак пояснил, что применение Омник Окас в дозе 0,4 мг позволяет избежать резких подъемов концентрации действующего вещества в плазме крови и затем его снижения до минимального уровня, ведь улучшенный фармакокинетический профиль препарата поддерживает эту концентрацию на постоянном уровне. Кроме того, было доказано, что Омник Окас уменьшает выраженность ноктурии на 57%, что является, по мнению докладчика, самым важным аспектом применения симптоматической терапии. Также для пациентов важным является тот факт, что фармакокинетика Омник Окас 0,4 мг не зависит от приема пищи. Что касается частоты проявлений побочных эффектов, то исследования показывают: при приеме Омник Окас она существенно ниже, чем при приеме тамсулозина в капсулах, который считается самым безопасным из α-адреноблокаторов.
Профессор Л.Г. Спивак привел результаты российской наблюдательной программы, посвященной исследованию эффективности и безопасности применения препарата Омник Окас у пациентов с нарушенным мочеиспусканием на фоне ДГПЖ в рутинной клинической практике, проведенной под руководством академика РАН О.Б. Лорана: «Это исследование показало, что Омник Окас более чем в 2 раза снижает выраженность симптомов опорожнения и улучшает качество жизни пациентов».
В заключение своего доклада Леонид Григорьевич отметил: «Выраженность симптомов нарушенного мочеиспускания у мужчин и женщин в возрасте около 70 лет абсолютно одинаковая. Но поскольку у женщин нет предстательной железы,(ПЖ) следовательно, за эти симптомы «отвечает» мочевой пузырь, роль которого в симптомах нарушенного мочеиспускания является самой важной. Поэтому, когда у мужчины уже появилась серьезная симптоматика (вялая струя мочи, затрудненное мочеиспускание, частые позывы, ночная поллакиурия 3 и более раз, эпизоды острой задержки мочеиспускания при большом объеме ПЖ и большом количестве остаточной мочи), избавить его от гиперплазии ПЖ возможно лишь с помощью оперативного лечения. И, к сожалению, после выполненной трансуретральной резекции ПЖ 55,1% пациентов нуждаются в лекарственной терапии. Именно поэтому очень важно не опоздать с лечением пациентов, имеющих нарушенное мочеиспускание, учитывая, что первая линия терапии позволяет достигнуть быстрого и безопасного наступления положительного эффекта. А если учесть, что в арсенале современного уролога сегодня есть препарат с контролируемой формой абсорбции, который к тому же стал стоить в два раза дешевле, чем раньше, то возможности помощи нашим пациентам стали значительно шире».

