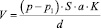Наибольший объем воздуха который можно выдохнуть после максимального вдоха это
Процесс внешнего дыхания обусловлен изменением объема воздуха в легких в течение фаз вдоха и выдоха дыхательного цикла. При спокойном дыхании соотношение длительности вдоха к выдоху в дыхательном цикле равняется в среднем 1:1,3. Внешнее дыхание человека характеризуется частотой и глубиной дыхательных движений. Частота дыхания человека измеряется количеством дыхательных циклов в течение 1 мин и ее величина в покое у взрослого человека варьирует от 12 до 20 в 1 мин. Этот показатель внешнего дыхания возрастает при физической работе, повышении температуры окружающей среды, а также изменяется с возрастом. Например, у новорожденных частота дыхания равна 60—70 в 1 мин, а у людей в возрасте 25—30 лет — в среднем 16 в 1 мин. Глубина дыхания определяется по объему вдыхаемого и выдыхаемого воздуха в течение одного дыхательного цикла. Произведение частоты дыхательных движений на их глубину характеризует основную величину внешнего дыхания — вентиляцию легких. Количественной мерой вентиляции легких является минутный объем дыхания — это объем воздуха, который человек вдыхает и выдыхает за 1 мин. Величина минутного объема дыхания человека в покое варьирует в пределах 6—8 л. При физической работе у человека минутный объем дыхания может возрастать в 7—10 раз.
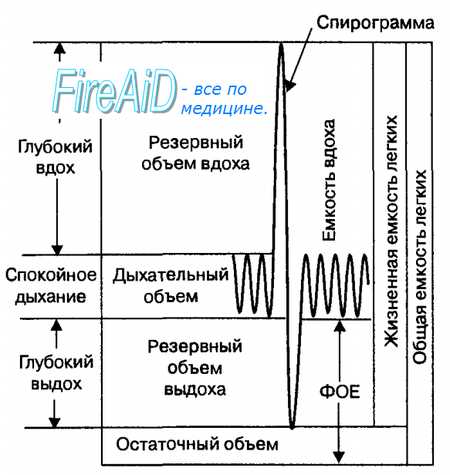
Легочные объемы воздуха. В физиологии дыхания принята единая номенклатура легочных объемов у человека, которые заполняют легкие при спокойном и глубоком дыхании в фазу вдоха и выдоха дыхательного цикла (рис. 10.5). Легочный объем, который вдыхается или выдыхается человеком при спокойном дыхании, называется дыхательным объемом. Его величина при спокойном дыхании составляет в среднем 500 мл. Максимальное количество воздуха, которое может вдохнуть человек сверх дыхательного объема, называется резервным объемом вдоха (в среднем 3000 мл). Максимальное количество воздуха, которое может выдохнуть человек после спокойного выдоха, называется резервным объемом выдоха (в среднем 1100 мл). Наконец, количество воздуха, которое остается в легких после максимального выдоха, называется остаточным объемом, его величина равна примерно 1200 мл.
Сумма величин двух легочных объемов и более называется легочной емкостью. Объем воздуха в легких человека характеризуется инспираторной емкостью легких, жизненной емкостью легких и функциональной остаточной емкостью легких. Инспираторная емкость легких (3500 мл) представляет собой сумму дыхательного объема и резервного объема вдоха. Жизненная емкость легких (4600 мл) включает в себя дыхательный объем и резервные объемы вдоха и выдоха. Функциональная остаточная емкость легких (1600 мл) представляет собой сумму резервного объема выдоха и остаточного объема легких. Сумма жизненной емкости легких и остаточного объема называется общей емкостью легких, величина которой у человека в среднем равна 5700 мл.
При вдохе легкие человека за счет сокращения диафрагмы и наружных межреберных мышц начинают увеличивать свой объем с уровня функциональной остаточной емкости, и его величина при спокойном дыхании составляет дыхательный объем, а при глубоком дыхании — достигает различных величин резервного объема вдоха. При выдохе объем легких вновь возвращается к исходному уровню функциональной остаточной емкости пассивно, за счет эластической тяги легких. Если в объем выдыхаемого воздуха начинает входит воздух функциональной остаточной емкости, что имеет место при глубоком дыхании, а также при кашле или чиханье, то выдох осуществляться за счет сокращения мышц брюшной стенки. В этом случае величина внутриплеврального давления, как правило, становится выше атмосферного давления, что обусловливает наибольшую скорость потока воздуха в дыхательных путях.
Спирометрия
Из статьи читатель узнает, в чем суть этого метода исследования, о показаниях и противопоказаниях к нему, а также о методике его проведения и основных показателях, определяемых в процессе диагностики.
Система дыхания человека состоит из трех частей:
Патологические изменения любого из отделов вызывают нарушения дыхания. Спирометрия предназначена для того, чтобы оценить его качество, предварительно определить, какая часть бронхолегочной системы поражена, судить о степени тяжести болезни, скорости ее прогрессирования и эффективности проводимых лечебных мероприятий.
Существует целый ряд показателей, измеряемых в процессе исследования. Однако любой из них – величина непостоянная, зависящая от возраста, массы тела, роста пациента, общей его тренированности, самочувствия и состояния здоровья в целом.
Показания к проведению исследования
Основной областью медицины, в которой применяется этот метод диагностики, является пульмонология. Также его используют в аллергологии, реже – в кардиологии.
Обычно проводят спирометрию в таких ситуациях:
Ключевое значение спирометрия имеет в диагностике и дифференциальной диагностике хронической обструктивной болезни легких (ХОЗЛ) и бронхиальной астмы, а также для оценки эффективности их лечения. Лицам, страдающим этими заболеваниями, рекомендовано регулярное (как минимум, 1, а лучше – 2 раза в год) проведение спирометрии в условиях медучреждения, а дома – контроль показателей внешнего дыхания при помощи специального прибора – пикфлуометра.
Также это исследование рекомендуют лицам, работающим в условиях вредного производства, длительно курящим, страдающим болезнями дыхательных путей аллергической природы.
Противопоказания
Обращаем внимание читателя на то, что необходимость проведения спирометрии оценивает исключительно лечащий врач. Он может посчитать это исследование нежелательным и даже опасным при некоторых заболеваниях пациента, не указанных в данном разделе, а может, напротив, определенные противопоказания счесть относительными и провести диагностику даже при их наличии. Все индивидуально!
Чтобы исследование было максимально информативным, пациенту следует:
Также за сутки до спирометрии обследуемому рекомендуют отказаться от кофе, чая и других кофеинсодержащих напитков, непосредственно перед ее проведением – ослабить ремень, галстук и другие стесняющие дыхание предметы одежды, вытереть помаду с губ, отдохнуть в течение 15-30 минут.
Методика проведения
Спирометрию проводят при помощи одноименного прибора – спирометра, который в течение всей процедуры регистрирует объем и скорость вдыхаемого/выдыхаемого воздуха. Состоит он из датчика, функция которого – воспринимать поток воздуха, определять вышеуказанные его характеристики, и устройства, преобразующего их значения в цифровой формат и рассчитывающего необходимые показатели.
Во время исследования пациент располагается сидя на стуле, в рот ему вводят загубник, а на нос надевают специальный зажим, который исключит искажение результатов спирометрии, возникшее по причине носового дыхания. То есть в течение всей процедуры человек дышит исключительно ртом. К загубнику подсоединена трубка, по которой воздух попадает в спирометр.
Врач объясняет обследуемому суть процедуры и включает аппарат. Пациент полностью подчиняется врачу – дышит так, как ему говорят, таким образом выполняя ряд тестов. Чтобы исключить погрешности и повысить информативность исследования, один и тот же тест, как правило, проводят по нескольку раз, а в заключении при этом учитывают среднее его значение.
Зачастую при спирометрии проводят и пробу с препаратом, расширяющим бронхи. Это необходимо для того, чтобы определить обратимость обструкции, если таковая имеется. Проба помогает отдифференцировать бронхиальную астму от хронической обструктивной болезни легких. После классического исследования пациенту предлагают вдохнуть дозу препарата, и через несколько минут спирометрию повторяют. На основании полученных результатов врач определяет, как бронхи пациента отреагировали на бронходилататор – уменьшилась обструкция или практически нет.
Показатели вентиляции, определяемые путем спирометрии
| Параметр | Что это | Усредненное значение в норме |
| ЖЕЛ или жизненная емкость легких | Объем воздуха, который может выдохнуть человек после максимально возможного вдоха на максимально возможном выдохе. Основной статический показатель. | Норма (должная ЖЕЛ) указана ниже, а этот показатель фактический – все, что выдохнул больной. |
| ФЖЕЛ – форсированная жизненная емкость легких | Количество воздуха, выдыхаемого больным при максимально быстром, сильном выдохе. Основной динамический показатель. Позволяет оценить проходимость бронхов – чем меньше их просвет, тем меньше значение ФЖЕЛ. | От 70 до 80 % ЖЕЛ. |
| ЧД или частота дыхания | Число дыхательных движений в состоянии покоя. | От 10 до 20 за 60 секунд. |
| ДО или дыхательный объем | Объем воздуха, который вдыхает и выдыхает пациент в спокойном состоянии за 1 дыхательный цикл. | От 0.3 до 0.8 л (это составляет порядка 15-20 % ЖЕЛ). |
| МОД – минутный объем дыхания | Объем воздуха, который прошел через легкие в течение 1 минуты. | От 4 до 10 л в 1 минуту. |
| РОвд – резервный объем вдоха | Количество воздуха, который может максимально вдохнуть человек после обычного вдоха. | От 1.2 до 1.5 л (около 50 % жизненной емкости легких). |
| РОвыд – резервный объем выдоха | Объем воздуха, который максимально может выдохнуть человек после обычного выдоха. | От 1 до 1.5 л (примерно 30 % от ЖЕЛ). |
| ОФВ1 – объем форсированного выдоха за 1 секунду | Количество воздуха, которое выдыхает пациент за первую секунду форсированного выдоха. | Больше, чем 70 % ФЖЕЛ. |
| ДЖЕЛ – должная ЖЕЛ | ЖЕЛ, которая должна быть у здорового взрослого человека с учетом его пола, роста и возраста. Рассчитывается по специальным формулам: |
ДЖЕЛ (для мужчин) = 0.052 * рост – 0.028 * возраст – 3.2
ДЖЕЛ (для женщин) = 0.049 * рост – 0.019 * возраст – 3.76
Единица измерения роста – см.
Выделяют 2 типа вентиляционной недостаточности: обструктивный и рестриктивный. Первый возникает при сужении просвета бронхов и повышении сопротивления потоку воздуха. Причиной второго является уменьшение способности ткани легких к растяжению или дыхательной поверхности в целом.
В пользу обструктивного типа будут свидетельствовать такие показатели спирометрии:
При рестриктивном типе вентиляционной недостаточности будет обнаружена сниженная общая емкость легких.
Ощущения пациента
Как правило, спирометрия переносится обследуемыми хорошо – они чувствуют себя комфортно, не испытывают каких-либо неприятных ощущений или боли.
В некоторых случаях после пробы с бронходилататором пациент ощущает сердцебиение и легкое дрожание в конечностях. Не стоит волноваться – это состояние временное и не опасное для здоровья.
Крайне редко больные реагируют на исследование приступом кашля или бронхоспазмом, что делает спирометрию невозможной, требует ее прекращения и оказания больному медицинской помощи.
Могут ли быть ошибки
Иногда результаты исследования могут быть неточными. Причиной этого являются, как правило, неисправность, неправильная настройка спирометра либо нарушение техники исследования. В ряде случаев ошибку допускают пациенты, когда дышат через нос, не выполняют беспрекословно рекомендации врача относительно дыхания (например, при записи ЖЕЛ делают неполный выдох).
К какому врачу обратиться
Спирометрию в своей практике широко применяют пульмонологи. Кроме того, это один из основных методов диагностики бронхиальной астмы в аллергологии. Спирометрия используется кардиологами для разделения легочной и сердечной одышки.
Заключение
Спирометрия – важный информативный метод диагностики, позволяющий оценить характер дыхательных нарушений и эффективность проводимой терапии. В некоторых случаях (например, после недавно перенесенных инфаркта, инсульта, операции на глазах или внутриполостной, при гипертензивном кризе или аневризме аорты) проводить его противопоказано.
Приборы, при помощи которых проводят исследование, имеются в арсенале практически каждого кабинета функциональной диагностики (и в поликлинике, и в стационаре), а иногда – и непосредственно в кабинете врача-терапевта или пульмонолога.
Спирометрия – это безболезненная, несложная для пациента процедура, которая в определенных ситуациях помогает врачу определиться с диагнозом, а он, как известно, является залогом успешного лечения.
Наибольший объем воздуха который можно выдохнуть после максимального вдоха это
2.1. Дыхательные функции легких. Альвеолярное дыхание
Легкие играют важную роль не только в регуляции и обеспечении внешнего дыхания, но выполняют и ряд недыхательных функций. Недыхательные функции легких включают их участие в голосообразовании, регуляции теплоотдачи и кислотно-основного состояния организма, иммунных реакциях, в обеспечении тканевого фагоцитоза, регуляции метаболизма биологически активных прессорных и депрессорных субстанций, прокоагулянтных и антикоагулянтных факторов свертывания крови. В легких инактивируются пептиды, цикличесские нуклеотиды, простагландины, ксенобиотики, а также гистамин, серотонин.
Дыхательная функция легких определяется их участием в обеспечении альвеолярного дыхания, а также в регуляции внешнего дыхания за счет наличия мощных рефлексогенных зон.
Состояние легочной вентиляции определяется глубиной дыхания (дыхательным объемом) и частотой дыхательных движений.
Различают следующие объемы дыхания:
Дыхательный объем – объем вдоха и выдоха при спокойном дыхании.
Резервный объем вдоха и выдоха – количество воздуха, которое человек может дополнительно вдохнуть или выдохнуть при нормальном дыхании.
Остаточный объем – количество воздуха, оставшегося в легких, после максимального выдоха.
Жизненная емкость легких (ЖЁЛ) – наибольшее количество воздуха, которое можно максимально выдохнуть после максимального вдоха (сумма дыхательного объема и резервных объемов вдоха и выдоха)
Функциональная остаточная емкость – количество воздуха, оставшееся в легких после спокойного выдоха.
Жизненную ёмкость легких можно вычислить по формуле ЖЁЛ (л)= 2,5*рост (в м).
ЖЁЛ зависит от роста, возраста человека, рода занятий, особенно велико у пловцов и гребцов (до 8 л).
Легкие плода и новорожденных, не совершивших первый вдох, не содержат воздуха.
Различают анатомическое и функциональное мертвое пространство.
Анатомическое мертвое пространство – это объем невентилируемых воздухоносных путей – трахеи, бронхов и бронхиол.
Функциональное мертвое пространство – более емкое понятие, оно включает не только анатомическое мертвое пространство, а также вентилируемые, но неперфузируемые альвеолы.
Минутный объем дыхания равен произведению дыхательного объема на частоту дыхательных движений. Частота дыхательных движений у детей различна: у новорожденных составляет 40-50 в мин, у грудных детей 30-40 в мин, в детском возрасте 20-30 в мин. У взрослого человека частота дыхательных движений составляет 14 – 18 в мин.
Следует отметить, что диффузионное давление для О2 составляет около 60 мм. рт.ст, а для СО2 около 6 мм.рт.ст. Однако, необходимо учесть, что СО2 значительно быстрее диффундирует через альвеолярно–капиллярную мембрану в связи с тем, что коэффициент его растворимости в биологической среде в 20 раз больше, чем у кислорода.
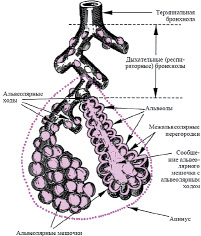
В легких взрослого человека содержится около 300 млн. альвеол, диаметр которых составляет около 0,2 мм. Две соседние альвеолы отделены друг от друга двумя слоями эндотелия и эпителия, расположенными на базальной мембране. Между этими слоями находится интерстициальное пространство. Альвеолярный эпителий и эндотелий капилляров образуют альвеолярно – капиллярную мембрану, через которую происходит диффузия газов; толщина мембраны составляет от 0,2 мкм до 2 мкм в местах скопления эластических и коллагеновых волокон. Площадь газообмена в легких находится в зависимости от возраста и колеблется от 40 до 140 м 2 (рис.4).
Рис.4. Схема строения альвеолярного дерева
Альвеолярно–капиллярная диффузия во многом зависит от эластичности легочной ткани, обеспечивается в значительной мере продукцией сурфактанта.
Различают два типа эпителия, выстилающего альвеолярные клетки. Клетки I типа – это плоский эпителий, занимает до 95 % площади альвеолярной поверхности, содержит небольшое количество органоидов. Клетки IIтипа крупные, имеют округлую форму, ядра и микроворсинки, синтезируют сурфактант.
Сурфактант легких – это смесь поверхностно-активных веществ (ПАВ), состоящая на 70 – 80% из фосфатидилхолина, фосфатидилглицерола, дипальмитолфосфатидилхолина и белков сурфактанта, продуцируемых альвеолоцитами II типа. Молекулы апопротеинов, фосфолипидов имеют гидрофильный и гидрофобные концы, обращенные соответственно в альвеолярную жидкость и альвеолярный воздух. Белки сурфактанта (SPA, SP-R, SP-C,SP-D) не только способствуют снижению поверхностного натяжения альвеол, обеспечиваемому фосфолипидами, но и обладают защитной функцией.
Система легочного сурфактанта играет многоплановую роль, обеспечивая антиателэктатическую функцию, способствует диффузии О2, участвует в регуляции водного обмена в легких, защищает организм от проникновения вредоносных мелкодисперсных аэрозолей, обладает свойствами антиоксиданта.
Сурфактант, как указывалось выше, уменьшает поверхностное натяжение альвеол в 2 – 10 раз, тем самым, предотвращая спадение альвеол. Сурфактант содержится не только на внутренней поверхности альвеол, но и на плевре, брюшине, перикарде, синовиальных оболочках, слизистой глазных яблок. Сурфактант обеспечивает раскрытое состояние мелких дыхательных путей, усиливает фагоцитирующую активность макрофагов, подавляет выделение медиаторов воспаления, обладает свойствами антиоксиданта, оказывает антибактериальное и противовирусное действие.
При дефиците сурфактанта некоторые альвеолы подвергаются ателектазу, другие – перерастягиваются, вентиляция легких становится негомогенной, нарушается вентиляционно – перфузионное отношение.
При спадении альвеолы концентрация сурфактанта на ее поверхности возрастает, возникает снижение поверхностного натяжения, что повышает их стабильность и препятствует дальнейшему спадению альвеол. Стабильность альвеол обеспечивается и так называемым феноменом «взаимозависимости» альвеол, т.е. их взаимной тяги. У недоношенных новорожденных недостаточность синтеза сурфактанта может быть причиной развития респираторного дистресс – синдрома, характеризующегося ригидными легкими.
Как известно, легкие в отличие от трахеи и бронхов являются мощной рефлексогенной зоной, обеспечивающей регуляцию внешнего дыхания в условиях нормы и патологии.
В паренхиме легких имеются различные высоко- и низкочувствительные рецепторы растяжения альвеол, медленно-адаптирующиеся и быстро-адаптирующиеся к структурным изменениям в легких. Медленно-адаптирующиеся рецепторы растяжения альвеол являются высокочувствительными, низкопороговыми механорецепторами, реагирующими на объем вдыхаемого воздуха. Эти рецепторы являются окончанием толстых миелинизированных волокон n.vagus. Афферентация с этих рецепторов при участии ретикулярной формации ствола мозга переключается на инспираторные нейроны дорзальной дыхательной группы продолговатого мозга, обеспечивая развитие рефлекса Геринга-Брейера. Рефлекс Геринга-Брейера участвует во время сна в смене фаз дыхательного цикла. В условиях патологии при участии этого рефлекса формируются испираторная, экспираторная и смешанная одышки.
Другой группой рецепторов паренхимы легких являются быстроадаптирующиеся рецепторы спадения альвеол и юкстакапилярные рецепторы, реагирующие соответственно на спадение альвеол и возрастание уровня тканевой жидкости. Импульсация с этих рецепторов проводится по мало– и немиелинизированным волокнам n.vagus в продолговатый мозг, вызывая развитие тахипное.
При раздражении С-волокон возникают брадикардия, тахи- и апное, гипер- и диссекреция слизи в воздухоносных путях.
2.2. Кровоснабжение и лимфоснабжение легких
Легкие получают кровь от системы легочных сосудов (малый круг кровообращения) и бронхиальных сосудов (большой круг кровообращения). Основной функцией малого круга кровообращения является оксигенация венозной крови и удаление из нее СО2.
Среднее время прохождения крови через малый круг составляет в среднем 4,5 – 5,0 сек.
В состоянии покоя в сосудах легких находится около 500 мл крови (10 % от общего объема). В условиях нагрузки объем крови в легких может возрастать в 5–6 раз, при этом происходит лишь незначительное увеличение давления в сосудах малого круга кровообращения за счет высокой растяжимости. Давление в артериолах легких составляет в среднем 9 – 15 мм. рт. ст.
В покое кровоток в легких неоднороден, большая часть его направлена в нижние зоны.
Система бронхиальных сосудов снабжает кровью дыхательные пути вплоть до терминальных бронхиол, составляя около 3% от величины легочного кровотока.
Гидродинамические параметры бронхиальных сосудов обеспечивают транспорт воды в интерстиций и последующее лимфообразование. В легких осуществляются анастомозы между сосудами большого и малого круга кровообращения.
Суммарно в легких отношение легочной вентиляции и легочной перфузии составляет примерно 0,8 – 1,0. При вертикальном положении человека снижается интенсивность кровотока у верхушек легких.
Лимфатические сосуды расположены в паренхиме легких и на поверхности висцеральной плевры, впадают в лимфатические узлы, расположенные вокруг крупных воздухоносных путей (ВП) и в средостении. Лимфоидная ткань находится в стенках воздухоносных путей. Терминальные мешки лимфатической системы расположены в субплевральной, перибронхиальной соединительной ткани, а затем поступают в собирательные лимфатические сосуды легких.
Регуляция легочного кровотока обеспечивается за счет влияния вегетативной нервной системы, а также ряда гуморальных факторов; в частности вазодилатирующих простагландина J2 – метаболита арахидоновой кислоты, оксида азота и вазоконстрикторных соединений: эндотелинов, тромбоксана.
Эндотелины продуцируются эндотелиальными клетками легочных сосудов и клетками бронхиального эпителия и вызывают вазоконстрикцию, являются медиаторами легочной гипоксической вазоконстрикции, вызывают сокращения гладкой мускулатуры воздухоносных путей.
Что такое спирография?
Спирография — метод функциональной диагностики функций нормальной работы легких путем измерения их объема при дыхании. Спирография относится к основным методам выявления пульмонологических заболеваний.
Дыхание — процесс, сопровождающийся обменом газов (кислорода и углекислого газа) между тканями организма и внешней средой. Включает следующие процессы: легочную вентиляцию, легочный газообмен, транспорт газов кровью, тканевое дыхание. Вентиляция и газообмен в легких, объединяются понятием внешнее (легочное) дыхание.
Тканевое дыхание — это комплекс биохимических процессов внутриклеточного окисления.
С помощью спирографа проводится исследование, которое называется спирометрией или спирографией, позволяющее определить нарушения работы дыхательной системы.
Исследование вентиляционной функции легких основано на измерении легочных объемов и скорости воздушных потоков при дыхании. Выделяют три типа вентиляционной недостаточности:
Жизненная емкость легких (ЖЕЛ) — максимальный объем воздуха, который может выдохнуть пациент после максимально глубокого вдоха. ЖЕЛ является важнейшим показателем ФВД и зависит от пола, роста, возраста, массы, физического состояния организма. Снижение ЖЕЛ происходит при уменьшении количества легочной ткани (фиброз, ателектаз, отек, пневмония, пневмосклероз и др.), при недостаточном расправлениии легких (кифосколеоз, патология грудной клетки, плеврит). Умеренное снижение ЖЕЛ наблюдается при бронхиальной обструкции
Форсированная жизненная емкость легких (ФЖЕЛ) — объем воздуха который можно выдохнуть при максимальнобыстром и полном выдохе, после максимального вдоха. ФЖЕЛ на 100−300 мл меньше ЖЕЛ. При обструктивных нарушениях разница увеличивается до 1,5 литров и более. Если ФЖЕЛ больше или равна ЖЕЛ, пробу рассматривают как неверно выполненную.
Спирографию назначают при подозрении на:
Также спирография может быть назначена:
Противопоказано исследование в следующих случаях:
Как проводится спирография:
Исследование проводится в кабинете функциональной диагностики, в положении сидя, натощак или не раньше чем через 1,5 часа после еды. Необходимо исключить прием стимулирующих напитков в день спирограммы. К ним относится кофе, черный и зеленый чай, энергетики. За сутки недопустимо употребление алкогольных напитков.
Также важно отказаться от курения с момента пробуждения до начала процедуры. По назначению врача могут быть отменены бронхолитические препараты, которые постоянно принимает пациент: бета 2-агонисты короткого действия — за 6 часов, бета-2 агонисты продленного действия — за 12 часов, длительно действующие теофиллины — за сутки до обследования. Пациент должен прийти за 20 минут до спирограммы, чтобы успокоить дыхание, избегать нервного перенапряжения перед обследованием.
Нос пациенту закрывают специальным зажимом, чтобы дыхание осуществлялось только через рот, с помощью одноразового или стерилизуемого мундштука (загубника).
Пациент дышит некоторое время спокойно, не заостряя внимания на процессе дыхания. Далее пациенту предлагают сделать спокойный максимальный вдох и такой же спокойный максимальный выдох. Так оценивается ЖЕЛ. Для оценки ФЖЕЛ и ОФВ1 пациенту предлагают сделать спокойный глубокий вдох и как можно быстрее выдыхает весь воздух.
Достаточная продолжительность выдоха:
Каждый маневр выполняется не менее 3-х раз до получения эффекта воспроизводимости, различия попыток не должны привышать 5%. В конце исследования проводится регистрация МВЛ, когда пациент в течение 10 секунд дышит максимально глубоко и быстро.
Многим больным назначаются бронхопровокационные пробы. Самые распространенные из них:
Проба положительная, если прирост ОФВ1 12% и больше при одновременном увеличении его абсолютного значения на 200 мл и больше. Что означает, что выявленная исходно бронхиальная обструкция является обратимой, и после ингаляции сальбутамола проходимость бронхов улучшается. Это наблюдается при бронхиальной астме.
Положительная проба при исходно нормальных показателях говорит о латентной обструкции.
Если при исходно сниженном ОФВ1 проба отрицательная, это говорит о необратимой бронхиальной обструкции, когда бронхи не реагируют на расширяющие их лекарства. Это наблюдается при хроническом бронхите. Если после ингаляции сальбутамола показатель ОФВ1 уменьшился, это парадоксальная реакция на бронходилататор, связанная со спазмом бронхов в ответ на ингаляцию.
У здоровых людей ОФВ1, ЖЕЛ, МВЛ, ФЖЕЛ и индекс Тиффно зачастую свыше 80%. Значения ниже 70% от нормы считаются проявлением патологии. Показатели в границах 80−70%, как правило индивидуально для каждого прошедшего процедуру. Для взрослых пациентов такие значения не свидетельствуют о патологии, тогда как для детей, людей среднего возраста могут быть симптомами начальных стадий обструкции.
Спирография и пневмотахометрия могут расцениваться как скрининговые методы.
Таким образом спирография позволяет не только подтвердить диагноз, но и служит для наблюдения за эффективностью лечения. В некоторых случаях спирографию рекомендуют для того, чтобы обучить пациентов техникам правильного дыхания. Это существенно для пациентов с большим стажем курения и жизненно важно для пациентов, которые недавно перенесли операции на легких.
Записаться можно по телефону (391) 218−35−13 или через личный кабинет