Фиброз легких: симптомы, лечение и профилактика
Фиброз легких — это процесс образования в легких фиброзной (рубцовой) ткани, что приводит к нарушениям дыхательной функции.
Зиновенкова Елена Алексеевна
Заведующая отделением профпатологии, врач общей практики (семейный врач), врач-терапевт, врач-пульмонолог
Фиброз легких — это процесс образования в легких фиброзной (рубцовой) ткани, что приводит к нарушениям дыхательной функции. При фиброзе снижается эластичность и растяжимость легочной ткани, затрудняется прохождение кислорода и углекислого газа через стенку альвеол (легочных пузырьков, в которых происходит контакт вдыхаемого воздуха с кровью).
Причины заболевания
Фиброз легкого может возникнуть вследствие развития воспаления на альвеолах интерстициальных легочных тканей. В результате это становится причиной образования рубцов и дальнейшего разрастания тканей.
К основным причинам образования можно отнести:
• Наследственный фактор – первая и основная причина
• Курение
• Пребывание в загрязненной местности или в промышленном районе, на вредном производстве
• Осложнение таких заболеваний, как сахарный диабет, красная системная волчанка, ревматоидный артрит
• Осложнение заболеваний легких – такие как альвеолит, саркоидоз, асбестоз, туберкулез
• Длительное вдыхание частиц органических веществ или минералов
• Интоксикация химическими веществами
• Радиоактивное излучение на участке грудной клетки
Виды легочного фиброза
• Идиопатический легочный фиброз – когда определить болезнь, которая его вызвала, невозможно
• Интерстициальный легочный фиброз – когда причину заболевания можно обнаружить
Формы
Фиброз может быть односторонним и двусторонним, очаговым (поражается небольшой участок легкого) и тотальным (распространяется на все легкое).
• фиброз (пневмофиброз) – умеренное тяжистое разрастание соединительной ткани, чередующееся с неизмененной легочной тканью;
• склероз (пневмосклероз) – грубое замещение участков легочной ткани соединительной с уплотнением легких;
• цирроз легких – полное замещение легочной ткани соединительной с повреждением бронхов и сосудов легкого.
По причине развития выделяют:
• фиброз как следствие пылевых заболеваний легких (силикоз — профессиональное заболевание легких, развивающееся после длительного вдыхания пыли силикатов; асбестоз — профессиональное заболевание легких, возникающее после длительного вдыхания пыли асбеста);
• лекарственный фиброз (развивается на фоне длительного приема препаратов для лечения аритмии, химиотерапевтических препаратов (для лечения опухолей));
• фиброз при заболеваниях соединительной ткани (ревматоидном артрите, системной склеродермии, системной красной волчанке);
• фиброз инфекционной природы (после пневмонии или туберкулеза легких);
• идиопатический (первичный) фиброз (возникает без видимой причины).
Симптомы фиброза легких
• Ведущим симптомом является одышка – сначала при физической нагрузке, а по мере прогрессирования заболевания и в покое.
• Кашель (сухой или с отделением небольшого количества мокроты).
• Бледность, цианоз (синюшность) кожных покровов.
• При длительном течении процесса – изменение формы пальцев (утолщение пальцев, выпуклость ногтевой пластины).
• При длительном течении процесса и большом объеме поражения развиваются признаки сердечной недостаточности (так называемого «легочного сердца»): усиление одышки, сердцебиение, отеки на ногах, набухание и пульсация шейных вен, загрудинные боли.
• Слабость, повышенная утомляемость, неспособность выполнять тяжелую физическую нагрузку.
Лечение заболевания
Специфического эффективного лечения фиброза легких нет. Среди основных рекомендаций выделяют следующие:
• исключить воздействие повреждающих факторов (профессиональные вредности);
• ограниченные участки пневмосклероза, не проявляющие себя клинически, в терапии не нуждаются;
• кислородотерапия (ингаляции кислорода с помощью специальных аппаратов);
• оперативное лечение: возможно удаление функционально неполноценного ограниченного очага, в случае тотального фиброза (распространяющегося на все легкое) – пересадка легких.
Сегодня в области медицины проводятся различные разработки препаратов, которые способствуют уменьшению таких рубцов. Также некоторые из них при различных типах фиброза способны уменьшать процессы, способствующие рубцеванию ткани. К таким препаратам относят кортикостероиды, которые могут подавить иммунную систему. В случае подавления иммунной системы уменьшается воспаление легких и последующее рубцевание ткани в легких. Кроме этого, прием кортикостероидов может вестись в комплексе с противовоспалительными и другими препаратами.
Осложнения и последствия
• Хроническая дыхательная недостаточность (недостаточность кислорода организму).
• Легочная гипертензия.
• Хроническое легочное сердце.
• Присоединение вторичной инфекции (с развитием пневмонии).
Профилактика фиброза легкого
• Использование средств индивидуальной защиты при работе с профессиональными вредностями, соблюдение правил техники безопасности.
• Своевременное лечение воспалительных заболеваний легких (пневмонии; туберкулеза).
• Отказ от курения.
• При приеме препаратов, способных привести к развитию фиброза легких (некоторые антиаритмические препараты), – периодический профилактический контроль за состоянием легких.
Врач общей практики (семейный врач), врач-терапевт Зиновенкова Елена Алексеевна
Фиброторакс
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Заболевания полости плевры – это частое осложнение, развивающееся после различных бронхолегочных патологий. Одним из таких осложнений может стать фиброторакс – речь идет об облитерирующем фиброзном процессе в плевральной полости. Облитерация формируется вследствие скопления фиброзной массы, выделяющейся из жидких плевральных выделений, а также фибринозных комочков при гемотораксе.
Фиброторакс может быть результатом экссудативного плеврита (в частности, туберкулезного), эмпиемы плевры, различных травм или операций на грудной клетке.
Если сказать проще, то фиброторакс представляет собой заполнение (зарастание) полости плевры с высокой вероятностью дальнейшего окостенения. Нормальное скольжение плевральных листков затрудняется, а легкие во время вдоха теряют возможность полного раскрытия. Процесс сопровождается сильными болями, может распространяться на ткань легких: при этом органы внутри грудной клетки способны смещаться в пораженную сторону. [1]
Код по МКБ-10
Эпидемиология
Патологии дыхательных органов относятся к числу наиболее распространенных групп заболеваний. За последние несколько лет их доля выросла примерно на 10%. Специалисты связывают такой рост заболеваемости с ухудшением социально-экономической обстановки и экологии, понижением жизненного уровня, активацией миграции.
В подавляющем большинстве случаев фиброторакс выступает, как осложнение других заболеваний. Частота в структуре заболеваемости в целом оценивается примерно в 2-4%. Среди пациентов хирургических клиник такой показатель может быть несколько большим, однако на сегодняшний день подобные статистические данные отсутствуют. [2]
Причины фиброторакса
Фиброторакс в подавляющем большинстве случаев развивается, как осложнение прочих патологий дыхательного аппарата и, в частности, плевры. Так, зачастую исходными причинами фиброторакса становятся:
Начальные признаки фиброзного нарушения обычно проявляются через несколько месяцев после основного заболевания. К примеру, фиброторакс после пульмонэктомии способен развиваться примерно через 6-18 месяцев после операции.
Как мы уже отметили, фиброторакс практически не встречается в виде самостоятельной патологии, а выступает, как осложнение других заболеваний. Такими провоцирующими заболеваниями могут выступать, как легочные нарушения, так и прочие болезни, не вызывающие непосредственного поражения ткани легких.
Факторы риска
Фиброторакс – это сложное и многофакторное заболевание. Наиболее значимыми предрасполагающими факторами развития патологии считаются:
Вышеуказанные пункты относятся к так называемым общим факторам риска.
Кроме этого, риск развития фиброторакса повышается при дыхательной недостаточности, продолжительной искусственной легочной вентиляции на фоне длительного нахождения в отделении интенсивной терапии.
Патогенез
Фиброторакс представляет собой облитерацию полости плевры спаечными сращениями и соединительной фиброзной тканью, в результате чего дыхательная система утрачивает возможность выполнения своих функций. Чаще всего проблема возникает в виде отдаленного последствия пульмонэктомии.
Другой частой причиной развития патологии считаются воспалительные плевральные процессы – в частности, эмпиема, гемоторакс. Вследствие таких реакций формируются массивные плевральные шварты, а размеры легкого значительно уменьшаются из-за плеврогенного фиброза.
Полость плевры здорового человека – это анатомическое щелеобразное пространство, ограниченное париетальным и висцеральным плевральными листками (серозной оболочкой). В норме это пространство не должно содержать каких-либо включений. Однако под воздействием определенных этиологических факторов в плевре происходят патологические изменения, что влечет за собой усиленное образование фиброза и заполнение (сращение) полости.
Симптомы фиброторакса
Симптоматика при фибротораксе неспецифична, что представляет некоторые трудности для диагностики заболевания. В целом, клиническая картина может отражаться в следующих симптомах:
Степень выраженности симптоматики может быть разной, что зависит от масштаба плеврального поражения и от присутствия осложнений в виде дыхательной недостаточности. Чаще всего речь идет не об одном, а сразу о нескольких явных признаках, которые формируют собой соответствующий синдром.
Синдром фиброторакса в целом представляет собой совокупность симптомов, которые объединены между собой одним патогенетическим механизмом. Сочетания таких симптомов бывают разными в пределах вышеперечисленных проявлений.
Начальные проявления фиброторакса могут быть такими:
Вне зависимости от масштаба прогрессирования заболевания, у всех пациентов в той или иной степени нарушается дыхание и присутствуют боли в грудной клетке. Тем не менее, эти симптомы нельзя назвать специфичными, поэтому для постановки диагноза обязательно выполняют рентгенологическое обследование или компьютерную томографию.
Изменения грудной клетки, характерные для фиброторакса
Осмотр грудной клетки
Западание и дыхательное запаздывание пораженной стороны, втягивание промежутков между ребрами в момент вдоха.
Голосовое дрожание слабое или ( – ).
Тупое или притупленное звучание.
Дыхание слабое или не прослушивается, присутствует плевральный шум, бронхофония слабая или ( – ).
Очаг фиброторакса отображается в виде гомогенного затемнения.
Фиброторакс одинаково часто может возникать и слева, и справа. При правостороннем патологическом процессе ведущим признаком часто выступает одышка – как во время физической активности, так и в спокойном периоде. С прогрессированием заболевания появляются другие симптомы, такие как тахикардия, отеки на нижних конечностях, набухание и пульсирование венозных сосудов шеи, боли за грудиной с правой стороны. Пациенты жалуются на сильную слабость, усталость, невозможность физической активности.
Левосторонняя локализация фиброторакса часто требует дифференциальной диагностики с заболеваниями не только дыхательной, но и сердечно-сосудистой системы. Пациенты могут жаловаться на боли в сердце, с иррадиацией в левое плечо или левую сторону живота.
Не редкость при левостороннем фиброзном поражении – учащенное сердцебиение и одышка. Боль обычно обостряется во время кашля, чихания, резкого движения корпусом.
Формы
Фиброторакс может быть классифицирован по ряду признаков, которые зависят от определенного критерия.
В зависимости от причинного фактора, заболевание бывает:
В зависимости от развития воспалительного процесса фиброторакс может быть:
Если учитывать локализацию патологии, то выделяют фиброторакс следующих разновидностей:
Идиопатический, или первичный фиброторакс – это разновидность заболевания, которое возникает без явной на то причины.
Осложнения и последствия
Основными неблагоприятными последствиями фиброторакса считаются:
В процессе развития предшествующего воспалительного процесса и фиброторакса сосудистая сеть и сердце могут смещаться в сторону. Это состояние угрожает повышением грудного давления и нарушением сердечного кровотока. В данной ситуации важно предупредить формирование сердечно-легочной недостаточности: при обнаружении смещения органов пациенту рекомендовано проведение экстренной операции.
Вероятность появления неблагоприятных последствий и осложнений зависит от степени и распространенности фиброторакса. При выявлении патологии на поздних стадиях зачастую говорят о неблагоприятном дальнейшем развитии событий. Своевременное обращение к врачам и проведение адекватного лечения повышает шансы пациента на относительное выздоровление, а именно – на торможение процессов фиброза. Однако даже выздоровевший больной нуждается в регулярном врачебном наблюдении.
Диагностика фиброторакса
Основными методами исследования при подозрении фиброторакса считаются такие:
Фиброторакс обычно характеризуется жалобами пациента на одышку, боли в груди. При общем осмотре обращает на себя внимание побледнение кожи, синюшность. [4]
В ходе врачебного осмотра обнаруживается западание пораженной стороны грудной клетки, учащенное поверхностное дыхание, отставание пораженной стороны при глубоком вдохе.
Какой перкуторный звук появляется при фибротораксе? Как правило, отмечается притупление перкуторного звука.
При аускультации дыхание слабое везикулярное, либо вовсе не поддается прослушиванию. Заметен шум плеврального трения. Бронхофония слабая, либо её нет.
Пальпаторно наблюдается резкое ослабление голосового дрожания, либо его отсутствие. [5]
Анализы крови, мокротных выделений не претерпевают каких-либо специфических изменений.
Инструментальная диагностика представлена преимущественно обзорной рентгенографией, либо томографией грудной полости. С целью дифференциации фибринозных скоплений и жидкостных выделений в плевре некоторым пациентам проводят плевральную пункцию. Эта диагностическая процедура предполагает выполнение прокола с откачкой внутриполостного содержимого. Далее материал направляется для лабораторного исследования на предмет присутствия инфекционных признаков, атипичных клеток или нитей фибрина. [6]
Масштаб дальнейших мероприятий зависит от итогов первичной диагностики.
Рентгенологическая картина при фибротораксе отображается в виде гомогенной тени. Отмечается уменьшенное и в той или иной степени интенсивное затемнение пораженного поля легких, высокое стояние диафрагмального купола, облитерирующее закрытие косто-диафрагмальных синусов, сдвиг средостенных органов в пораженную сторону. Возможно появление зон плеврального обызвествления.
Заметно утолщение поверхностей плевры, зоны со сформированными спайками.
Рентгенологические признаки фиброторакса могут дополняться туберкулезными очагами в легких, плевре, костной ткани. Иногда удается зафиксировать присутствие кальцинатов – плотных отложений кальциевых солей. [7]
Дифференциальная диагностика
Следует отличать фиброторакс от таких патологий:
Лечение фиброторакса
Вылечить фиброторакс при помощи медикаментов невозможно, вне зависимости от стадии заболевания. Нет таких лекарственных средств, способных рассасывать фиброзные разрастания и очищать плевральную полость, восстанавливая функциональность плевры.
Тем не менее, лекарства при фибротораксе назначают – прежде всего, с целью воздействия на исходную причину появления проблемы.
К примеру, если предшественником заболевания выступало хроническое микробное заболевание, то уместно назначение антибиотиков, в соответствии с резистентностью выявленных бактерий.
При интенсивном воспалительном процессе могут применяться нестероидные противовоспалительные средства.
При первоначальном развитии опухоли назначают химиотерапию и прочее соответствующее лечение, в зависимости от индивидуальных показаний.
При исходном воспалительном процессе ревматической или прочей аутоиммунной этиологии уместно использование кортикостероидных средств.
Если же первопричина фиброторакса уже неактуальна, либо установить её не удается, то при стабильном ухудшении динамики патологии прибегают к помощи хирурга. Без операции не обойтись, если отмечается явное сдавливание легкого – в подобной ситуации выполняют декортикацию, или плеврэктомию. Вмешательство представляет собой удаление плевральных участков для высвобождения легкого, что дает возможность восстановлению его функции.
Пациентам, у которых развился фиброторакс после пульмонэктомии, проводить дополнительное вмешательство нецелесообразно. Поэтому в подобных ситуациях делают акцент на симптоматической терапии. Основные задачи такого лечения следующие:
Лекарства
Лекарственные средства не смогут устранить развивающийся фиброзный процесс – для этого необходимо проводить операцию, что не всегда безопасно и целесообразно. Но этот факт не означает, что медикаментозное лечение не проводят: лекарства назначают для улучшения качества жизни пациента, для облегчения симптоматики.
Цефалоспориновый антибиотик 3 поколения, обладающий пролонгированным действием и обширным спектром активности. Препарат применяют в среднем по 1-2 г через каждые 24 часа, в течение нескольких дней (обычно не более недели). Наиболее частые побочные эффекты Цефтриаксона: понос, кожные высыпания, повышенный уровень печеночных ферментов, эозинофилия, лейкопения.
Представитель макролидных антибиотиков, отличающихся широким диапазоном антибактериальной активности. Препарат принимают один раз в сутки, ежедневно, между приемами пищи. Продолжительность лечения определяется врачом (как правило, 3-5 дней). Вероятность развития побочных эффектов – низкая. В редких случаях возможна диспепсия, кожная сыпь, вагинит, нейтропения.
Анальгезирующее и жаропонижающее средство, которое можно принимать по 1-2 таблетки 3 раза в сутки. Желательно выдерживать интервал между приемами не меньше 4-х часов. Побочные реакции при лечении Парацетамолом возникают очень редко: это может быть аллергия, тошнота, повышение активности печеночных ферментов.
Раствор для пероральной регидратации применяется для восстановления жидкостно-электролитного равновесия и коррекции ацидоза. Регидрон принимают согласно назначениям врача. Появление побочных эффектов крайне маловероятно.
Эссенциале форте Н
Гепатопротекторный препарат, который принимают по 2 капсулы трижды в сутки, с едой. Продолжительность приема – 2-3 месяца, на усмотрение врача. Возможные побочные проявления: пищеварительные расстройства, редко – аллергическая реакция.
Гормональный глюкокортикоидный препарат, обладающий антивоспалительным, антиаллергическим, десенсибилизирующим и иммунодепрессивным действием. Дозировка устанавливается индивидуально. Лечение завершают, постепенно убавляя дозу. При длительном приеме медикамента может нарушаться зрение, появляться диспепсия, нарушения сна, тромбозы, изменение артериального давления, расстройства со стороны нервной системы.
Физиотерапевтическое лечение
Использование кислорода с лечебно-профилактической целью называют оксигенотерапией. Этот метод особенно важен при фибротораксе, поскольку помогает возместить недостачу кислорода в тканях.
На фоне кислородотерапии у пациентов отмечается увеличение содержания кислорода в плазме, улучшается дыхание, повышается уровень оксигемоглобина в крови, снижается метаболический ацидоз путем минимизации количества недоокисленных продуктов в тканях.
Оксигенотерапия не способна остановить прогрессирование фиброторакса, однако значительно повышает качество жизни больных. В результате лечения существенно улучшается самочувствие, нормализуется сон. Для выполнения процедуры можно использовать и стационарные, и передвижные аппараты, что значительно упрощает ситуацию.
Кроме кислородного лечения, пациенту рекомендуют освоить технику правильного дыхания, назначают дыхательные упражнения, способствующие улучшению легочной вентиляции.
Хирургическое лечение
Всем пациентам, у которых фиброторакс вызывает сдавливание легкого, назначают оперативное вмешательство, именуемое плеврэктомией с декортикацией. Операция представляет собой удаление необходимой части плевры для высвобождения легкого и возобновления его функции.
В ходе плеврэктомии удаляют часть париетальной и висцеральной плевры. Боковым доступом доктор выполняет рассечение тканей с резекцией пятого-шестого ребра. Часть плевры отслаивается тупым способом, отделяется от легкого, после чего удаляется. [8]
С целью полного расправления легкого хирург делает декортикацию – удаление фиброзных скоплений. Грудную полость дренируют при помощи пары дренажей.
В результате вмешательства пораженное легкое расправляется, дыхательная система начинает функционировать нормально.
Если развивается фиброторакс после пульмонэктомии, то оперативное вмешательство не выполняют из-за нецелесообразности. В подобной ситуации назначают симптоматическую поддерживающую терапию – с целью уменьшения одышки и снижения нагрузки на сердечно-сосудистый аппарат.
Фиброторакс слева что это
Заболеваний, обусловливающих скопление жидкости в плевральных полостях (ПП) десятки [5]. Среди нозологий, составляющих синдром плеврального выпота (СПВ), одной из многочисленных групп оказываются наблюдения с так называемыми осумкованными плевритами (отграниченными скоплениями жидкости в ПП). При плевритах, в том числе и отграниченных, пациенты как правило госпитализируются в терапевтические (реже –пульмонологические) подразделения медицинских организаций (МО). Традиционно при оказании медицинской помощи (МП) пациентам с фибринотораксом (ФТ) используются общеклиническое обследование, технологии лучевой диагностики (рентгендиагностики), пункции ПП с целенаправленным лабораторным исследованием удаленного содержимого и, иногда, по заключению и с участием хирурга, выполняется дренирование плевральных полостей – ДПП [2]. Особенности обследования и лечения пациентов с ФТ как правило возникают из-за невозможности проведения полноценной санации ПП. Особую проблему составляют трудности объяснения причин возникновения ФТ. Сложности диагностики первопричины при отграниченных плевритах возникают из-за неэффективности пункции ПП, что сопряжено с выраженной вязкостью выпота в ПП из-за повышенного содержания в нем фибрина. При обследовании больных с СПВ специалистам нередко приходится иметь дело с многокамерными отграниченными плевритами с неоднозначными объемами фибринозных включений. Эти отграниченные плевриты и рассматриваются как ФТ, при котором, даже используя широкопросветную дренажную трубку, не всегда удается достигнуть полноценной санации очага в ПП из-за своеобразного характера плеврального выпота. Без надлежащей санации ПП при ФТ высоким оказывается риск формирования массивного фиброторакса с развитием вторичной инфекции, эмпиемы плевры и даже летального исхода на фоне дыхательной недостаточности [1].
Материалы и методы исследования
Оценены результаты лечения 132 пациентов, госпитализированных в период с 2007 по 2012 гг. в Александровскую больницу г. Санкт-Петербурга (клиническая база кафедры хирургии им. Н.Д. Монастырского СЗГМУ им. И.И. Мечникова). При обследовании у всех больных верифицирован отграниченный (осумкованный) выпот в ПП. Средний возраст пациентов составлял 49±3,5 лет. Преобладали мужчины – 57 чел. По численности группа больных с осумкованным плевритом (132 чел.) составила 1/2 от общего контингента людей (272 пациента), обследованных в больнице по поводу СПВ. В 75 случаях (группа контроля) из 132 пациентов с осумкованным плевритом обследование и лечение осуществлялось традиционно (общее клиническое обследование; интерпретация сведений лабораторных, рентгенологических тестов; пункции ПП с бактериологическим и микроскопическим исследованием плевральной жидкости; по показаниям осуществлялось ДПП).
Плевральная пункция выполнялась с использованием широкопросветной иглы при рентгенологическом выявлении отграниченного плеврального выпота. Обычно объем аспирируемой жидкости не превышал 5-10 мл. В ряде случаев пункция оказывалась не эффективной, а без компьютерной томографии (по сугубо рентгенологическим данным) оценить выраженность изменений в ПП при ФТ не представлялось возможным. В случаях, когда объем фибриноторакса превышал 800 мл, даже ДПП широкопросветной трубкой не обеспечивало надлежащую санацию ПП.
Пациентам группы контроля лечебные мероприятия проводились в соответствии с содержанием стандартов оказания МП при пара- и метапневмонических плевритах. Малоэффективными традиционные медицинские технологии оказались у 51 пациента. Неудовлетворительные результаты обусловливались затруднениями в обеспечении полноценной санации ПП и невозможностью установить природу патологического процесса. В случаях отсутствия эффекта от лечения в течение 2-х недель, пациенты с отграниченными плевритами направлялись в отделения торакальной хирургии (гнойной торакальной хирургии, плевритные центры) специализированных ЛПУ г. Санкт-Петербурга. В 5 случаях у этих больных развилась эмпиема плевры, а в 7 наблюдениях в течение полугода сформировался выраженный фиброторакс, обуславливающий критическое снижение жизненной емкости легких с очевидными признаками дыхательной недостаточности.
В 24 случаях у пациентов группы контроля удалось определить причину ФТ. Однако осуществить этим больным в условиях неспециализированного стационара надлежащую санацию ПП оказалось невозможным. Среди этих больных в 3 случаях ФТ развился в следствии туберкулеза (пациентам в дальнейшем проводилось лечение в противотуберкулезных диспансерах по месту жительства). В 14 наблюдениях из 75 ФТ оказался итогом пара- и метапневмонического плеврита, т.е. неспецифического воспалительного процесса. Этим пациентам лечение в Александровской больнице осуществлялось до полного выздоровления. Сроки лечения пациентов контрольной группы в больнице до выздоровления, составили от 10 до 20 суток (в среднем 15 суток). В 5 случаях верифицирован канцероматозный плеврит (больные направлялись к онкологу по месту жительства). В 2 случаях причиной плеврального выпота оказалась сердечная недостаточность. В случаях канцероматозного плеврита и накопления жидкости в ПП вследствие сердечной недостаточности после нескольких пункций ПП сформировалось частичное отграничение жидкости небольшого объема (100-300 мл), что контролировалось рентгеноскопическим исследованием [3].
Данные оценки результатов оказания МП с применением так называемых традиционных методик позволяют считать, что в системе лечебно-диагностических мероприятий обязательно должны использоваться УЗИ ПП, плеврография, протеолитические ферменты (террилитин), микродренирование плевральной полости по Сельдингеру, а так же ДПП конструкцией, приспособленной для введения ферментов и антибиотиков, выполнение торакоскопии с биопсией под местной анестезией (по показаниям). Эти мероприятия и осуществлялись в группе исследования.
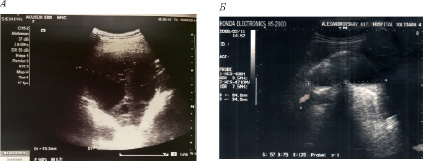
УЗИ позволяет точно определить объем содержимого ПП. Кроме того по показателям плотности содержимого ПП и другим УЗ-признакам можно предварительно судить о его характере. Посредством УЗИ (рис. 1 А.) так же проводилась оптимальная разметка для пункции ПП или ее микродренирования [5].
При безрезультативности попыток получения содержимого ПП путем ее пункции, под контролем УЗИ в группе исследования выполнялось микродренирование ПП тонким катетером. Это допускалось при объеме ФТ не более 800-1000 мл. Когда объем ФТ превышал 1 литр, дренирование ПП проводилось посредством двухпросветной трубки в нижней точке полости. Только при этом условии эвакуация жидкости после применения протеолитических ферментов могла осуществляться без задержек. Ферменты вводились в ПП через катетер или дренаж в виде раствора. Использовался террилитин (от 200 ПЕ до 600 ПЕ, в зависимости от объема фибриноторакса).
После дренирования или микродренирования ПП динамика изменений в ПП при фибринотораксе мониторировалась посредством полипозиционной плеврографии с введением водорастворимого контраста. Экспозиция раствора террилитина, введенного в ПП, осуществлялась 4-6 часов. При завершении промывания дренажа стерильным физиологическим раствором, содержимое из ПП эвакуировалось в герметичный контейнер и оценивалось лабораторно и бактериологически исследований.
В случаях небольшого по объему ФТ (100-300мл) микродренирование ПП не выполнялось (рис. 1 Б.). При неудачных попытках удаления содержимого из ПП посредством пункции под УЗ-контролем, в ПП вводился раствор (20-40 мл) террилитина (400 ПЕ) из верхней точки полости. В последующем, через 4 – 8 часов лизированное содержимое ПП удалялось через широкопросветную иглу при повторном УЗ-контроле. Эвакуированное из ПП содержимое оценивалось лабораторно и бактериологически, а в очаг вводились растворы антибиотиков (5-7 мл) широкого спектра действия. Завершение эвакуации содержимого из ПП сопрягалось с контрольным ультразвуковым исследованиемс прогнозом необходимости повторения сеанса ферментотерапии.
Рис. 1. Ультразвуковое исследование плевральной полости: А – картина отграниченного плеврита с концентрированным содержанием фибрина; Б – картина фибриноторакса небольшого объема (150 мл)
В 7 случаях пациентам группы исследования выполнена спиральная компьютерная томография органов грудной клетки. При этом подтверждена эффективность санации ПП протеолитическими ферментами.
При нормальных показателях исследования содержимого ПП на содержание лейкоцитов, лейкоцитарной формулы, удельного веса и уровня белка, содержания ЛДГ, глюкозы, липидов, отсутствие атипичных клеток, микобактерий туберкулеза после применения протеолитических ферментов, а также при продолжающемся накоплении жидкости, с целью установления причины фибриноторакса и санации ПП проводилась ТС под местным обезболиванием с биопсией [5,7]. Последняя осуществлялась с помощью ультразвуковой разметки во время исследования ПП. При этом выявлалась оптимальная точка для микродренирования ПП по Сельдингеру [5,6]. Микродренирование ПП с удалением из нее содержимого завершалось рентгенологическим контролем для подтверждения расправления легких [3]. В ПП сохранялось не менее 300 мл жидкости, что обеспечивало возможность ввода в нее троакара без риска травмы легкого. Торакоцентез выполнялся 5 мм или 7 мм троакаром под УЗ-контролем. При торакоскопии под местной анестезией, как правило, использовался торакоскоп с инструментальным каналом, что обеспечивало удаление остаточной жидкости из ПП, проведение ее осмотра и осуществление щипковой биопсии. Торакоскопия завершалась ДПП с созданием режима вакуум-аспирации 25-30 см вод.ст.
Инновационные лечебно-диагностических мероприятия осуществлены при обследовании и лечении 57 пациентов (группа исследования), прошедших обследование и лечение в пульмонологическом отделении Александровской больницы в 2007-2008 гг. Возраст больных колебался от 20 до 75 лет (в среднем – 47 лет).
Результаты исследования и их обсуждение
Среди 57 пациентов группы исследования основной причиной ФТ оказались неспецифические (пара- и метапневмонические) воспалительные плевриты (31 человек). В этих случаях все пациенты выписаны из больницы после полного выздоровления. При ФТ, осложнившем течение плеврита туберкулезной этиологии (17 человек), больные переводились для дальнейшего лечения в противотуберкулезные диспансеры по месту жительства пациентов. В 4 наблюдениях группы исследования плевральный выпот представлял собой транссудат, при котором (на фоне неоднократных пункций и длительных сроков скопления жидкости в ПП), сформировались ее частичные отграничения в виде фибриноторакса. У 3 пациентов группы исследования констатирован канцероматозный плеврит. Применение протеолитических ферментов допускалось только в случаях отграниченного скопления в ПП жидкости, оставшейся после удаления ее свободной части. После объединения ПП осуществлялась индукция плевродеза (суспензией талька).
Пациентам с синдромом плеврального выпота и фибринотораксе торакоскопия с биопсией выполнена в 18 случаях (10 – при специфицеском отграниченном плеврите, 1 – при канцероматозном плеврите, 5 – при плеврите пара- или метапневмонического характера и 2 – неясной этологии по причине неинформативности биопсийного материала.
Лечение пациентов группы исследования в среднем продолжалось 8 суток. После выполнения торакоскопии дренаж удалялся через 1 – 3 дня. Осложнений после проведения торакоскопии не наблюдалось. Применение инновационной программы лечебно-диагностических мероприятий у больных с отграниченными плевритами себя оправдывает. Результаты лечения больных группы исследования отражены в табл. 1.
Распределение случаев оказания МП больным при ФТ с учетом результатов лечения