Чреспищеводное электрофизиологическое исследование сердца (ЧПЭФИ)
2-е кардиологическое отделение
Электрофизиологическое исследование (ЭФИ) сердца — это метод диагностики нарушений ритма и проводимости сердца. Во время исследования производится стимуляция различных отделов сердца для выявления возможных нарушений ритма. Главным преимуществом ЭФИ перед электрокардиографией или суточным мониторированием ЭКГ является возможность выявления нарушений ритма и проводимости, которые невозможно было обнаружить первыми двумя способами.
При ЭФИ нагрузка на сердце тоже возрастает, но не вследствие физической активности, а в результате электрической стимуляции миокарда. Такая стимуляция проводится с помощью электродов, которые начинают подавать к сердечной мышце электротоки физиологической мощности, но с высокой частотой. В итоге миокард сокращается быстрее, возникает спровоцированное учащение сердцебиения. А при высокой частоте сердечных сокращений возникают либо аритмия, либо ишемия, если у человека уже имеются патологические процессы в миокарде, являющиеся предпосылками к развитию этих заболеваний. Другими словами, ЭФИ позволяет спровоцировать искомые заболевания и зарегистрировать их на ЭКГ с целью дальнейшего лечения пациента
Существует два вида электрофизиологического исследования сердца: инвазивное (эндокардиальное, эпикардиальное, комбинированное) и неинвазивное (ЧПЭФИ).
Чреспищеводное ЭФИ (ЧПЭФИ). Электроды подводятся с помощью зонда, вводимого в просвет пищевода. Является неинвазивной методикой, а по технике напоминает обычную фиброгастроскопию.
ЧПЭФИ проводится чаще, так как имеет наименьшее число осложнений и побочных эффектов, если сравнивать с инвазивными методами.
Чреспищеводное электрофизиологическое исследование сердца осуществляется по следующим показаниям:
Чреспищеводная эхокардиография – ультразвуковое исследование сердца через пищевод.
Трансторакальная эхокардиография (обычное исследование, при котором датчик находится на поверхности грудной клетки), безусловно, достигла больших успехов. Однако в ряде случаев ее проведению мешают акустические препятствия на пути ультразвукового луча, которые локализуются вне сердца (ребра, легкие, мышцы, подкожно-жировая клетчатка) или в самом сердце (протезированные клапаны, кальциноз). Использование чреспищеводного (трансэзофагиального) ультразвукового доступа позволяет преодолеть все эти трудности: пищевод непосредственно прилежит к левому предсердию (расположенному кпереди от пищевода) и нисходящему отделу аорты (расположенному кзади от пищевода). Метод, позволяющий увидеть то, чего нельзя увидеть при трансторакальной эхокардиографии – чреспищеводная эхокардиография.
Этот метод исследования дает максимальное разрешение при визуализации структур сердца. В частности, только методом чреспищеводной эхокардиографии можно выявить наличие тромбов в ушках предсердий. Значительно лучше, чем при трансторакальном исследовании, при чреспищеводной эхокардиографии обнаруживаются образования в камерах сердца (тромб, опухоль), детально описываются их размеры, конфигурация, место прикрепления. Чреспищеводная эхокардиография является лучшим методом для обнаружения и описания вегетаций на створках клапанов сердца (разрастаний, которые бывают при некоторых заболеваниях), врожденных и приобретенных пороков сердца, состояния протезов сердечных клапанов. Поэтому чреспищеводная эхокардиография получает все большее клиническое применение для распознавания опухолей и тромбов в предсердиях, патологии протезированных клапанов, инфекционного эндокардита, болезней аорты, врожденных пороков сердца, а также для интраоперационного (во время операции) мониторинга функции левого желудочка.
Чреспищеводное исследование не так легко выполнимо технически, как трансторакальное, поэтому его проведению всегда должно предшествовать тщательное трансторакальное исследование сердца и обследование пищевода.
В Центре им. Н. А. Семашко данное исследование проводится на современном ультразвуковом сканере Aloka SSD 5500 (Япония) при помощи современного трансэзофагиального датчика.
Показания к чреспищеводной эхокардиографии
Подготовка к исследованию.
В течение 4-6 часов перед исследованием пациент не должен есть, пить и курить. Съемные зубные протезы должны быть удалены.
Относительными противопоказаниями к исследованию являются заболевания пищевода: злокачественные новообразования, дивертикул пищевода, фистулы, стриктуры, варикозное расширение вен пищевода, воспалительные заболевания пищевода, кровотечение из верхней части желудочно-кишечного тракта.
Техника проведения исследования
Введение датчика в пищевод проводится врачом-эндоскопистом. Для уменьшения рвотного рефлекса производят поверхностную анестезию глотки (аэрозоль Лидокаина 10%). При интубации пищевода пациента лежит на левом боку.
Общее время нахождения датчика в пищеводе обычно не превышает 7-12 минут.
При гастроскопии (ФГДС) вероятность перфорации пищевода менее одного случая на три тысячи исследований. При чреспищеводной эхокардиографии она еще меньше, так как исследованию не подвергают пациентов с какой-либо патологией пищевода. К другим нечастым осложнениям чреспищеводной эхокардиографии относятся нарушения ритма сердца, сосудистые реакции (например, снижение АД).
Чреспищеводная эхокардиография
Чреспищеводная эхокардиография (ЧПЭхоКГ)- метод ультразвукового исследования сердца из пищевода.
Отличия ЧПЭхоКГ от стандартной ЭхоКГ:
При чреспищеводной эхокардиографии ультразвуковой датчик располагается в пищеводе.
Поскольку пищевод располагается непосредственно позади сердца, ультразвуковому лучу не требуется преодолевать препятствия в виде стенки грудной клетки и легких. Таким образом, при ЧПЭхоКГ удается получить более четкое изображение структур сердца и с большей точностью оценить функцию сердечной мышцы и клапанов.
В ряде случаев анатомические особенности человека, такие как близкое расположение ребер, выраженное ожирение, заболевания легких с увеличением их воздушности, создают существенные технические трудности для прохождения ультразвука к сердцу, информативность стандартной ЭхоКГ при этом снижается. Кроме того, существуют состояния, при которых ЧПЭхоКГ по своей разрешающей способности однозначно превосходит обычную ЭхоКГ. К ним относится врожденная патология сердца, в частности наличие сообщений между камерами (например, дефект предсердной перегородки), патология нативных и протезированных клапанов сердца, наличие образований и тромбов в полостях сердца.
Когда выполняется ЧПЭхоКГ?
Показания к проведению ЧПЭхоКГ:
1. Необходимость уточнения данных стандартной ЭхоКГ при затрудненной визуализации интересующих структур.
2. Подозрение на наличие различной патологии сердца, при которой точность обычной ЭхоКГ ниже, например, приобретенные пороки сердца, инфекционный эндокардит, образования и тромбы в полостях сердца, врожденные пороки сердца, хроническая и острая патология аорты.
3. Подозрение на нарушение функции имплантированного протеза клапана сердца.
4. Выявление источника эмболии при инсульте, транзиторных ишемических атаках.
5. Выявление тромбов в полостях предсердий и их ушках перед восстановлением синусового ритма у пациентов с затянувшимся приступом мерцательной аритмии, трепетания предсердий.
Методика проведения ЧПЭхоКГ :
Пациент укладывается на кушетку.
Полость глотки орошается местным анестетиком.
Пациент поворачивается на левый бок.
В рот вставляется так называемый загубник, который просят плотно захватить зубами, он необходим для предотвращения травмирования пациента и повреждения датчика.
В полость рта вводится гибкий эндоскоп, после чего пациента просят совершать глотательные движения и продвигают его в пищевод. В этот момент ощущается небольшой дискомфорт, не сопровождающийся болевыми ощущениями.
На конце эндоскопа располагается непосредственно ультразвуковой датчик, от которого передается изображение сердца на монитор. Датчик располагают прямо позади сердца и с помощью изменения ориентации ультразвукового луча исследуют структуры и функцию сердца под различным углом.
После процедуры следует воздержаться от приема пищи и воды в течение 2 часов, чтобы дать время для окончания действия местного анестетика и восстановления рефлексов глотки, которые защищают человека от попадания пищи или жидкости в дыхательные пути. Не рекомендуется употреблять горячую пищу и жидкость в день после исследования, т.к. на слизистой глотки и рта могут остаться небольшие дефекты, подверженные раздражению при контакте с горячим. После окончания действия местного анестетика могут оставаться неприятные ощущения в глотке, которые обычно не продолжаются дольше 24 часов.
Подготовка к проведению ЧПЭхоКГ:
1. Так как, чреспищеводная эхокардиография является полуинвазивной методикой, то выполняется она исключительно по назначению врача (необходимо обоснование).
2. Перед исследованием необходимо предварительно провести исследование пищевода – гастроскопию (противопоказанием к чреспищеводной эхокардиографии являются органическое поражение пищевода и некоторые анатомические особенности).
3. Исследование проводится исключительно натощак (воздержитесь от приема пищи за 6-8 часов до процедуры, прием чистой жидкости возможен не менее чем за 2 часа до процедуры).
4. На исследовании пациент должен иметь с собой 2 полотенца.
ЧПЭхоКГ представляет собой отработанную процедуру и вполне безопасна. Однако, при выполнении потребуется ввести датчик в пищевод и желудок, что в небольшом проценте случаев может быть сопряжено с такими явлениями как затруднение дыхания, замедление или учащение пульса, реакция на местный анестетик, легкое повреждение слизистой с появлением кровянистых выделений. Такое грозное осложнение как перфорация пищевода встречается крайне редко (частота меньше 1 на 10000 исследований), большинство таких случаев описано для детской популяции.
Показания к чреспищеводной эхокардиографии
• Подозрение на абсцесс корня аорты, клапанных колец, парапротезную фистулу при инфекционном эндокардите
• Подозрение на дисфункцию протезированного клапана (особенно в митральной позиции)
• Исследование митрального клапана перед реконструктивной операцией, вальвулопластикой и после них
• Исследование структур, удаленных от передней грудной стенки
• Подозрение на расслаивающую аневризму аорты
• Подозрение на тромбы левого предсердия
Относительные:
• Поиск источника эмболии из артерий большого круга кровообращения
• Подозрение на инфекционный эндокардит в отсутствие вегетаций при трансторакальной (т.е. исследование через грудную стенку) эхокардиографии
• Низкая информативность трансторакальной эхокардиографии
Патология пищевода (дивертикулы, стриктуры, фистулы, варикозное расширение вен пищевода, воспалительные заболевания, злокачественные новообразования).
ЧПЭхоКГ представляет собой отработанную процедуру и вполне безопасна.
Однако, при выполнении потребуется ввести датчик в пищевод и желудок, что в небольшом проценте случаев может быть сопряжено с такими явлениями как затруднение дыхания, замедление или учащение пульса, реакция на местный анестетик, легкое повреждение слизистой с появлением кровянистых выделений. Такое грозное осложнение как перфорация пищевода встречается крайне редко (частота меньше 1 на 10000 исследований).
При гастроскопии (ФГДС) вероятность перфорации пищевода менее одного случая на три тысячи исследований. При чреспищеводной эхокардиографии она еще меньше, так как исследованию не подвергают пациентов с какой-либо патологией пищевода. К другим нечастым осложнениям чреспищеводной эхокардиографии относятся нарушения ритма сердца, сосудистые реакции (например, снижение АД).
Узи сердца через пищевод что это
При дальнейшем извлечении эхоскопа на 1,0-1,5 см датчик оказывается в верхней части пищевода. Дальше в краниальном направлении картинка теряется как следствие вклинения между датчиком и структурами сердца заполненной воздухом трахеи или правого главного бронха.
а) Выносящий тракт правого желудочка и аортальный клапан (короткая ось):
1. Поперечное сечение. В этой плоскости получается лишь недостаточное изображение выносящего тракта правого желудочка. Аортальный клапан обычно удается визуализировать лишь по касательной, срез проходит также через выносящий тракт левого желудочка, причем из-за тангенциального расположения среза возможна имитация изменений аортального клапана.
При сканировании аортального клапана всегда следует строго придерживаться изображения по короткой оси в плоскости кольца клапана, чтобы иметь возможность однозначно распознать двустворчатый клапанаорты. Получение необходимого сечения не составляет проблемы при многоплановой диагностике с углом 30-70°, но возможно и при двуплановом исследовании при помощи сгибания головки зонда вперед и соответствующего бокового отклонения.
б) Аортальный клапан (длинная ось) и восходящая часть аорты. Сагиттальное/многоплановое исследование. Используя двуплановую, а лучше многоплановую технику сканирования с углом 120-130°, без труда удается получить изображение аортального клапана по длинной оси и синуса Вальсальвы. Восходящую часть аорты в сагиттальной плоскости обычно удается визуализировать на протяжении максимум 6-8 см. Это сечение хорошо зарекомендовало себя для количественной оценки диаметра аорты, а также для поиска диссекционной мембраны.
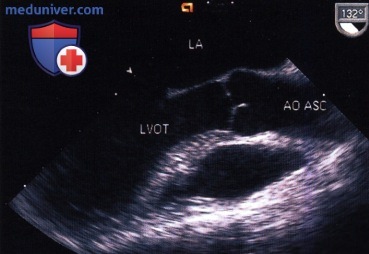
Поперечное/сагиттальное сечение. Ушко левого предсердия, расположенное над переднебоковыми комиссурами митрального клапана, сканируется при небольшом повороте эхоскопа влево. Чтобы визуализировать все ушко, поперечное сечение следует привести в соответствие с анатомическим расположением, отклоняя головку зонда вперед или назад. В ушке левого предсердия много трабекул. Эти трабекулы, как и тканевую складку, вдающуюся в полость левого предсердия между отверстием самого ушка и устьем левой верхней легочной вены, не следует принимать за внутрисердечные тромбы.
Безошибочная оценка этих структур облегчается при сканировании ушка в сагиттальной или промежуточной плоскости. У пациентов со спонтанным контрастированием левого предсердия или с фибрилляцией предсердий наряду с морфологической диагностикой следует измерять скорость кровотока в ушке левого предсердия при помощи спектрального допплера.
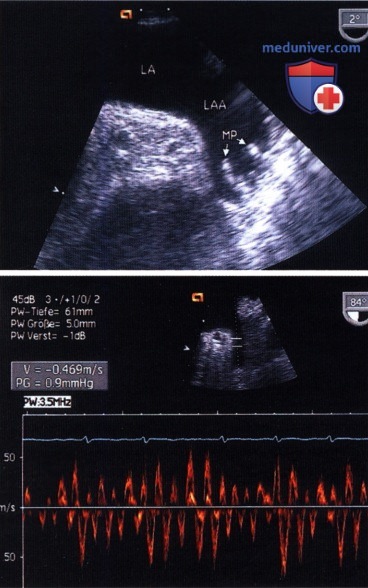
Внизу: анализ кровотока в ушке левого предсердия методом PW-допплеровского исследования у пациента с фибрилляцией предсердий.
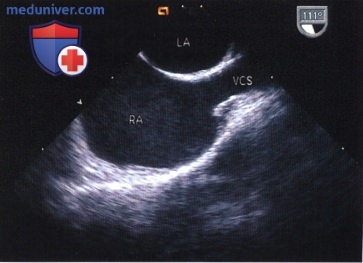
г) Верхняя полая вена и ушко правого предсердия:
1. Поперечное сечение. Верхняя полая вена располагается спереди от правой легочной артерии и справа латерально от восходящей части аорты. Для визуализации сначала стержень эхоскопа поворачивается вправо и настраивается изображение правого предсердия; затем инструмент слегка продвигается в краниальном направлении, пока не станут видны близкие к устью отделы верхней полой вены. Таким образом можно выявить легочную вену, ошибочно впадающую в верхнюю полую вену.
2. Сагиттальное сечение. В сагиттальном сечении сканируются правое предсердие и верхняя полая вена в краниокаудальном направлении. Верхняя полая вена видна теперь на значительно большем протяжении, чем в поперечном сечении. Можно оценить расположенные здесь электроды искусственного водителя ритма, а также позицию постоянного центрального венозного катетера.
Ушко правого предсердия расположено спереди от впадения верхней полой вены в правое предсердие и также оценивается на сагиттальном (или промежуточном) сечении. Аналогично ушку левого предсердия, здесь отчасти также встречаются выраженные трабекулярные структуры.
д) Легочная артерия и пульмональный клапан:
2. Сагиттальное/многоплановое исследование. Эти сечения при сохранении той же позиции датчика подходят для определения диаметра правой легочной артерии, которая в таком случае проходит почти перпендикулярно к направлению ультразвукового луча, а также для визуализации области впадения правой верхней легочной вены в левое предсердие. При многоплановом исследовании под углом между 40 и 70° пульмональный клапан находится в плоскости, лишь слегка смещенной по отношению к аортальному клапану, однако сканировать пульмональный клапан по короткой оси не удается.
1. Поперечное сечение. Место впадения левой верхней легочной вены в левое предсердие находится непосредственно сзади от ушка левого предсердия и обычно визуализируется вместе со сканированием ушка. Складка стенки левого предсердия между устьем левой верхней легочной вены и ушком может довольно сильно выступать и имитировать дополнительную внутрипредсердную структуру.
Правая верхняя легочная вена впадает в левое предсердие позади верхней полой вены; поэтому эхоскоп следует повернуть вправо и поднять выше уровня впадения верхней полой вены в правое предсердие. Но лучше кровоток по правой верхней легочной вене визуализируется на сагиттальном сечении.
Устья нижних легочных вен находятся сзади и слегка каудально от верхних вен и могут быть визуализированы при легком сгибании и боковом отклонении головки зонда.
2. Сагиттальное/многоплановое исследование. Допплеровское исследование легочных вен, полезное для количественной оценки митральной недостаточности, можно надежно выполнять как в правой верхней (находится латерально от легочной артерии), так и в левой верхней легочной вене.
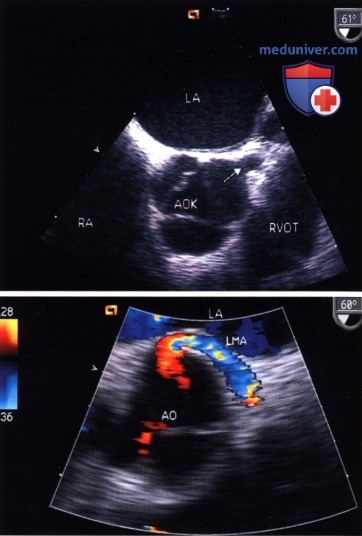
Внизу: эктопическое, смещенное назад отхождение левого основного ствола от луковицы аорты. 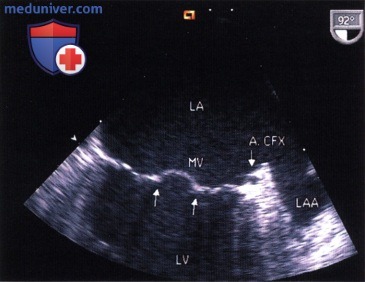
ж) Коронарные артерии. При чреспищеводном исследовании можно получить изображение проксимальных отделов коронарных артерий, периферические же сегменты сосудов найти не удается. При сниженном качестве картинки можно перепутать проксимальную часть левой коронарной артерии и поперечный синус; но цветовое и спектральное допплеровское сканирование, демонстрирующее систолодиастолический профиль кровотока, позволяет однозначно разделить эти анатомические структуры.
1. Поперечное сечение. Примерно у 80% пациентов краниально от аортального клапана на уровне синотубулярного соединения восходящей части аорты можно получить изображение основного ствола левой коронарной артерии. Однако более длинные проксимальные отрезки передней межжелудочковой ветви или огибающей ветви, как правило, не визуализируются.
2. Сагиттальное/многоплановое исследование. Правую коронарную артерию в некоторых случаях можно увидеть на изображении восходящей части аорты по длинной оси, спереди от правого коронарного аортального синуса. Огибающие артерию и вену можно найти в непосредственной близости от кольца митрального клапана.
з) Грудная аорта. При чреспищеводном исследовании грудной отдел аорты благодаря его непосредственной близости к пищеводу почти во всех случаях можно изучать с великолепным качеством изображения. Исключениями являются правосторонняя дуга аорты и место отхождения плечеголовного ствола. Сечения схематично представлены на рисунке ниже.
1. Восходящая часть аорты. Изображение грудной аорты лимитировано вклинением трахеи и правого главного бронха, что затрудняет визуализацию краниальных отделов восходящей аорты, места отхождения плечеголовного ствола, а также правосторонней дуги аорты.
Восходящая часть аорты сканируется как в поперечной, так и в сагиттальной плоскости. Для ее визуализации по длинной оси хорошо подходит многоплановая технология с углом сканирования между 110 и 140°. Чтобы не пропустить изменения стенок аорты, рекомендуется слегка поворачивать эхоскоп по часовой стрелке и против нее. Если имеется расширение или аневризма аорты, то можно надежно измерить как продольную протяженность патологического изменения, так и диаметр в области максимального расширения.
2. Нисходящая часть и дуга аорты. По завершении чреспищеводного исследования сердца эхоскоп опять проводится в дно желудка, чтобы затем при повторном извлечении и соответствующем повороте зонда против часовой стрелки систематически обследовать нисходящую часть аорты. Изображение преимущественно происходит в поперечной плоскости, т.е. по короткой оси грудной аорты.
В области отхождения левой подключичной артерии при исследовании в поперечном сечении плоскость сканирования пересекает аорту по касательной, поэтому создается видимость расширения аорты; в таком случае переход к сагиттальному сечению позволяет снова визуализировать аорту и область отхождения подключичной артерии по короткой оси. Небольшое продвижение зонда в краниальном направлении позволяет увидеть место отхождения левой общей сонной артерии. При помощи осторожного вращения зонда можно исследовать всю левую часть дуги аорты на предмет патологических изменений.
Редактор: Искандер Милевски. Дата публикации: 18.12.2019
Чреспищеводная эхокардиография
Чреспищеводная эхокардиография — диагностическое тестирование, при помощи которого специалист получает возможность увидеть структуры сердца и проконтролировать гемодинамические процессы в этой зоне организма.
Принцип ЧПЭхоКГ базируется на свойствах ультразвуковых волн и современного оборудования (эхокардиографа, эндоскопа, датчика-сканера), считывающего их сигналы. При этом осуществляется «прямой» осмотр, другие органы в область визуализации не попадают и не создают помех. Таким образом, создаются условия для постановки верного диагноза, значимость которого особенно высока, когда речь идет о таком сложном и жизненно важном органе, как сердце.
Как проводится эхокардиография сердца
Процедура ЧПЭхоКГ доставляет некоторую долю дискомфорта. Пациенту приходится заглатывать зонд, а это не слишком приятно. Учесть следует и факт местной анестезии: укол делают, чтобы обезболить ротовую полость и глотку.
Больному обязательно нужно быть готовым и морально, и физически:
Пациента укладывают на левый бок, надевают загубник и вводят датчик-сканер. Длина эндоскопа варьируется от 60 см до 1 м, толщина менее 1 см. Зонд, достигнув пищевода, открывает обзор к сердцу. Благодаря ручкам управления врач имеет возможность поворачивать датчик на 90 градусов. Исследование занимает не более 15 минут. Выводы врач формирует сразу после проведения ЧПЭхоКГ. Пока не пройдет действие анестезии (около 1 часа) не рекомендуется есть и пить.
Показания к ЧПЭхоКГ
В первую очередь, эхокардиография, чреспищеводная проходимость которой направлена на максимальное приближение к сердцу, в обязательном порядке проводится перед операцией сердечных клапанов. Может быть назначена ЧПЭхоКГ для прогнозирования:
Противопоказания к ЧПЭхоКГ
Запрет на проведение эхокардиографии с использованием чреспищеводного зонда распространяется на лиц, имеющих:






