Синдром предменструального напряжения
Общая информация
Краткое описание
Синдром предменструального напряжения (предменструальный синдром, ПМС) – это симптомокомплекс, возникающий в предменструальные дни (во второй фазе менструального цикла) и проявляющийся нейропсихическими, вегетативно-сосудистыми и обменно – эндокринными нарушениями.
Название протокола: Синдром предменструального напряжения
Код протокола:
Код(ы) МКБ-10:
N94.3 Синдром предменструального напряжения
Сокращения, используемые в протоколе:
АлАТ – аланинаминотрансфераза
АсАТ – аспартатаминотрансфераза
АЧТВ – Активированное частичное тромбопластиновое время
ВИЧ – вирус иммунодефицита человека
ИМТ – индекс массы тела
ИФА – иммуннофлюресцентный метод
ЛГ – лютеинизирующий гормон
ЛС – лекарственные средства
МНО – международное нормализованное отношение
МЦ – менструальный цикл
МРТ – магнитно-резонансная томография
ПВ – протромбиновое время
ПМДР – предменструальные дистрофические расстройства
ПМС – предменструальный синдром
ПЦР – полимеразная цепная реакция
RW – реакция Вассермана
УД – уровень доказательности
УЗИ – ультразвуковое исследование
ФСГ – фолликулостимулирующий гормон
ЭКГ – электрокардиграмма
ЭЭГ – электроэнцефалография
Дата разработки протокола: 2014 год.
Категория пациентов: девочки – подростки и женщины с предменструальным синдромом.
Пользователи протокола: врач акушер-гинеколог, врач общей практики, терапевт, врач скорой медицинской помощи, фельдшер.
Критерии, разработанные Канадской Целевой группой Профилактического Здравоохранения (Canadian Task Force on Preventive Health Care) для оценки доказательности рекомендаций*
B. Достоверные свидетельства позволяют рекомендовать клиническое профилактическое воздействие
C. Существующие свидетельства является противоречивыми и не позволяет давать рекомендации за или против использования клинического профилактического воздействия; однако, другие факторы могут влиять на принятие решения
D. Существуют достоверные свидетельства, чтобы давать рекомендацию в пользу отсутствия клинического профилактического действия
E. Существуют доказательные данные, чтобы рекомендовать против клинического профилактического действия
L. Существует недостаточно доказательных данных (в количественном или качественном отношении), чтобы давать рекомендацию; однако, другие факторы могут влиять на принятие решения
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [1, 2]
ПМС – сложный симптомокомплекс, характеризующийся различными психопатологическими, вегето-сосудистыми и обменно-эндокринными нарушениями, которые проявляются в лютеиновую фазу МЦ и связаны:
• предменструальные дистрофические расстройства;
• циклический иридоциклит (воспаление радужки и цилиарного тела).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий, проводимых на амбулаторном уровне:
• офтальмоскопия (при цефалгической форме ПМС).
• ЭКГ (при ПМС с цефалгической и кризовой формами).
Диагностические критерии [2,3,4,5,9]
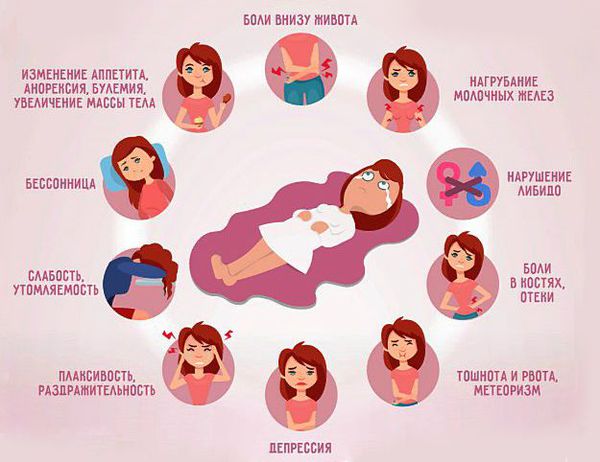
Жалобы: эмоциональная лабильность, раздражительность, возбуждение, депрессия, плаксивость, апатия, ухудшение памяти, утомляемость, слабость, нарушение сна (бессонница/летаргия), чувство страха/тоски, нарушение либидо, гиперчувствительность к звукам, запахам, головная боль (мигрень), головокружение, дискоординация движений, гиперестезии, кардиалгия/аритмия, увеличение частоты/появление приступов астмы; явления вазомоторного ринита, чувства сдавления за грудиной, появлением страха смерти, сопровождающееся похолоданием и онемением конечностей, сердцебиением.
Анамнез: при ПМС все выше указанные симптомы имеют связь с лютеиновой фазой МЦ (появляются за 2-14 дней до менструации и исчезают после менструации).
Необходимо использовать метод самонаблюдения – ведение пациенткой дневника с пометками наличия и интенсивности патологических проявлений в течение 2-3 месяцев (УД IA)[1].
Повышение АД (при кризовой форме ПМС).
Пальпация молочных желез (увеличение молочных желез при ПМС во второй фазе) (УД –IA)[2]. 12.3
Лабораторные исследования
Определение гормонов крови:
• изменения удельного веса мочи
Инструментальные исследования
УЗИ малого таза: наличие признаков недостаточности лютеиновой фазы (позднее созревание фолликула, несоответствие эндометрия второй фазе цикла) на 21-23 день цикла;
ЭЭГ: усиление активирующих влияний на кору больших полушарий неспецифических структур ствола мозга во вторую фазу менструального цикла;
Офтальмоскопия: признаки усиления сосудистого рисунка; МРТ головного мозга: признаки усиления сосудистого рисунка.
Показания для консультации специалистов:
Предменструальный синдром (ПМС)
Предменструальным синдромом называется симптомокомплекс, который характеризуется нервно-психическими, обменно-эндокринными и вегето-сосудистыми расстройствами, возникающими во второй фазе менструального цикла (примерно за 3-10 дней) и прекращающимися либо в начале месячных, либо сразу после их завершения.
Другие названия предменструального синдрома (ПМС) – предменструальная болезнь, синдром предменструального напряжения или циклическая болезнь.
Как правило, ПМС диагностируется у женщин после 30 лет (встречается у 50% представительниц слабого пола), тогда как в юном и молодом возрасте он знаком лишь каждой пятой женщине.
В зависимости от преобладания тех или иных проявлений различают 6 форм предменструальной болезни:
По количеству проявлений, их продолжительности и интенсивности выделяют 2 формы ПМС:
Но, несмотря на количество симптомов и их длительность, в случае снижения работоспособности говорят о тяжелом течении ПМС.
В настоящее время причины и механизм развития ПМС изучены недостаточно.
Существует несколько теорий, объясняющих развитие данного синдрома, хотя ни одна из них не охватывает весь патогенез его возникновения. И если ранее считалось, что циклическое состояние характерно для женщин с ановуляторным циклом, то сейчас достоверно известно, что предменструальной болезнью страдают и пациентки с регулярными овуляциями.
Решающую роль в возникновении ПМС играет не содержание половых гормонов (оно может быть в норме), а колебания их уровня на протяжении цикла, на которые реагируют участки мозга, отвечающие за эмоциональное состояние и поведение.
Гормональная теория
Данная теория объясняет ПМС нарушением пропорции гестагенов и эстрогенов в пользу последних. Под действием эстрогенов в организме задерживаются натрий и жидкость (отеки), кроме того, они провоцируют синтез альдостерона (задержка жидкости). Эстрогенные гормоны накапливаются в головном мозге, что вызывает возникновение психоневрологической симптоматики; их избыток уменьшает содержание калия и глюкозы и способствует возникновению сердечных болей, утомляемости и гиподинамии.
Увеличение пролактина
Пролактин повышается в норме во 2-ую фазу цикла, в это же время отмечается и гиперчувствительность органов-мишеней, в частности молочных желез (боль, нагрубание). Пролактин также влияет на гормоны надпочечников: усиливает выброс альдостерона, который задерживает жидкость и вызывает отеки.
Простагландиновая теория
Нарушается синтез простагландинов, которые вырабатываются почти во всех органах. Многие симптомы ПМС схожи с признаками гиперпростагландинемии (головные боли, диспепсические расстройства, эмоциональная лабильность).
Аллергическая теория
Объясняет ПМС с точки зрения гиперчувствительности организма к собственному прогестерону.
Теория водной интоксикации
Объясняет ПМС расстройством водно-солевого обмена.
Среди других версий, рассматривающих причины появления ПМС, можно отметить теорию психосоматических нарушений (соматические нарушения ведут к возникновению психических реакций), теорию гиповитаминоза (нехватка витамина В6) и минералов (магния, цинка и кальция) и другие.
К предрасполагающим факторам ПМС относят:
Как уже было указано, признаки ПМС возникают за 2-10 дней до месячных и зависят от клинической формы патологии, то есть от преобладания тех или иных симптомов.
Нейропсихическая форма
Характеризуется эмоциональной неустойчивостью:
Кроме того, имеют место и другие признаки: онемение рук, головные боли, сниженный аппетит, вздутие живота.
Отечная форма
В данном случае преобладают:
Цефалгическая форма
Эта форма отличается преобладанием вегето-сосудистой и неврологической симптоматики. Характерны:
Кризовая форма
Протекает по типу симпатоадреналовых кризов или «психических атак», которые отличаются:
Атипичная форма
Протекает по типу гипертермической (с повышением температуры до 38 градусов), гиперсомнической (характеризуется дневной сонливостью), аллергической (появление аллергических реакций, не исключая отека Квинке), язвенной (гингивит и стоматит) и иридоциклической (воспаление радужки и цилиарного тела) форм.
Смешанная форма
Отличается сочетанием нескольких описанных форм ПМС.
Рекомендуется проводить дифференциальную диагностику синдрома предменструального напряжения. Это состояние следует отличать от следующих заболеваний:
При всех перечисленных заболеваниях пациентка предъявляет жалобы независимо от фазы менструального цикла, тогда как при ПМС симптоматика возникает накануне менструации.
Кроме того, безусловно, проявления ПМС во многом схожи с признаками беременности на ранних сроках. В этом случае легко разрешить сомнения, самостоятельно проведя домашний тест на беременность или сдав кровь на ХГЧ.
Диагностика синдрома предменструального напряжения имеет некоторые сложности: далеко не все женщины обращаются со своими жалобами к гинекологу, большинство проходят лечение у невролога или терапевта.
При обращении на прием врач должен тщательно собрать анамнез и изучить жалобы, а в ходе беседы установить связь перечисленных симптомов с окончанием второй фазы цикла и подтвердить их цикличность. Не менее важно удостовериться в отсутствии у пациентки психических заболеваний.
Затем женщине предлагается отметить имеющиеся у нее признаки из следующего списка:
Диагноз «ПМС» устанавливается, если специалист констатирует наличие у пациентки пяти признаков, с обязательным присутствием одного из первых четырех перечисленных.
Обязательно назначается анализ крови на пролактин, эстрадиол и прогестерон во вторую фазу цикла, на основании полученных результатов определяют предполагаемую форму ПМС. Так, отечная форма характеризуется снижением уровня прогестерона. А нейропсихическая, цефалгическая и кризовые формы отличаются повышенным пролактином.
Дальнейшие обследования различаются в зависимости от формы ПМС.
Нейропсихическая
Отечная
Кризовая
Также необходима консультация терапевта и ведение дневника артериального давления (исключить гипертоническую болезнь).
Цефалгическая
И при всех формах ПМС необходимы консультации психотерапевта, эндокринолога и невролога.
Терапия ПМС начинается с разъяснения пациентке ее состояния, нормализации режима труда, отдыха и сна (не менее 8 часов в сутки), исключения стрессовых ситуаций, и, конечно, назначения диеты.
Женщины с синдромом предменструального напряжения должны придерживаться, особенно во вторую фазу цикла, следующего рациона питания:
Основной акцент диеты делается на потребление сложных углеводов: цельнозерновые каши, овощи и фрукты, картофель.
В случае абсолютной или относительной гиперэстрогении назначаются гестагены (норколут, дюфастон, утрожестан) во второй фазе цикла.
При нейропсихических признаках ПМС показ прием успокоительных и легких транквилизаторов за 2-3 дня до месячных (грандаксин, рудотель, феназепам, сибазон), а также антидепрессантов (флуоксетин, амитриптилин). Хорошим успокаивающим, нормализующим сон и расслабляющим эффектом обладает магнеВ6. Седативным эффектом обладают и фиточаи, такие как «Эскулап» (днем), «Гипнос» (ночью).
При отечной форме назначаются мочегонные препараты (спиронолактон) и мочегонные чаи.
Антигистаминные препараты (терален, супрастин, диазолин) показаны при атипичной (аллергической) и отечной формах ПМС.
При гиперпростагландинемии показан прием нестероидных противовоспалительных препаратов (ибупрофен, индометацин, диклофенак), которые подавляют выработку простагландинов.
И, безусловно, незаменимыми препаратами при ПМС являются комбинированные оральные контрацептивы из группы монофазных (джес, логест, жанин), которые подавляют выработку собственных гормонов, тем самым нивелируя проявления патологического симптомокомплекса.
Курс терапии синдрома предменструального напряжения в среднем составляет 3-6 месяцев.
ПМС, лечением которого женщина не занималась, грозит в будущем тяжелым течением климактерического синдрома. Прогноз при предменструальной болезни благоприятный.
Что такое предменструальный синдром (ПМС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богдановой Ю. С., гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
По историческим справкам, первым учёным, который занимался изучением ПМС, считается древнеримский медик Гален (II в. н. э.). Он связал болезненные ощущения у женщин перед началом менструации с фазами Луны. Научное обоснование ПМС впервые дал английский гинеколог Р. Франк в 1931 году. Он сформулировал, систематизировал и объяснил ряд причин периодически возникающих психических и физических нарушений у женщин.
Основные факторы риска развития ПМС :
Симптомы предменструального синдрома
Психическая симптоматика включает в себя:
Признаки ПМС настолько разнообразны, что диагностика заключается не в оценке симптомов, а в цикличности их появления перед менструациями и прекращения после них. Поэтому только физические и психические проявления, которые циклически появляются исключительно в течение лютеиновой фазы (между овуляцией и началом менструации), исчезают с появлением менструальных кровотечений и отсутствуют как минимум неделю после них, можно трактовать как ПМС.
Длительность ПМС достигает примерно 16 дней. Она напрямую связана с длительностью лютеиновой фазы. Наиболее выраженные симптомы ПМС развиваются непосредственно перед менструациями. С появлением менструальных выделений они быстро и полностью прекращаются.
Те или иные проявления ПМС испытывают практически все женщины, однако истинная картина наблюдается только в 30-40 % случаев. Это следует учитывать при постановке диагноза «ПМС»: изменения в женском организме должны быть ярко выражены и сопровождаться нарушением физической активности и социальных взаимоотношений.
Патогенез предменструального синдрома
Некоторые признаки ПМС (например, набор массы тела) объясняют повышенной чувствительностью к стероидным гормонам (прогестерону, эстрогену) за счёт выработки антител к белкам собственного организма.
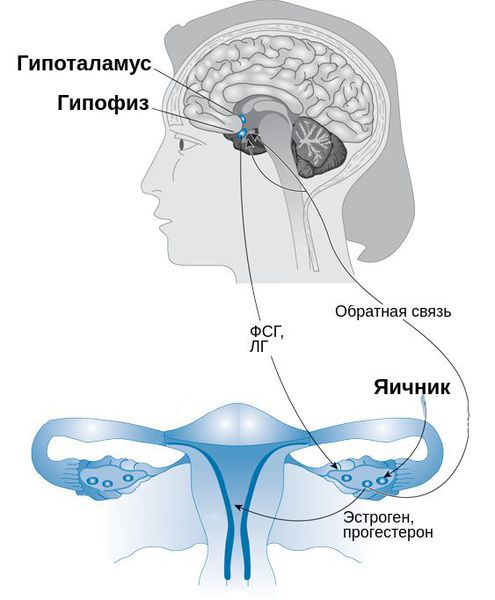
При появлении ПМС в репродуктивном возрасте снижается функция жёлтого тела, из-за чего уменьшается выработка прогестерона в лютеиновую фазу менструального цикла, при этом одновременно повышается уровень серотонина, гистамина и адренокортикотропного гормона (АКТГ).
Классификация и стадии развития предменструального синдрома
В зависимости от симптоматики и тяжести течения ПМС различают четыре клинические формы :
В зависимости от выраженности предменструальных расстройств и особенностей клинической симптоматики выделяют четыре разновидности синдрома :
По степени тяжести течение ПМС бывает:
Стадии развития ПМС :
Осложнения предменструального синдрома
В качестве осложнений ПМС можно рассматривать предменструальную магнификацию — ухудшение или обострение физиологических заболеваний, которые есть у пациентки, перед началом менструации. Такое течение синдрома называют атипичной формой ПМС.
Предменструальная магнификация включает в себя следующие патологии:
Появление этих осложнений, особенно «аллергических», связано с нарушением работы вегетативной нервной системы.
Диагностика предменструального синдрома
Важным моментом в диагностике является исследование гормонов : лютеинизирующего (ЛГ) и фолликулостимулирующего гормона (ФСГ), прогестерона, свободного и общего тестостерона, дегидроэпиандростерона-сульфата (ДГЭА-с). Дополнительно проводятся функциональные тексты для оценки второй фазы менструального цикла. Они включают исследование шеечной слизи, кольпоцитологическое исследование клеточного состава влагалищных мазков, измерение базальной температуры влагалища.
Лечение предменструального синдрома
К разработке комплексов лечения пациенток с ПМС следует подходить с учётом особенностей каждого случая. Но обязательными пунктами в лечении всех форм предменструальных расстройств являются:
Учитывая высокую распространённость воспалительных заболеваний женских половых органов у пациенток с ПМС, основное лечение назначают после выявления очагов инфекции и их лечения.
Пациенткам с повышенной концентрацией пролактина в сыворотке крови назначают дофаминергические препараты ( достинекс ). У пациенток с таким показателем на фоне стресса обычно нарушается овуляция, поэтому в лечении им не следует использовать контрацептивные средства, а для коррекции гормональных нарушений во второй фазе менструального цикла им назначают дюфастон в течение шести месяцев.
Лечение ПМС должно продолжаться три менструальных цикла. Это примерный срок, бывает и более продолжительное лечение. Всё зависит от индивидуальных особенностей организма.
Прогноз. Профилактика
Прогноз и продолжительность лечения зависят от длительности заболевания, тяжести клинических проявлений, времени начала лечения и клинической формы ПМС. Поддерживающая терапия при улучшении состояния на фоне проводимого лечения рекомендуется пациенткам с тяжёлыми заболеваниями во время беременности (сахарном диабете, ревматоидном артрите), стрессовых ситуациях, воспалительных заболеваниях женских половых органов (например, эндометрите ), изменениях климата.
Обследоваться у гинеколога нужно один раз в три месяца, у других врачей — раз в полгода. При соблюдении рекомендаций врачей прогноз для жизни, выздоровления и трудоспособности благоприятный.
Предменструальный синдром у женщин – что это и как с ним бороться?

Предменструальный синдром – этиология женского «недуга»
ПМС возникает за 5-10 дней до начала цикла и прекращается с началом «красных» дней календаря. Основной теорией возникновения синдрома является изменение гормонального фона девушки (уровень содержания эстрогенов и андрогенов), что влияет на ее поведение и эмоции.
Причины возникновения ПМС:
Интересные факты: криминальная хроника утверждает, что львиная доля ДТП, краж и преступлений были совершены женщинами в период ПМС. Исследования показали, что именно в этот период девушки наиболее склонны совершать покупки и растрачивать средства.
Классические симптомы ПМС:
Проявление синдрома так же зависит от стадии развития «недуга». Медики классифицируют их на 3 стадии. 1-я – симптомы выражены слабо, отсутствие прогресса с годами, полное их прекращение с наступлением менструации. 2-я – симптомы выражены ярко, существенно влияют на трудоспособность дамы и ее эмоциональный фон. 3-я – тяжелая симптоматика, которая прогрессирует с годами.
Лечение «женского недуга»
Перед началом терапии необходимо диагностировать ПМС, что происходит посредством обращения к гинекологу. Основным анализом для подтверждения является анализ крови, который показывает уровень содержания гормонов и их отклонения от нормы. При наличии у пациентки дополнительных жалоб могут назначаться консультации у других врачей, УЗИ, МРТ и т. д.
Лечение проходит следующим образом:
Профилактические меры
Избавиться от неприятного синдрома или предотвратить его появление поможет коррекция питания. Рекомендуется сократить потребление соли, молочных продуктов и кофеина. Благодаря этому углеводный обмен сохранится в норме, что предупредит смену настроения и появление раздражительности.
Активный образ жизни так же является отличным средством профилактики. Подойдут даже легкие нагрузки в виде пешей прогулки или нечастого посещения фитнеса. Следите за тем, чтобы ночной сон был полноценным и продолжительным. Это сохранит нормальную работу нервной системы при ПМС.
Не забывайте насыщать организм витаминными добавками, особенное внимание необходимо уделить витаминам группы В и магнию.
Рекомендуем Вам не пропускать плановые осмотры у гинеколога, что позволит своевременно выявить любое недомогание и быстро избавится от него!
Записаться на прием гинеколога в Колпино можно по телефону 8 (812) 244-88-74 или заполнив форму на сайте.
Лечение предменструального синдрома
Предменструальный синдром (ПМС) – это комплекс нервно-психических, вегетативно-сосудистых и обменно-эндокринных расстройств, который возникают у женщины во второй фазе цикла и заканчиваются в начале менструаций или сразу после их завершения.
Прием акушера-гинеколога (врач высшей категории) 2 500 руб.
Прием врача-гемостазиолога 2 600 руб.
Такое состояние нередко называют предменструальной болезнью, или синдромом предменструального напряжения. По статистике, оно диагностируется у каждой 5-й женщины и более чем у 50% пациенток старше 30 лет.
Патология существенно снижает качество жизни женщины, влияет на ее трудоспособность и отношения с окружающими. Вопреки распространенному мнению, ПМС не проходит самостоятельно, такое заболевание требует грамотного лечения и соблюдения профилактических рекомендаций.
Давайте разберемся, что представляет собой этот синдром, как он проявляется и какие методы терапии применяются.
Причины патологии
В настоящее время причины появлениям ПМС до конца не изучены. Существует несколько теорий относительно возникновения болезни, однако ни одна из них не охватывает весь патогенез патологии.
Одной из самых популярных теорий является гормональная, которая объясняет синдром дисбалансом гестагена и эстрогена в организме. Другая теория – аллергическая – основана на мнение, что ПМС может развиться при гиперчувствительности организма к собственному пролактину. Еще один популярный вариант – это теория водной интоксикации. Согласно ей болезнь возникает как следствие нарушения водно-солевого баланса.

Предменструальный синдром, наряду с ожирением, артериальной гипертензией, синдромом хронической усталости относится к числу болезней цивилизации. То есть это те заболевания, которые в большей степени затрагивают жителей больших городов и возникают из-за постоянных стрессов.
Факторами риска для развития ПМС является следующее:
Виды ПМС
Лечение предменструального синдрома требует определения разновидности патологии и имеющейся симптоматики. Можно выделить несколько стадий ПМС:
Если говорить о классификации заболевания, то выделяют следующие виды:
Выделяют эти разновидности в зависимости от степени выраженности тех или иных симптомов. Также существует два вида синдрома в зависимости от тяжести его протекания:
Симптоматика синдрома
Сложность диагностики ПМС заключается в том, что он имеет широкую симптоматическую картину. Однако можно назвать наиболее распространенные признаки патологии:
Симптомы могут меняться в зависимости от того, как тип ПМС у пациентки. Например, при нейропсихической форме наблюдается выраженная психическая неустойчивость. Отечная форма проявляется различными отеками лица и тела, потливостью и слабостью. Атипичная – может протекать с повышением температуры тела, аллергическими реакциями и сонливостью
Цефалгическая форма выражается вегето-сосудистыми и неврологическими симптомами, такими как головные боли, тошнота, головокружение и т.д. Кризовая разновидность синдрома – это наличие психических атак. Еще один вариант – это смешанный синдром, который так или иначе сочетает в себе несколько форм.
Диагностика состояния
В большинстве случаев выявление синдрома затруднено, так как далеко не каждая женщина обращается за помощью к гинекологу. Часто пациентки проходят лечение у терапевта или невролога, что позволяет устранить ряд симптомов, но не их причину.
Синдром предменструального напряжения может быть выявлен во время дифференциальной диагностики. Во-первых, выполняется обследование на наличие других заболеваний у женщины. Нужно исключить следующие патологии:
Наличие ПМС врач-гинеколог может диагностировать после сбора анамнеза и опроса пациентки. Обязательно назначаются анализы крови на пролактин и прогестерон во второй фазе цикла. Важным в диагностике является исследование и других гормонов, в частности: лютеинизирующего (ЛГ) и фолликулостимулирующего гормона (ФСГ), свободного и общего тестостерона. Дополнительно женщине может быть порекомендован прием невролога, психиатра, маммолога, а также УЗИ малого таза и грудных желез, анализы крови и мочи, рентген черепа и КТ головного мозга.
Также назначается диагностика инфекционных заболеваний половой системы. Такие болезни имеют высокую распространенность среди пациенток с ПМС, поэтому необходимо выявить возможные очаги инфекции.
Лечение ПМС
Терапия синдрома начинается с корректировки повседневного режима. Важно восстановить правильное питание и полноценный сон. Нужно постараться исключить стрессовые ситуации и придерживаться определенной диеты. Врачи рекомендуют отказаться от острых и пряных блюд, крепкого кофе, алкоголя, шоколада. Попробуйте сократить количество соли и жиров в своем рационе.
Далее пациентке назначается медикаментозная терапия. Она подбирается врачом-гинекологом по результатам сделанных анализов. Нередко выписываются гормональные препараты для коррекции уровня гормонов в организме. Если наблюдаются выраженные нейропсихические симптомы, то обязательным станет прием седативных и успокоительных лекарств, нестероидные противовоспалительные препараты. Также могут назначаются витамины, которые улучшат общее самочувствие.

При сильной отечности назначаются мочегонные средства, которые помогут вывести лишнюю воду из организма. Дополнительно женщина может принимать антигистаминные препараты.
Если говорить о самом действенном лечении синдрома, то это прием оральных контрацептивов. Они подбираются в зависимости от результатов анализов. Чаще всего – это комбинированные средства из группы монофазных.
Возможно и немедикаментозная терапия. Она предполагает использование массажа, рефлексотерапии, физиотерапии, гирудотерапия. Такие процедуры используются при легких формах ПМС, но также могут назначаться в составе комплексного лечения при тяжелом течении синдрома.
Высокую эффективность при лечении болезни имеет психотерапия. Она позволяет ослабить нарастающую напряженность у женщины, устранить излишнюю раздражительность и агрессивность.
Курс лечения предменструального напряжения может длиться до 4-6 месяцев. Длительность терапии зависит от типа ПМС и тяжести симптоматики. Прогноз в большинстве случаев является положительным.
Профилактические меры
Можно дать несколько рекомендаций, которые помогут предотвратить развитие синдрома. Рекомендуется изменение привычного образа жизни, а также витаминотерапия. По возможности стоит избегать стрессовых ситуаций, отлично помогают справиться с симптоматикой аэробные упражнения, йога и сеансы релаксации.
Рекомендуется полностью исключить алкоголь и кофе, ограничить употребление чая. Важно придерживаться диеты и ограничить употребление слишком острой и жирной пищи.
При несоблюдении рекомендаций врача возможен рецидив синдрома, а в запущенных случаях это может привести к хирургическому вмешательству. Также у многих пациенток, не занимавшихся лечением предменструального напряжения, наблюдается тяжелое течение климактерического синдрома. По этой причине не стоить запускать болезнь, тем более что на ранних стадиях она легко поддается лечению.
Если вы обнаружили у себя признаки предменструального синдрома, то советуем сразу записаться на прием в нашу Международную клинику Гемостаза, расположенную в Москве. Воспользуйтесь онлайн-формой на сайте или позвоните по номеру: +7 (495) 106-91-83!