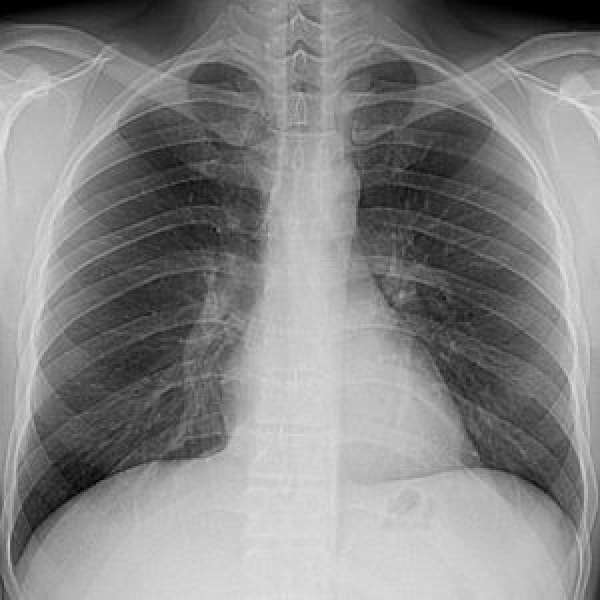
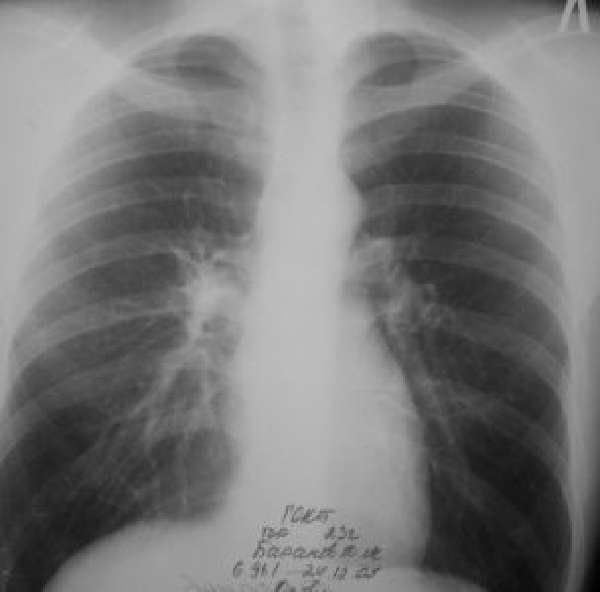
Прикорневая пневмония у взрослых
Прикорневая пневмония – разновидность воспаления лёгких. Воспалительный процесс локализуется в участках легочной ткани, расположенных возле корня лёгкого. Диагностика прикорневого воспаления лёгких бывает сложной. Врачи Юсуповской больницы проводят обследование пациентов, обращающихся с жалобами, свидетельствующими о воспалительном процессе в дыхательных путях, с помощью современной аппаратуры ведущих производителей Европы, Японии, США, которая постоянно обновляется. Использование качественных реагентов для выполнения лабораторных анализов позволяет получить точные результаты исследований.
В Юсуповской больнице работают профессора и врачи высшей категории, являющиеся ведущими специалистами в области пульмонологии. Они используют для лечения пациентов наиболее эффективные и безопасные лекарственные препараты, индивидуальные схемы. Применение современной физиотерапевтической аппаратуры и инновационных методик лечебной физкультуры в комплексной терапии прикорневой пневмонии позволяет сократить сроки пребывания пациента в стационаре.
Причины прикорневой пневмонии
Воспалительный процесс в лёгких вызывают различные микроорганизмы: бактерии (пневмококки, стрептококки, стафилококки), вирусы, простейшие, грибки. Они могут попасть в легочную ткань извне, распространиться по кровеносным или лимфатическим сосудам из очага воспаления, локализованного в организме человека. Воспаление вызывают и условно патогенные микроорганизмы, которые постоянно находятся в верхних дыхательных путях. Под воздействием провоцирующих факторов (охлаждения, снижения иммунитета) их агрессивность повышается, они начинают размножаться и продвигаться по дыхательным путям. Происходит нарушение структуры и функции реснитчатого эпителия бронхов, он утрачивает защитную функцию. Изменяется вязкость секрета бронхов, микроорганизмы выделяют токсины, пагубно влияющие на весь организм человека.
Патологический процесс развивается под воздействием двух факторов: снижения реактивности макроорганизма и повышения вирулентности микроорганизмов. Под реактивностью организма подразумевают его способность сопротивляться. Ключевое значение в развитии прикорневой пневмонии имеет своевременность и интенсивность иммунного ответа. Иммунитет снижается под воздействием следующих факторов:
Прикорневая пневмония у взрослых развивается под воздействием нескольких провоцирующих факторов. Патологический процесс чаще локализуется в правом лёгком, что обусловлено анатомо-физиологическими особенностями бронхиального дерева. Правый бронх шире и короче левого, поэтому при прочих равных условиях микроорганизмам проще закрепиться на слизистой оболочке правого бронха и проникнуть в правое лёгкое. По этой причине воспаление чаще бывает правосторонним. Левосторонняя прикорневая пневмония встречается гораздо реже. Так как просвет левого бронха уже, он хуже дренируется и воспалительный процесс сохраняется дольше.
Симптомы прикорневой пневмонии
Прикорневая пневмония проявляется следующими симптомами: высокая температура тела (до 40 0 С), кашель, одышка. При затяжном характере воспаления лёгких температура тела может держаться на уровне 37-38 0 С неделями. Кашель вначале сухой, со временем он становится влажным, мучительным. При бактериальном характере прикорневой пневмонии имеют место выраженные симптомы интоксикации:
Прикорневая пневмония у взрослых часто протекает без типичной для воспаления легких боли в грудной клетке, в боку или под лопаткой. У детей заболевание развивается стремительно, симптомы интоксикации выражены сильнее, чем у взрослых.
Диагностика прикорневой пневмонии
Пульмогологи Юсуповской больницы при подозрении на прикорневую пневмонию проводят всестороннее обследование пациента: сбор анамнеза, осмотр, пальпацию и перкуссию грудной клетки, аускультацию лёгких. Врачи назначают анализ крови и рентгенографию органов грудной клетки. В сложных случаях проводят компьютерную или магнитно-резонансную терапию.
Физикальные методы обследования в большинстве случаев прикорневой пневмонии являются малоинформативными. Наличие повышенного содержания лейкоцитов и скорости оседания эритроцитов в анализе периферической крови говорит лишь о воспалительном процессе в организме.
Основным методом диагностики прикорневой пневмонии являются рентгенологические методы исследования. На рентгенограммах врач может увидеть локализацию воспаления, дифференцировать прикорневое воспаление лёгких от других заболеваний дыхательных путей. Но при прикорневой пневмонии интерпретация рентгенографического исследования может быть затруднительной. Затемнение от воспалённого очага часто наслаивается на корень лёгкого. В результате легочный корень на рентгеновском снимке «расширяется», что может указывать на новообразование или туберкулёз.
Наиболее точным методом диагностики прикорневой пневмонии является компьютерная томография. Она позволяет более точно определить состояние бронхов и легочной ткани, лимфатических узлов, увидеть неоднородную структуру тени. Для того чтобы определить возбудитель и его чувствительность к антибактериальным препаратам, проводят исследование мокроты.
Лечение прикорневой пневмонии
Пульмонологи Юсуповской больницы проводят комплексную терапию прикорневой пневмонии:
При лечении прикорневой пневмонии следует соблюдать постельный режим, пить много жидкости, принимать витамины. В Юсуповской больнице пациентам обеспечивают качественное полноценное питание, богатое белками, углеводами, витаминами и микроэлементами.
В комплексном лечении пневмонии особое место отводится физиотерапевтическим процедурам. Сразу же после нормализации температуры проводят дециметровое волновое лечение воспалительного инфильтрата. В Юсуповской больнице ультразвуковые аэрозольные ингаляции с раствором антибиотиков, муколитиков, гепарина или глюкокортикостероидов выполняют с помощью специальных ультразвуковых ингаляторов или небулайзеров. Парентеральным и энтеральным применением антибиотиков их вводят в дыхательные пути ингаляционным методом.
Лекарственный электрофорез с антибиотиками, отхаркивающими препаратами и низкомолекулярными гепаринами применяют для улучшения отхождения мокроты и предотвращения образования спаек. Пациентам с ослабленным иммунитетом назначают импульсную УВЧ-терапию. Физиотерапевты Юсуповской больницы для лечения прикорневой пневмонии применяют магнитофорез антибактериальных препаратов в дыхательную систему и ультрафиолетовое облучение органов грудной клетки, обладающее иммуностимулирующим эффектом. Для улучшения отхождения мокроты и дренажа бронхов делают массаж грудной клетки с использованием различных приёмов вибрации.
Позвоните по телефону в Юсуповскую больницу и Вас запишут на приём к пульмонологу. После обследования врач назначит индивидуальное лечение.
Причины усиления прикорневого рисунка лёгких на рентгене
Первым и самым доступным исследованием, которое назначается при заболеваниях бронхолегочной системы, является рентгенография. В профилактических целях один раз в год нужно делать флюорографию легких. Рентген, как исследование с более четким изображением, назначают в случаях появления признаков заболевания, для детального исследования и постановки диагноза. В рентгенологии существуют определенные стандарты вида здоровых органов. Соответственно, диагноз ставится на основании признаков, характеризующих отклонения изображения от общепринятой нормы.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Легочный рисунок в норме
Изменения в сосудах отражают наличие или отсутствие патологического процесса, а также динамику развития уже известного заболевания.
В рентгенограмме легких оценивают:
При оценке рентгена всегда учитывается возраст и пол пациента. Показатели нормы для ребенка, взрослого, мужчины и женщины всегда различаются.
Составными частями легочного рисунка являются:
Еще оцениваются корни легкого, которые сформированы главными бронхами и основными крупными сосудами.
Механизм изменений и заболевания легких
Изменения легочного рисунка происходят в результате увеличения притока крови к пораженному участку, утолщения стенок сосудов, разрастания соединительной ткани бронхов и лимфатической системы. Тень сосудов становится более яркой, прерывистой. Деформация сосудистого рисунка сочетается с уменьшением прозрачности легочных полей (собственной ткани легких). Усиление тени происходит не только в прикорневых зонах, но и на периферии. Все анатомические образования на рентгеновском снимке видны более четко, так как в результате воспалительного процесса происходит уплотнение пораженных тканей.
Если усиление рисунка локализуется в прикорневом отделе, это указывает на начало патологического процесса, еще не получившего распространение, или заболевание с локализованным очагом поражения
Прикорневые изменения отмечают на начальной стадии следующих патологий:
При воспалительных процессах в бронхах усиление рисунка определяется за счет отсутствия рентгенологических различий между сосудами и бронхами, увеличения площади прикорневой области. Причины:
При хроническом бронхите корни уплотнены и расширены. Рентгенологическими признаками пневмонии являются участки затемнения разной степени интенсивности. Прикорневая пневмония характеризуется вовлечением в воспалительный процесс главного бронха, лимфатических узлов. Распространяется на всю прикорневую область и носит локализованный характер.
После перенесенных воспалительных заболеваний усиленный легочный рисунок в прикорневой зоне может сохраняться до шести месяцев
При обнаружении подобных изменений на рентгенограмме не стоит паниковать. Легочный рисунок усилен даже при ОРВИ, если в воспалительный процесс вовлечены бронхи. Необходимо выполнять все назначения врача. При повторных рентгенологических исследованиях обязательно будет отражена положительная динамика в восстановительном периоде. При отсутствии других симптомов рекомендуется пройти дополнительные обследования для уточнения диагноза и назначения нового лечения.
Пневмония и Ковидные изменения на рентгене. В чем разница?
Поражение лёгких, пневмония, вызванные коронавирусной инфекцией, отличается от других видов поражения лёгких. Принципиальное отличие основывается на довольно простых вещах.
«Обычная» пневмония возникает из-за того, что в нижних отделах дыхательных путей (чаще на фоне гриппа или острых респираторных заболеваний) накапливается воспалительная жидкость, которая в свою очередь является благотворной средой для накопления бактерий. Сама мокрота, которая скапливается в альвеолах, препятствует нормальному дыхательному процессу. В ней селятся и начинают размножаться бактерии, которые в свою очередь начинают провоцировать воспаление отдельных сегментов лёгких.
Пневмония, вызванная коронавирусной инфекцией (COVID-19 пневмония), — это отдельный тип, при котором поражение лёгких, можно назвать особым термином «пневмонит». Это означает, что при данном поражении в патологический процесс может вовлекаться как интерстициальная ткань Легких, так и альвеолярные стенки, и близлежащие сосуды. Таким образом, воспалительные изменения могут поражать все структуры легких. Это приводит к нарушению газообмена и нормальному насыщению крови кислородом.
При пневмонии, SARS-Cov-2, вызванной возбудителем COVID-19., причиной поражения является не бактериальная инфекция, а вирусная природа заболевания. Возбудитель COVID-19, попадая в организм, затрудняет дыхательную функцию лёгких, при возникновении их поражение чаще носит не локализованный характер, а распространённый. Поражение лёгких, при этом не ограничивается отдельными участками, как при бактериальной пневмонии. Воспаление распространяется, захватывая как правило оба лёгких.
Вот основные критерии отличия:
Записаться можно по телефону (391) 205−00−48 или через личный кабинет
Медицинские интернет-конференции
Языки
Первичная легочная гипертензия (клинический случай)
Таинкин А.А., Ирлык К. И., Круглова М. П., Бецуков И. О., Лобачёва Д. Н., Мартынова И. Р., Капьёва А. А.
Резюме
В статье представлен клинический случай первичной легочной гипертензии у молодого мужчины.
Ключевые слова
Статья
Проблема легочной гипертензии в настоящее время стала очень популярной. Если гипертоническая болезнь сейчас относительно хорошо контролируется, в ведении больных с легочной гипертензией существуют проблемы. Среди пациентов с данным заболеванием есть когорта больных с первичной легочной гипертензией. Этиология ее не известна. Актуальность проблемы высока в связи с малой продолжительностью жизни пациентов при отсутствии своевременно назначенной специфической терапии. Цель нашей работы – на примере клинического случая рассказать о принципах и сложностях ведения больных с первичной легочной гипертензией.
Клинический случай
Больной А., 39 лет поступил в кардиологическое отделение 25.02.2019 с жалобами: на одышку с затрудненным вдохом, головокружение, слабость при подъеме на один лестничный пролет, головные боли при повышении артериального давления, периодически перебои в работе сердца, учащенное сердцебиение.
С 2012 г. повышается артериальное давление максимально до 160 и 90 мм рт ст. Обращался в поликлинику по месту жительства, принимал антигипертензивные препараты. С 2014 г. беспокоит одышка при привычных физических нагрузках, проходил обследование в кардиологическом отделении и был направлен в кардиохирургический стационар с подозрением на врожденный порок сердца, куда обратился в 2017 г. в связи с усилением ордышки. Выполнено зондирование полостей сердца (25.09.2017): давление в легочной артерии 81 и 50 мм рт ст (среднее 61 мм рт ст), в правом желудочке 76 и 24 мм рт ст (44 мм рт ст), в правом предсердии 21 и 15 мм рт ст (среднее 18 мм рт ст). При мультиспиральной компьютерной томографии сердца 22.09.2017 (рис. 1) КТ-признаки изолированной артериальной легочной гипертензии. Расширение правых отделов сердца, гипертрофия миокарда правого предсердия и правого желудочка, расширение ствола и крупных ветвей легочной артерии. Данных за врожденный порок сердца не получено. Выписан с диагнозом «первичная легочная гипертензия. Рекомендовано наблюдение кардиолога по месту жительства, прием лекарственных препаратов: тромбо Асс 100 мг в сутки, периндоприл 2,5 мг 1 раз в сутки, беталок зок 50 мг 1 раз в сутки, амлодипин 5 мг 1 раз в сутки, торасемид 10 мг 1 раз в сутки. Был запланирован контроль допплерэхокардиографии через 3 месяца с последующей консультацией главного внештатного кардиолога. На фоне приема данных препаратов отмечал улучшение самочувствия, наблюдался в поликлинике по месту жительства. С ноября 2018 г. признан инвалидом 2 группы. Ухудшение состояния около двух месяцев, когда снизилась толерантность к физической нагрузке, появилась одышка при подъеме на один лестничный пролет, головокружение, слабость при выполнении физических нагрузок на работе. Госпитализирован для обследования, подбора специфической терапии легочной артериальной гипертензии.
Из анамнеза жизни известно, что пациент в течение 6 лет служил в армии: обслуживал самолеты. Работал на заводе по производству стеклопластика. В настоящее время работает слесарем: ремонтирует автомобили. Курит.
При осмотре отеков не было. При пальпации определялся сердечный толчок, эпигастральная пульсация, усиливающаяся на вдохе. При перкуссии левая граница относительной сердечной тупости располагалась по левой среднеключичной линии. При аускультации тоны сердца были ритмичными, частота сердечных сокращений составляла 60 в минуту, на верхушке сердца первый тон был ослаблен. Над легочной артерией определялся акцент второго тона. При аускультации легких выслушивалось везикулярное дыхание. Частота дыхательных движений составляла 20 в минуту. Живот при пальпации был мягким, безболезненным. Печень имела нормальные размеры.
В общем анализе крови обращал на себя внимание эритроцитоз 6,19 млн в 1 мкл, повышение уровня гемоглобина до 187 г/л.
При электрокардиографии 25.02.2019 (рис. 2) регистрировалось отклонение электрической оси сердца вправо, неполная блокада правой ножки пучка Гиса, признаки гипертрофии правого предсердия и правого желудочка.
При холтеровском мониторировании ЭКГ 27.02.2019 в течение всего периода мониторинга ритм синусовый, средняя частота сердечных сокращений составила 80 в минуту. За сутки было зарегистрировано 35 одиночных желудочковых экстрасистол и 3 одиночных наджелудочковых экстрасистолы. Сердечный ритм пациента включал 11 минут 45 секунд синусовой тахикардии с максимальной частотой сердечных сокращений 120 в минуту.
При рентгенографии органов грудной клетки 26.02.2019 (рис. 3) выявлялись признаки артериальной легочной гипертензии, признаки увеличения правых камер сердца, расширения легочной артерии.
Легочные поля были прозрачными. Отмечалось усиление легочного рисунка за счет сосудистого компонента в прикорневых отделах. Корни легких были структурны, расширены: нисходящая ветвь правой легочной артерии 28 мм (норма менее 16 мм), левая легочная артерия 34 мм (норма менее 24 мм). На тени сердца в прямой проекции выявлялось увеличение второй и четвертой дуги по левому контуру. Аорта была уплотнена. В первой (правой косой) проекции по переднему контуру выявлялось увеличение пульмонального конуса и дуги левого желудочка. Во второй (левой косой) проекции отмечалось незначительное увеличение дуг правого предсердия и дуги правого желудочка.
Пациенту был выставлен диагноз:
Первичная легочная гипертензия. Артериальная гипертензия 3 стадии риск 4.
Осложнение: Хроническая сердечная недостаточность 2 А стадии, функциональный класс 3.
Помимо аспирина (ацекардол 100 мг в 20:00), ингибиторов АПФ (престариум 2,5 мг в 8:00), бета-блокаторов (бисопролол 5 мг в 8:00), антагонистов кальция (лотонел 10 мг в 8:00), антагонистов минералокортикоидных рецепторов (верошпирон 100 мг в 14:00) к лечению были добавлены препараты для специфической терапии легочной артериальной гипертензии: силденафил кардио по 20 мг 2 раза в день и бозенекс 125 мг по ½ таблетки 2 раза в день с последующим увеличением дозировки до 125 мг 2 раза в сутки.
25% спорадических случаев первичной лёгочной гипертензии ассоциируется с мутацией гена BMPR2, обусловливающей нарушениеангиогенеза, сосудистой дифференциации, органогенеза легких и почек [1].
В патогенезе заболевания важное значение имеет эндотелиальная дисфункция. Она проявляется снижением образования оксида азота и простациклина – веществ, обладающих антипролиферативным и вазодилатирующим действием, и увеличением продукции тромбоксана А2 и эндотелина 1, обладающих вазоконстрикторным и пролиферативным действием [3]. Значительную роль играет редукция легочного сосудистого русла, снижение эластичности, облитерация легочных сосудов вследствие пролиферации гладкомышечных клеток, тромбоза in situ [1]: генетические изменения обусловливают усиление тенденции к тромбообразованию [2]. Все это приводит к повышению легочного сосудистого сопротивления, и, следовательно, увеличению нагрузки на правый желудочек [1], его гипертрофии, дилатации, развитию правожелудочковой сердечной недостаточности.
Симптомы первичной легочной гипертензии неспецифичны [2, 4]. Нашего пациента больше всего беспокоила инспираторная одышка при физической нагрузке. По данным литературы в начале заболевания эта жалоба является наиболее частой [1, 4]. Реже встречаются обмороки; давящие, ноющие, колющие боли в грудной клетке, длящиеся от нескольких минут до суток, усиливающиеся при физической нагрузке, не купирующиеся приемом нитратов [4]; перебои в работе сердца; кашель; кровохарканье [1].
При объективном исследовании больных обычно выявляют сердечный толчок, эпигастральную пульсацию, обусловленные гипертрофией или дилатацией правого желудочка, акцент второго тона над легочной артерией. Может выслушиваться систолический шум у основания мечевидного отростка грудины, обусловленный недостаточностью трехстворчатого клапана, диастолический шум над легочной артерией, связанный с регургитацией через клапан легочной артерии [1, 2]. При развитии правожелудочковой сердечной недостаточности появляются отеки, акроцианоз, набухание яремных вен, асцит [1, 2]. У больного А признаков правожелудочковой недостаточности не было, что свидетельствует о недавнем начале заболевания и своевременном назначении лечения.
Эритроцитоз и увеличение уровня гемоглобина, имевшие место у нашего пациента, объясняются компенсаторной реакцией на гипоксемию [1].
Для исключения других форм легочной гипертензии в план обследования помимо общего, биохимического анализов крови включают определение уровня гормонов щитовидной железы, серологические исследования для исключения системных заболеваний соедтинительной ткани, ВИЧ-инфекции, гепатита [5].
Перечень необходимых инструментальных методов исследования включает в себя ЭКГ, рентгенографию органов грудной клетки, эхокардиографию, катетеризацию правых камер сердца, которая выполняется для подтверждения диагноза, оценки тяжести гемодинамических изменений и проведения теста на вазореактивность сосудов легких [5].
При установлении диагноза первичной легочной гипертензии необходимо немедленное назначение специфической медикаментозной терапии. Для лечения легочной гипертензии применяются: антагонисты рецепторов эндотелина (амбризентан, бозентан); аналоги простациклина (илопрост, эпопростенол), агонисты его рецепторов (селексипаг); оксид азота, ингибиторы фосфодиэстеразы 5-го типа (силденафил), стимуляторы гуанилатциклазы (риоцигуат). Антагонисты кальция эффективны при положительном остром тесте на вазореактивность [5].
При тяжелой легочной гипертензии, неэффективности медикаментозной терапии выполняется балонная предсердная септостомия, билатеральная трансплантация легких или трансплантация комплекса сердце-легкие.
Прогноз у больных с первичной легочной гипертензией неблагоприятный. Выживаемость без специфической медикаментозной терапии в течение 1 года составляет 68%, 3 лет – 48%, 5 лет – 34% [4], а на фоне лечения выживаемость существенно выше: 90%, 75% и 65% соответственно [3].
Заключение
Первичная легочная гипертензия – редкое тяжелое заболевание с неблагоприятным прогнозом. Симптомы его неспецифичны, поэтому диагноз часто ставится не сразу. Своевременная диагностика и назначение специфической медикаментозной терапии позволяют значительно улучшить выживаемость больных.
Литература
1. Анализ случаев идиопатической лёгочной гипертензии по данным амурской областной клинической больницы / О. Н. Сивякова, В. В. Войцеховский, Е. С. Скрипкина [и др.] / Бюллетень физиологии и патологии дыхания. 2017. Вып. 64. С. 88 – 93
3. Клинический случай 10-летнего успешного применения амбризентана у пациентки с идиопатической легочной гипертензией / Т. В. Мартынюк [и др.] // Евразийский кардиологический журнал. 2015. № 4. С. 48 – 55
4. Стентирование межпредсердной перегородки при идиопатической лёгочной гипертензии / Б. Г. Алекян, С. В. Горбачевский, М. Г. Пурсанов [и др.]// Грудная и сердечно-сосудистая хирургия. 2015. № 5. С. 26 – 33
5. 2015 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension / Nazzareno Galiè [et al.] // European Heart Journal. 2016. Vol. 37, № 1. P. 67 – 119
Затемнение в легких на флюорографии, усиление легочного рисунка, причины, что это может быть?

Пациенты и доктора часто сталкиваются с таким рентгенологическим проявлением, как затемнение легких на флюорографии. Что это за клиническая ситуация, с чем она может быть связана? Статья освещает также такие вопросы, как усиление рисунка легких, склероз аорты и ее дуги.
Затемнение легких на флюорографии

Легкие являются парным органом, содержащим воздух и интерстициальную жидкость, а также кровеносные сосуды с кровью. На снимке это темные поля. При наличии более светлого участка, просматриваемого на снимке с помощью негатоскопа, говорят о фокусе или очаге затемнения, как бы парадоксально это ни звучало.
Что это может быть?
Среди всех возникающих клинико-рентгенологических ситуаций особое значение имеет факт, когда исследование на флюорографии показало затемнение. Существуют различные варианты этого феномена.
Обширное затемнение в легких на флюорографии. О том, что это может быть, судить можно только после дообследования. Такое изменение в проекции легочных полей может вызывать не только болезнь легких, но и поражение других органов грудной клетки: средостения, диафрагмы, пищевода, лимфатических коллекторов.
Следующая возможная патология — округлый очаг или фокус затемнения. Он может приобретать вид круга, овальной структуры, эллипса. Важно детально разбираться, что означает затемнение в легких на флюорографии овальной формы. И снова перед врачом стоит вопрос о локализации патологического образования или процесса.
Причины

Когда обнаружено обширное затемнение в легких на флюорографии, причины стоит искать с помощью многопроекционной рентгенологической методики. При смещении средостенных структур в сторону очага затенения подозревают спадение легкого, его отсутствие (после пульмонэктомии), а также цирротическую деформацию легочной ткани. Последняя ситуация отличается от первых двух тем, что само затемнение имеет гетерогенный (неоднородный) характер.
Иногда средостение и его структуры смещаются к противоположной стороне. Если при этом обнаружено затемнение на флюорографии, вероятно, что это может быть опухолевое образование больших размеров или тотальный гидроторакс, скопление воздуха в плевральных полостях.
Причинными факторами возникновения округлого затемнения могут выступать следующие состояния и заболевания:
В сомнительных случаях диагностическое обследование дополняется томографическими методиками.
Что означает усиление легочного рисунка на рентгене?
Легкие имеют неоднородную структуру. Ведь это целый комплекс структур:
Возможно обеднение и усиление легочного рисунка на рентгене. Что это представляет собой внешне, и какие заболевания необходимо исключить?
Усиление легочного рисунка на флюорографии встречается чаще. Этот термин означает, что единица площади легочного поля содержит большее, чем обычно, число его составных элементов. При этом их размеры, диаметр увеличиваются.
В первую очередь доктора думают о воспалительных изменениях в легких. Причем, оказывается в большинстве случаев, что это остаточные явления в легочной структуре после перенесенного воспаления. Так бывает после пневмонии, туберкулеза.
Когда исключен воспалительный механизм появления усиленного рисунка легких, необходимо вести поиск кардиологических причин. Функциональный диагност думает в этом случае о митральных пороках. Это различные варианты нарушения нормальной работы клапана, обеспечивающего нормальный кровоток из левого предсердия в левый желудочек. Если флюорография выявляет усиление легочного рисунка с ранних лет, вероятность верной гипотезы довольно большая. Такое изменение легочной картины может вызывать как недостаточность, так и стеноз (сужение) митрального клапана.
Менее возможная причина — повышение давления в системе легочной артерии. Легочная гипертензия выставляется только кардиологом, а для ее подтверждения необходимо проведение эхокардиоскопии.
Что еще можно увидеть на снимке?

Рентгеновские снимки важны не только для исключения легочной патологии. Они позволяют обнаружить патологические изменения сердца и крупных сосудов.
Увеличенное сердце (расширено влево)
Гипертрофия левого желудочка встречается почти у каждого пациента с артериальной гипертонией. Повышенные цифры артериального давления, в свою очередь, определяются у половины населения. Поэтому расширенное сердце на снимке флюорографии выявляется нередко.
Увеличиваться может весь орган в целом, а также какая-либо отдельная его полость. От этого будет зависеть конфигурация сердечной тени. Именно она и подтолкнет специалиста на правильную мысль и позволит построить верную клиническую гипотезу.
Увеличенное сердце на флюорографии обычно проявляется изменением размеров левого желудочка.
Выявляют изменение заднего кардиодиафрагмального угла (между сердцем и диафрагмой). В нормальных условиях этот угол острый. При гипертрофии левого желудочка он становится тупым. Выявление феномена свидетельствует о том, что сердце расширено влево. Флюорография не дает исчерпывающей информации, поэтому необходимо провести ультразвуковое исследование для более детального определения размеров и объемов камер сердца.
Уплотнение аорты
Тень сердца состоит из двух контуров — правый и левый. Каждый из них отражает строение сердечных полостей и выносящих сосудов. Верхняя часть правого контура и большая половина левого формируется аортой и ее ветвями.
Уплотнение аорты на флюорографии говорит о наличии атеросклероза.
Речь идет об обменном заболевании, которое выражается в накоплении избытка жиров в стенке сосудов. Оно может стать причиной инсультов и инфарктов при дестабилизации атеросклеротической бляшки. Уплотнение дуги аорты при флюорографии — повод назначить биохимическое исследование крови на предмет определения концентрации холестерина, его фракций. Дополнить можно ультразвуковыми методиками — ЭХО-КГ и УЗ-доплерографией.
Склероз дуги аорты
Это еще один часто встречаемый рентгенологический феномен. Склероз дуги аорты при флюорографии считается проявлением системного атеросклероза.
Если холестериновые бляшки обнаружены при проведении флюорографии легких, существует большая вероятность поражения сосудов другой локализации. В первую очередь следует исключить атеросклеротические изменения в коронарных и почечных артериях.
Подтвердить склероз дуги аорты можно с помощью ультразвуковой методики. Для этого применяют эхокардиоскопию.
Полезное видео
Для чего необходимо делать флюорографию – можно узнать из следующего видео: