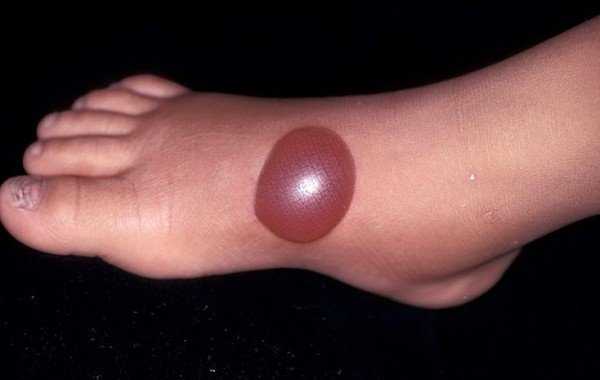
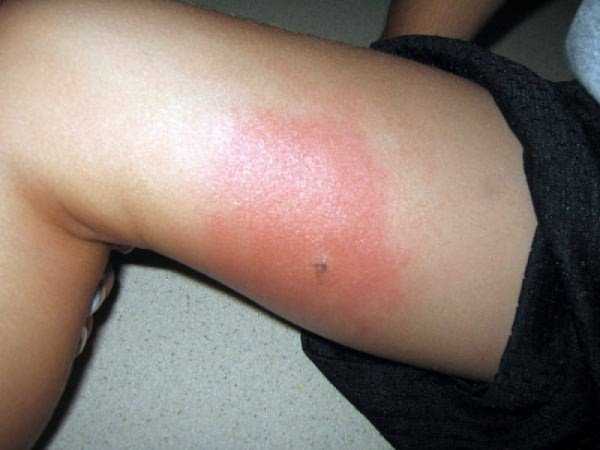
Укусы шершней, первая помощь. Какими последствия могут быть.
Шершень является довольно крупным насекомым, поэтому уже одним видом вызывает страх. На самом деле, эти насекомые довольно миролюбивые, но если чувствуют опасность для себя или своего гнезда, то атакуют. Поэтому никогда нельзя подходить к их гнездам, и тем более пытаться их разрушить. Опасность укуса шершня зависит от его вида, допустим укус обычного шершня принесет только болезненные ощущения в месте укуса и опухание. А вот в Японии от укусов местных шершней примерно у 40 человек в год случается летальный исход.
Симптомы укуса шершня
Не заметить укуса шершня практически невозможно, потому как жертва сразу чувствует довольно сильную боль. Затем появляется отек на месте укуса, и кожа заметно краснеет. У людей склонных к аллергиям, может случиться анафилактический шок, что может привести к смерти. Люди со слабым иммунитетом иногда теряют сознание, также может возникать тошнота. Конечности холодеют, а уши и губы обретают синеватый цвет. Большая редкость, когда жертва легко переносит укусы шершней, без особых проявлений симптомов и негативных последствий.
Чем опасны укусы шершня
Особенность шершней в том, что они не оставляют жало в ране, и могут жалить многократно. Один укус редко несет за собой серьезные последствия, потому как под кожу попадает малое количество яда. Если же шершень атакует многократно, соответственно яда попадает больше, то последствия могут привести к смерти. Последствия укуса зависят от иммунитета и возраста человека, для детей укусы шершней особенно опасны. Также последствия могут быть разные в зависимости от вида шершня, самым опасным считаются тропические, гигантские виды.
Укусы шершней оставляют особый состав яда, который разрушает клетки и стенки кровеносных сосудов, из-за этого возникают кровоизлияния. В некоторых особо тяжелых случаях может появиться большая гематома и отравление организма. У некоторых людей есть иммунитет к яду шершней, и для них укус принес только отек месте поражения, который пройдет через пару дней. А вот людям с более крепким иммунитетом следует сразу обращаться в больницу, иначе возможна ампутация конечностей, и даже летальный исход, особенно при многократных укусах.
Как нападает шершень
Шершень атакует человека только если чувствует от него опасность. При этом не обязательно даже лезть к гнезду шершней, поэтому лучше обходить их стороной. Почуяв опасность это насекомое выделяет вещество, которое дает сигнал другим особям об опасности, и они также летят в атаку. Если укус одного шершня может быть безопасным, то нападение нескольких особей не пройдет бесследно ни для кого.
Говорят, что шершень “кусает”, но на самом деле людей он только “жалит”. Эти насекомые обладают очень хорошей реакцией, поэтому избежать укуса при атаке шершня практически невозможно. Шершень подлетает к жертве и быстрым движением вводит под кожу жало, после чего вытягивает его и может атаковать повторно.
Первая помощь при укусе шершня
Обязательно
Если у пострадавшего присутствует тошнота, то необходимо не употреблять еду, но обильно пить воду или теплый чай. Для того чтобы облегчить болевые ощущения, можно воспользоваться такими препаратами: Фенистил гель, Совентол, бальзам Пикник Фэмили.
В случае, если шершень ужалил в область рта, то необходимо как можно скорее обратиться к врачу. Укусы шершней в данной области наиболее опасны, потому как после него опухает гортань, что вызывает затруднение дыхания. Если вовремя не обратиться к врачу, то такой укус запросто может привести к летальному исходу.
Также обязательно обратиться к врачу нужно если пострадал ребенок до 16 лет. Дети гораздо тяжелее переносят укусы шершней. Если же пострадал взрослый, но у него появилась аллергия, сильная боль и отек, то без медицинской помощи также не обойтись. Перевозить пострадавшего можно лишь в лежачем состоянии, при сильном аллергической реакции, голову необходимо немного опустить, иначе возможен прилив крови, а это может привести к потере сознания. В случае если пострадавший находится далеко от больницы, и нет возможности сразу ломаться к врачу, то следует позвонить в скорую и попросить проконсультировать, что необходимо делать в такой ситуации.
Укусы шершней как избежать
Для того чтобы не стать жертвой укуса данного насекомого, стоит избегать мест их обитания. В случае обнаружения гнезда шершней, ни в коем случае нельзя к нему приближаться, и тем более пытаться разрушить. Следует обратиться в нужную инстанцию, и они избавят местность от этих насекомых. При обнаружении шершня нельзя махать руками или использовать просто него какие-либо средства, стоит учесть, что спреи от комаров им также не страшны. Данные действия могут только разозлить насекомых, и тогда их атаки точно не удастся избежать. Желательно просто постараться убежать от них, а лучше скрыться в помещении.
Первая помощь после укуса шершня
Шершни возводят уникальные домики-гнезда из бумаги собственного «производства», чем вызывают восхищение. Однако неприятную известность заслужили они своими разрушительными действиями: порча урожая, истребление пчел. Но самый большой вред, доставляемый человеку, это тяжело переносимые, а иногда и смертельные укусы.
В Японии от укусов шершней гибнет более 40 человек
Почему укус шершня такой болезненный?
Характеристику укуса дополняет состав яда. Здесь гистамин, фосфолипаза А2, протеазы, катехоламины, токсические полипептиды, пр. Именно гремучая смесь ацетилхолина с гистамином обеспечивает болезненность укусу. Тяжесть поражения шершнем делает не только болезненным саму ранку, но и вызывает воспалительный процесс во всем организме.
Укус шершня: симптомы и последствия
Среди признаков поражения ядом можно назвать, как местные, так и общие. К местным проявлениям относится:
Общими признаками считаются:
Часто локальный ареал припухлости переходит в сплошной обширный отек. Анафилактический шок и отек Квинке – характеристика тяжелых случаев поражения. Специфичная реакция организма на укус шершня – развитие аллергических проявлений, при которых человеку показано десенсибилизирующее лечение, в том числе, иммунизация в качестве профилактики.
Внимание! У детей до 15 лет введение в организм яда шершнем вызывает повышенную интоксикацию. Все процессы протекают намного быстрее. Не стоит ждать, пока симптомы исчезнут, а немедленно обратиться в лечучреждение.
Последствия после укуса шершня в основном не остаются. Симптомы проходят со временем. Оно зависти от сопротивляемости организма токсинам и скорости их выведения. Наиболее серьезный ущерб здоровью заключается в разрушении красных кровяных телец крови. Еще может быть нагноение в месте укуса и в тяжелых случаях некроз тканей.
Смертелен ли укус шершня для человека?
Покраснение, зуд и гнойник — самые частые симптомы укуса
Само по себе укушение шершнем таит в себе не больше опасности, чем пчелиное или осиное. Но, здесь тоже все зависит от разновидности насекомых. Азиатский шершень считается более опасным, чем, скажем обыкновенный. В основном, симптомы со временем проходят. Однако бывают исключения, которые могут закончиться летальным исходом у следующей категории риска:
Ужалил шершень: что делать?
Первая помощь при проявлении хотя бы одного из симптомов заключается в следующем.
Внимание! Поражение слизистой рта, горла требует немедленного вызова «Скорой помощи» и внутрибольничной терапии, сводящейся к введению в организм через капельницу растворов, способствующих скорейшему выведению ядов. Не вовремя оказанная помощь после укуса шершня или некачественное проведение лечения может привести к плачевному результату.
Как себя вести в окружении перепончатокрылых?
Бывают ситуации, когда приезд на дачу, в лес ставит людей перед фактом, что после их долгого зимнего отсутствия данная территория уже занята осами или шершнями. В середине апреля самка начинает лепить свое гнездо, обозначив ареал обитания на этой местности. Если время упущено, шершни всерьез и надолго обосновались на участке, нужно выбрать правильно тактику поведения, как избежать укуса шершня.
Если укусил шершень, примите антигистаминное средство
Тактичное поведение по отношению к этим высокоорганизованным насекомым даст свои результаты. Некоторые люди годами мирно уживаются с шершнями. В ответ на это полосатые «трудяги» стерегут их урожай от огородных вредителей, вылавливая их и скармливая личинкам. Если же такая неприятность, как укус шершнем, все же случилась, нужно быть готовым к нейтрализации неприятных последствий.
Укус шершень чем лечить
Активный летний отдых часто омрачается неприятными, а иногда и опасными происшествиями: «нападениями» на людей ос, шершней и пчел.
Множественная или единичная «атака» насекомых принесет человеку повреждения в виде отека, боли и жжения. Иногда их укусы провоцируют опасный иммунный ответ организма – аллергическую реакцию, которая может стать причиной гибели пострадавшего. Статистика говорит о том, что смертельные последствия от укусов ос и других крылатых насекомых в 3 раза превышают количество летальных исходов после встреч с ядовитой змеей. Поэтому так важно разобраться, как уберечься от укусов пчел, ос и шершней и предоставить пострадавшему первую помощь. Определить, какие признаки указывают на необходимость обратиться к врачу.
Болезнь легче предотвратить, чем потом лечить. Поэтому несколько правил, как избежать укусов пчел, ос и шершней, важно знать каждому. Они помогут свести к минимуму неприятную встречу с жалящим насекомым.
Специфика симптоматики после укуса пчелы и других крылатых агрессоров возникают одинаковые симптомы, хотя состав яда этих насекомых разный. Степень проявления симптоматики зависит от 3 факторов:
1. Количество укусов (дозировка яда);
2. Местоположение укуса;
3. Личностный уровень чувствительности к яду насекомых.
1 или 2 укуса патологически не повлияют на состояние здоровья человека. Они вызовут исключительно местную реакцию:
Проявления общей симптоматики в зависимости от локализации места укуса представлены в таблице.
Отечность и краснота тканей пройдут через 2-5 суток. В случае поражения лица, шеи или глаз – через 8-9 дней.Если укусы были многочисленные, в организме начнется сильная интоксикация, которая проявит себя такими признаками:
Если укус произведен пчелой, плохое состояние пациента дополнится следующей симптоматикой:
Обратите внимание!
Симптоматика аллергической реакции и признаки интоксикации практически идентичны. Однако аллергия может возникать и после одного укуса.
Аллергические последствия после укуса шершня, осы или пчелы протекают в разных формах. Их проявления представлены в таблице.
Анафилактический шок проявляется в одной из форм поражения органов:
Опасные последствия
Последствия от укуса осы, пчелы или шершня разные. Рассмотрим их отличия.
Проявления интоксикации зависят от способности организма противостоять поступившему яду. Поэтому иногда помимо первой помощи при укусе пчелы, осы или шершня срочно может понадобиться помощь медиков. Немедленно вызывайте скорую помощь при такой симптоматике:
Рассмотрим, как оказать первую помощь при укусе пчелы, осы и шершня.
Пчелы
Осуществление первой помощи при укусе пчелы начинается с извлечения жала.
Это интересно!
Не все знают, почему пчела умирает после укуса. Дело в том, что эти насекомые кусают только тогда, когда чувствует опасность. А ужалив, стараются как можно быстрее улететь. Резкое «отрывание» пчелы от кожи приводит к тому, что она оставляет там жало вместе с внутренностями. Поэтому насекомое может погибнуть.
В домашних условиях жало извлекают пинцетом. Если он отсутствует, пользуйтесь ногтями. Раньше в качестве способа извлечения жала применяли «выдавливание». Однако медики настоятельно рекомендуют его не использовать: велик риск распространения яда по всему организму.Обработка укуса антисептиком – защита от вторичного инфицирования. Поэтому не пренебрегайте правилами дезинфекции. Для нее используют специальные средства или спиртосодержащие растворы. После дезинфекции приступают к устранению отечности. Рассмотрим, как снять отек после укуса пчелы:
Если отечность вызвана аллергической реакцией, следует принять противоаллергический препарат.А что делать, если вы находитесь на даче, где нет никаких лекарств? Нужно всего лишь найти нужные растения:
Шершни и осы
Не стоит недооценивать опасность яда жалящих насекомых: их последствия бывают крайне опасны для человека. При малейших подозрениях на развитие аллергической реакции немедленно обращайтесь за квалифицированной медицинской помощью.
Инсектная аллергия и особенности ее терапии
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты и др.); ингаляционным и контактным способом — с чешуйками, личинками бабочек, сверчков, жуков и т. п. [1].
Аллергия на укусы насекомых протекает в виде немедленной или замедленной реакции в местах укуса. Обычно укус кровососущих насекомых (комаров, москитов, блох) вызывает локальные проявления в виде отека, покраснения и полиморфной сыпи (папулезной, уртикарной, геморрагической, буллезной, некротической формы) и крайне редко — серьезные аллергические реакции. Иногда на укусы мошек может наблюдаться рожистоподобная реакция в виде острой эритемы, протекающей без повышения температуры и увеличения регионарных лимфоузлов. Аллергены слюны москитов могут быть также причиной развития зудящей узелковой сыпи (флеботодермия). Описаны редкие случаи генерализованной уртикарной сыпи на укус даже одного кровососущего насекомого [1, 2].
Инсектная аллергия чаще встречается в летнее и осеннее время. Насекомые жалят при проведении садовых работ, в местах пикников, привлекают их также дворовые мусорные баки, компостные ямы; не стоит забывать о гнездах ос, которые располагаются, как правило, под карнизами, на чердаках. Однократное воздействие больших доз яда насекомых через ужаление сопоставимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Развитие такой высокодозовой сенсибилизации объясняет, почему распространенность атопии среди пациентов с IgЕ-сенсибилизацией к ядам та же, что и в нормальной популяции [3].
Нормальная реакция на ужаление насекомых обычно проявляется в виде умеренного локального покраснения и отечности, тогда как выраженная локальная реакция — эритемой и сильным отеком, который может нарастать в течение 24–48 ч и сохраняться даже более 10 дней. Одновременно больного могут беспокоить слабость, недомогание, тошнота. В редких случаях имеют место инфекция и воспаление подкожно-жировой клетчатки [2].
Местные реакции лечат наложением на место укуса холодного компресса, используют также наружную терапию топическими противозудными препаратами (Фенистил гель, Псилобальзам), больному дают антигистаминный препарат нового поколения (лоратадин, цетиризин и др.). При сильно выраженной локальной реакции назначают топические кортикостероиды нефторированного ряда (метилпреднизолона аципонат, мометазона фуроат и др.). В наиболее тяжелых случаях местной реакции обосновано назначение 2–3-дневного курса преднизолона в дозе 30–40 мг/сут.
Примерно у 5% больных с выраженной местной реакцией в анамнезе при повторном ужалении насекомого может развиться генерализованная системная реакция с жизнеугрожающим состоянием — анафилактический шок. Чаще всего такие реакции вызываются ужалениями ос, пчел, реже шмелей и шершней; в 30% случаев больные не могут назвать вид ужалившего насекомого.
В США ежегодно погибает около 50 человек от аллергии на ужаление насекомых. Анафилактический шок на ужаление считается также одной из причин необъяснимой внезапной смерти. Большинство летальных случаев в 1998 г. в этой стране было отмечено у лиц в возрасте 40–60 лет, чаще у мужчин (28%), крайне редко — у детей (1 случай среди детей в возрасте 0–9 лет) [4]. В Казани, по данным проф. Р. С. Фассахова и соавторов, с 1993 по 1998 г. в аллергологическое отделение поступило 55 пациентов с аллергией на ужаление насекомого в возрасте от 16 до 70 лет [5]. В 44% случаев реакции были вызваны ужалением ос, в 31% случаев — пчел, шершня — в 1 случае. В популяционном исследовании мы не выявили ни одного случая системной аллергии на укус насекомых при опросе 2147 школьников г. Москвы (2003 г.) [6].
Реакции на ужаление перепончатокрылых насекомых делятся на аллергические, токсические и псевдоаллергические. Гиперчувствительность к яду или слюне насекомых запускается иммунологическими механизмами по немедленному типу с включением аллергенспецифических IgE-антител. Токсические реакции возникают при одновременном ужалении большим количеством насекомых и индуцируются действием ряда медиаторов, содержащихся в их яде. По клинической картине отличить токсические от аллергической реакции иногда бывает довольно трудно. У некоторых больных через 2–7 дней после ужаления могут возникать реакции, напоминающие сывороточную болезнь (артралгии, уртикарная сыпь, недомогание, повышение температуры). Такие больные при повторном ужалении имеют высокий риск развития анафилактического шока [2].
Выше уже говорилось о локальных реакциях при укусе насекомых. Системные реакции встречаются намного чаще местных (до 70% всех случаев ужаления насекомых) и, по мнению ряда авторов, могут различаться по степени тяжести [2, 4]. Однако клинические симптомы анафилактического шока, вызванного ужалением насекомого, хотя и могут варьировать по проявлениям и выраженности, но они ничем не отличаются от анафилактического шока любой этиологии [4].
У больных с анафилактическим шоком в 100% случаев встречаются гемодинамические нарушения: снижение артериального давления, слабость, головокружение. Другие типичные клинические симптомы анафилактического шока — диффузная эритема, сыпь, крапивница и/или ангиоотек; бронхоспазм; ларингоотек и/или нарушение сердечного ритма. У больного могут наблюдаться также такие признаки, как тошнота, рвота, головная боль, потеря сознания; в 5–8% случаев — головная боль, судороги, боль в груди.
Генерализованная крапивница или ангиоотек являются наиболее частой клинической манифестацией анафилаксии (92%) и наблюдаются как изолированно в виде одного симптома, так и на фоне тяжелой анафилаксии [7]. Однако кожные симптомы могут появиться позже или отсутствовать при быстром прогрессирующем течении анафилаксии. Следующие по частоте симптомы — респираторные (ангиоотек гортани, острый бронхоспазм), реже встречаются абдоминальные и гастроинтестинальные симптомы (боль в животе, тошнота, диарея).
Чаще всего симптомы анафилактического шока появляются в течение первых 15 мин после ужаления, причем раннее начало практически всегда ассоциируется с более тяжелым течением и соответственно выраженной симптоматикой заболевания. Дети имеют меньший риск развития повторной анафилаксии, особенно если у них аллергия на ужаление проявлялась в виде кожных симптомов (крапивница, сыпь, отек Квинке). Однако у больных любого возраста с первичным тяжелым анафилактическим шоком в анамнезе при повторном ужалении насекомого возможен рецидив анафилаксии в 70% случаев [2].
Поскольку жизнеугрожающие симптомы анафилаксии могут рецидивировать, больных следует наблюдать в течение первых 24 ч после первых проявлений заболевания (в 20% случаев анафилактический шок может рецидивировать через 8–12 ч после первого эпизода) [7]. Исследователи отмечают бифазное течение анафилаксии, которое клинически не отличается друг от друга, но требует использования достоверно больших доз адреналина.
К факторам, которые усиливают тяжесть анафилактического шока или влияют на его лечение, относят наличие у больного бронхиальной астмы, сопутствующих заболеваний сердечно-сосудистой системы, лекарственную терапию β-адреноблокаторами (Анаприлин, Атенолол, Метопролол и др.), ингибиторами ангиотензинпревращающего фермента и моноаминооксидазы. В таких случаях, с одной стороны, усиливается реакция дыхательных путей на высвобождаемые при анафилаксии медиаторы воспаления, а с другой — уменьшается влияние адреналина: наряду с тяжелой степенью анафилаксии появляется парадоксальная брадикардия, гипотензия, тяжелый бронхоспазм [7]. Экспериментально было доказано, что в таких случаях для купирования бронхоспазма и восстановления β-адренергической чувствительности у больного, принимающего β-адреноблокаторы, дозу неселективного β-агониста тербуталина необходимо увеличить в 80 раз [8]. Применение ингибиторов ангиотензинпревращающего фермента (Капотен, Энап) у ряда больных вызывает кашель, отек гортани или языка с последующим развитием асфиксии. Ингибиторы моноаминооксидазы (моклобемид, ниаламид и др.) замедляют скорость расщепления адреналина, усиливая его побочные эффекты [2, 8].
Наибольшее количество летальных случаев от инсектной аллергии, регистрируемые в группе лиц старшего возраста, связывают с наличием сопутствующих сердечно-сосудистых заболеваний, с приемом лекарств и наличием других возрастных патологических изменений в организме [8].
Лечение и профилактика
Анафилактический шок требует проведения неотложной терапии: незамедлительно у больного оценивают сердечную и дыхательную деятельность, проверяют адекватность поведения. Препаратом выбора при анафилактическом шоке является адреналина гидрохлорид.
Адреналин обладает следующими свойствами:
В зависимости от диапазона применяемых доз может оказывать эффекты:
Адреналина гидрохлорид выпускают в виде 0,1%-ного раствора в ампулах по 1 мл (в разведении 1 : 1000 или 1 мг/мл); для внутривенного введения 1 мл 0,1%-ного раствора адреналина разводят в 9 мл физиологического раствора. Адреналин нельзя разводить в растворе глюкозы или гидрокарбоната натрия. Важно помнить, что на активность адреналина также влияют условия хранения препарата.
Дозы при внутривенном введении рекомендуются следующие. При развитии анафилактических реакций: 0,1–0,3 мл адреналина (в разведении 1 : 1000) разводится в 9 мл раствора натрия хлорида (от 1 : 100 000 до 1 : 33 000) с последующей инфузией в течение нескольких минут; возможно повторное введение в случае отсутствия чувствительности, а также при стойкой артериальной гипотензии.
При тяжелом терминальном состоянии больного 0,1%-ный раствор адреналина в дозе 0,1 мл разводят в 0,9 мл венозной крови больного (аспирируют непосредственно из вены или катетера) или раствором натрия хлорида (для получения разведения 1 : 10 000), вводят внутривенно в течение нескольких минут; повторно — по показаниям до поддержания систолического артериального давления выше 100 мм рт. ст. у взрослых и 50 мм рт. ст. у детей.
В качестве побочного действия адреналин может вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз; малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности.
Вероятность развития подобных серьезных осложнений является главной причиной рекомендации воздержаться от широкого применения адреналина самими пациентами. Однако своевременное введение именно адреналина имеет решающее значение для благоприятного исхода анафилактического шока. За рубежом эта проблема решена: больных с любым анафилактическим шоком в анамнезе снабжают специальным шприцом-ручкой — эпинефрином в виде аутоинъектора (Epi-Pen, Аnа-Kit). В научной литературе ежегодно публикуются исследования, посвященные анализу использования аутоинъекторов эпинефрина у пациентов с инсектной аллергией, а также пищевой, латексной и идиопатической анафилаксией в анамнезе. Есть также работы, в которых освещается роль обучающих программ для школьных медсестер и инспекторов школ с целью незамедлительного введения эпинефрина детям с тяжелой формой аллергии и анафилаксией, что в значительной степени облегчается именно с помощью использования аутоинъектора.
Каждый больной, перенесший анафилактический шок, подлежит госпитализации в реанимационное отделение, где проводится инфузионная терапия преднизолоном 1–2 мг/кг каждые 6 ч, физиологическим раствором, глюкозой из расчета 5–10 мл/кг веса пациента; вводятся антигистаминные препараты внутривенно. При резистентной гипотонии назначают допамин (400 мг в 500 мл физиологического раствора, скорость введения — 2–20 мкг/кг/мин) под контролем артериального давления (> 90 мм рт. ст.) или глюкагон (струйно 1–5 мг каждые 5 мин, затем капельно 5–15 мкг/мин) до нормализации артериального давления. Через 1–2 дня из реанимационного отделения больного переводят в аллергологическое или терапевтическое отделение, где ему продолжают гормональную терапию преднизолоном перорально в дозе 10–15 мг в течение 10 дней; назначают антигистаминные препараты II поколения (лоратадин, цетиризин и др.), антибиотики (по показаниям), проводят контроль за функцией почек, печени, сердца, ЭКГ, консультацию невропатолога.
Диагноз IgE-гиперчувствительности к насекомым обязательно следует подтверждать кожными или серологическими пробами. Для постановки правильного диагноза и назначения аллергенспецифической терапии важно определить вид насекомого, вызвавшего реакцию. Локальная реакция без системных проявлений (анафилактический шок) не требует проведения аллергологического обследования. Напротив, кожные пробы на аллергены насекомых обязательно ставят, если в анамнезе у пациента любого возраста отмечались системные реакции жизнеугрожающего характера, а также неугрожающие жизни системные проявления у взрослых и детей (младше 16 лет). Возможна постановка проб также при локальных и токсических реакциях в анамнезе у больного [4]. Разработаны тесты in vitro — определение специфических IgЕ-антител, например: к яду пчелы медоносной, осы, шершня, слепня, комару обыкновенному, огневке мельничной, амбарному долгоносику, голубиному клещу, платяной моли (Allergopharma).
Больным с аллергией на ужаление насекомых аллергенспецифическую терапию назначают только в двух случаях: при системной жизнеугрожающей реакции и системной, не угрожающей жизни реакции у взрослых, имеющих положительные кожные пробы. Дети младше 16 лет с кожными проявлениями, не угрожающими жизни (например, в виде генерализованной крапивницы), не нуждаются в проведении аллергенспецифической иммунотерапии даже при наличии положительных специфических IgЕ-антител в крови. Продолжительность специфической иммунотерапии составляет не менее 5 лет [2, 5].
Лечение пациентов с аллергией на ужаление насекомых — многоэтапный процесс, гораздо более сложный, чем предполагают иногда врачи и сами пациенты. Проблема также в том, что в России до сих пор не производятся тесты для диагностики инсектной аллергии, а самое главное — отсутствуют и отечественные, и зарубежные аллерговакцины, необходимые для проведения аллергенспецифической иммунотерапии тем пациентам, которым этот метод лечения необходим по жизненным показаниям. Препарат «спасения» адреналин в соответствующей форме выпуска и нужной дозировке также не доступен в России для больных с тяжелой формой аллергии и анафилактическим шоком в анамнезе.
Соответствующим медицинским органам необходимо рассмотреть возможность преодоления всех этих неблагоприятных ситуаций. Добиться прорыва в данном направлении частично удастся, если мы обучим пациентов простым превентивным мерам, что нередко является решающим в спасении их жизни. Пациенты должны соблюдать определенные правила, в частности не привлекать насекомых и избегать их укусов, для чего:
— не пользоваться духами и не надевать яркую одежду;
— не есть на улице зрелые фрукты, не подходить близко к мусорным бакам и компостным ямам, которые привлекают насекомых;
— не открывать окна в автомобиле во время езды.
Следует довести до сведения родителей, учителей и школьников информацию о необходимости обеспечивать безопасность окружающей среды ребенку с высоким риском анафилактических реакций на укусы насекомых. Каждый пациент с аллергией на ужаление насекомого должен иметь бирку или браслет с данными о своем диагнозе и письменными рекомендациями по проведению неотложных мер в случае ужаления [1–5].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва