Укороченный pq на экг у взрослых что это
Несмотря на высокую медицинскую актуальность и общественный резонанс на случаи внезапной сердечной смерти (ВСС) профилактические мероприятия по поводу укороченного интервала PQ, должная диспасеризация, комплексное обследование пациента и профилактика проводятся недостаточно. Это связано со слабой настороженностью при укорочении PQ, вследствие большого количества бессимптомного течения, неунифицированным алгоритмом обследования, недоcтаточной информированностью о механизме формирования интервала PQ и возможной профилактике нарушения работы AV соединения.
Ведущим в формировании интервала PQ является не время проведения импульса от синусового узла к AV узлу, по основным или дополнительным путям, а время задержки импульса в самом AV узле. Одним из механизмов формирования укороченного интервала PQ является нарушение работы AV соединения, выражающееся в уменьшении времени задержки импульса из синусового узла [4].
Причинами, нарушающими работу AV соединения и приводящих к укорочению интервала PQ, могут быть, как функциональные нарушения в организме в целом, так и структурные нарушения сердца
(рис. 1).
Cтруктурные нарушения в сердце встречаются практически у всех лиц с феноменом. укороченого интервала PQ.[5][6] Дополнительные анатомические образования (МАРС) в серце, не влияющие на внутрисердечную гемодинамику, могут быть источником повышения электрической активности клеток миокарда в местах этих образований. Функциональные нарушения в организме, нарушая функцию AV соединения, активизируют аритмогенные механизмы и способствуют переходу феномена укороченого интервала PQ в синдром CLC.
Оценка риска нарушения ритма проводится по индексу PQs, а не по интервалу PQ. Риск внезапного нарушения ритма при тахикардии возможен при любом интервале PQ. Доля риска при разном интервале PQ возрастает по мере укорочения интервала. У лиц с абсолютно укороченным интервалом PQ, риск встречается в 70 % случаев, при относительном укорочении PQ в 40 % и при нормальном PQ в 7 %. [4] Это объясняется тем, что риск нарушения ритма связан не со временем укорочения интервала PQ, а с уменьшением времени сегмента PQ. Укорочение сегмента PQ создает условия для возникновения внутрисердечного гемодинамического конфликта между предсердиями и желудочками во время их систолы. Объективизировать наличие и степень риска можно с помощью индекса PQs, отображающего в процентах долю сегмента PQ ко всему интервалу PQ. В норме такое соотношение составляет 25 % и более как в покое, так и при учащении ЧСС [4]. Чем ниже индекс PQs, тем выше риск нарушения ритма сердца при тахикардии. У лиц с укороченным интервалом PQ необходимо проводить оценку и степень риска, как в покое, так и после нагрузки т.к. наиболее яркое снижение индекса PQs происходит после нее.
Изменение работы АV соединения чаще всего является следствием нарушения регуляции со стороны ВНС, нарушения электролитного баланса, нарушения клеточного метаболизма кардиомиоцитов. [2, 6]. Устраняя эти функциональные нарушения можно профилактировать переход феномена укороченого PQ в синдром CLC, уменьшать риск нарушения ритма сердца приводящего к внезапной сердечной
смерти.
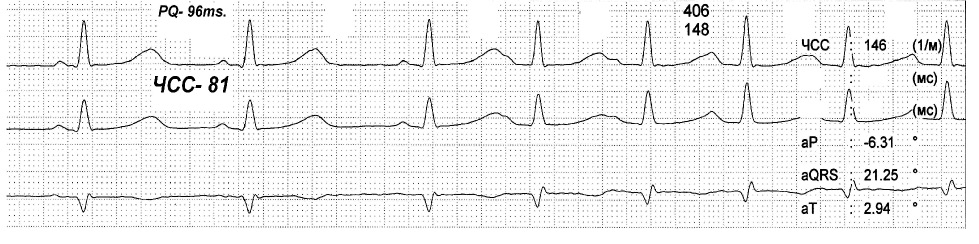
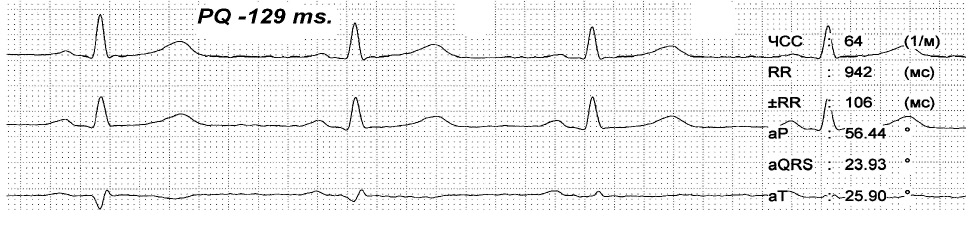
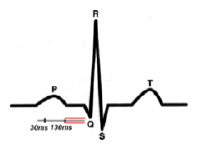
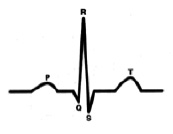
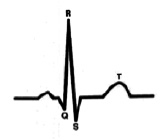
На представленных ЭКГ (рис. 2, 3) зарегистрирован синусовый ритм с ЧСС 81 в 1 минуту и интервалом PQ 96 мс, который после экстрасистолы, прерывается пароксизмом предсердной тахикардии с ЧСС 146 в 1 минуту. При вагусном воздействии синусовый ритм восстановился с ЧСС 64 в 1 минуту и PQ до 129 мс. Данный пример показывает, что функциональные нарушения выступают главным фактором срыва ритма сердца и устранение их приводит к нормализации в том числе и интервала PQ.
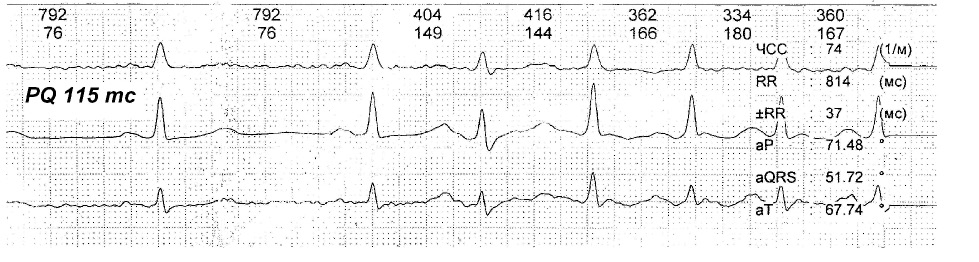
Данная ЭКГ (рис. 4) демонстрирует важность профилактики аритмогенных факторов у лиц с укороченным интервалом PQ, так как даже простая предсердная экстрасистола способна вызвать срыв ритма сердца в пароксизмальную тахикардию.
Цель и задачи. Целью данного исследования явилось изучение, у лиц с укороченным интервалом PQ, динамики течения этой патологии, как без вмешательства в неё, так и при проведении профилактических мероприятий. Профилактическими мероприятиями проверялась эффективность применения кардиопротекторов для нормализации клеточного метаболизма кардиомиоцитов и работы AV соединения.
Материалы и методы исследования
При проведении в 2013 году профилактического осмотра учащихся 16-19 лет в 14,4 % случаях был выявлен укороченный интервал PQ. Выявленный контингент с помощью индекса PQs был разделен на две группы: лица без риска нарушения ритма при тахикардии (30 %) и лица с риском (70 %). Для проведения исследования были отобраны 30 человек с укороченным интервалом PQ и риском внезапного нарушения ритма при тахикардии, у которых затем отслеживалась естественная динамика ЭКГ в течение года, результаты которой представлены в табл. 1.
Синдром укороченного интервала QT
Синдром укороченного интервала QT — это новый и еще недостаточно изученный вариант нарушения ритма, который сегодня выделяется как важный проаритмогенный фактор и предиктор внезапной сердечной смерти. Развитие этого состояния связывают с несколькими генетическими мутациями. У большинства больных синдром протекает без клинических проявлений, реже он манифестирует головокружениями, предобморочными и синкопальными состояниями. С диагностической целью проводятся ЭКГ, суточное мониторирование по Холтеру, другие инструментальные методы (Эхо-КГ, кардиальное ЭФИ). Единственный эффективный вариант лечения — установка дефибриллятора-кардиовертера.
МКБ-10
Общие сведения
В клинической кардиологии более известен синдром удлиненного QT, который зачастую связан с внезапной смертью молодых людей. Обратное состояние ‒ синдром укороченного интервала QT ‒ было описано только в 2000 г., а детальные клинические наблюдения за пациентами с такой патологией проведены в 2005 г. Истинная частота встречаемости этого типа расстройств ритма не установлена из-за сложности диагностики и отсутствия ярких клинических признаков, однако ученые предполагают большую распространенность проблемы в популяции.
Причины
Большинство ученых сходятся во мнении, что развитие синдрома укороченного QT связано с генетически детерминированными нарушениями процесса возбуждения в проводящей системе сердца. Это объясняет частые семейные случаи внезапной смерти при отсутствии органических кардиальных патологий. Мутации наследуются по аутосомно-доминантному типу. Выделяют следующие типы поврежденных генов, ответственных за возникновение синдрома:
Помимо генетических мутаций, уменьшению интервала могут способствовать внешние факторы. Наиболее опасными считаются учащение сердцебиения, повышение температуры тела, увеличение содержания калия и кальция в крови. Независимым фактором риска является дисбаланс вегетативной нервной системы с преобладанием тонуса симпатических нервов.
Патогенез
Электрофизиологическая основа синдрома укороченного интервала QT — ускорение второй фазы потенциала действия в миокарде правого желудочка. Патология возникает вследствие генетически обусловленного дефекта калиевых каналов, что приводит к усиленному выходу калиевых ионов из внутриклеточной жидкости, ионному дисбалансу. Роль в патогенезе синдрома играет гиперсимпатикотония, которая угнетает работу кальциевых каналов и усугубляет имеющиеся нарушения.
Чтобы определить, насколько укороченным является интервал, существует специальная формула, которая выглядит как «656/(1+ЧСС/100)». По этой формуле рассчитывается нормальный интервал в миллисекундах (мс) при соответствующей частоте сердечных сокращений. Синдром укороченного интервала устанавливается, если показатель составляет менее 88% от нормы. Выделено 2 варианта заболевания: постоянное идиопатическое укорочение, парадоксальное (брадизависимое) уменьшение интервала QT.
Симптомы
Главным клиническим проявлением синдрома служат синкопальные состояния — кратковременные эпизоды потери сознания, возникающие в сочетании с аритмией, нарушениями кровоснабжения головного мозга. Несмотря на быстроту развития симптоматики, при синкопе выделяется 3 последовательных фазы: пресинкопальное состояние, собственно синкопе постсинкопальное состояние. Большинство случаев начинаются в момент физической нагрузки или сразу после ее прекращения.
Пресинкопальная (липотимическая) фаза длится до нескольких минут. Пациенты ощущают внезапную нарастающую слабость, тошноту, головокружение и мелькание «мушек» перед глазами. Как правило, беспокоят шум и заложенность в ушах, человек предчувствует, что скоро он потеряет сознание. Кардиогенному обмороку могут предшествовать стеснение в грудной клетке, чувство нехватки воздуха, ощущение замирания сердца.
Второй этап представляет собой обморок — потерю сознания с резким снижением мышечного тонуса, вследствие чего человек падает. Объективно отмечается бледность кожных покровов, снижение АД, слабая наполненность пульса. Кардиогенное синкопе продолжается несколько минут, после чего сознание возвращается к больному. Постсинкопальный период длится от нескольких минут до нескольких часов, проявляется слабостью, повышенной потливостью, неуверенностью движений.
Осложнения
Диагностика
При физикальном обследовании врачу-кардиологу не удается обнаружить признаки, патогномоничные для синдрома укороченного QT. Исключение составляет сочетание патологии с фибрилляцией предсердий или желудочков, которая характеризуется выраженными объективными симптомами. Для диагностики нарушения длины интервала пациенту назначается расширенное обследование, куда входят следующие методы:
Генетическое исследование. При секвенировании генома можно обнаружить типичные для данного синдрома мутации, однако ввиду недостаточного объема данных по этому заболеванию и сложности исследования генетические тесты используются ограниченно.
Лечение синдрома укороченного интервала QT
При укороченном интервале QT стандартные противоаритмические препараты не демонстрируют должной эффективности, поэтому их применение нецелесообразно. Современные научные данные показывают позитивное действие алкалоидов коры хинного дерева на удлинение рефрактерного периода желудочков, предупреждения вентрикулярных аритмий. Основным методом остается хирургическое лечение — имплантация кардиовертера-дефибриллятора, которая проводится при:
Кардиовертер-дефибриллятор (ИКД) устанавливается малоинвазивным методом с использованием эндоваскулярного доступа. Такой способ сокращает период реабилитации пациентов, снижает риск послеоперационных осложнений. В периоде восстановления больным необходимо выполнять рекомендации по двигательному режиму и физическим нагрузкам, регулярно посещать кардиолога для контроля сердечной деятельности.
Прогноз и профилактика
Прогноз зависит от того, насколько укороченным при расчётах является QT, наличием или отсутствием клинических симптомов болезни, состоянием сердечно-сосудистой системы. При ранней диагностике и постановке ИКД прогноз относительно благоприятный. Для снижения риска жизнеугрожающих нарушений ритма пациентам с синдромом укороченного QT рекомендовано избегать тяжелых физических нагрузок, сильных эмоциональных стрессов. Эффективные меры первичной профилактики пока не разработаны.
Синдром преждевременного возбуждения (I45.6)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Синдромы предвозбуждения (преждевременного возбуждения) желудочков представляют собой результат врожденных нарушений в проводящей системе сердца, связанных с наличием дополнительных аномальных проводящих путей между миокардом предсердий и желудочков, часто сопровождаются развитием пароксизмальных тахикардий.
В клинической практике наиболее часто встречаются 2 синдрома (феномена) предвозбуждения:
Клиническое значение синдромов предвозбуждения определяется тем, что при их наличии нарушения сердечного ритма (пароксизмальные тахикардии) развиваются часто, протекают тяжело, иногда с угрозой для жизни больных, требуя особых подходов к терапии.
Диагностика синдромов предвозбуждения желудочков основывается на выявлении характерных признаков ЭКГ.
Синдром CLC (Клерка — Леви — Кристеско) обусловлен наличием дополнительного аномального пути проведения электрического импульса (пучка Джеймса) между предсердиями и пучком Гиса.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Существует два типа синдрома WPW:
Этиология и патогенез
Синдромы предвозбуждения желудочков обусловлены сохранением в результате незавершенной в эмбриогенезе перестройки сердца дополнительных путей проведения импульса.
Наличие дополнительных аномальных проводящих путей при синдроме WPW (пучки, или пути, Кента) является наследственным нарушением. Описана связь синдрома с генетическим дефектом в гене PRKAG2, расположенном на длинном плече 7 хромосомы в локусе q36. Среди кровных родственников больного распространенность аномалии повышена в 4-10 раз.
Синдром WPW нередко (до 30% случаев) сочетается с врожденными пороками сердца и другими сердечными аномалиями такими как аномалия Эбштейна (представляет смещение трикуспидального клапана в сторону правого желудочка с деформацией клапанов; генетический дефект при этом предположительно локализован на длинном плече 11 хромосомы), а также стигмами эмбриогенеза (синдром дисполазии соединительной ткани). Известны семейные случаи, при которых чаще встречаются множественные дополнительные пути и повышен риск внезапной смерти. Возможны сочетания синдрома WPW с генетически детерминированной гипертрофической кардиомиопатией.
Проявлению синдрома WPW способствуют нейроциркуляторная дистония и гипертиреоз. Синдром Вольффа—Паркинсона—Уайта может проявляться также на фоне ИБС, инфаркта миокарда, миокардитах различной этиологии, ревматизме и ревматических пороках сердца.
Синдром СLC также является врожденной аномалией. Изолированное укорочение интервала PQ без пароксизмальных наджелудочковых тахикардий может развиваться при ИБС, гипертиреозе, активном ревматизме и носит доброкачественный характер.
Суть синдрома (феномена) преждевременного возбуждения желудочков состоит в аномальном распространении возбуждения от предсердий к желудочкам по так называемым дополнительным путям проведения, которые в большинстве случаев частично или полностью «шунтируют» АВ-узел.
В результате аномального распространения возбуждения часть миокарда желудочков или весь миокард начинают возбуждаться раньше, чем это наблюдается при обычном распространении возбуждения по АВ-узлу, пучку Гиса и его ветвям.
В настоящее время известны несколько дополнительных (аномальных) путей АВ-проведения:
Наличие дополнительных (аномальных) путей приводит к нарушению последовательности деполяризации желудочков.
Образовавшись в синусовом узле и вызвав деполяризацию предсердий, импульсы возбуждения распространяются к желудочкам одновременно через предсердно-желудочковый узел и добавочный проводящий путь.
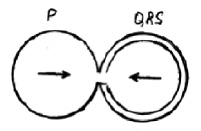
В связи с отсутствием физиологической задержки проведения, свойственной АВ-узлу, в волокнах добавочного пути распространившийся по ним импульс достигает желудочков раньше, чем тот, который проводится через АВ-узел. Это обусловливает укорочение интервала PQ и деформацию комплекса QRS.
Однако основное клиническое значение дополнительных путей проведения состоит в том, что они нередко включаются в петлю кругового движения волны возбуждения (re-entry) и способствуют, таким образом, возникновению наджелудочковых пароксизмальных тахикардий.
В настоящее время предлагается преждевременное возбуждение желудочков, не сопровождающееся возникновением пароксизмальной тахикардии, называть “феноменом предвозбуждения”, а случаи, когда имеются не только ЭКГ-признаки предвозбуждения, но и развиваются пароксизмы наджелудочковой тахикардии — “синдромом предвозбуждения”, однако ряд авторов не согласны с таким разделением.
Как уже упоминалось выше, при синдроме WPW аномальный импульс возбуждения распространяется по пучку Кента, который может быть расположен справа или слева от атриовентрикулярного узла и пучка Гиса. В более редких случаях аномальный импульс возбуждения может распространяться через пучок Джеймса (соединяет предсердие с конечной частью АВ узла или с началом пучка Гиса), или пучок Махайма (проходит от начала пучка Гиса к желудочкам). При этом ЭКГ имеет ряд характерных особенностей:
Эпидемиология
Признак распространенности: Крайне редко
Распространённость синдрома WPW составляет по разным данным от 0.15 до 2%, синдром СLC выявляется приблизительно у 0.5% взрослого населения.
Наличие дополнительных путей проведения обнаруживают у 30% пациентов с суправентрикулярной тахикардией.
Чаще синдромы предвозбуждения желудочков встречаются среди мужчин. Синдромы предвозбуждения желудочков могут проявляться в любом возрасте.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Клинически синдромы предвозбуждения желудочков не имеют специфических проявлений и сами по себе не оказывают влияния на гемодинамику.
Клинические проявления синдромов предвозбуждения могут наблюдаться в различном возрасте, спонтанно или после какого-либо заболевания; до этого момента пациент может быть асимптоматичен.
Синдром Вольффа-Паркинсона-Уайта часто сопровождается различными нарушениями сердечного ритма:
У больных с синдромом CLC также имеется повышенная склонность к возникновению пароксизмальных тахикардий.
Диагностика
Характерные особенности ЭКГ при синдроме WPW
ЭКГ при синдроме WPW (тип А):
ЭКГ при синдроме WPW (тип Б):
Синдромы CLC и WPW часто являются причиной ложноположительных результатов при проведении нагрузочных проб.
В связи с распространением в последние годы хирургических методов лечения больных с синдромом WPW (деструкция аномального пучка) постоянно совершенствуются способы точного определения его локализации. Наиболее эффективными являются методы внутрисердечного ЭФИ, в частности эндокардиальное (предопреационное) и эпикардиальное (интраоперационное) картирование.
При этом с помощью сложной методики определяют область наиболее ранней активации (предвозбуждения) миокарда желудочков, которая соответствует локализации дополнительного (аномального) пучка.
Электрофизиологическое исследование сердца (ЭФИ) используется у пациентов с синдромом WPW в следующих целях:
— С целью оценки электрофизиологических свойств (способности к проведению и рефрактерные периоды) дополнительных аномальных путей и нормальных проводящих путей.
— С целью определения количества и локализация добавочных путей, что необходимо для проведения дальнейшей высокочастотной аблации.
— С целью выяснения механизма развития сопутствующих аритмий.
— С целью оценки эффективности медикаментозной или аблационной терапии.
В последние годы с целью точного определения локализации аномального пучка применяют методику поверхностного многополюсного ЭКГ-картирования сердца, которая в 70–80% случаев также позволяет ориентировочно определить местоположение пучков Кента. Это существенно сокращает время интраоперационного выявления дополнительных (аномальных) пучков.
Дифференциальный диагноз
Осложнения
Осложнения синдромов предвозбуждения желудочков
К факторам риска внезапной смерти при WPW-синдроме относят:
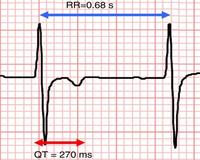
— Длительность минимального интервала RR при мерцательной аритмии менее 250 мс.
— Длительность эффективного рефрактерного периода дополнительных путей менее 270 мс.
— Левосторонние дополнительные пути или несколько дополнительных путей.
— Наличие симптоматичной тахикардии в анамнезе.
— Наличие аномалии Эбштейна.
— Семейный характер синдрома.
— Рецидивирующее течение синдромов предвозбуждения желудочков.
Лечение
Синдромы предвозбуждения желудочков не требуют лечения при отсутствии пароксизмов. Однако необходимо наблюдение, так как нарушения ритма сердца могут проявиться в любом возрасте.
Купирование пароксизмов ортодромной (с узкими комплексами) реципрокной наджелудочковой тахикардии у больных с синдромом WPW проводят также, как и других наджелудочковах реципрокных тахикардий.
Антидромные (с широкими комплексами) тахикардии купируются аймалином 50 мг (1.0 мл 5% раствора); эффективность аймалина при пароксизмальных наджелудочковых тахикардиях неуточненной этиологии заставляет с большой вероятностью подозревать WPW. Может быть эффективно также введение амиодарона 300 мг, ритмилена 100 мг, новокаинамида 1000 мг.
В случаях, когда пароксизм протекает без выраженных расстройств гемодинамики и не требует экстренного купирования, вне зависимости от ширины комплексов при синдромах предвозбуждения особо показан амидарон.
Препараты IC класса, «чистые» антиаритмики III класса при WPW-тахикардиях не используются в связи с высокой опасностью свойственного им проаритмического эффекта. АТФ может успешно купировать тахикардию, но должен применяться с осторожностью, так как может спровоцировать мерцательную аритмию с высокой ЧСС. Верапамил также следует использовать с особой осторожностью (опасность нарастания ЧСС и трансформации аритмии в мерцание предсердий!) – только у пациентов с успешным опытом его применения в анамнезе.
Мерцание предсердий при участии дополнительных путей проведения представляет реальную опасность для жизни вследствие вероятности резкого учащения сокращений желудочков и развития внезапной смерти. Для купирования фибрилляции предсердий в данной экстремальной ситуации используют амиодарон (300 мг), прокаинамид (1000 мг), аймалин (50 мг) или ритмилен (150 мг). Нередко фибрилляции предсердий с высокой ЧСС сопровождается выраженными нарушениями гемодинамики, что обусловливает необходимость в неотложной электрической кардиоверсии.
Радиочастотная катетерная абляция добавочных путей является в настоящее время основным методом радикального лечения синдрома преждевременного возбуждения желудочков. Перед выполнением абляции проводятэлектрофизиологическое исследование (ЭФИ) для точного определения места нахождения добавочного пути. При этом следует иметь в виду, что таких путей может быть несколько.
Успех лечения, даже при наличии нескольких добавочных путей, достигается примерно в 95 % случаев, а частота осложнений и летальность составляют менее 1 %. Одним из наиболее тяжелых осложнений является возникновение предсердно-желудочковой блокады высокой степени при попытке абляции добавочного пути, расположенного вблизи предсердно-желудочкового узла и пучка Гиса. Риск рецидивов не превышает 5—8 %. Необходимо отметить большую экономичность катетерной абляции по сравнению с длительной медикаментозной профилактикой и операцией на открытом сердце.
Показания к проведению высокочастотной аблации:
Укороченный pq на экг у взрослых что это
В медицине, касательно ЭКГ есть один термин, о клинической значимости которого следовало бы уточнить некоторые позиции. Этот термин – укороченный интервал P-Q. Электрокардиографическую картину укорочения интервала P-Q при сохранении нормального комплекса QRS описали в 1938 году Clerc, Levy, Critesco. Несколько позже (в 1953 г.) Lown, Lanong, Levine выявили взаимосвязь между коротким интервалом P-Q и наджелудочковой аритмией.
Основные медицинские тревоги укороченного P-Q состоят в том, что он открывает дорогу пароксизмальным тахикардиям, аритмиям и возможной остановке сердца. Актуальность этого ЭКГ термина сегодня высветила сама жизнь. Если до середины 90 годов прошлого века укорочение P-Q встречалось относительно редко, то после этого срока встречается ежедневно. При ретроспективном анализе пяти тысяч электрокардиограмм 2012 года выявлено, что распространенность укороченного P-Q сегодня составляет 6.9 % от общей популяции населения, а в возрастной группе до 18 лет встречаемость укороченного P-Q составляет 10.8 %. Относительное укорочение интервала P-Q по отношению к фактической ЧСС (P-Q 120-130 мс. при ЧСС 60-70) дополнительно встречается еще у 15 % населения. В клинической, спортивной медицине проблеме укороченного P-Q, анализу причин приводящих к нему уделяется недостаточно внимания, хотя он и относится к факторам риска внезапной сердечной смерти.
Причины, приводящие к укорочению интервала P-Q, связаны как, с дополнительными аномальными путями проведения электрического импульса (пучка Джеймса) между предсердиями и АВ пучком, с наличием генетических аномалий, с функциональными нарушениями проводящей системы сердца, вызванными различными патологическими факторами воздействия на организм. Однако наличие дополнительных путей проведения не является главным и не объясняет факта стремительного роста этого ЭКГ феномена, не объясняет его динамику, нет однозначного понимания механизма активации – торможения дополнительных путей. Все эти факты также требуют своего обоснования и дополнительных акцентов в анализе ЭКГ.
Необходимым пояснением для изменения отношения к укорочению P-Q служат аксиомы физиологии – данные анатомии сердца, внутрисердечной гемодинамики, физиологии проведения импульсов в сердце.
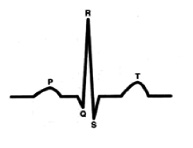
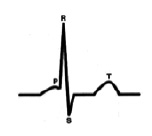
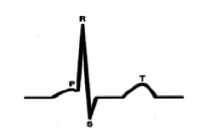
С точки зрения внутрисердечной гемодинамики сердце работает в двухтактном режиме. Первый такт переводит кровь из предсердий в желудочки (зубец Р), затем следует пауза (сегмент P-Q) и потом второй такт (комплекс QRS), который перемещает кровь из желудочков в сосудистое русло, что и находит свое отражение в графике ЭКГ.[4] (рис. 1).
С точки зрения физиологии, клинических тревог по поводу укороченного P-Q главным в анализе ЭКГ является понимание того для чего и какой величины должна быть пауза и что влияет на ее величину.
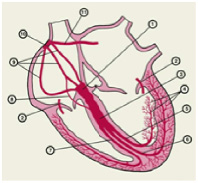
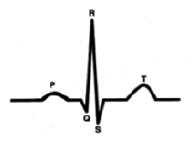
Характеристика работы АV узла. Электрический импульс из синусового узла направляется к АВ узлу по трем предсердным трактам. (Рис.2) Вследствие разной длины трактов время прихода импульса по каждому тракту – разное. Задержка и фильтрация волн возбуждения от предсердия к желудочкам, обеспечивает координированное сокращение предсердия и желудочков, что препятствует слишком частому возбуждению желудочков. Для синхронизации импульсов с целью их объединения снова в один импульс, идущий к желудочкам в АV узле происходит замедление проводимости. [4] Импульс из СА узла достигает АV узла через 30 мс, когда предсердия сократились всего на одну треть. С этого момента начинается этап задержки импульса. Общая продолжительность задержки проведения в системе АV узла (АV соединения) составляет 130 мс и её можно условно разделить на две части. (рис. 3).
Первая дает возможность предсердиям завершить деполяризацию (сокращение), вторая обеспечивает сердцу возможность (отраженную на ЭКГ сегментом P-Q) дополнительно, по потребности изменять ЧСС, не входя в состояние внутрисердечного гемодинамического конфликта. [5]
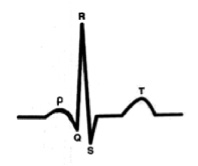
При отсутствии сегмента P-Q графика ЭКГ выглядит так. (рис. 4) При этом конфликта внутрисердечной гемодинамики еще нет.
В этом случае сразу после окончания сокращения предсердий начинается сокращение желудочков. В физиологии работы сердца заложен механизм изменения ЧСС (бради – тахикардия) в зависимости от потребности организма и именно сегмент P-Q формирует возможность сердца отвечать на нагрузку учащением ЧСС без развития внутрисердечного гемодинамического конфликта. Если бы этого сегмента не было бы, то время сокращения сердца не имело бы возможности изменяться, и сердце работало бы сразу на пределе своих возможностей, не реагируя на потребности организма (сон, бодрствование, нагрузка).
Если АВ узел не выполняет должной задержки импульса и проводит его на желудочки раньше, чем завершилось сокращение предсердий, то это является основой возникновения гемодинамического внутрисердечного конфликта.
Учащение ЧСС возможно за счет активации физиологических процессов, как в сердце, так и в организме в целом и графическим отображением этой активации является сокращение всех временных показателей ЭКГ (P, P-Q, QRS, Q-T, P-T, R-R) [3, 1]. Время сокращения предсердий достигает до 100-110 мс. [2, 4, 5]. В процессе увеличения ЧСС происходит изменение времени сокращения миокарда до 50 мс. В норме общее время прохождения импульса от синусового узла и до посыла импульса из АV узла в желудочки составляет 160 мс. (при ЧСС 60-70) и на долю сегмента P-Q в этом случае приходится от 60 мс. Для практического анализа ЭКГ при различных ЧСС правильно оценивать не абсолютное время сегмента P-Q, а его процентное соотношение к интервалу P-Q которое в норме составляет 30 % и более от общего интервала P-Q. На ЭКГ период сокращения предсердий и замедления проведения импульса в АV узле выглядит в виде зубца Р и сегмента P-Q. С точки зрения физиологии интервал P-Q не должен быть меньше 120 мс., что и нашло свое отражение в нормативах ЭКГ, регламентирующих норму и патологию [3] этого показателя. Однако с точки зрения оценки риска развития кардиологической патологии, наиболее рациональным является оценка процентного соотношения сегмента P-Q к интервалу P-Q и его снижение ниже 30 % выходит за рамки физиологии.
На рис. 5 ЭКГ при ЧСС 60 в минуту. Интервал P-Q 185мс., зубец P 100мс., сегмент P-Q 85 мс. Конфликта внутрисердечной гемодинамики – нет.
На рис. 6 ЭКГ при ЧСС 120 в минуту. Сокращение времени интервала P-Q до 115мс., зубца P до 70мс., сегмента P-Q до 45мс. Конфликта внутрисердечной гемодинамики – нет.
Внутрисердечный гемодинамический конфликт состоит в том, что опорожнению предсердий противостоит начинающееся сокращение желудочков, что в итоге приводит к уменьшению ударного объема крови в желудочках и перерастяжение стенок предсердий избыточным объемом крови (рис. 8, рис. 9).
1. Перерастяжение камер предсердий в свою очередь приводит к активизации эктопических очагов водителя ритма и нарушению ритма сердца.
2. Недостаток поступления крови и кислорода к тканям организма во время увеличенной потребности (физическая нагрузка) приводит к гипоксии и нарушению клеточного метаболизма, что в свою очередь приводит к нарушению работы АV узла выражающееся в нарушениях ритма и проводимости.
Отсюда ясно, что когда сокращение предсердий начнет, накладывается на сокращение желудочков, это неизбежно приведет к срыву внутрисердечной гемодинамики и сбоям в работе сердца.
В оценке укороченного P-Q необходимо учитывать не столько время интервала P-Q, сколько наличие сегмента P-Q и его процентное соотношение к интервалу P-Q, чтобы определить несет ли в себе последний риск кардиальных нарушений.
На рис. 10 интервал P-Q 115 мс, зубец P 70 мс, сегмент P-Q 45 мс – (39.1 %)
Несмотря на укороченный интервал P-Q физиологические параметры соотношения сегмента P-Q к интервалу P-Q в норме. Возможности сердца к учащению ЧСС в бесконфликтном гемодинамическом режиме в норме, что и находит свое отражение в безсимптомности выявляемого на практике укороченного интервала P-Q.
К примеру (рис. 11) если при наличии интервала P-Q равного 114 мс и ширина Р составляет – 66мс, то на долю сегмента P-Q приходится 48 мс (или 44 %) тогда эти показатели больше характеризуют индивидуальные величины нормальной ЭКГ, а не феномена укорочения P-Q, и не несут под собой клинических тревог, что актуально особенно в детской практике [1].
С позиции клиники и рисков развития сердечной патологии ведущим показателем является не укорочение интервала P-Q, а укорочение – исчезновение сегмента P-Q (менее 30мс или нарушение его процентного соотношения к интервалу P-Q менее 30 %), как показателя риска возможного внутрисердечного гемодинамического конфликта с выходом в различные клинические симптомы кардиального неблагополучия.
Показатели интервала и сегмента P-Q не являются статическими величинами и постоянно меняются, реагируя на потребности организма, являясь частью природного механизма регуляции сердечного ритма. И этим механизмом является ускорение-замедление проведения импульса в АV соединении. Любое воздействие на организм, приводящее к изменению клеточного метаболизма может привести к изменению работы АV узла и повлиять на процессы торможения и проведения, что и находит свое отражение в динамике этих показателей при наблюдении.
1. Элементы электрокардиограммы – зубец Р, интервал P-Q, сегмент P-Q не обходимо анализировать и с позиций внутрисердечной гемодинамики, так как ее нарушения лежат в основе запуска серьезных нарушений работы сердца.
2. Главным критерием, обуславливающим симптомы кардиологических нарушений, является не сам укороченный интервал P-Q, а нарушение физиологического соотношения интервала P-Q и сегмента P-Q. Исчезновение сегмента P-Q, запускает механизм гемодинамического внутрисердечного конфликта.
3. Укорочение интервала P-Q при нормальном его соотношении к сегменту P-Q не несет в себе клинических тревог синдрома CLC, однако. В этом случае требуется определение пороговой ЧСС, при которой возникает конфликт внутрисердечной гемодинамики.
4. Представителем механизма регуляции внутрисердечной гемодинамики является АV узел, (соединение).
5. Основные причины, вмешивающиеся в механизм замедления проведения электрического импульса к желудочкам сердца, лежат в функциональном, метаболическом поле, приводящие к временному нарушению функционирования АV соединения, что реализуется в разнообразные нарушения ритма.