Дым без огня: Екатерина Попова о том, почему женщины «гаснут» в браке
Недавно я прочитала новую колонку Арины Холиной «Умереть, но выйти замуж» про то, как яркие независимые девушки меняют свою жизнь со множеством увлечений на брак с унылыми сыроедами, зарабатывающими в восемь раз меньше жены, и все ради того, чтобы на пальце появился символ состоятельности любой женщины – обручальное кольцо.
Думаю, каждая из нас имеет подругу, жизнь которой после замужества изменилась в худшую сторону. Уже нет ни селфи из Перу, ни рассказов про научную конференцию по молекулярной биологии, ни хайков на Эльбрус, ни даже походов в девять вечера в кино – мужу рано утром на работу. И, глядя на всё это, хочется немедленно залезть на броневик и толкнуть пламенную речь про то, что не надо менять свободу и собственную яркую жизнь на тоскливую и серую семейную.
Но всё не так просто. На самом деле нет никакой необходимости объяснять женщинам, что лучше быть богатой и здоровой, чем бедной и больной, а жить весело и в свое удовольствие интереснее, чем прозябать в скуке, вяло шевеля вёслами-половниками в семейной лодке. Всё это очевидно и без апрельских тезисов, но женщины продолжают выходить замуж за мужчин, которые не могут и не хотят предложить им ничего интереснее отдыха в Анапе, а единственным приемлемым женским хобби считают кулинарию.
Дело не в том, что женщины такие глупые, и не в том, что на них оказывают колоссальное давление (например, совсем недавно в споре о фэшн-индустрии меня обвинили в некомпетентности, потому что я не замужем). Просто никто не предупреждал женщин, как на самом деле выглядит брак. Зато им выдали массу книг и фильмов о единении душ и интересов; рассказали, что только в браке – их истинное счастье и призвание; объяснили, что для Настоящей Женщины нет ничего проще, чем совместить походы на Эльбрус и диссертацию с ежедневным приготовлением обедов из трех блюд.
В двадцать лет я была твердо уверена, что брак – это военный союз двух людей против всех. Общество давит, предписывая тебе то, как выглядеть, чего достигать, что думать. Семья представлялась мне оплотом свободы, гарантом права быть собой, местом безусловного принятия и поддержки. Разумеется, между союзниками всегда могли возникнуть разногласия – например, спор по поводу того, кто строгает колья для крепостного рва, а кто кипятит смолу, чтобы лить ее на головы желающим рассказать, что пора уже рожать деток. Но это всё, считала я, пустяки, которые легко регулируются обсуждением, и мусорные ведра и грязная посуда не могут стать поводом отказаться от союза, когда вокруг вашей крепости – выездной пикник Золотой Орды.
Я не думаю, что мои представления о браке сколько-нибудь уникальны. Большинство женщин желают того же самого – чтобы их любили и принимали такими, какие они есть. Мы хотим близости и поддержки, и, если вдуматься, не так уж жалко отдать взамен Эльбрус – там холодно и сильно дует. Причина того, что женщины после замужества из пылающего костра превращаются в тлеющую ветошь, не в том, что в Анапе скучно, а в том, что они не получили того, чего хотели. Вместо союзника они обнаружили в своей крепости тохтамыша с конницей, который в подробностях объясняет, как теперь женщине положено свистеть, сидеть и висеть, раз уж он, тохтамыш, соблаговолил тут пожить. Так уж получилось, что у мужчин свои книги и фильмы. И в них пишут не про единство душ, интересов и целей, а про твердые тылы, уютный быт и вдохновляющих муз.
Сложно оставаться огнем и без любви, и без Эльбруса. Сложно загореться снова – даже побои у нас не считаются поводом «рушить семью», женщину же, которая пожалуется на то, что ее недостаточно понимают и поддерживают, просто поднимут на смех. Стыдно признаться, что брак есть, а счастья нет – словно ты расписываешься в том, что ты не Настоящая Женщина, а три совы в плаще. Страшно уйти – даже когда тохтамыш не усердствует на поле боя, сам его вид действует на многих не хуже, чем огородное пугало на ворон. Приятны маленькие бонусы, выдаваемые обществом, которое считает, что раз ты замужем, значит, умна и привлекательна настолько, что мужчина ради тебя пожертвовал самым ценным — своей свободой.
Но знаете что? Хотя женщины часто оказываются разочарованы, потому что их видение брака не соответствует действительности, я бы не пыталась менять их представления о нем. Концепт семьи, который есть в голове у каждой из нас, — он хорош. Это место, где каждый поддерживает и имеет опору, любим и любит сам, принимает другого человека и может быть собой. Просто согласиться с этим видением брака должны обе стороны. А пока мужчина считает, что женщина создана лишь для того, чтобы удовлетворять все его потребности в обмен на заветное колечко – мы будем перегорать. Вместо того, чтобы вдвоем полыхать еще ярче.
Причины снижения либидо у мужчин
Под либидо понимают сексуальное влечение, желание иметь интимную близость. В зависимости от мужчины оно может быть низким, нормальным или высоким, и каждый случай считается нормальным. О проблеме стоит говорить, если либидо снизилось и не возвращается к привычному уровню, т. е. необходимо следить за личной нормой, чтобы вовремя обнаружить изменения и корректировать состояние. Предлагаем рассмотреть, почему происходит снижение либидо у мужчин и что делать в таком случае.
Почему снижается либидо
На либидо влияют многие факторы, в первую очередь настроение и физическое состояние. Снижение либидо относят к расстройствам половой функции, при котором половое влечение становится менее выраженным. В общий список причин входят:
Вне зависимости от причины снижение либидо у мужчин ведет к нарушению регулярной половой жизни. В органах малого таза развиваются застойные явления, могут формироваться депрессия и серьезные психологические расстройства.
Какие заболевания снижают либидо
Снижение либидо у мужчин в молодом или зрелом возрасте может быть вызвано нарушениями в каком-либо из звеньев, отвечающих за появление сексуального желания. Половая функция регулируется эндокринной системой, тестостерон вырабатывается в яичках, которые контролируются гипоталамусом и гипофизом, а за эрекцию и эякуляцию отвечают центральная и периферическая нервная системы. Нарушения в этих органах и системах и выступают причиной снижения либидо. Еще этому могут способствовать заболевания сердечно-сосудистой, пищеварительной систем, а также почек или легких.
Прием лекарственных препаратов
Если мужчина проходит курс лечения какими-либо препаратами, на протяжении всего приема может наблюдаться снижение либидо. После отмены лекарства сексуальное влечение обычно восстанавливается до прежнего уровня. По этой причине здесь не требуется какая-либо корректировка.
Какие препараты снижают либидо у мужчин:
Еще на мужское либидо влияют препараты против облысения. Примером такого лекарства выступает Пропеция. Препарат снижает показатель дигидротестостерона – свободного формы тестостерона, который имеет важное значение для либидо. Мужчины, принимавшие препарат, чаще всего жаловались именно на снижение потенции и нарушение эрекции. Прием лекарства может приводить к эректильной дисфункции и импотенции.
Пониженный тестостерон
Снижение либидо у мужчин после 40-50 лет может быть вызвано естественным уменьшением количества тестостерона. Причиной часто выступает мужской климакс – андропауза. Как и менопауза у женщин, он представляет собой естественное угасание мужской репродуктивной функции. Симптомы снижения либидо у мужчин – это основной признак андропаузы. Может наблюдаться более медленное возбуждение, сокращение числа половых контактов, более редкое появление сексуальных фантазий.
Психологические проблемы
Не меньшее значение среди причин сниженного либидо у мужчин имеют психологические и эмоциональные проблемы. На сексуальное желание могут повлиять:
Другие факторы
Снижение сексуального влечения у мужчин бывает вызвано злоупотреблением алкоголя, курением, неполноценным питанием. Сочетание этих факторов с другими причинами только увеличивает риск появления проблем с половым влечением. Если рассматривать питание, то стоит привести список продуктов, снижающих либидо у мужчин:
Основными причинами снижения либидо у мужчин после 30 лет и в молодом возрасте специалисты считают именно психологические проблемы. Среди них депрессия, снижение настроения, стрессы, физическое и умственное перенапряжение, а также семейные и внутриличностные проблемы, ведущие к сексуальной дисгармонии пары.
Вне зависимости от причины при снижении либидо мужчине необходимо обратиться к урологу-андрологу. В клинике Dr. AkNer вам окажутся квалифицированную помощь. Вы сможете пройти комплекс исследований, которые помогут врачу точно определить причину проблем с либидо и назначить вам грамотное лечение. Записывайтесь на прием в любое удобное время. По всем вопросам пишите нам в форме на сайте или звоните по контактным телефонам 8 (495) 098-03-03, 8 (926) 497-44-44.
Климакс: стареть не страшно
Еще каких-то полвека назад женщинам даже в голову не приходило обсуждать свое состояние, связанное с менопаузой, с врачом. А если она все же приходила на прием с жалобами на соответствующие симптомы, то получала рекомендацию просто смириться с ними. Такое отношение гинекологов объяснялось только одним: они ничего не могли предложить своим пациенткам для улучшения их самочувствия. Фактически медики определяли климакс как состояние, не подлежащее никакому лечению. Но сегодня все изменилось! Вы можете прожить «осень жизни» активно, ярко, оставаясь женственной и привлекательной даже в пенсионном возрасте. А на помощь вам придут травы, диета и различные оздоровительные методики.
Женщина рождается с определенным количеством яйцеклеток — около 4 миллионов. К 45-50 годам они уже не развиваются, как еще недавно, ежемесячно, и яичники прекращают вырабатывать женский половой гормон — эстроген. Причем происходит это постепенно, регулярные циклы чередуются с задержками. И такая «чехарда» может длиться от 2 до 10 лет! Время, когда функция яичников окончательно угасла, женщина может определить по своему состоянию здоровья и ощущениям: нарушается теплорегуляция (появляются то жар, то озноб), возникают слабость, частые головные боли, «скачет» давление. Климакс делает женщину невнимательной и забывчивой, она становится нервной, беспокойной, часто впадает в депрессию, развивается бессонница. Снижается либидо, и близость с мужчиной уже перестает представлять для нее сексуальный интерес.
Есть и другие, более грозные последствия вступления в период «осени жизни» — развитие сердечно-сосудистых заболеваний, атеросклероза, гипертонии, ишемической болезни сердца, нарушение обмена веществ, остеопороз (хрупкость костей) и атрофический вагинит (сухость, зуд и жжение во влагалище, вагинальные выделения, контактные кровянистые выделения, опущение стенок влагалища, появление частых позывов к мочеиспусканию).
В начале 1960-х годов на Западе был получен синтетический эстроген, который стал активно назначаться женщинам в период менопаузы для облегчения их состояния. С одной стороны, таблетки быстро помогали женщинам справляться с неприятными симптомами, но с годами выяснилось, что прием искусственных эстрогенов повышает риск развития рака эндометрия матки и молочной железы. Существует даже такой термин — «гормонозависимые новообразования».
Сегодня врачи охотно прописывают пациенткам тот или иной препарат, содержащий эстроген в разных дозах и в сочетании с другими гормонами, не учитывая массу побочных действий от его применения. Правильно просчитать дозы и попасть в ритм чередования гормонов крайне сложно, поэтому вмешательство в слаженную работу человеческого организма часто чревато непредсказуемыми последствиями. Прежде всего, эстрогены обладают токсическим воздействием на клетки печени, страдает кишечник, повышается тонус сосудов и свертываемость крови, что, в свою очередь, может спровоцировать тромбоэмболию, инфаркт, инсульт. Прием искусственных эстрогенов может также вызвать обострение множества других недугов, поскольку после 40 лет у многих женщин обычно есть то или иное хроническое заболевание.
Вот почему стоит обратить внимание на фитоэстрогены, содержащиеся в различных растениях и продуктах питания, и как можно активнее включать их в свой рацион. Они производят на организм почти такое же действие, как и «родные», просто немного слабее.
Фитоэстрогенами богаты все бобовые, в частности зеленый горошек и чечевица, соя, пшеница, твердый сыр, творог и сметана, цветная капуста и брокколи, морковь, сладкий перец, яблоки, гранаты, финики, вишня, овес, бурый рис, проросшая пшеница, семечки подсолнечника, все орехи, семена льна, из трав — красный клевер, люцерна, пассифлора, цимифуга и др. (в аптеках сегодня представлена целая «линейка» препаратов с растительными аналогами эстрогенов). Все они значительно облегчат неприятные состояния, сопровождающие климакс.
Благотворно влияют на женский организм витамин Е в капсулах, поливитамины, в том числе аевит (витамин А + витамин Е). Обратите также внимание на гомеопатические препараты. Неплохой результат дает иглорефлексотерапия.


Консультант

Башкирский государственный медицинский университет. Факультет: Лечебный, Январь 1999 — Январь 2005
Возраст как причина снижения репродуктивного потенциала. Пути преодоления бесплодия у женщин старшей возрастной группы. Донорство ооцитов
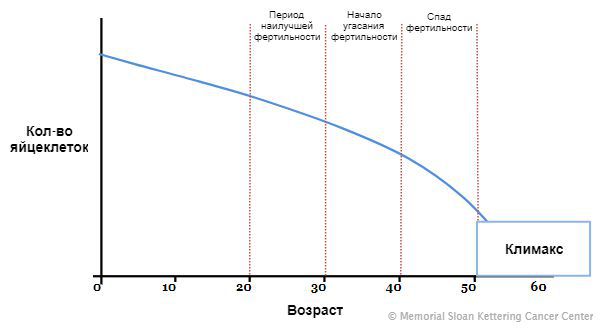
ВОЗРАСТНОЕ СНИЖЕНИЕ РЕПРОДУКТИВНОЙ ФУНКЦИИ НЕИЗБЕЖНО. СКОРОСТЬ ЭТОГО СНИЖЕНИЯ ОПРЕДЕЛЯЕТСЯ СОЧЕТАНИЕМ ГЕНЕТИЧЕСКИХ ФАКТОРОВ И ВЛИЯНИЯ ОКРУЖАЮЩЕЙ СРЕДЫ. ДАННАЯ ОСОБЕННОСТЬ ЖЕНСКОГО ОРГАНИЗМА ДАЕТ ВОЗМОЖНОСТЬ ЗАЧАТИЯ В ТОМ ВОЗРАСТЕ, КОГДА МОЛОДАЯ ЗДОРОВАЯ ЖЕНЩИНА МОЖЕТ ПОЛНОЦЕННО ЗАБОТИТЬСЯ О СВОИХ ДЕТЯХ. ОКОНЧАТЕЛЬНОМУ УГАСАНИЮ РЕПРОДУКТИВНОЙ ФУНКЦИИ ПРЕДШЕСТВУЕТ ПОЗДНИЙ РЕПРОДУКТИВНЫЙ ПЕРИОД, В КОТОРОМ СПОСОБНОСТЬ К ЗАЧАТИЮ УЖЕ КРАЙНЕ НИЗКА.
В позднем репродуктивном периоде у женщины еще присутствуют менструации, но способность к зачатию резко снижается. Гормональная функция яичников прекращается в возрасте менопаузы, то есть обычно ближе к 50 годам. На практике после 40 лет получить беременность с собственными ооцитами даже при ЭКО достаточно сложно.
КОГДА НАЧИНАЕТСЯ ПОЗДНИЙ РЕПРОДУКТИВНЫЙ ПЕРИОД?
В настоящее время он сдвинут уже к 35–38 годам. Такое увеличение возраста объясняется современными социальными реалиями, в которых женщина откладывает рождение детей на возраст после 30 лет из-за необходимости обучения, получения профессии, карьеры и создания материальной базы для будущих детей. Но мало кто из женщин знает, что инволютивные процессы, снижающие вероятность спонтанной беременности, начинаются уже после 30 лет и после 35 лет значительно ускоряются.
КОГДА ЗАКАНЧИВАЕТСЯ РЕПРОДУКТИВНЫЙ ВОЗРАСТ?
По определению ВОЗ, репродуктивный возраст определен до 49 лет. Это значит, что у большинства женщин к 49 годам теряется способность к спонтанной беременности. Но на самом деле данная способность у большинства женщин теряется значительно раньше. И это данные средние по популяции, не учитывающие синдром преждевременного истощения яичников и оперативные вмешательства на яичниках. Зная это, врачам необходимо вовремя ориентировать пациенток на вспомогательные репродуктивные технологии, а не тратить время на восстановление естественной фертильности.
Существует представление, что женщина способна к зачатию до тех пор, пока у нее присутствует менструация и определяются фолликулы. Но в подавляющем большинстве случаев это не так. Каковы же основные патогенетические механизмы снижения фертильности у женщин старшего возраста? Их всего два: снижение количества яйцеклеток и снижение качества яйцеклеток, причем вторая причина мешает зачатию значительно больше, чем первая, а врачи часто учитывают только количество яйцеклеток, ориентируясь на количество фолликулов на УЗИ. Известно, что с возрастом все меньше фолликулов инициируются к росту в каждом цикле. Так, по данным M. Faddy и R. Gosden, в возрасте 20–25 лет ежедневно происходит рост 50 примордиальных фолликулов, в 34–35 лет – 17 фолликулов, а в 44–45 лет – не более трех, да и скорость атрезии фолликулов после 36 лет возрастает вдвое, что, конечно, приводит к истощению фолликулярного резерва. Но, казалось бы, для беременности достаточно одной яйцеклетки, тогда почему же она не наступает даже при наличии трех и более яйцеклеток? Именно потому, что для беременности необходима одна генетически и морфологически полноценная яйцеклетка, способная к оплодотворению. А вот именно таких яйцеклеток после 35 лет становится катастрофически мало и с каждым годом все меньше. Поэтому, чтобы получить полноценную яйцеклетку после 40 лет, приходится переработать большое количество материала. Иногда удается попасть на такую яйцеклетку с первой попытки ЭКО, и тогда мы получаем беременность с первого раза. Но зачастую приходится повторять попытки именно по причине плохого качества получаемых эмбрионов.
ЧТО ПРОИСХОДИТ С ЯЙЦЕКЛЕТКАМИ С ВОЗРАСТОМ?
Результаты цитогенетического анализа ооцитов, полученных у пациенток различных возрастных групп, показывают планомерное увеличение их дегенеративных форм у женщин старше 35 лет. По данным Боярского К. Ю. и Гайдукова С. Н., в ооцитах обнаруживаются деформация и лизис структурных элементов, фрагментация и вакуолизация ядра и другие визуальные признаки клеточной дегенерации. В геноме эмбрионов, полученных из ооцитов женщин старшей возрастной группы, значительно увеличивается частота хромосомных аномалий. Чаще всего встречаются анеуплоидии из-за нерасхождения хромосом или запаздывания хромосомы при анафазном движении. Анеуплоидии могут проявляться моносомией или трисомией по какой-либо паре хромосом. Наиболее часто встречающиеся трисомии – это синдром Дауна (21 пара), синдром Эдвардса (18 пара) и синдром Патау (13 пара), а моносомии – это синдром Шерешевского-Тернера (Х-хромосома). Но их частота очень условна, так как эти патологии чаще диагностируются у доношенных плодов именно потому, что возможно донашивание беременности и рождение ребенка с данными патологиями. Трисомии же по остальным парам приводят к полной нежизнеспособности эмбрионов и, соответственно, к прерыванию беременности на более ранних сроках и поэтому остаются недиагностированными и неучтенными. Именно благодаря им частота невынашивания у женщин старшей возрастной группы значительно выше, чем у молодых женщин. Данные, учитывающие распространенность хромосомных аномалий не только у новорожденных, но и у абортусов, позволяют сделать вывод, что у женщин старше 42 лет до трети всех зачатий имеют отклонения в генетике эмбрионов. Более же грубые нарушения в генетике яйцеклетки приводят к тому, что она не оплодотворяется и беременность попросту не наступает.
ПОКАЗАНИЯ ДЛЯ ИСПОЛЬЗОВАНИЯ ДОНОРСКИХ ООЦИТОВ ПОДРАЗДЕЛЯЮТ НА АБСОЛЮТНЫЕ И ОТНОСИТЕЛЬНЫЕ
КАК ПРЕОДОЛЕТЬ ДОСТАТОЧНО СЕРЬЕЗНЫЙ БАРЬЕР ГЕНЕТИКИ НА ПУТИ К БЕРЕМЕННОСТИ?
Пути здесь два. Первый – это повторять процедуры ЭКО до тех пор, пока не удастся получить жизнеспособный эмбрион. Этот способ достаточно сложен и с финансовой точки зрения, и с точки зрения гормональной нагрузки на организм женщины. Одним из путей решения этих проблем может быть применение ЭКО в естественном цикле. Данный вид ЭКО используется, если у женщины в процессе стимуляции не удается вырастить больше одного ооцита. При нем не применяются стимулирующие препараты, пунктируется только один фолликул, выросший у женщины самостоятельно. Это позволяет уменьшить гормональную нагрузку на организм женщины в ходе многочисленных стимуляций, а также удешевить каждую попытку ЭКО. Но существенным недостатком данного метода является высокая частота преждевременной овуляции фолликула, когда на протяжении нескольких месяцев не удается произвести пункцию фолликула по причине его овуляции до пункции. На практике же получить беременность даже ежемесячными процедурами ЭКО у женщин старшей возрастной группы достаточно сложно, а зачастую и невозможно. На сегодняшний день не существует способов улучшить качество ооцитов у женщины и заставить работать ее яичники лучше, поэтому возникает необходимость брать яйцеклетки у женщин, у которых они хорошего качества и достаточного количества.
В связи с этим более выгодным видится второй путь – это использование донорских ооцитов. Безусловно, решение об использовании донорского материала должна принимать исключительно супружеская пара. Врач обязан разъяснить, что данный ребенок не будет генетически родным для женщины, а будет генетически родным только мужчине. Переходить к использованию донорского материала необходимо, исключительно если все остальные способы получения беременности в данной паре исчерпаны. Очевидной причиной более высокой эффективности программ ЭКО с использованием донорских ооцитов является то, что в них используются яйцеклетки молодых женщин, имеющие лучшее качество, в которых значительно реже встречаются хромосомные аберрации. Это доказывает, что для наступления беременности важнее качество ооцитов, а не соматический и гинекологический статус пациенток (не учитывая, конечно, грубую соматическую или гинекологическую патологию, препятствующую наступлению и вынашиванию беременности).
В настоящее время к донорским ооцитам обращаются до 20% пациенток, выполняющих ЭКО. Такому увеличению частоты использования донорского материала в последнее время поспособствовало значительное усовершенствование методов криоконсервации эмбрионов, позволяющее обеспечить 95% выживаемости эмбрионов после разморозки. Применяемая в настоящее время витрификация эмбрионов позволяет замораживать, хранить и размораживать эмбрионы без потери их качества и жизнеспособности. Поэтому в большинстве донорских программ используются именно замороженные эмбрионы. Это более удобно, не требует синхронизации циклов биологической матери и донора ооцитов и позволяет максимально адекватно подготовить эндометрий реципиента к переносу эмбрионов.
Обследование донора ооцитов проводится практически в том же объеме, что и при стандартной подготовке к программе ЭКО, дополнительно необходимо заключение психиатра и генетическое обследование. Донором ооцитов может быть соматически, психически и гинекологически здоровая женщина 19–35 лет.
Согласно существующему законодательству использование донорских ооцитов возможно только при полном информированном согласии обоих супругов и донора ооцитов. Обязательно оформление соответствующих нормативных документов. Финансовые вопросы регламентируются либо пациентами самостоятельно (например, в случае привлечения в качестве донора ооциов родственников или знакомых пары), либо специализированными юридическими агентствами. Медицинскому персоналу следует воздержаться от финансовой стороны вопроса.
В заключение хотелось бы сказать, что получение беременности у женщин старшего репродуктивного возраста – достаточно сложная, трудоемкая и длительная работа. Учитывая длительность и малую результативность этих усилий, зачастую пациентка отчаивается получить беременность и отказывается от дальнейшего лечения. В эти моменты возможно и даже желательно использовать помощь психологов, которая позволяет женщине наименее болезненно пережить все этапы необходимого лечения.
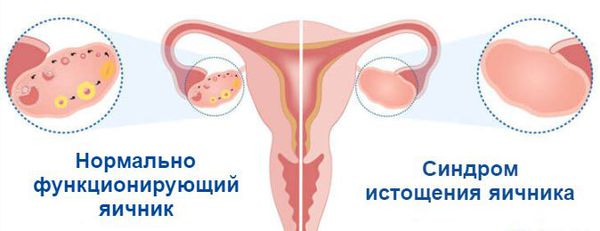
Что такое синдром истощения яичников? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вихаревой М. А., врача УЗИ со стажем в 19 лет.
Определение болезни. Причины заболевания
Причинами заболевания могут быть несколько факторов. Первое место среди них занимает наследственность: если у матери была данная проблема, то с высокой долей вероятности она возникнет и у её дочери. Этот фактор вызван нарушением в половой Х-хромосоме. Именно в ней находится большинство генов, отвечающих за функционирование репродуктивной системы.
К генетическим дефектам, которые вызывают ранний «климакс», относятся:
На втором месте причин появления синдрома — негативное влияние факторов во время внутриутробного развития, когда у девочки идёт закладка фолликулов (части яичника). Приём беременной антибиотиков и других препаратов, которые не рекомендуются при беременности, перенесённое простудное заболевание — всё это откладывает отпечаток на репродуктивное здоровье девочки.
На третьем месте — оперативное вмешательство, например, удаление яичника или его части (резекция яичника), операция по удалению кисты, образования или эндометриоидного очага на яичнике. После удаления одного яичника второй работает усиленно, но этого бывает недостаточно, впоследствии развивается синдром истощения яичников.
Поддерживать функцию яичников очень важно для женщины. Контролировать данный процесс нужно с молодости. Строгая диета, малый вес, отказ от пищи — всё это приводит к разрушению нормальной работы яичников, происходит их разрушение и снижение функции.
Симптомы синдрома истощения яичников
Первым проявлением болезни является нарушение менструального цикла. На первом этапе задержки могут быть до 1-2 недель, а затем до 2-3 месяцев или полугода, вплоть до полного прекращения месячных. В такой ситуации нужно срочно обратиться к врачу. Зачастую женщины готовы пойти на любые жертвы, чтобы улучшить ситуацию, но самолечение, как правило, только ухудшает и ускоряет процесс. Поэтому в первую очередь необходимо посетить врача и сдать все анализы, чтобы правильно оценить ситуацию и начать лечение.
Вероятность того, что женщина при таком синдроме сможет забеременеть, всё же есть, но не большая. Так как синдром истощение яичников — длительный процесс снижения репродуктивной функции, временами менструальный цикл может возобновляться без какого-либо медицинского вмешательства. В этот период может произойти зачатие. Однако в дальнейшем возникает сложность в вынашивании ребёнка.
Патогенез синдрома истощения яичников
На седьмой неделе внутриутробного развития в организме девочки формируются яичники. В них, в зависимости от генетики, закладывается определённое количество яйцеклеток: обычно около одного миллиона. Их число со временем сокращается, так как новые яйцеклетки после формирования резерва уже не образуются, а уже существующие выделяются в овуляции и постепенно отмирают. Этот естественный процесс приводит к тому, что к 45 годам их количество снижается. Поэтому данный возраст считают окончанием репродуктивного периода. Как только запас яйцеклеток иссякает, яичники перестают вырабатывать женские половые гормоны, ежемесячные менструации прекращаются, и наступает климакс (менопауза) .
Классификация и стадии развития синдрома истощения яичников
В зависимости от причин возникновения синдром истощения яичников бывает двух типов:
Отдельно выделяют классификацию первичного синдрома истощения яичников. Она основана на клинических проявлениях и уровне фолликулостимулирующего гормона:
Также выделяют несколько стадий развития синдрома:
Осложнения синдрома истощения яичников
Со стороны сердечно сосудистой системы могут проявиться осложнения в виде гипертонических кризов (чрезмерного повышения артериального давления), инсультов и инфарктов в молодом возрасте. Проявляются эти осложнения болью в сердце, головной болью, нарушением сознания и координации.
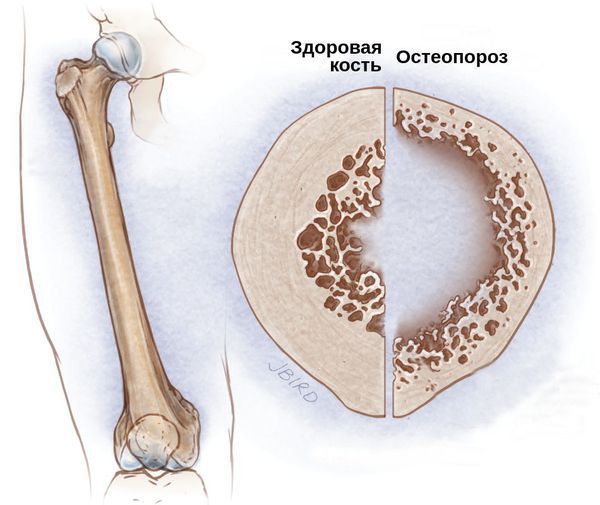
Со стороны костной системы возможны переломы шейки бедра, патологические переломы различных остей и позвоночника, грыжи и осложнённые формы остеохондроза. Развитие подобных осложнений связано с гормональным дисбалансом. Из-за дефицита половых гормонов костный метаболизм начинает ускоряться, что приводит к преобладанию процесса резорбции — разрушения костных тканей и, следовательно, к остеопорозу и переломам.
В самых тяжёлых случаях при отсутствии лечения возникают все перечисленные осложнения.
Диагностика синдрома истощения яичников
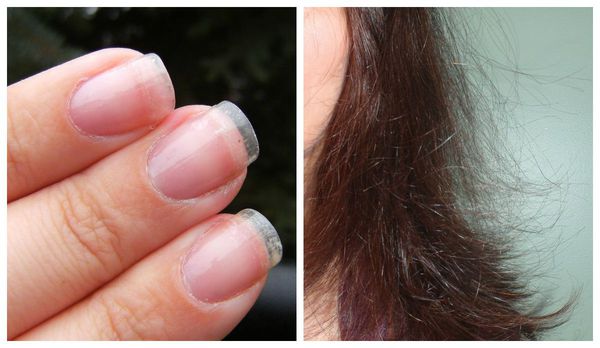
Первичную диагностику осуществляет врач акушер-гинеколог. Он собирает жалобы, изучает историю болезни (анамнез), проводит осмотр. Всё это позволяет заподозрить синдром истощения яичников. Пациентка с таким синдромом выглядит, как правило, старше своих лет: у неё появляются преждевременные морщины, волосы становятся тонкими, безжизненными, тусклыми, ногти — ломкими.
Для подтверждения диагноза необходимо сдать кровь для определения уровня нескольких гормонов: фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ) и эстрадиола. Анализ крови на ФСГ, ЛГ и эстрадиол нужно делать 2-3 раза независимо от цикла. Кровь сдаётся один раз в неделю. На наличие синдрома будет указывать повышение ФСГ, ЛГ и снижение эстрадиола.
Женщинам с семейным анамнезом раннего «климакса» требуется генетическое консультирование для изучения кариотипа женщины (набор хромосом). В рамках данного исследования необходимо сдать кровь из вены.
Лечение синдрома истощения яичников
Основные цели гормонотерапии:
Побочные эффекты гормонотерапии :
Противопоказания к заместительной гормонотерапии:
Физиотерапевтические процедуры также показаны при выявлении раннего «климакса». Они включают в себя:
Прогноз. Профилактика
Если женщина не планирует зачатие ребёнка, ей необходимо продолжать приём гормональных средств до тех пор, пока не наступит естественный климакс. Вылечить бесплодие и восстановить фертильность при синдроме истощения яичников крайне сложно. Наступление беременности у женщин с таким диагнозом возможно только благодаря ЭКО с использованием донорской яйцеклетки. Но если изменения в эндометрии (внутреннем слое матки) из-за гормональных нарушений уже стали необратимыми (атрофическими), то и эту программу выполнить не удастся.
Для профилактики данного заболевания беременная женщина должна внимательно следить за своим здоровьем и стараться оградить свой организм от вредных внешних факторов. Особенно это касается тех, кто вынашивает девочку, так как основной причиной развития синдрома являются заболевания, возникшие у плода во время внутриутробного развития. Саму новорождённую девочку по возможности нужно также ограждать от инфекционных заболеваний и стресса.
С целью профилактического осмотра нужно минимум два раза в год обследоваться у гинеколога. Это позволит выявить синдром на ранних стадиях заболевания и вовремя начать лечение.