Противовирусные препараты для кормящих мам

Оглавление
Важность грудного вскармливания (ГВ)
Текст совместно разработанной ВОЗ и ЮНИСЕФ Глобальной стратегии по кормлению детей грудного и раннего возраста гласит: «Грудное вскармливание является наилучшим способом предоставления идеального питания для здорового роста и развития детей». С этим высказыванием согласны как врачи-педиатры, так и сами мамы.

Применение лекарств при грудном вскармливании
Cлучается так, что в период лактации женщина заболевает. И ей нужно выбрать лекарства, которые позволили бы бороться с болезнью и не навредили ребенку. При этом необходимо учитывать, что широкий спектр противовирусных препаратов категорически не подходит для лечения кормящей женщины.
Ведь с молоком матери передаются не только полезные вещества, но и лекарственные препараты, которые женщина принимает, а как известно, далеко не все препараты подходят для младенцев. Также существуют лекарства, которые могут снизить выработку молока или вовсе прекратить его. Поэтому при назначении препаратов всегда учитывается риск для малыша и польза для матери.
Степень неблагоприятного влияния лекарственного препарата на организм грудного ребенка определяется следующими факторами:
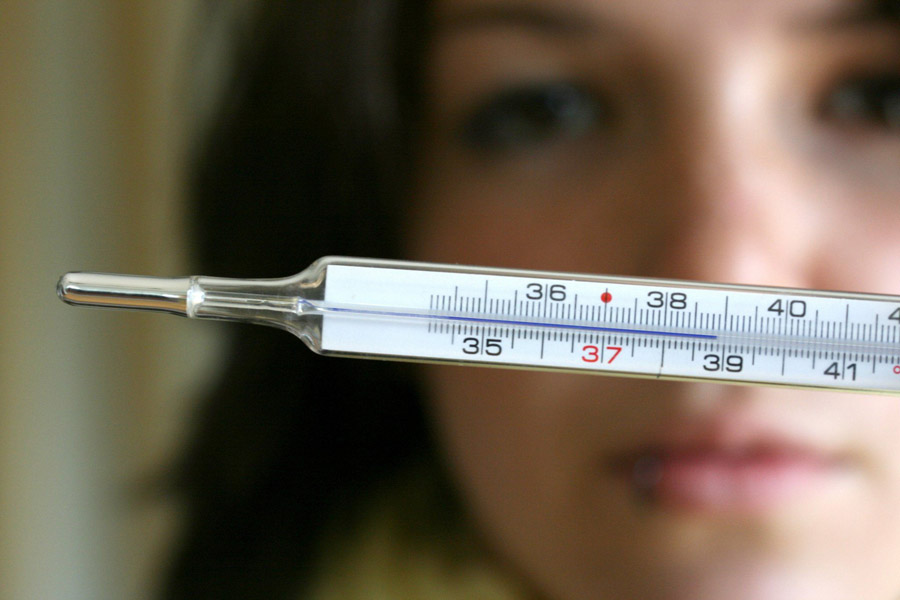
Что делать, если у мамы поднялась температура при грудном вскармливании
Специалисты уверяют, что большинство лекарственных препаратов не подходит для использования во время лактации. Необходимо помнить, что любые лекарства, в том числе жаропонижающие, кормящая мама может принимать только по назначению врача. Использование жаропонижающих препаратов целесообразно только при повышении температуры выше 38 0 С. Более низкие показатели температуры являются адекватной реакцией организма на вирус и не требуют медикаментозного вмешательства.

Чем лечить аллергию в период лактации
Аллергическая реакция при лактации – это достаточно распространенное явление. Чтобы предотвратить аллергию и бороться с ней, кормящая женщина должна выполнять следующие правила:
Антигистаминные препараты кормящим женщинам может назначить только врач, с учетом всех противопоказаний.
Что можно принимать при молочнице в период лактации
Для лечения молочницы врач может назначить кормящей маме местные противогрибковые препараты, а также порекомендовать прием витаминов, высококалорийное питание и соблюдение режима сна и отдыха. В комплексной терапии кандидоза также применяются ВИФЕРОН Свечи.
Какие противовирусные препараты можно принимать кормящим мамам при простуде и кашле
Лечение симптомов простуды и гриппа при кормлении грудью
Женщинам в период лактации по согласованию с врачом разрешены препараты с содержанием нафазолина нитрата, которые способствуют временному снятию отека слизистой оболочки носовой полости. Эти препараты обладают коротким периодом действия.
Иногда рекомендуют препараты с содержанием ксилометазолина, которые обладают средней длительностью противоотечного действия и также предназначены для снятия отека, гиперемии слизистой оболочки носа, восстановления проходимости носовых ходов и облегчения носового дыхания.
Препараты с содержанием оксиметазолина имеют самый продолжительный срок активного действия – при интраназальном введении они уменьшают отечность слизистой оболочки верхних отделов дыхательных путей на 10-12 часов.
Для уменьшения кашля назначают отхаркивающие средства, разжижающие мокроту, что позволяет очистить бронхи и восстановить их функции.
При кашле кормящим женщинам помогут растительные препараты на основе:
При насморке дополнительно применяют масляные капли в нос, оказывающие противовоспалительное и противомикробное действие, и спреи для увлажнения слизистой носа, которые производятся на основе морской воды. Эти препараты разжижают слизь, улучшая ее отхождение, и способствуют нормализации функционирования слизистой оболочки носа.
При боли в горле возможно применение антисептических (противомикробных) препаратов местного действия, растворов для полосканий горла и таблеток для рассасывания. Для смазывания слизистой оболочки глотки применяют водный раствор калия йода.
Противопоказания
Препараты, основным действующим веществом которых является бромгексин, кормящим и беременным женщинам противопоказаны.
Лечение вируса противовирусными препаратами при ГВ
Но все эти препараты всего лишь временно убирают неприятные симптомы. Для борьбы с различными вирусами, в том числе вирусом гриппа, необходимо применять противовирусные препараты, разрешенные к употреблению при лактации. Один из таких препаратов – ВИФЕРОН. Этот препарат выпускается в виде свечей, мази или геля. Он бережно заботится о здоровье женщин и позволяет во время курса лечения не прерывать кормление ребенка. Свечи (суппозитории) желательно начать применять при появлении первых признаков заболевания, однако и на более поздних сроках их прием будет оправдан. Лактация также не является противопоказанием для применения препарата ВИФЕРОН Гель/Мазь, нужно лишь помнить, что их нельзя наносить на область сосков в период кормления. ВИФЕРОН также можно применять в сочетании с другими лекарственными препаратами, которые порекомендует врач.
Грудное вскармливание при температуре
Если в период кормления малыша у мамы поднялась температура, нужно прежде всего выяснить причину недомогания. Вопреки распространённому мнению, прерывать грудное вскармливание при температуре нужно не всегда.
Как известно, повышенная температура – это не болезнь, а симптом. Поэтому если у кормящей женщины начался жар, нужно понять, что его вызвало. Ставить диагноз и назначать лечение должен только квалифицированный врач. Самолечение – плохой сценарий для любого человека, в случае с молодой мамой он категорически недопустим. Также, именно специалист должен решать вопрос о прерывании или продолжении грудного вскармливания. Сегодня малыша от груди отлучают в крайних случаях. Продолжение естественного вскармливания крайне важно для здоровья ребенка. И несмотря на то, что решение остается за доктором, знать, какие сценарии возможны, нужно каждой молодой маме.
Когда отказываться от кормления грудью не стоит:
Если мама заболела ОРВИ или ОРЗ (это самая распространенная причина повышенной температуры). Дело в том, что вместе с маминым молоком в этот период в организм младенца попадут крайне важные антитела. Они необходимы для формирования иммунной системы ребенка. Если даже малыш заразится от мамы, он перенесет болезнь легче. Разумеется, в этом случае женщина может принимать только разрешенные врачом лекарства.
Если начался лактостаз (застои молока в железах) или мастит (воспаление молочной железы). Важно: мастит ни в коем случае не должен сопровождаться гнойными процессами! Прикладывание малыша к груди в этих случаях поможет облегчить состояние мамы и избежать осложнений в дальнейшем. Мастит не всегда является препятствием к кормлению ребенка грудью. Если в груди появилось только уплотнение и ограниченное воспаление без выделения гноя, кормить малыша разрешается. При сильных болях и появлении гнойной инфекции прикладывание ребенка к больной груди следует временно прекратить. При этом молоко из больной груди необходимо регулярно отсасывать. Кормление здоровой грудью следует продолжать.
Когда кормить грудью при температуре нельзя:
Если жар поднялся выше 39 °С. При лихорадке у молока меняется вкус и консистенция. Это может повлечь за собой отказ ребенка от груди впоследствии.
Если у мамы обострились хронические заболевания почек, печени, сердца, дыхательных путей или других внутренних органов.
Если причиной высокой температуры стал мастит, осложненный гнойно-воспалительным процессом в груди.
Как измерять температуру при грудном вскармливании?
Мерить температуру в подмышечной впадине можно только спустя 30-40 минут после кормления (или сцеживания). Даже когда мама здорова, но грудь наполнена, градусник покажет 37,1-37,3 °С. Обязательно вытрите пот, вода поглощает тепло и данные могут быть некорректными. Можно воспользоваться способом, обычно рекомендуемым акушерами – измерять температуру в локтевом сгибе.
Напомним, что молодой маме при недомогании непременно нужно обратиться к врачу для диагностики и назначения лечения. Не занимайтесь этим самостоятельно. Пожалуй, единственный безопасный способ сбить температуру – обильное питье. Пейте больше чая с лимоном или вареньем, молока с мёдом, полезны компоты и морсы. Безусловно, при приеме этих напитков нужно быть уверенным, что у малыша нет аллергии на его компоненты.
Температура при грудном вскармливании

Сама по себе повышенная температура тела мамы при грудном вскармливании никак не влияет на качество грудного молока, а значит, кормление грудью при температуре не становится опасным для малыша. Однако важно совместно с врачом установить причину жара, который является защитной реакцией организма, чтобы выбрать правильную тактику лечения.
В случае простуды, ОРЗ, ОРВИ мама является носителем вируса еще до появления основных симптомов заболевания, а значит, малыш уже некоторое время подвергался риску заболеть. Кормление грудью оказывает необходимую иммунную поддержку, ведь с молоком ребенку передаются антитела, которые мамин организм начал вырабатывать при столкновении с инфекцией. Благодаря этому ребенок, скорее всего, перенесет заболевание легче, либо не заболеет вовсе.
При высокой температуре, ознобе мама может сбивать температуру с помощью жаропонижающих средств на основе парацетамола или ибупрофена – они совместимы с грудным вскармливанием, употребление аспирина при гв не рекомендуется. Проверить конкретные жаропонижающие препараты можно, написав нам
Также кормящая мама может столкнуться с застоем молока – лактостазом или маститом. В этом случае прекращение кормления может оказаться опасным для маминого здоровья и только усугубить заболевание! Наоборот, частые кормления в сочетании с холодными компрессами и другими мерами способствуют постепенному уменьшению застоя и выздоровлению. Иногда при мастите требуется антибиотикотерапия, но и в этом случае кормление обычно не прерывают, ведь многие современные антибиотики совместимы с грудным вскармливанием.
Иногда температура поднимается по причине обострения хронических болезней, воспалительных процессов на фоне различных заболеваний (эндометрит, пиелонефрит, герпес и т.п.). В подавляющем большинстве случаев кормление грудью не запрещено. Следует учитывать, что все лекарственные препараты и методы лечения, которые будут назначены врачом, должны быть обязательно разрешены к употреблению при грудном вскармливании (вы можете проверить их с помощью нашего справочника совместимости лекарств с грудным вскармливанием).
Евгения Симак, консультант по гв
Жаропонижающие средства при кормлении грудью
Женщины, когда узнают о своем «интересном» положении, и после появления ребенка на свет начинают гораздо более трепетно
относиться к своему здоровью. В сущности, ничего удивительного в этом нет – сейчас они несут ответственность за маленькое
беззащитное создание, на котором отражаются любые изменения в состоянии здоровья матери. Поэтому, как только появляются
какие-то признаки заболевания у мамы, это сразу вызывает панику.
Самым распространенным явлением в период лактации является температура у кормящей мамы. Раньше в таких случаях малыша
сразу же отлучали от груди и изолировали от мамы до полного ее выздоровления. На самом деле такая тактика не является правильной,
особенно на первых месяцах жизни ребенка. Чем позже вы переведете малыша на искусственный прикорм, тем лучше, поскольку именно
в молоке матери содержится все то необходимое, что нужно младенцу.
Если у вас появилась температура, не стоит впадать в панику. Прежде всего, стоит разобраться в том, что стало причиной ее повышения.
Чаще всего ими становятся сезонные вирусные инфекции, застой молока (лактостаз), отравление, мастит (воспаление молочной железы),
а также различные возможные другие инфекции и воспаления. Каждому из этих недугов свойственны свои симптомы и признаки, и для того,
чтобы не спутать одно с другим, хорошенько в этом разберитесь. Например, ОРВИ характеризируется в основном насморком, болью в горле и
/или сухим кашлем, общей слабостью организма, возможным увеличением лимфоузлов. Для лактостаза характерны появившиеся уплотнения
в груди, которые можно прощупать, и боли в этих местах, покраснения кожи груди, пониженное давление и общая слабость.
Мастит сопровождается теми же симптомами, что и лактостаз, но отличить одно от другого помогут и другие симптомы мастита: очень высокая
температура (выше 39 градусов), образование на груди мягких участков, при надавливании на грудь в ней могут оставаться вмятины.
Признаки отравления, полагаем, вам уже знакомы. Тут к повышенной температуре прибавляются еще тошнота и рвота, боли в животе, диарея,
головная боль, бледность кожи, сонливость, обмороки и т. д.
Вышеперечисленные симптомы помогут вам сузить круг подозрений, но для того, чтобы определить заболевание точно, необходимо обратиться к специалисту.
Только он имеет право назначать вам способы лечения. Обязательно сообщите лечащему врачу, что вы кормите грудью: тогда он будет ориентироваться на то,
чтобы назначать вам как можно более безвредные препараты.
Однако в случае, если температура уже достаточно высока, а дожидаться врача нет времени, нужно знать, какие препараты можно принимать в период
лактации, а от каких лучше воздержаться. Принимать ацетилсалициловую кислоту, или же аспирин, настоятельно не рекомендуем – у детей, а особенно,
у таких маленьких, он может вызвать очень опасную реакцию, иногда даже с летальным исходом. Достойными заменителями этого жаропонижающего
являются ибупрофен и парацетамол. Оба эти лекарственные вещества не только продаются под собственным названием, но и входят в состав многих
других жаропонижающих средств. На основе парацетамола, к примеру, в аптеке можно приобрести «Панадол» и «Тайленол», а на основе ибупрофена –
«Адвил», «Бруфен» и «Нурофен». И парацетамол, и ибупрофен обладают также болеутоляющими и антивоспалительными свойствами.
В период грудного вскармливания нужно быть особо бдительными с дозировкой. Любое жаропонижающее необходимо принимать не более 4 раз в день по 1 таблетке.
Курс такого лечения должен быть минимальным – не более 3-х дней. Если за этот период температура окончательно не спала, необходимо пройти повторное
обследование: возможно, причина повышенной температуры иная, нежели сначала определил врач, и лечение тоже необходимо другое. Не стоит длительное
время «сидеть» на вышеупомянутых парацетамоле и ибупрофене: в больших количествах они отрицательно влияют на работу печени.
Если температура поднялась не сильно – до 38-38. 5 градусов – то можете попробовать «сбить» ее народными средствами. Самым простым и доступным средством
понижения температуры является мед – разбавьте в стакане теплой воды 1 ст. л. меда. Хорошо помогают настои из клюквы, брусники, малины. Также хорошо понижает
температуру и крапива: залейте столовую ложку сухих листьев крапивы стаканом кипятка, и настаивайте (желательно в термосе, чтобы вода не остывала) в течение часа.
Принимайте такой лечебный напиток 4 раза в день – обязательно станет легче.
Температура после родов
Температура после родов – жалоба, с которой может посетить врача любая женщина, которая прошла через этот нелегкий, но такой важный процесс.
В конце концов, беременность и сам процесс родов – физиологические, но очень энергозатратные процессы.
Если женщина недоедает, недостаточно отдыхает, испытывает сильный стресс, у нее вполне может отмечаться подъем температуры.
Может ли быть температуры после родов, интересуются пациентки у своих врачей, и когда стоит бить тревогу.
Можно ли сбивать завысившиеся показатели и, если да, как это делать правильно?
Причины температуры после родов
Почему поднимается температура после родов – популярный вопрос, который можно услышать от женщин.
Чаще всего основная причина – это какой-либо инфекционный процесс, с которым организм вынужден бороться.
Важно помнить о том, что инфекция может быть как довольно серьезной, так и эпизодической.
Способствуют подъему показателей обычно:
Врачи отдельно выделяют ряд причин, которые наиболее часто обуславливают подъем температуры.
Температура после родов: связь с грудными железами
Температура 37 после родов и более высокие показатели – это частое следствие застойных явлений в грудных железах.
Сталкивается с ними большое числе представительниц прекрасного пола.
Особенно часто проблемы появляются, если не удается наладить грудное вскармливание.
Или ребенок не способен по каким-либо причинам пить грудное молоко.
Застой молока называют лактостазом.
При нем регистрируется подъем температуры после родов через неделю, иногда через 8-10 дней.
Объясняется он тем, что молоко застаивается в грудных железах.
В нем начинает размножаться патогенная микрофлора, что и приводит к негативным симптомам.
Если лечением болезни не заняться, она может перейти в мастит.
Он весьма опасен для женщины, а в особенно запущенных случаях может потребовать хирургической коррекции.
Температура после родов: воспалительные явления в малом тазу
Частые причины температуры после родов – это воспалительные явления в малом тазу.
Они могут сопровождать как нормальные роды, так и роды с хирургическим вспоможением.
Поражаться воспалением могут матка, цервикальный канал, влагалище, полость самого малого таза.
Чаще всего диагностируется эндометрит (воспалительный процесс в эндометрии матки).
Заболевание сопровождается жалобами на плохое самочувствие, женщины жалуются на болезненность в нижней части живота.
При данном заболевании может регистрироваться высокая температура после родов (38-39º, а иногда и более).
Выраженность подъема зависит от того, насколько сильно распространен патологический процесс.
В некоторых случаях у женщин регистрируется пельвиоперитонит – опасное для здоровья и жизни состояние.
В этом случае воспаление затрагивает пространство вокруг матки.
Эта патология сопровождается сильными болями, высокой температурой.
В ряде случаев может регистрироваться нарушение мочеотделения и дефекации.
Температура после родов и болезни венозной системы нижних конечностей
Часто представительницы прекрасного пола в период беременности сталкиваются с варикозным расширением вен нижних конечностей.
Врачи объясняют появление этого заболевания очень просто.
Из-за процесса вынашивания плода увеличивается нагрузка на ноги.
Но при этом снижается интенсивность их кровоснабжения, а также происходит застой венозной крови в нижних отделах тела.
В результате вены, чтобы скомпенсировать отклонение, вынуждены расширяться.
Варикоз может осложняться таким заболеванием после рождения ребенка, как тромбофлебит.
При данной болезни жалобы могут быть как довольно четкими.
Так и вовсе отсутствовать, поэтому стоит проявить особую настороженность.
Редко отмечается подъем температурных показателей более 37º.
Повышенная температура после родов
рассказывает врач гинеколог
Гаряева Ирина Владимировна
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем гинекологом
Гаряевой Ириной Владимировной
| Наименование | Срок | Цена |
|---|---|---|
| Прием гинеколога с осмотром на кресле | 1200.00 руб. |
Температура при воспалительных процессах в наружных половых органах после родов
Воспалительные процессы в наружных половых органах диагностируются в основном в тех областях, где производилось их сшивание.
При этом не имеет значение, является ли разрыв средством родовой травмы или это целенаправленный разрез, чтобы облегчить роды.
В некоторых случаях воспалительный процесс связывают с негативной реакцией на шовный материал.
Также причинами могут быть игнорирование правил асептики и антисептики, неправильный уход в послеродовом периоде, неверное сопоставление тканей.
Клинические признаки могут развиваться очень медленно.
Иногда температура через месяц после родов только-только появляется впервые, как и другие симптомы, свидетельствующие о воспалительной реакции.
Температура при других возможных инфекциях после родов
Если болит грудь и температура после родов, то все довольно понятно.
Можно предположить развивающийся или уже развившийся лактостаз.
Но бывает ли так, что показатели поднимаются без других очевидных для диагностики симптомов, интересуются женщины.
Да, такое вполне возможно.
Например, снижение иммунитета, характерное для любой представительницы прекрасного пола в послеродовой период.
Оно может приводить к гиперреактивной реакции на любой даже слабый воспалительный процесс.
В некоторых случаях в этот непростой период регистрируется обострение хронических инфекций.
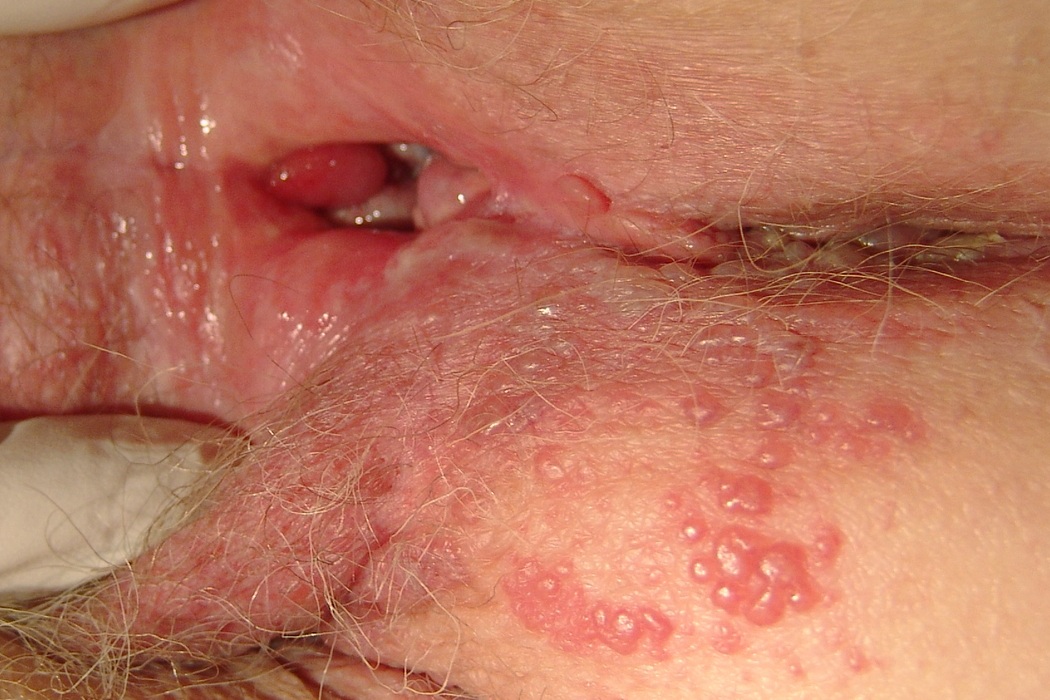
Например, может напомнить о себе герпес, появление высыпаний при котором может сопровождаться гипертермической реакцией.
Также стоит помнить об острых респираторных вирусных инфекциях.
Заражение которыми тоже не исключено из-за снижения иммунитета.
С настороженностью отнестись к своему здоровью рекомендуется тем роженицам, которые еще до беременности страдали от различных воспалительных болезней почек.
Например, обострение пиелонефрита после появления ребенка на свет, может приводить к гипертермии.
При этом у женщины могут наблюдаться ухудшение общего самочувствия, болезненность в поясничной зоне.
Температура после родов: когда отклонение считать нормой
Какая должна быть температура после родов – распространенный вопрос, звучащий в кабинете врачей.
Всегда ли нужно считать гипертермию признаком патологии, спрашивают женщины.
Важно иметь в виду, что оценка гипертермии должна быть индивидуальной в каждом случае.
Обычно врачи рекомендуют не слишком беспокоиться, если наблюдался единичный подъем температуры до 37-38º, который длится 1-2 дня.
Если же температура поднимается выше и определяется, как стойкая – это один из явных признаков необходимости посетить врача!
Важно помнить о том, что к врачу нужно обратиться даже в том случае, если температура не сопровождается никакими другими жалобами.
Одно ее наличие в течение продолжительного промежутка времени должно вызывать настороженность.
Как избавиться от повышения температуры и можно ли это делать после родов
Что делать, если температура после родов беспокоит представительницу прекрасного пола, интересуются женщины у своих лечащих врачей.
Подход в каждом случае должен быть индивидуальным, как и решение о том, стоит ли сбивать температурные показатели.
В большинстве случаев, если показатель не поднимается выше отметки в 37,5º, рекомендуется не предпринимать никаких мер.
Объясняется это тем, что сбивание гипертермии в этом случае только ослабляет силы организма, направляемые на борьбу с инфекцией.
То есть организм не может полноценно бороться с патогенами.
С другой стороны, некоторые представительницы прекрасного пола чувствуют себя очень плохо даже при незначительном подъеме.
И в этом случае рекомендуется предпринять меры, чтобы облегчить их состояние.
Если состояние женщина оценивает, как нормальное, то температура после родов даже в 38º может не сбиваться.
Какими препаратами может пользоваться женщина, чтобы облегчить свое состояние, интересуются пациентки.
Все зависит от того, поддерживается ли лактация.
Если принято решение по каким-либо причинам отказаться от кормления грудью, значит, использоваться могут любые средства, которые помогут избавиться от температуры.
Если же пациентка планирует продолжать грудное вскармливание, она оказывается в более сложной ситуации.
Препаратов, которые не попадут в молоко и не навредят малышу, не так уж и много.
В первую очередь стоит иметь в домашней аптечке Парацетамол или Ибупрофен.
Эти препараты безопасны как для кормящей матери, так и для ее малыша.
Аспирин и анальгин, несмотря на их популярность, лучше исключить.
Эти препараты могут нанести здоровью ребенка непоправимый ущерб.
Все порошки, которые предназначены для снижения температуры и борьбы с ОРВИ, рекомендуется исключить.
Во-первых, многие из них содержат вредные для ребенка красители, способные спровоцировать аллергическую реакцию.
Во-вторых, не все они безопасны для ребенка, если мать поддерживает грудное вскармливание.
Температура в послеродовом периоде – состояние, которое в каждом отдельном случае должно оценивать индивидуально.
Если пациентка считает, что есть угроза для нее самой или ее малыша, ей рекомендуется все же посетить врача и получить консультацию относительно опасности ее состояния и дальнейшего лечения.
Учитывая ослабленный иммунитет, перестраховка не будет лишней!
Если после родов вас беспокоит температура, обращайтесь к грамотным гинекологам нашего медицинского центра.