Практические рекомендации по лечению запора
Запор – третий по частоте симптом в паллиативной помощи после боли и анорексии. Предлагаем специалистам ознакомиться с памяткой по лечению запора у паллиативных больных, подготовленной фондом «Вера». Скачать памятку в формате pdf можно в конце статьи.
Определение
Запор – это нерегулярный и затрудненный пассаж твердых каловых масс по кишечнику или редкое отхождение малого количества твердого стула (менее 3 раз в неделю), ощущение неполного опорожнения кишечника или отхождение стула реже, чем было в норме у данного пациента до болезни.
Факт наличия запора определяется самим пациентом. Отхождение стула не должно быть обязательно ежедневным. Если стул мягкий и отходит без затруднений один раз в 2–3 дня, это можно считать нормой. Запор – третий по частоте симптом в паллиативной помощи после боли и анорексии. Частота возникновения запоров у онкологических больных колеблется от 32% до 87%, в случае приема опиоидов – 90%.
Цель всех мероприятий – профилактика запоров, а в случае их возникновения – правильное лечение.
Причины возникновения запоров
Органические факторы
● Опиоиды:
В случае высокой вероятности выраженного запора (соответствующий анамнез) предпочтительно выбирать опиоиды с меньшим влиянием на кишечник (например, Таргин).
● Другие медикаментозные средства: антациды, противорвотные (5-НТ3 антагонисты), диуретики, препараты железа, кальция.
● Метаболические нарушения: дегидратация (лихорадка, рвота, полиурия, недостаточное питье), гиперкальциемия, гипокалиемия, уремия, гипотиреоидоз, диабет.
● Неврологические нарушения: опухоли головного мозга, поражения на уровне спинального тракта, инфильтрация крестцовых нервов, вегетативные нарушения (первичные, такие как болезнь Паркинсона, множественный склероз, болезнь двигательных нейронов, или вторичные, связанные с онкологическим заболеванием).
● Структурные нарушения: опухолевые массы в малом тазу, пострадиационный фиброз, геморрой, анальные трещины, перианальный абсцесс.
Функциональные факторы
Последствия запора
Оценка/Анамнез
При сборе анамнеза, поскольку разговор затрагивает очень интимную сферу, необходимо предварительно расположить пациента к беседе. Следует обратить внимание на факторы, представленные в таблице 1.
Клинический осмотр
Обследование живота:
Пальцевое исследование прямой кишки:
Дополнительные методы обследования (в случае достаточно стабильного состояния и долгосрочного прогноза жизни):
Профилактика
Личное пространство
Для лежачих пациентов ‒ приподнимать изголовье кровати, положение на левом боку с прижатыми к животу коленями может облегчить отхождение стула.
В последние дни жизни нужно взвешивать необходимость и нагрузку для пациента при попытках получить регулярно стул. Решение принимается индивидуально, освобождение кишечника может утратить приоритетность по сравнению с купированием других симптомов.
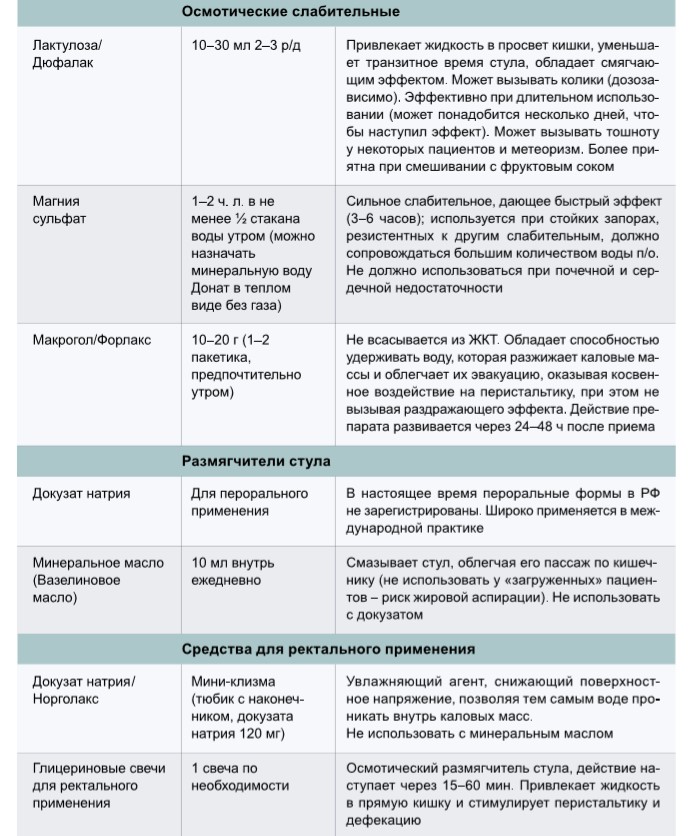
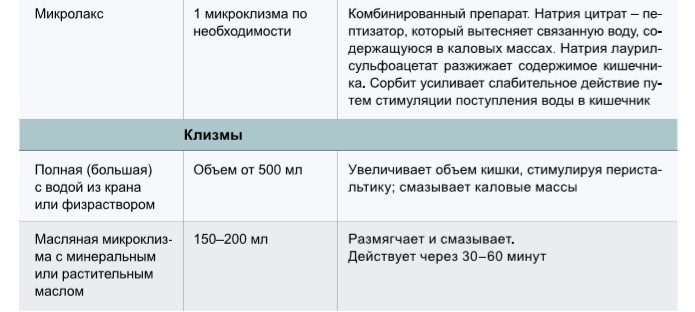
Медикаментозное лечение запора
Рекомендуемые мероприятия для лечения запоров при различных клинических проявлениях данного состояния представлены в таблице 2, характеристики и особенности применения лекарственных препаратов для лечения запоров – в таблице 3.
Многие слабительные, принимаемые внутрь, ректальные свечи и клизмы имеют одинаковые побочные эффекты – спазмы, колики, метеоризм, тошнота и диарея, – степень выраженности которых можно уменьшить, титруя дозу.
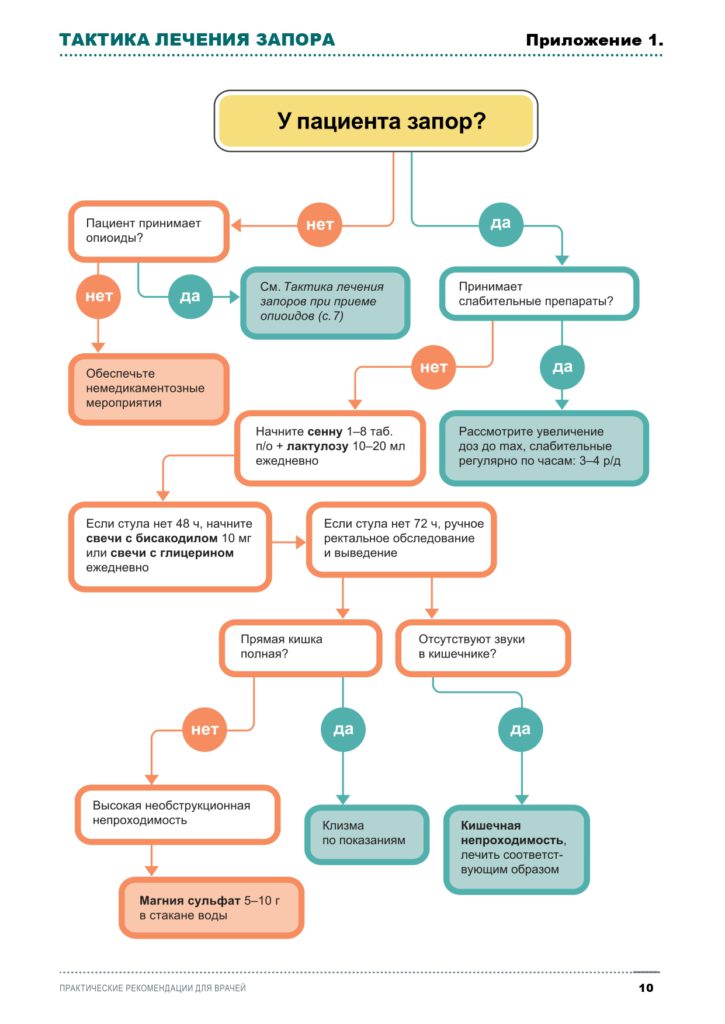
Тактика лечения запоров (см.Приложение 1)
При приеме опиоидов:
При запоре в отсутствии приема опиоидов:
При запоре, сопровождающемся признаками кишечной непроходимости:
При колостоме:
При параплегии:
Благодарим за помощь в подготовке материалов Артыкову О.В. (руководителя филиала «Хоспис «Зеленоград» ГБУЗ ЦПП ДЗМ), Крюкова А. В. (клинического фармаколога ГБУЗ ЦПП ДЗМ).
Список источников
1. Хронический болевой синдром (ХБС) у взрослых пациентов, нуждающихся в паллиативной медицинской помощи, 2016, МКБ 10: R52.1/ R52.2.
2. Introducing Palliative Care Fifth Edition. Editors Twycross R., Wilcock A., 2016.
3. Hospice and Palliative Care Training for Physicians. Unipac Self-Study Program, 2008.
4. Lanarkshire Palliative Care Guidelines, 2012.
5. ProCare HospiceCare. Hospice Medication Utilization Guidelines. Eds. S. Shah, M. Madison. www.ProCareHospiceCare.com.
6. Larkin P.J. The management of constipation in palliative care: clinical practice recommendations. Palliative Medicine, 2008; 22: 796–807.
7. Constipation Symptoms in Adults with Cancer. Cancer Care. Ontario, 2012.
Скачать памятку «Запор в паллиативной помощи» в формате pdf можно здесь:
Запоры у пожилых людей
К сожалению, проблема запора сегодня является чрезвычайно актуальной в гастроэнтерологии. Согласно оценкам экспертов, в развитых странах количество людей в возрасте старше 60 лет, страдающих запорами различной степени выраженности, составляет около 60%. *
Количество просмотров: 93 332
Дата последнего обновления: 16.11.2021 г.
Среднее время прочтения: 7 минут
Запор может причинять немало неудобств и ограничивать активность, снижая качество жизни человека. Именно поэтому так важно найти мягкое слабительное средство от запоров для пожилых людей, которое помогает избавиться от неприятных симптомов.
Симптомы запоров у пожилых людей
Запором называется нарушение функции кишечника, которое проявляется следующими признаками:
Стоит помнить, что нормальные показатели частоты дефекации у людей индивидуальны, и, если человек ходит в туалет достаточно редко, но это не причиняет ему дискомфорта и не оставляет ощущения неполного опорожнения кишечника, возможно, о запоре говорить преждевременно.
Виды запоров у пожилых людей
По характеру течения различают следующие виды запоров:
Острые. Эти запоры у пожилых людей возникают эпизодически, длятся в течение непродолжительного времени и обусловлены следующими причинами:
Хронические. Это запоры у пожилых людей, которые наблюдаются регулярно в течение определенного продолжительного промежутка времени. Хронические запоры у людей преклонного возраста встречаются намного чаще острых. В последнее время хронический запор не без основания считают самостоятельным заболеванием, однако часто он бывает и симптомом других патологий желудочно-кишечного тракта.
В 2006 году международная группа экспертов определила, по каким признакам диагностировать хронический запор у взрослых, составив так называемые «Римские критерии-III». ***
О хроническом запоре допустимо говорить, если в течение по меньшей мере 3 месяцев за последний год наблюдаются хотя бы 2 из указанных симптомов.
Причины длительных запоров в пожилом возрасте
Снижение тонуса мускулатуры. Ухудшение перистальтики кишечника может быть вызвано возрастным изменением обмена веществ и ограничением физической активности.
Несбалансированный рацион питания. Возникновение запоров у пожилых людей может быть связано с употреблением бедной клетчаткой легкоусвояемой пищи.
Изменение в работе желез внутренней секреции. Так называемый эндокринный запор в пожилом возрасте провоцируется такими состояниями и заболеваниями, как климакс, микседема, сахарный диабет, гиперпаратиреоз и другими, связанными с избытком или недостатком определенных гормонов.
Заболевания прямой кишки и анальной области. Часто слабительное пожилым людям требуется при опухолях прямой кишки, трещинах анального отверстия, геморрое.
Профилактика запоров у пожилых людей
Для профилактики запоров у пожилых людей обычно требуется внимательно следить за рационом питания, режимом питья, а также заниматься физическими упражнениями и дыхательной гимнастикой. Простейшим слабительным средством от запора для пожилых людей является клетчатка – пищевые волокна, которые содержатся во многих продуктах: свежих овощах и фруктах, отрубях, цельнозерновом хлебе и др. Вода разжижает каловые массы, облегчает дефекацию. Поддержание тонуса мышц также позволяет предотвратить ухудшение перистальтики кишечника.
Лечение запоров у пожилых людей
Многие не обращают достаточного внимания на проблемы со стулом и предпочитают бороться с ними исключительно с помощью слабительных средств. Но для достоверной диагностики запора у пожилых людей и выработки тактики комплексной терапии рекомендуется обратиться к специалисту. Для решения проблемы запоров следует в первую очередь бороться с причинами нарушения процесса опорожнения кишечника. При этом терапия включает не только прием слабительных средств для устранения симптомов, но также изменение образа жизни человека, его рациона питания, применение некоторых других лекарственных препаратов для лечения сопутствующих заболеваний и нарушений. Кроме того, возможно понадобится проведение физиотерапевтических процедур с учетом противопоказаний. Все перечисленные мероприятия, включая прием слабительных, должны назначаться лечащим врачом, который сможет оценить состояние здоровья пациента.
Слабительные средства для устранения запоров
В качестве первой помощи при запорах зачастую назначают мягкие слабительные средства для пожилых людей. Они позволяют избавиться от неприятных ощущений и тянущих болей, возникающих из-за проблем со стулом. Существующие слабительные, как правило, содержат следующие компоненты, которые позволяют бороться с запорами:
Устранение симптомов запора с помощью препарата МИКРОЛАКС ®
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
* Златкина А.Н. Лечение хронических болезней органов пищеварения. М., 1994. 350 с.; Kamm M.A., Lennard-Jones J.E. Constipation. Petersfield UK, Bristol, USA. 1994. (Камм М.А., Леннард-Джонс Дж.Е. Запор. Питерсфилд, Великобритания, Бристоль, США. 1994.)
** А.И. Хавкин. Хронические запоры у детей: принципы терапии, Детский доктор, 2000, №5.
Проблемы диагностики и терапии запоров у пациентов пожилого и старческого возраста в многопрофильном стационаре
Рассмотрены подходы к лечению запоров у пожилых больных, представлены средства для лечения запоров. Сохранение связанных с запором жалоб несмотря на применение одного или нескольких слабительных является показанием для назначения прукалоприда. Приведены к
Approaches to the treatment of constipations in elderly patients are examined, means for constipations treatment are represented. Retention of constipation-related complaints in spite of the application of one or several anti-constipation purgative is an indication for prukaloprid prescription. Clinical examples are given.
Согласно Римским критериям III, запор рассматривается как комплекс симптомов, которые появились не менее 6 месяцев назад и наблюдаются в течение последних 3 месяцев. Отмечают следующие ключевые моменты:
1. Выявляются не менее двух жалоб из нижеперечисленных:
2. Самостоятельный стул редко возможен без использования слабительных.
3. Недостаточно критериев для диагностики синдрома раздраженного кишечника [1].
Распространенность запоров cреди лиц старше 60 лет составляет от 30% до 60%, достигая 80% среди пациентов с ограничением физической активности [2]. Среди лиц пожилого возраста, зависимых от ухода, до 74% нуждаются в ежедневном приеме слабительных [3]. В нашей практике жалобы на запор редко являются основными и ведущими, чаще они сопутствуют симптомам заболевания, послужившего поводом для госпитализации. В этой связи вопросы, связанные с нарушением опорожнения кишечника, часто поднимаются при консультировании гериатром хирургических и неврологических пациентов.
Причинами запоров у пожилых зачастую являются сокращение объема потребляемой пищи и уменьшение подвижности пациента, сопутствующие заболевания, аноректальная дисфункция, побочные эффекты лекарственной терапии. Возрастные изменения толстой кишки характеризуются дегенерацией эфферентных парасимпатических нейронов наряду с сохранением функции их симпатических антагонистов, что приводит к снижению моторной активности кишечника [4]. Затруднять и усложнять диагностику нарушений опорожнения кишечника у пожилых больных в стационаре могут следующие особенности:
1. Неполное соответствие жалоб больного Римским критериям. Пациенты могут характеризовать запор как необходимость напряжения при дефекации, наличие «овечьего» кала, невозможность дефекации, когда в этом возникает потребность, либо редкую дефекацию, не соответствующую критериям по срокам и частоте. Эти и другие симптомы хотя и не являются критериями запора, однако близки к ним по концепции и, вероятно, найдут свою интерпретацию в последующих пересмотрах критериев диагностики.гастроэнтер
2. Сложность сбора анамнеза у лиц пожилого возраста. Когнитивный дефицит у больных данной группы часто не позволяет оценить частоту и характер дефекации, а также диету в период, предшествующий госпитализации. Данный факт тем не менее требует подробного и внимательного анализа симптомов, в том числе с использованием ближайшего социального окружения пациента.
3. Диагностические сложности при разграничении первичного и вторичного запора. Инструментальные исследования для дифференциальной диагностики запоров (фиброколоноскопия, пассаж рентгеноконтрастного вещества по толстой кишке) зачастую трудно выполнимы для лиц пожилого и старческого возраста и противопоказаны при декомпенсации хронических заболеваний. Тем не менее анемия, снижение массы тела, анальное кровотечение и/или положительный анализ кала на скрытую кровь, внезапное изменение характера дефекации и выхода кала, в том числе внезапно появившийся запор у пожилого больного требуют обязательного дообследования.
4. Ограниченные материально-технические возможности стационаров. Дообследование важно в отношении пожилых больных с неустановленной причиной нарушения опорожнения кишечника или неэффективностью симптоматической терапии. Однако рекомендуемые экспертами Всемирной организации гастроэнтерологов (World Gastroenterology Organisation, WGO/OMGE) методы для диагностики запора диссинергического генеза, такие как аноректальная манометрия, радионуклидные исследования толстокишечного транзита, не внедрены повсеместно в работе стационаров России.
Подходы к лечению запоров у пожилых больных
Лечебные мероприятия в отношении обстипационного синдрома у лиц старшей возрастной группы включают диету, соблюдение водного режима, поддержание физической активности и терапию слабительными. Оценку их эффективности целесообразно проводить, также используя критерии Римского консенсуса.
Диета
Согласно мнению экспертов, пожилые пациенты нуждаются в приеме пищи с высоким содержанием пищевых волокон. Результатов в лечении удается достичь у больных, получающих не менее 30 грамм клетчатки в сутки [5]. Ограниченная способность к передвижению, финансовые проблемы и анорексия у лиц пожилого возраста приводят к снижению калорийности и объема потребляемой пищи, провоцируя развитие запоров [6]. Нарушение пережевывания пищи требует назначения механически и химически щадящего стола, что снижает двигательную активность толстой кишки. Следует добавлять в рацион пациентов продукты, богатые пищевыми волокнами, например, пищевые отруби, морскую капусту, кукурузу, овсяную, перловую, гречневую каши, сырые овощи, фрукты и сухофрукты; особенно полезны чернослив, курага, бананы, яблоки [7]. Насыщать рацион дополнительной клетчаткой необходимо постепенно, чтобы не провоцировать избыточное газообразование. Безопасной скоростью повышения содержания пищевых волокон в диете пожилого больного является 5 г в неделю [8]. Для тяжелых и ослабленных больных, по нашим наблюдениям, наиболее важен контроль за количеством съеденной пищи. Снижение способности к самостоятельному питанию требует привлечения дополнительного персонала или родственников, такая мера может решить проблемы нарушения опорожнения кишечника до назначения лекарственных средств.
Адекватная гидратация и физические упражнения
Достаточный объем потребляемой жидкости имеет важное значение для регуляции стулообразования. При этом в ряде исследований не выявлено значимых отличий между частотой стула и объемом дополнительно принимаемой жидкости [9]. Подсчет количества выпитой и выделенной жидкости может быть затруднен снижением слуха и зрения, когнитивными нарушениями у пациента. Проблемой является ограничение объема потребляемой жидкости у больных сердечной недостаточностью и хронической болезнью почек. Представляется оптимальным получение пожилым больным не менее 1500 мл жидкости за сутки, включая как выпитую, так и введенную внутривенно [10]. Равномерное распределение этого количества в течение дня (например, прием стакана воды после пробуждения и каждого приема пищи) делает эту задачу выполнимой.
Физическая нагрузка также препятствует констипации — у лежачих пожилых больных запор встречается в 3 раза чаще [11]. Большое значение имеет и степень мышечной активности — частота пропульсивных волн кишки прямо зависит от интенсивности нагрузки [12]. Оптимальным для пациентов без двигательных нарушений является посещение туалета 2 раза в день через 30 минут после приема пищи. Сложностью в этом способе поддержания гастрокишечного рефлекса является необходимость тужиться в пределах 5 минут, что противопоказано пожилым пациентам, перенесшим оперативные вмешательства, нарушение мозгового кровообращения, имеющим сердечно-сосудистую патологию. Хороший эффект в отношении констипации демонстрирует физическая нагрузка с привлечением специалистов лечебной физкультуры, способных адекватно рассчитать функциональные возможности больного.
Прием слабительных
К сожалению, лечение нарушений опорожнения кишечника у пожилых пациентов во многом является эмпирическим. Несмотря на необходимость использования немедикаментозных средств в лечении запоров нередко ведущим методом становится назначение слабительных. Выбор слабительного у лиц старшего возраста опирается на анамнез заболевания, наличие сопутствующей патологии, учет побочных эффектов, потенциальное лекарственное взаимодействие и стоимость лечения с учетом его вероятно пожизненного характера.
Проблемными точками такой терапии являются следующие факторы:
Характеристика групп средств для лечения запоров
Препараты, увеличивающие объем каловых масс
Часто применяемые препараты этой группы — лекарственные средства на основе псиллиума, задерживающие воду в просвете кишки. Псиллиум эффективен у 37% пожилых больных, характеризуется хорошей переносимостью и подходит для долговременного применения [13]. Однако зависимость эффекта от объема жидкости, часто возникающее вздутие живота и диспептические явления, неудовлетворенность эффектом слабительного ограничивают применение таких средств.
Осмотические слабительные
Представителями этой группы являются лактулоза и реже используемое в России синтетическое вещество полиэтиленгликоль. Лактулоза находит широкое применение при оказании стационарной помощи пожилым пациентам. Обладает удобным с точки зрения подбора дозозависимым эффектом и безопасностью при длительном приеме, делая препарат перспективным для продолжения лечения на амбулаторном этапе. Из недостатков можно выделить часто возникающие в начале лечения тошноту, вздутие живота и метеоризм. Терапия лактулозой, по данным литературных источников, эффективна в отношении увеличения частоты стула в 47,8% случаев [14].
Смягчающие средства, клизмы
Облегчая проникновение воды в каловые массы, свечи с глицерином и клизмы с докузатом натрия относятся к относительно слабым стимуляторам дефекации. Их использование перспективно для лежачих больных и пожилых пациентов, перенесших инфаркт миокарда. Очистительные клизмы — важная «стартовая» процедура лечения нарушений опорожнения, не рекомендуемая для использования постоянно или чаще 1 раза в 3 суток. В качестве основы клизм используется вода, хорошим эффектом обладают клизмы с растительными маслами, лактулозой. Использование фосфата натрия, гипертонических клизм у пожилых пациентов ограничено из-за возможных электролитных нарушений, местного раздражающего действия на слизистую оболочку.
Стимулирующие слабительные
Свечи с бисакодилом, пикосульфат натрия (производные дифенилметана) и препараты сенны (антрахиноны) широко используются среди лиц старшей возрастной группы. Стимуляторы дефекации — препараты выбора при необходимости безотлагательного восстановления опорожнения толстой кишки. В этой группе хотелось бы выделить пикосульфат натрия из-за возможности титрования дозировки его капельной формы. Удобство применения, ценовая доступность, хороший ответ на лечение антрахинонами нивелируются побочными эффектами в виде дегенерации сплетений мышечного слоя и присоединением синдрома «ленивой кишки». В группах пациентов, принимавших как препараты сенны, так и производных дифенилметана, статистически чаще наблюдалось развитие онкопатологии мочевыводящих путей [15]. Антрахиноны небезопасны для лиц старшего возраста из-за гиперпластического и канцерогенного действия на слизистую оболочку толстой кишки, риск заболевания нарастает пропорционально длительности приема [16]. Необходимо отметить, что в состав биологически активных добавок растительного происхождения со слабительным действием, рассматриваемых пожилыми больными как безопасная альтернатива синтетическим лекарственным средствам, обычно включены антрахиноны.
Агонисты рецепторов серотонина 4 типа
Механизм действия агонистов 5-НТ4-рецепторов серотонина основан на селективном воздействии на подтип серотониновых рецепторов толстой кишки, активация которых обеспечивает естественную перистальтику. На российском и мировом рынках группу представляет прукалоприд (Резолор), выпускаемый в дозировке 1 и 2 мг. Достоинствами препарата являются возможность достижения быстрого эффекта в день назначения, удобство приема, отсутствие привыкания. Эффект энтерокинетика менее зависим от объема выпитой жидкости и приема клетчатки, что крайне важно для пациентов старшей возрастной группы. Побочные эффекты в виде головной боли, диареи, боли в животе, как правило, не выражены и нивелируются в течение первых дней приема, следовательно, подобрать дозу и отследить нежелательные эффекты препарата возможно в ходе даже краткосрочной госпитализации. Лечение прукалопридом способно не только увеличивать частоту стула у пациентов, но и устранять широкий круг симптомов запора. В связи с вышесказанным препарат рекомендован при неудовлетворенности эффектом ранее применяемых слабительных (рис.).
Клинические примеры
В качестве примеров хотелось бы представить несколько случаев из практики.
Клинический пример 1. Пациентка П., 65 лет, предъявляет жалобы на боли, ограничение движений в правом коленном суставе, затрудненное опорожнение кишечника с частотой 1 раз в 3–4 дня на фоне приема слабительных (тип 1–2 по Бристольской шкале), отхождение которого всегда требует сильного напряжения, вздутие живота начиная со второго дня после дефекации, проходящее только при отхождении стула.
Больная страдает деформирующим остеоартрозом правого коленного сустава, поступила для планового эндопротезирования. Сопутствующие заболевания: гипертоническая болезнь II стадии, степень артериальной гипертензии 2, риск 2 (умеренный). Ожирение I степени. Постоянно получает индапамид и периндоприл. Запоры беспокоят более 20 лет, последний год использует препараты сенны, лактулозы, свечи с бисакодилом. Отмечает ухудшение опорожнения кишечника за последний год, что связывает с ограничением подвижности на фоне прогрессирования заболевания коленного сустава.
Результаты обследования: объективно — ожирение I степени (индекс массы тела (ИМТ) 32,4 кг/м 2 ). Общий анализ крови, мочи — без особенностей, электрокардиограмма (ЭКГ) — признаки гипертрофии левого желудочка, ритм синусовый. Биохимический анализ крови — повышение уровня холестерина. Гормоны щитовидной железы, тиреотропный гормон — в рамках референтных значений. В копрограмме — слизи нет, проба на скрытую кровь отрицательная. Физическая активность — передвигается с тростью, способность к уходу за собой сохранена.
По результатам обследования сложилось впечатление о наличии у больной первичного запора, отягощенного снижением физической активности. С учетом предстоящей на следующей день операции коррекции терапии запора не проводилось, рекомендована диета (стол 3), продолжение обычного для больной лечения (бисакодил + сенна), прием клетчатки дополнительно, поддержание водного режима. При повторной консультации через неделю после эндопротезирования — вздутие живота, наличие однократного стула только после клизмы с сохранением чувства неполной эвакуации. Назначен прукалоприд в дозе 1 мг по 1 таблетке 1 раз в день, начиная с 1-го дня приема установилась ежедневная дефекация (1–2 раза в сутки), регрессировали чувство неполной эвакуации и необходимость напряжения при дефекации. При контрольном визите через 14 дней согласно дневнику — стул 3–5 типа по Бристольской шкале, ежедневный, продолжен прием прукалоприда в дозе 1 мг в сутки, к приему дополнительных слабительных и других приемов по опорожнению кишечника больная не прибегает.
Клинический пример 2. Больная Т., 84 года, поступила в клинику с жалобами на снижение памяти, нарушение сна, слабость, эмоциональную лабильность, шаткость походки, снижение массы тела, отсутствие стула до 7 суток, купируемое приемом препаратов сенны; вздутие живота, боли разлитого ноющего характера при длительном отсутствии дефекации, ощущение неполного опорожнения кишечника, учащенные ночные мочеиспускания, боли в спине, связанные с переменой положения тела; неприятные давящие ощущения в глубине голеней, беспокоящие больную в ночное время. Постоянной лекарственной терапии не получает. Из анамнеза: ухудшение состояния больная связывает с переездом из деревни на постоянное проживание в город. На протяжении последних 15 лет отмечает урежение дефекаций до 1 раза в 5 дней, всегда сопровождаемое отхождением твердого (тип 1–2 по Бристольской шкале) кала.
В ходе обследования начата терапия лактулозой с прогрессирующим увеличением дозировки на фоне строгого соблюдения водного режима (потребление не менее 1,5 литров в сутки), диетой (стол 3). Результаты обследования: объективно — дефицит массы тела (ИМТ 18 кг/м 2 ). Физическая активность значительно снижена, способность к уходу за собой сохранена. Общий анализ крови — повышение скорости оседания эритроцитов (СОЭ) до 40 мм/ч, гипохромная анемия (гемоглобин 109 г/л). Биохимический анализ крови — незначительное снижение уровня белка, альбумина. Копрограмма, уровень тиреодных гормонов, онкомаркеры — без существенных отклонений от нормы. Фиброгастроскопия: без патологии. Фиброколоноскопия — дивертикулы (3) сигмовидной, слепой кишки. Спиральная компьютерная томография (СКТ) брюшной полости, малого таза — опухоль матки размером 4 × 6 см без признаков прорастания в окружающие ткани. Дивертикул мочевого пузыря размером 1,5 × 1,5 см. Общий анализ мочи — бактериурия, лекоцитурия. Возможными причинами развития запоров у данной пациентки являлись следующие факторы:
Проводимое лечение: анксиолитики, витамины группы В, уросептики, антагонисты NMDA-рецепторов. Несмотря на прием осмотических слабительных и диету, повышение физической активности больной, запор сохранялся. Отменена лактулоза, назначен прукалоприд в дозе 1 мг 1 раз в день. С первых суток приема отмечен положительный эффект в виде ежедневной дефекации (кал 3–5 типа по Бристольской шкале). Данный ритм дефекаций удерживался и через 1 месяц после выписки. В отношении онкозаболевания гинекологами избрана консервативная тактика лечения, больная взята под наблюдение.
Клинический пример 3. Пациентка З., 78 лет. Жалобы на невозможность отхождения стула без приема лекарственных средств и механической очистки прямой кишки, слабость, недомогание, нарушение сна. Кал твердый (1–2 тип по Бристольской шкале), отхождение болезненно. Страдает нарушением дефекации более 7 лет. Регулярно прибегает к механической очистке прямой кишки рукой. Из лекарственных средств — неэффективными признает препараты лактулозы, сенны, освобождения кишечника достигает приемом натрия пикосульфата (10 капель), прием которого сопровождается развитием диареи в течение последующих суток. Водный режим поддерживает, диетические методы коррекции запоров были неэффективны. Сопутствующие заболевания: хроническая обструктивная болезнь легких, эмфизематозный тип, стадия II, среднетяжелое течение, вне обострения, дыхательная недостаточность II cтепени. Ишемическая болезнь сердца, безболевая ишемия миокарда. Постоянная форма фибрилляции предсердий, тахисистолия. Хроническая сердечная недостаточность I степени, недостаточность кровообращения I степени. Мочекаменная болезнь. Конкремент левой почки, бессимптомное течение. Варикозная болезнь вен нижних конечностей. Хроническая венозная недостаточность II cтепени. Первичный (сенильный) остеопороз. Год назад перенесла перелом шейки правого бедра без смещения отломков. Постоянно получает будесонид и тиотропия бромид ингаляторно, бисопролол, периндоприл, антикоагулянт, колекальциферол и препараты кальция. Объективно: пациентка без когнитивных нарушений, со снижением способности ухода за собой (передвижение по квартире с помощью сиделки и ходунков). Результаты лабораторных и инструментальных исследований: общий анализ крови, мочи, кала, тиреотропный гормон, онкомаркеры — без значимых отклонений от нормы. Эхокардиография: без признаков декомпенсации сердечной недостаточности. Фиброколоноскопия: долихосигма, хронический геморрой, вне обострения.
Предполагаемые причины нарушения стулообразования:
Начата терапия прукалопридом в дозе 1 мг в сутки в течение 5 дней — отсутствие как эффекта, так и побочных явлений. Пациентка переведена на прием препарата в дозе 2 мг в сутки. С первого дня приема — установился ежедневный стул (4–6 тип по Бристольской шкале), сохранявшийся в течение месяца. В связи с продолжающимися эпизодами удаления больной кала из прямой кишки рукой и нарушением сна консультирована психотерапевтом, на фоне немедикаментозной терапии данные симптомы регрессировали.
Заключение
Таким образом, запор — это полиэтиологичное нарушение, широко распространенное среди пожилых пациентов многопрофильного стационара. Как верификация диагноза «запор», так и оценка эффективности его лечения проводится на основании Римских критериев III. Одним из ключевых моментов является дифференциальная диагностика между первичным и вторичным запором, однако в силу объективных обстоятельств установление причин констипации у лиц старшего возраста в пределах госпитализации может быть затруднено.
В качестве оптимального «стартового» препарата выбора для пациентов, сохраняющих способность ухода за собой, может быть псиллиум или лактулоза. Применение средств, размягчающих стул (глицериновые свечи, клизмы с докузатом натрия), оптимально подходит для начальной терапии лежачего пациента, перенесшего острую сердечно-сосудистую катастрофу, оперативное вмешательство. Ситуации, требующие экстренной нормализации опорожнения кишки, — повод для использования клизм, свечей с бисакодилом с последующим подбором слабительных для длительного приема с обязательной консультацией хирурга. Сохранение связанных с запором жалоб несмотря на применение одного или нескольких слабительных является показанием для назначения прукалоприда (Резолора). Отсутствие эффекта на этом этапе является показанием для дообследования, уточнения причин нарушений опорожнения кишки и пересмотра диагноза.
Литература
* ФБГУЗ Клиническая больница КБ № 122 им. Л. Г. Соколова ФМБА России,
Гериатрический центр передовых медицинских технологий,
** ФГБВОУ ВПО ВМА им. С. М. Кирова МО РФ, Москва





.gif)



