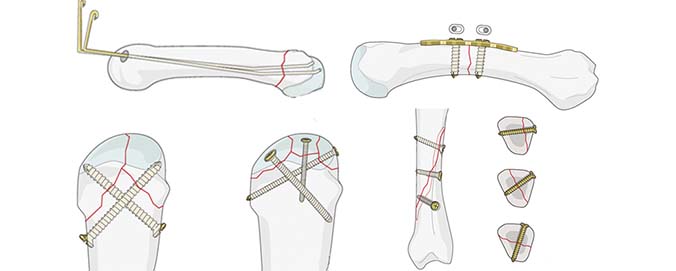
Особенности реабилитации после остеосинтеза бедренной кости, плечевой кости и голени
Реабилитация после остеосинтеза длится от 4 до 12 месяцев, в зависимости от типа и тяжести перелома, локализации травмы, способа проведения операции, возраста пациента и других факторов. Восстановительная программа разрабатывается индивидуально ортопедом-травматологом совместно с реабилитологом, а затем ее корректируют по мере прохождения. Предлагаем Вам подробно узнать о реабилитационных мероприятиях на различных суставах.
Восстановление после перенесенной операции состоит из нескольких этапов. Перед плановым остеосинтезом лечащий врач расскажет об особенностях реабилитации, а также необходимости покупки трости, костылей или ходунков.
Послеоперационный покой
Первый этап послеоперационного периода является самым ответственным. Для ускоренной реабилитации остеосинтеза голени, бедра или лодыжки, прооперированный сустав фиксируют с помощью гипса или жесткого ортеза. Нагрузка на поврежденный сустав должна быть умеренной.
Средняя продолжительность периода составляет 3-5 дней. В это время пациент испытывает боли в прооперированной зоне, возникают отечности конечности. Для купирования болевых ощущений назначаются обезболивающие препараты. Больному показан постельный или полупостельный режим, конечность должна быть приподнята. В некоторых случаях он может быть продлен до 14 дней.
Спустя 1-2 суток после хирургического вмешательства врач снимает вакуумный дренаж, а вместе с ним эвакуируется незначительное количество крови. Ее объем зависит от локализации травмы. Например, при реабилитации после остеосинтеза бедра – от 100 до 400 мл, плеча и предплечья – до 100 мл, голени – не более 200 мл. Вакуумное дренирование проводится для предупреждения гематом, которые могут спровоцировать воспаления и последующие осложнения операции.
В течение трех дней после операции проводятся перевязки, а с 4-го дня можно обрабатывать зону вмешательства пленкообразующими составами.
Сроки снятия швов зависят от травмированной области и динамики заживления послеоперационной раны. В большинстве случаев на верхних конечностях швы удаляются спустя 10 дней, на нижних – через 14 дней. Для фиксации положения конечности может быть наложена шина, позволяющая менять угол сгибания сустава. Чтобы избежать развития пневмонии, больному назначают дыхательную гимнастику и физические упражнения.
Мобилизационный период
Спустя 6-7 дней после операции боли стихают и могут не тревожить пациента при отсутствии нагрузок, а отеки значительно уменьшаются. На данном этапе реабилитация после остеосинтеза голени, бедренной кости и плечевой кости включает в себя ряд восстановительных и профилактических мероприятий:
Занятия в бассейне
В послеоперационный период пациентам показаны занятия в бассейнах. Их целью является:
Упражнения в воде выполняются намного легче, поскольку для движений прикладывается значительно меньше усилий. Обычно больные приступают к водной физкультуре на 5-ю неделю после операции. Занятия проводятся при температуре воды +32°C, один сеанс длится полчаса.
Положение больного и техника упражнений зависят от локализации травмы. Если был проведен остеосинтез плечевой кости, реабилитация предполагает стоячее положение, пациент заходит в воду по шею или грудь. После операции на голени или бедре нужно лежать на животе или спине, держаться на плаву помогает поручень. Для восстановления бедренной кости показана ходьба в воде.
Лечебная физкультура
При постельном режиме мышцы больного атрофируются и требуют разработки. Лечебная физкультура нацелена на улучшение кровообращения и трофики мышц. Данные мероприятия также помогают в профилактике болей, спровоцированных забиванием мышц. Это необходимо для хорошего сращивания костей.
На первом этапе ЛФК больному показаны следующие упражнения:
Комплекс дальнейших упражнений определяется индивидуально. Первые занятия проходят под контролем реабилитолога, со временем пациент сможет выполнять рекомендации самостоятельно в домашних условиях.
Лечебный массаж
Травмированный сустав массируется для лучшего кровообращения и снятия отеков. Сеансы массажа начинаются спустя несколько дней после операции. Первые процедуры очень щадящие, зону вмешательства просто поглаживают и постукивают пальцами. Поначалу массаж выполняет специалист по ЛФК. При реабилитации после остеосинтеза шейки бедра или в другой области нижней конечности, со временем пациент сможет выполнять манипуляции самостоятельно.
Физиотерапия
Физиотерапевтические процедуры не требуют активного участия пациентов. Им достаточно находиться в лежачем или сидячем положении. Комплекс методов и интенсивность мероприятий зависят от локализации перелома, типа металлоконструкции и динамики восстановления. При реабилитации могут быть назначены следующие процедуры:
Физиотерапия начинается с первых дней реабилитации остеосинтеза бедренной кости, лодыжки и суставов верхней конечности. По мере сращения костей, реабилитолог исключает и добавляет процедуры, нацеленные на восстановление определенных функций.
Многие пациенты перестают посещать сеансы физиотерапии после выписки из больницы. По их мнению, если врач отпустил домой, значит проблема решена и можно ждать полного сращения кости. В реальности процедуры очень важны. Они способствуют правильному срастанию костных тканей, помогают ускорить реабилитацию и предотвратить осложнения, связанные с хирургическим вмешательством и атрофией мышц.
Восстановительный период
К этому моменту больной уже обходится без костылей, ходунков или других вспомогательных и фиксирующих приспособлений. Функция конечности полностью восстановлена, но в повседневной жизни остается ряд ограничений. Поэтому пациенту назначаются специальные упражнения для заживления и ускоренной регенерации тканей. Кроме того, они направлены на восстановление координации движений, укрепление и наращивание мышечной массы. Например, после остеосинтеза плечевой кости реабилитация предполагает упражнения с эспандерами, мячами и другими спортивными снарядами.
При операции на нижней конечности показано постепенное увеличение нагрузки на ногу. Человек может прогуливаться во дворе, выходить в магазин и выполнять работу по дому, но без поднятия тяжестей. Параллельно пациент посещает сеансы массажа и физиопроцедуры.
После полной консолидации перелома врачи снимают металлоконструкции. При остеосинтезе шейки бедра реабилитация занимает до 18 месяцев, ключицы плеча и предплечья – до 12 месяцев. При сложном переломе или травмы после серьезного ДТП срок восстановления может быть увеличен.
Социальная реабилитация
Важную роль в послеоперационном периоде играет социально-бытовая реабилитация с помощью родственников. Они должны обеспечить уход за пациентом и оказывать моральную поддержку. Родственникам следует проявлять терпение, даже если просьбы больного кажутся абсурдными или слишком частыми. Важно понимать, что в такой нелегкий период человек хочет чувствовать заботу или ему слишком сложно выполнять, казалось бы, легкие действия.
Сложнее всего приходится тем, чьи родственники проходят реабилитацию после остеосинтеза бедра, лодыжки или другой зоны нижней конечности. В первые дни после таких операций больным сложно вставать из кровати, ходить, самостоятельно справлять естественные надобности и др. С переломом на верхних конечностях таких проблем не возникает.
Если у Вас остались вопросы или Вы хотите пройти лечение и реабилитацию после остеосинтеза бедренной кости, плечевой кости и голени, обращайтесь за помощью в клинику R+ Medical Network.
В нашем медицинском центре работают высококвалифицированные врачи:
Этапы реабилитации после операции остеосинтеза
Реабилитация после операции остеосинтеза делится на несколько условных периодов.
Послеоперационный покой (медицинская реабилитация)
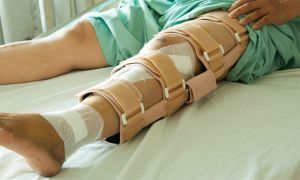
Полное снятие швов происходит: на верхних конечностях – через 8-10 дней, на нижних – через 12-14 дней. Чтобы придать нижней конечности функциональное положение, используют шины; они позволяют изменять угол сгибания колена, что предупреждает образование контрактур.
С первых суток после операции по остеосинтезу костей большое внимание уделяется профилактике пневмонии. С этой целью больному прописывают статическую дыхательную гимнастику, на 2-3 день добавляются физические упражнения:
Мобилизационный период
С 3-5 дня после операции вплоть до консолидации перелома, при удовлетворительном состоянии больного. При стабильно-функциональном остеосинтезе в этот период допустимы и даже желательны умеренно активные движения.
Обычно на 3-5 день пациент уже не испытывает болевых ощущений; отек к этому времени значительно уменьшается. На фоне положительной динамики в состоянии больного проводится его дальнейшая активизация, наращивание двигательного режима для оперированной конечности, включающее легкие упражнения, которые выполняются сначала осторожно, затем все более активно до возникновения слабой боли.
По прошествии 2-3 дней движения становятся активно-свободными и остаются таковыми до полного возобновления функций. В это время технически грамотно выполненный остеосинтез костей допускает упражнения с сопротивлением (в упрощенном варианте), способствующие укреплению мышечной ткани.
Также показаны занятия в бассейне – это прекрасное средство для улучшения лимфо-и кровотока, восстановительных процессов, разработки мышц и расширения амплитуды суставных движений. Упражнения в воде выполнять намного легче, поскольку ее физические свойства таковы, что требуют при движении гораздо меньших усилий.
Приступать к занятиям в бассейне можно при появлении индикаторов консолидации перелома; обычно этот период соответствует 4-5 неделям после операции. Оптимальная температура воды – 30-32 градуса, каждое занятие длится 25-30 минут. Нельзя допускать резких движений, упражнения выполняются медленно, частота повторов 10-12 раз.
При переломе верхних конечностей все упражнения выполняют, зайдя в воду по грудь или шею; при оперированном бедре или голени – лежа на спине или животе, удерживаясь руками за поручень. Если была сломана бедренная или большеберцовая кость – в качестве упражнения прописывают ходьбу в воде; при этом учитывается нагрузка на ноги.
Рассчитывается нагрузка с учетом массы тела и наполненности бассейна: если вода доходит до шеи, коэффициент массы тела составляет 1/6 от массы не погруженного в оду тела. Если вода доходит до груди – 1/3, до пупка 1/1. Занятия в бассейне неоднократно доказали свою эффективность, способствуя быстрому восстановлению функций конечности, укреплению мышц и повышению общего тонуса пациента.
Восстановление навыков повседневной жизни
Инструментами реабилитации выступают механотерапия, всевозможные упражнения со спортивными снарядами гантелями, эспандерами, упражнения на блоках; при хорошем самочувствии можно понемногу включать элементы спортивной тренировки.
При клиническом и рентгенологическом подтверждении консолидации перелома и восстановлении функций конечности в полном объеме пластины снимают. Как правило, полное восстановление после операции наступает: для ключицы, предплечья, плеча этот момент наступает через 10-12 месяцев, для голени и бедра через 12-18 месяцев.
Реабилитация после остеосинтеза
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении функций опорно-двигательного аппарата
Первичная консультация реабилитолога
Самым эффективным методом сращения сложных переломов является остеосинтез. Оперативный способ коррекции, ставший достойной альтернативой гипсованию, предполагает надежную фиксацию костных обломков специальными приспособлениями. Применение современных технологий позволяет проводить тончайшие анатомические репозиции и максимально сокращать начальный этап оперативного лечения. Однако восстановление после остеосинтеза шейки бедра не может быть полным без последующей реабилитации, ориентированной на улучшение отдаленных результатов.
Рассказывает специалист ЦМРТ
Дата публикации: 24 Декабря 2020 года
Дата проверки: 24 Декабря 2020 года
Содержание статьи
Кому и зачем проводится операция остеосинтеза
В ортопедической практике в качестве имплантов, фиксирующих отломки кости, используются штифты, пластинки, спицы и проволочные стержни. Существует два основных вида металлоостеосинтеза: внутрикостный (интрамедуллярный) и наружный (чрескостный). В первом случае фиксаторы размещаются внутри тела, во втором – снаружи, при помощи дистракционно-компрессионных аппаратов. Операцию проводят при переломах, не способных к сращению без скрепления отломков. Самые уязвимые участки:
Помимо этого, остеосинтез проводят при внедрении мягких тканей между фрагментами кости, угрозе разрыва костным отломком кожи, повреждениях нервов и магистральных сосудов. Все эти переломы являются достаточно сложными в лечении и требуют длительного восстановления после операции остеосинтеза.
Восстановление после остеосинтеза
Базовым элементом лечения, позволяющим реализовать преимущества технологий остеосинтеза и предотвратить развитие осложнений, является реабилитация. Восстановительная программа РЦ «Лаборатория движения» в Санкт-Петербурге включает обширный перечень методов и приемов функциональной терапии.
Физиотерапевтические процедуры
Для усиления местного кровообращения, ликвидации отека, снижения мышечного напряжения и ускорения регенерации костной ткани назначают курсы УВЧ, УВТ, магнито-, лазеротерапии и светолечения.
Мануальная терапия
Методы классической мануальной мобилизации и релаксации направлены на ликвидацию негативных симптомов и восстановление нарушенных двигательных функций. Кроме того, в период реабилитации после остеосинтеза бедренной кости штифтом, лучезапястного сустава, шейки бедра, надколенника и других сложных переломов активно используется мануальная терапия по Каттельборну-Эвенту и концепции Маллиган. Эта оригинальная методика, включающая суставные и мягкотканные вспомогательные техники, нацелена на быстрое устранение боли и ригидности анатомических структур.
Электромиостимуляция
Стимуляцию мышц и двигательных нервов электрическим током рекомендуется проводить со вторых суток после остеосинтеза. ЭМС интенсифицирует метаболические процессы в костных и мягких тканях, активирует местный кровоток, ускоряет разрешение послеоперационного отека, улучшает сократительную работу мышц, существенно снижает болезненность и препятствует образованию рубцовой ткани.
Лечебный массаж
Массажные процедуры направлены на стимуляцию крово- и лимфообращения и снижение отечности. Ранняя реабилитация после интрамедуллярного остеосинтеза (2-3 день) включает легкие разминания, постукивания и поглаживания. Полноценный массаж вводится постепенно, только при отсутствии в зоне воздействия тромбов.
Кинезиотейпирование
Аппликации тейпов, наложенных по мышечной технике тейпирования, активируют проприорецепторы, включают в работу ослабленные мышцы и способствуют увеличению объема движений.
PNF (проприоцептивная нейромышечная фасилитация)
PNF-терапия направлена на воссоздание связей между ЦНС на уровне повреждения. Тактильная стимуляция отдельных мышечных групп и функциональные паттерны движения туловища и конечностей устраняют компенсаторные перестройки и ограничения и ускоряют восстановление двигательной активности.
IASTM-терапия
Инструментальная мобилизация мягких тканей с применением специальных вспомогательных инструментов включает методы воздействия на триггерные точки, участвующие в мышечно-тонических реакциях. Физиотерапевтическая процедура устраняет мышечный дисбаланс, облегчает миофасциальные боли, усиливает отток лимфы, предотвращает развитие рубцовых изменений, стимулирует синтез нео-коллагена, ускоряет восстановление целостности кости. В период активного этапа реабилитации после операции остеосинтеза в комплексе с IASTM используется NEURAC-терапия. Это метод нейромышечной активации включает тесты и упражнения, выполняемые на специальной подвесной системе. При отсутствии осевой нагрузки на суставы и позвоночник прорабатываются ослабленные группы мышц и формируются правильные двигательные паттерны.
Медицинский фитнес
Эффективными способами адаптации организма к физическим нагрузкам после операции является йога-терапия и пилатес. Специальные асаны и техники способствуют укреплению связок и мышц, расширяют двигательный диапазон и повышают результативность восстановительного лечения.
Внутрикостный остеосинтез (штифт)
Внутрикостный (интрамедуллярный) остеосинтез выполняется при помощи штифта, который вводится в травмированную кость. Такой метод используется для восстановления длинных трубчатых костей: бедра и голени, ключицы, плеча и предплечья.
Современные штифты изготавливаются из материалов, инертных по отношению к костной ткани. Это специальные сплавы, в составе которых присутствуют титан, никель, хром, кобальт. Они никак не воздействуют на ткани костей, их микрочастицы не поглощаются организмом. Поэтому во многих случаях можно не удалять имплантированный штифт после полного заживления перелома.
Виды внутрикостного остеосинтеза
Такой тип лечения переломов костей может выполняться разными способами:
Метод проведения операции остеосинтеза подбирается строго индивидуально, в зависимости от характера травмы.
Особенности внутрикостного остеосинтеза
Существует множество видов штифтов для интрамедуллярного остеосинтеза. Для каждой кости применяются свои штифты, они могут быть предназначены как для введения на полную длину кости, так и для её части.
Также различаются и способы установки. В одних случаях штифт вводится в предварительно просверленный спинномозговой канал кости, диаметр которого на 1 мм меньше самого фиксирующего стержня. Тем самым происходит прочная установка его внутри кости.
В иных случаях, когда требуется более надёжная фиксация, штифт закрепляется винтами в верхней и нижней частях. Такой тип остеосинтеза называется блокирующим. Тем самым исключается вероятность движения отломков по вертикали и вокруг своей оси. Существует множество разновидностей блокирующих штифтов, которые позволяют обеспечивать полную блокировку различных частей, в том числе головки плечевой и шейки бедренной костей.
Основное преимущество внутрикостного остеосинтеза костей — это ускорение срастания, а также возможность давать ранние нагрузки на конечность. Уже через несколько дней при отсутствии осложнений пациенту разрешается начинать нагружать травмированный сегмент конечности.
При грамотном выполнении операции, а также соблюдении рекомендаций после остеосинтеза не возникает никаких осложнений. Результат — кость срастается полностью, восстанавливается функциональность.
Любые вопросы по внутрикостному остеосинтезу вы можете задать по телефону +7 (905) 640-64-27 или в сообщении, отправив его из раздела Контакты.
Удаление металлоконструкций
Сегодня мы поговорим о показаниях и противопоказаниях к удалению металлоконструкций.
В прошлом году, а может быть и ранее, вам или вашему близкому выполнили операцию остеосинтеза при переломе кости, поставили металлоконструкцию и сейчас встал вопрос: «Удалять или нет?» данная статья поможет вам более взвешенно подойти к данному вопросу.
С одной стороны это ещё одна операция, а с другой стороны инородное тело, вызывающее в организме определенные реакции.
Итак, рассмотрим необходимые условия и показания к удалению металлоконструкции:
Если сращение перелома не наступило, разумеется, удалять металлоконструкцию не следует. Поможет ответить на этот вопрос рентгенологическое исследование, которое в обязательном порядке проводится всем перед операцией. Не сращение перелома в течение 6 месяцев и более называется ложным суставом и требует обращения к травматологу-ортопеду. В большинстве случаев формирование ложного сустава требует повторной операции с удалением старой и постановкой новой металлоконструкции.
Металлоконструкция может конфликтовать с суставными структурами, ограничивая движения в суставе. Так же интенсивный рубцовый процесс, вызванный первичной травмой, операцией и металлоконструкцией (которая является инородным телом) может вызывать формирование контрактуры сустава. В такой ситуации при удалении металлоконструкции возможно провести мобилизацию (освобождение) мышц, сухожилий, что при правильной последующем реабилитации позволит существенно улучшить функцию сустава.
Пластина и винты должны быть выполнены из специальных сплавов и иметь одинаковый химический состав, чтобы снизить вероятность металлоза. Этот процесс представляет из себя коррозию металлических фиксаторов. В окружающих тканях возрастает концентрация железа, хрома, никеля, титана. Сочетание различных марок стали в конструкции усиливает процесс металлоза, весьма неблагоприятно сочетание в металлических сплавах хрома и кобальта, ванадия и титана, высоких концентраций никеля в нержавеющей стали.
Установлена зависимость степени коррозии металлических имплантатов в условиях снижения рН-среды, что характерно при гнойно-воспалительных осложнениях, остеомиелите, а также при длительном пребывании в организме. Электрохимическая коррозия в металлических имплантатах возникает из-за наличия в тканевых жидкостях растворенных солей металлов (Fe, Na, К, Сb и др.), являющихся электролитами.
Удаление металлоконструкции, в отличие от первичной операции, является плановым вмешательством, при котором возможна и полноценная эстетическая коррекция рубца.
Наиболее частые ситуации: динамизация перелома костей голени после интрамедуллярного остеосинтеза штифтом с блокированием и удаление позиционного винта после перелома лодыжек. Динамизация перелома позволяет дать необходимую нагрузку на костную мозоль, ускоряя сращение перелома и снижая риск образования ложного сустава. Удаление позиционного винта через 6-8 недель после остеосинтеза перелома лодыжек голени с повреждением дистального межберцового синдесмоза (связки стабилизирующей сустав) позволяет легче восстановить полный объем движений в голеностопном суставе, снизить вероятность развития деформирующего остеоартроза голеностопного сустава и формирования межберцового синостоза (костное сращение большеберцовой малоберцовой костей между собой, нарушающее физиологическую работу сустава).
В особенности это относиться к игровым, контактным и экстремальным видам спорта. При повторной травме выше вероятность перелома по краю пластины и наличие старого импланта будет создавать технические трудности во время операции, особенно если фиксатор установлен более 2-х лет.
Любой сустав, получивший травму находится в зоне риска по более раннему развитию деформирующего артроза. Наличие пластины или штифта при операции эндопротезирования (замены сустава на искусственный) будет существенно осложнять оперативное вмешательство, особенно если металлоконструкция установлена 5 лет назад и более.
Пациенты с остеопорозом требуют особенного подхода в выборе металлоконструкций, реабилитации и решении вопроса об удалении фиксатора. Установленная пластина после сращения перелома мешает пластической деформации кости при движении, в процессе которой происходит усиление кровотока в кости. Так же происходит шинирование нагрузки через пластину и создание концентрации напряжения на границе кость-имплант, что также повышает вероятность повторного перелома. Это ситуация требует взвешенного подхода и комплексного обследования пациента.
Теперь давайте разберем противопоказания.
Кроме общих противопоказаний к плановым операциям и анестезиологическому пособию, которые определяются терапевтом, специалистом по вашей профильной патологии (если она есть), анестезиологом следует отметить следующие моменты:
При расположение металлоконструкции в непосредственной близости от сосудисто-нервного пучка, рубцовый процесс вызванный травмой и первичной операцией затрудняет его идентификацию при хирургическом доступе. В такой ситуации возможные риски могут превосходить пользу от удаления металлоконструкции и от оперативного вмешательства стоит воздержаться.
При наличии неврологических нарушений, таких как снижение или исчезновение кожной чувствительности, мышечная слабость или отсутствие активных движений может является показанием к невролизу (освобождению нерва от рубцов) и удалению импланта, разумеется при условии сращения перелома. В такой ситуации оптимально проведение операции травматологом-ортопедом совместно с микрохирургом.
Правильно установленный, современный фиксатор, не вызывающий субъективных жалоб и установленный на верхней конечности у пациента с невысокими двигательными запросами в большинстве случаев не требует удаления. В остальных случаях решение об операции удаления пластины, штифта, спиц и других имплантов принимается совместно с врачом травматологом-ортопедом на очной консультации с обязательным проведением рентгенологического обследования.
Если по каким-то причинам у вас нет возможности или желания провести удаление металлоконструкции у врача, выполнившего первичную операцию, предлагаем провести данную операцию в клинике «XXI век».
В большинстве случаев удаление металлоконструкции является менее травматичным вмешательством, чем первичная операция и возможно ее проведение без госпитализации. Стационарзамещающий операционный комплекс Медицинского центра «XXI век» оснащен необходимым современным оборудованием для безопасного анестезиологического пособия, решения возможных нестандартных ситуаций с имплантами неизвестного происхождения. Возможно проведение операции мультидисциплинарной бригадой совместно с микрохирургом или пластическим хирургом.
Фоторепортаж с подобной операции, проведенной в нашем Стационарзамещающем операционном комплексе.
Записаться на консультацию травматолога можно по телефону круглосуточного колл-центра (812) 38-002-38, или через форму для on-line записи.
ВАЖНО! Задавая вопрос в этой теме, пожалуйста, напишите: