Необутин
Аналоги Необутин
Valenta [Валента Фарм]
Valenta [Валента Фарм]
Valenta [Валента Фарм]
Valenta [Валента Фарм]
Abdi Ibrahim Ilac Sanayi ve Ticaret [Абди Ибрахим Иляч Санайи ве Тидж]
Инструкция по применению
Описание препарата
Фармакологическое действие
Trimebutini, позитивно действуя на систему кишечника, регулирует перистальтику. Влияние на ЦНС исключено. Работает в гладкой мускулатуре ЖКТ. Действует через систему ЖКТ. Принимается, когда необходимо облегчить прохождение пищи по разным отделам кишечника. Регулирует процесс ферментирования, а также улучшает процесс оттока желчи. Восстанавливая физиологическую чувствительность, Необутин выполняет функцию анальгетика при абдоминальном синдроме, а также убирает спазмы. Тримебутин характеризуется высокой скоростью поглощения. Достигает максимального расщепления, и содержания в крови от 60 минут до 2-х часов после приема препарата. Примерно 4-6% всех компонентов воздействует на организм. Образует белковое соединение с 5% протеинов крови. Выводится организмом через мочевыделительную систему в виде метаболитов. Обменные процессы происходят в печени. В течение суток больший объем покидает организм. В минимальном количестве всасывается в плаценту.
Показания
Необутин назначается врачами при симптомах, которые провоцируются следующими функциональными нарушениями в работе организма: 1. Рефлюкс эзофагит без повреждения стенок кишечника. 2. Гастрит. Снимает диспептические симптомы. 3. Синдром раздраженного кишечника (СРК), который сопровождается болью, вздутием, повышенным газообразованием, поносом и запором. 4. Паралитическая кишечная непроходимость, которая возникла после операции. 5. Применяется для подготовки организма пациента к различным аппаратным исследованиям. 6. Изменение моторики, которое влияет на стул (понос сменяется запором и наоборот). 7. Расстройства работы желудка в детском возрасте, которые возникают при нарушениях моторики. 8. Функциональные расстройства. 9. Панкреатит. Назначают, исходя из благоприятного воздействия на работу поджелудочной железы и перистальтику кишечника. Действие веществ расслабляет мышечную структуру, чем снимает спазм или тонизирует работу волокон мышц. 10. При месячных справляется с избыточным образованием газа, улучшает его отхождение, снимает спазм и колики. 11. Геморрой. Упрощает дефекацию, нормализует стул, настраивает регулярность, снимает болезненные ощущения от наполнения кишечника.
Дозировка
Пациентов интересует вопрос, до еды или после принимать таблетку, какие условия приема максимально повлияют на терапевтический эффект. Дозировка: o взрослым — по 100-200 мг 3 раза в день; o детям, старше 12-и лет — по 100-200 мг 3 раза в день; o от 5-и лет — по 50 мг 3 раза в сутки; o от 3-х лет — 25 мг 3 раза в сутки; o младше 3-х лет — не назначается. Принимается Необутин перорально, натощак. При СРК применяется в качестве профилактических мероприятий. После основного курса лечения в период выздоровления препарат остается в плане терапевтических мероприятий. В течение двенадцати недель пациенту назначается прием из расчета 300 мг в сутки. Так как маленькому ребенку сложно принимать таблетированную форму, препарат не назначается детям до трех лет. В прочих случаях требуется строгий контроль приема лекарственного средства специалистом. Как принимать препарат детям, должен решать только врач, самостоятельное изменение дозировки может привести к потере терапевтического эффекта и ухудшению состояния пациента. Режим дозирования строго индивидуален. Врач назначает его, исходя из анамнеза пациента, клинической картины течения болезни и других условий. Данные указаны в инструкции по применению к Необутину. Для людей пожилого возраста не требуется особого режима дозировки и рекомендаций по применению.
Побочные действия
При приеме Необутина зафиксированы: Со стороны пищеварительной системы: 1. Сухость полости рта. 2. Изменение вкуса. 3. Диарея. 4. Диспепсические расстройства. 5. Тошнота. 6. Запор. Со стороны нервной системы: 1. Сонливость, слабость, усталость. 2. Головокружение и головная боль. 3. Чувство тревоги и беспокойства. 4. Озноб и жар. 5. Скоротечные обмороки. Со стороны кожного покрова: аллергическая реакция в виде сыпи, крапивницы. Общие побочные эффекты: 1. Сбой менструального цикла. 2. Болезненность и увеличение грудных желез. 3. Неотхождение мочи. При появлении побочных эффектов необходимо обратиться к специалисту для корректировки или отмены курса Необутина.
Противопоказания
Одно из вспомогательных средств ― моногидрат лактозы, поэтому запрещено принимать Необутин пациентам, страдающим непереносимостью лактозы или дефицитом. Детям до трех лет препарат не назначается, так как форма таблеток не удобна в применении для малышей. Не назначается пациентам с индивидуальной непереносимостью активного вещества – тримебутина или компонента из вспомогательных средств. Не применяется при лечении женщин в период вынашивания ребенка, а также в период лактации и кормления грудью. Исследования о влиянии препарата на грудное молоко не проводились, поэтому нет достоверных данных, которые бы указывали на полную безопасность лекарственного средства. Если польза от приема препарата несравнима с риском, то прием следует срочно прекратить. При возникновении необходимости применения препарата с тримебутином в период лактации, кормление грудью требуется временно приостановить. Противопоказания становятся причиной отказа от назначения и приема препарата.
Применение при беременности
При проведении исследований в период вынашивания ребенка женщинами о влиянии компонентов на рост и развитие плода не выявлено угрожающее влияние. Проведенные научные эксперименты не открывают полную картину действия Необутина, поэтому при беременности прием препарата прекращают.
Применение для детей
Препарат Необутин лекарственной формы не назначается детям с рождения и до трех лет. Для детей от трех лет дозы и режим приема следует подбирать индивидуально.
Особые указания
Перед применением Необутина необходимо ознакомиться с инструкцией. Специфических требований и условий приема лекарственное средство не предполагает. Так как не имеет ярко-выраженного токсического действия, то меры предосторожности минимальны. Негативные симптомы, проявляющиеся при первом приеме или после отмены препарата, не отмечены. В острый период СРК назначается 600 мг в сутки в течение 4 недель. Для предотвращения рецидива лечение продолжается еще двенадцать недель, но в половине дозы 300 мг. Все компоненты Необутина исключают появление успокоительного эффекта, не влияют на скорость реакции, поэтому назначается для пациентов, занимающихся любым видом деятельности. Не влияет на занятия, которые требуют концентрации внимания, осторожности и координации движений. Разрешен для водителей, спортсменов, работающих с автоматическим оборудованием на крупных предприятиях. Некоторые побочные действия могут значительно ухудшить состояние. Например, при головокружении и сонливости не рекомендуется садиться за руль транспортного средства, а также заниматься деятельностью, которая несет риск здоровью или жизни самого пациента и окружающих. Специалисты советуют внимательно следить за состоянием после приема препарата, так как специфическая реакция организма станет причиной замены лекарственного средства.
Лекарственное взаимодействие
Сведения с особыми указаниями при сочетании с другими лекарственными препаратами отсутствуют. Ограничения при медикаментозном сочетании не указаны.
Передозировка
Данных о случаях передозировки не зарегистрировано.
Совместимость с алкоголем
Официально не указано, каким образом влияет алкоголь на организм при приеме Необутина. Аннотация имеет информацию о совместимости, но указывается она специальными медицинскими терминами, которые сложно разобрать простому пациенту. Происходит это потому, что инструкция написана для медицинского работника, на основании информации он составляет план лечения. Как отреагирует организм на смешивание тримебутин малеата с алкоголем – неизвестно. Врачи считают, что совместимость любого лекарственного препарата с алкоголем нулевая. Реакция этанола при взаимодействии с любым веществом в составе непредсказуема. После попадания в организм, Необутин преобразуется и расщепляется. В течение некоторого времени происходит активное влияние на печень, а также на всю мочевыделительную систему. Этанол также наносит вред печени, расщепляется в ней и оставляет токсичные продукты распада. Совместно оба процесса могут нанести выделительному органу вред, который впоследствии будет сложно исправить. Печень удваивает или утраивает силы, чтобы справиться с серьезной нагрузкой. Конечно, серьезные последствия возникают нечасто, но при регулярной данной нагрузке на печень начнутся необратимые процессы. Большинство пациентов считают, что если в инструкции отсутствуют упоминание про совместимость с алкоголем, значит препарат можно употреблять со спиртными напитками. Однако, это серьезное заблуждение. Этанол снижает терапевтический эффект препарата. Весь курс может оказаться бесполезным. Во время приема Необутина необходимо отказаться от распития спиртных напитков.
Условия и сроки хранения
Купить а детям можно в любой аптеке, не предъявляя рецепта фармацевту. Упаковку с препаратом помещают на хранение в темном сухом месте с ограниченным доступом для детей. Температура не выше 25 градусов. Лекарственная форма пригодна к использованию в течение трех лет со дня производства, указанного на упаковке. По истечении срока годности принимать строго запрещено. О наличии Необутина в аптеке спрашивайте у консультантов.
Аналоги
Аналоги Необутина отличаются от самого препарата не значительно. Эффективность препаратов зависит от множества факторов, в том числе от производителя и вспомогательных веществ. Максимально заменяют Необутин следующие препараты: 1. Тримедад. Является прямым дженериком таблеток. В составе активное вещество аналогичное ― малеат тримебутина. Назначается при различных функциональных расстройствах ЖКТ. Показания к применению и противопоказания идентичны Необутину. Не назначается детям до трех лет. В аптеке можно найти от 200 до 500 рублей в зависимости от количества таблеток в упаковке. 2. Спарекс. Имеет аналогичный терапевтический эффект, при ином активном компоненте ― мебеверине. Показан в качестве спазмолитического препарата при расстройстве работы ЖКТ, при коликах в кишечном и желудочном отделе, при СРК. Назначается детям старше 12 лет. Запрещено женщинам в период вынашивания. При лактации и грудном вскармливании прием разрешен с осторожностью. Выпускается в форме капсул. Стоимость ― от 300 до 400 рублей. 3. Ниаспам. Отличается пролонгированным действием. Главный компонент – мебеверин гидрохлорид. Относится к группе препаратов миотропного спазмолитического действия. Действует через гладкую мускулатуру желудочно-кишечного тракта. Применяется для снятия болевого синдрома при болезнях ЖКТ. Не назначается женщинам в положении и кормящим грудью. Стоит от 200 до 500 рублей. 4. Дюспаталин. Благодаря гидрохлорид мебеверина достигается лечебный эффект. Не применяется в педиатрии. Взрослым назначается при лечении симптомов синдрома раздраженного кишечника. Стоимость достигает 500 рублей. 5. Метеоспазмил. Главные лечебные вещества ― альверина цитрат и симетикон. Объединенное действие всех компонентов помогает уменьшать дискомфорт при вздутии, уменьшает объем газов, улучшает их отхождение. Нормализует работу желудочно-кишечного тракта, минимизирует вредное влияние. Комбинированный препарат выступает в качестве обезболивающего. Может вызывать аллергическую реакцию. Терапия разрешена для детей, достигших возраста 14 лет. Средняя стоимость препарата ― 400 рублей. 6. Колофорт. Назначается при нарушениях стула, повышенного газообразования, коликах. В состав включены антитела к гистамину, мозгоспецифическому белку и человеческому фактору некроза опухоли. Не разрешается принимать несовершеннолетним. Стоимость ― от 340 до 500 рублей. Все указанные выше препараты благодаря своему составу благотворно влияют на работу желудка и кишечника, спасают пациента от боли и спазмов. Терапию назначает и корректирует лечащий врач, не рекомендуется самостоятельно приобретать и применять любой препарат. Так как купить в аптеке препараты можно без рецепта, то перед приемом рекомендуется ознакомиться с аннотацией. Необутин в Москве стоит около 500 рублей, отпускается фармацевтами без предъявления рецептурного бланка. Инструкция по применению Необутина вложена в каждую коробку. Товар сертифицирован, что подтверждает безопасность и качество. Производители в России экспериментально доказали на группе добровольцев, что при соблюдении назначений врача восстановление организма происходит в течение полного курса приема. Хорошее самочувствие пациентов сохраняется после завершения терапевтических мероприятий. Пациенты и врачи оставляют положительные отзывы. Эффективность доказана многолетним использованием в практике. Отрицательные отзывы оставляют пациенты, которые столкнулись с побочными проявлениями.
Форма выпуска, состав и упаковка
Форма препарата ― таблетированная. В составе тримебутин малеат в заявленном объеме. Упаковка из картона.
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
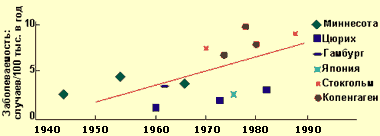 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва

















