на узи яичников можно увидеть беременность
Что нужно знать пациенту об узи?
УЗ-исследование яичников
Процедура назначается врачом-гинекологом для определения наличия или отсутствия патологий развития этого парного органа. Полученное изображение позволяет определить расположение яичников, их размеры и форму, способность женщины к зачатию.
Диагностика полученных результатов основывается на их соответствии показателям нормы. Подготовка к процедуре несложная и зависит от варианта исследования.
Нормальными считаются следующие показатели УЗ-диагностики
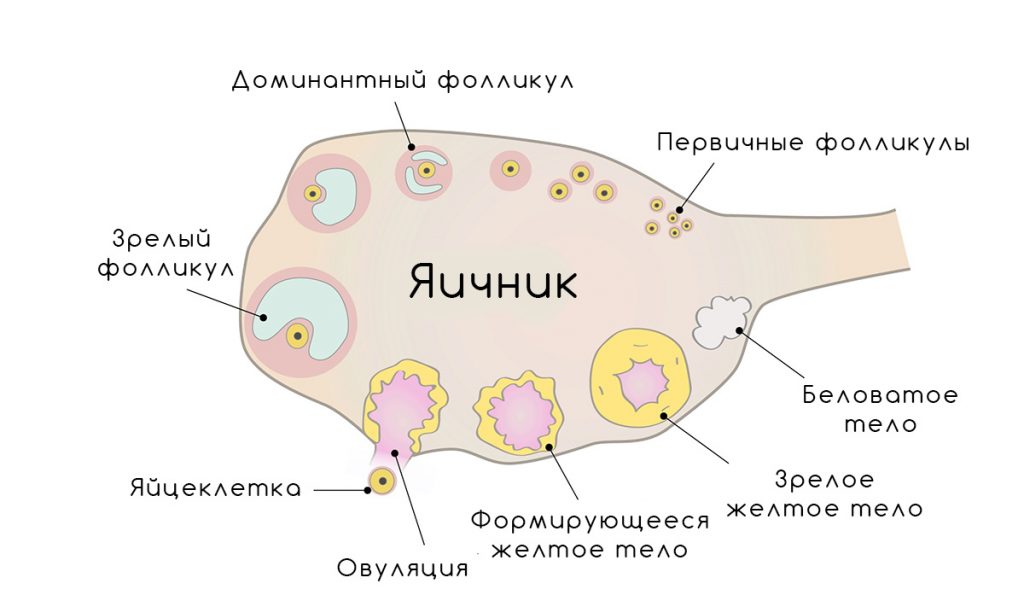
У женщин 16-40 лет размеры обоих яичников не должны отличаться (длина 30-41 мм, толщина – 14-22 мм, ширина – 20-31 мм). Объем каждого из них в норме – 12 куб. мл. Внешняя поверхность яичника бугристая и состоит из множества фолликулов. По степени эхогенности строма напоминает матку. Общее число фолликулов должно быть не менее 12, если их менее 5, то речь идет об аномальной работе фолликулярного аппарата.
В середине менструального периода должен появиться один доминантный фолликул более крупных размеров. В дальнейшем из него выходит яйцеклетка, и через 2 недели на этом участке формируется желтое тело.
Способы исследования
В диагностической практике распространены несколько типов УЗИ:
• С проникновением датчика во влагалище (трансвагинально).
• С проникновением в прямую кишку (трансректально). Назначается девственницам для более точной оценки состояния яичников и выявления в них воспалительных процессов и патологий.
• Без проникновения во влагалище, через стенки живота. Для этого метода используется более широкий по размеру датчик, который водится по животу женщины. Таким способом можно увидеть только самые грубые аномалии развития.
Для исследования проходимости маточных труб яичники и матка наполняются специальной жидкостью, и специалист по монитору наблюдает ее движение в органах.
Подготовительные мероприятия
Все зависит от типа УЗИ:
• В течение 1-2 дней перед трансвагинальным исследованием женщине необходимо принять сорбирующие препараты и «Эспумизан». Перед УЗИ мочевой пузырь нужно обязательно опорожнить.
• Подготовка к трансректальному исследованию, помимо вышеперечисленных действий, требует еще очищения кишечника за 12 часов до назначенной процедуры. Это можно сделать самостоятельно, с помощью клизмы слабительных свечей или препаратов. Перед исследованием необходимо опорожнить мочевой пузырь.
• Для трансабдоминального УЗИ потребуется 3-дневная диета, исключающая употребление продуктов, способствующих вздутию живота или газообразованию. Принимать абсорбенты или «Эспумизан». За 1 час до процедуры выпить негазированной воды и не мочиться.
Плановое обследование яичников назначается на 5-7 дни цикла. Если необходим контроль происходящих в органе изменений, понадобится проходить эту процедуру несколько раз: в начале цикла (8-10 день), в середине (14-16 день), в конце (22-24 день).
Этапы исследования
При трансвагинальном УЗИ женщина снимает нижнее белье, ложится на кушетку и сгибает ноги в коленях. При трансректальном она ложится на правый бок и подтягивает колени к груди. Врач надевает на датчик презерватив и вводит его в первом случае во влагалище, во втором – в прямую кишку.
Что врач видит во время исследования?
Изображение может показать наличие кистозных и опухолевых образований. Если яичник и не просматриваются, то это может быть вызвано следующими причинами:
• Женщина родилась без яичника.
• Были сделаны операции по его удалению.
• Спайки в области малого таза.
Кистозные образования
Нередко в заключении врач указывает на кисту яичника. Это не всегда говорит об аномальном развитии органа. Кистозные образования могут появляться из-за меняющегося гормонального фона. Тогда их называют фолликулярной кистой или кистой желтого тела. К патологическим образованиям относят цистаденому, дермоидную и эндометриоидную кисту. На экране УЗ-аппарата киста просматривается как шар диаметром более 25 мм, неравномерно структурированный и окрашенный.
Физиологические (функциональные) кистозные образования
• Лютеиновая (киста желтого тела), которая формируется в точке выхода из фолликула яйцеклетки. Она довольно крупных размеров (от 30 мм и более). Образование может исчезнуть спустя несколько циклов, если женщина не забеременела, либо находиться в организме первые несколько месяцев беременности до начала выработки плацентой гормона прогестерона.
• Фолликулярная киста появляется в месте созревания фолликула. Она формируется с первого дня менструального цикла вплоть до начала овуляции. Ее диаметр может достигать 5 см. Как правило, исчезает сама. Случается, что киста лопается и вызывает сильные боли в животе. Тогда женщине назначается срочная операция.
На мониторе такие кисты представляют собой пузырьки с тонкими стенками, наполненные темной жидкостью. Точная разновидность функционального образования выявляется при исследовании в динамике.
Аномальные кистозные образования
Дермоидная киста считается опухолью доброкачественного происхождения и появляется в результате неправильного распределения тканей в организме. Полость кисты в этом случае состоит из клеток, которые должны формировать кожный покров и другие составляющие, а оказались в яичниках. В результате, киста наполнена клетками волос, хрящей и ногтей. На УЗ – аппарате она будет выглядеть как шар с очень плотными стенками (до 15 мм) и высоким уровнем эхогенности. При подозрении на эту разновидность патологии врач может назначить МРТ или КТ.
Эндометриоидная киста определяется на УЗИ по следующим признакам:
• образование круглой или овальной формы заполнено жидкостью;
• расположено с одной стороны, состоит из одной камеры;
• кистозные стенки тонкие (до 8 мм);
• внешняя структура четкая, внутренняя покрыта неровностями;
• яичник в том месте, где обнаружена киста, не просматривается;
• матка увеличена в размерах, но без изменений в структуре и форме;
• здоровый яичник содержит множество небольших фолликулов, в нем может созревать до 3 доминантных фолликулов;
• в полости просматриваются «пчелиные соты» – включения эхопозитивного характера линейной, дугообразной или кольцевидной формы, толщина которых не превышает 2 мм.
Поликистоз может появиться у девушек и молодых женщин, если в их организме вырабатывается слишком большое количество мужских половых гормонов. При этом заболевании диаметр яичников достигает более 10 куб. см с хорошо просматриваемыми внутри них кистами диаметром до 9 мм. Капсула органа сильно утолщается
Рак яичников – злокачественное опухолевое образование, чаще всего возникающее у женщин во время климакса, в более редких случаях – у молодых девушек или девочек с еще не начавшимися менструациями. Врач должен насторожиться, если УЗИ показало наличие многокамерной кисты с плохо определяемым содержимым, которая начала развиваться на расположенных недалеко от нее органах. Симптомом рака может стать появление жидкости в области брюшины и малого таза.
В этом случае женщине назначают серию повторных осмотров. Если она достигла возраста 45 лет старше, либо это обнаружилось у девочки до начала менструального периода, врач отправляет пациентку на биопсию.
Стоимость процедуры
УЗИ бесплатно или по минимальной стоимости оказывают в женских консультациях и роддомах. В специализированных медицинских центрах его стоимость составляет в среднем 800-1500 руб.
УЗИ яичников на новых аппаратах General Electric 2020г выпуска
В медицинском центре «Академия VIP» можно пройти УЗИ яичников на аппаратах нового поколения General Electric Voluson E10 2020г выпуска, разработанного специально для обследования органов малого таза у женщин. Прибор позволяет выполнять объемное моделирование структур яичников, фолликулов, опухолей, используя программы искусственного интеллекта: по сравнению с предыдущими аппаратами данного производителя появилось 6 новых режимов визуализации.
К нам зачастую обращаются женщины с самыми сложными клиническими ситуациями и вопросами о состоянии яичников и труб.
УЗИ на новейших аппаратах Voluson E10 в полной комплектации позволяет провести подробную диагностику яичников при:
Прием ведут врачи экспертного уровня, специализирующиеся на лучевой диагностике в акушерстве и гинекологии, имеют международный сертификат FMF.
Что обследуется
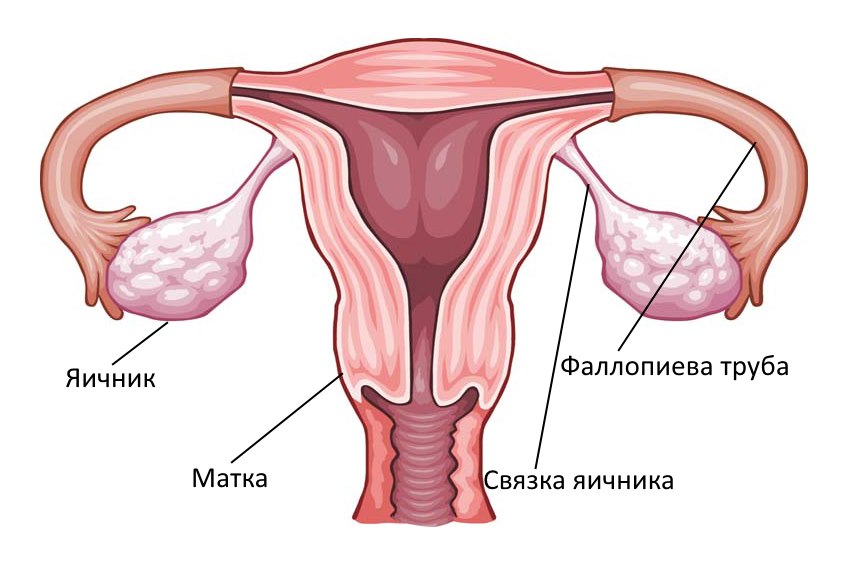
Яичники – парные органы, расположенные с обеих сторон от матки. Они отвечают за репродуктивную функцию женщины: регулируют менструальный цикл, в них проходит созревание яйцеклеток и секреция эстрогенов, гестагенов, андрогенов и других гормонов, необходимых для поддержания здоровья всего организма. Тело матки соединяется с яичниками фаллопиевыми (маточными) трубами, положение яичников поддерживается связками из соединительной ткани.
Яичник овальной формы, его длина у женщины репродуктивного возраста в среднем 40 мм. Оболочка многослойная. Во внутренних слоях находятся фолликулярные клетки (яйцеклетки, окруженные эпителиальной тканью) разных стадий созревания, самые зрелые располагаются ближе к краю. В норме внутри яичника находятся от 5 до 15 антральных фолликулов.
При обследовании яичников у женщины оценивается:
При общем обследовании органов малого таза УЗИ яичников у женщин совмещается с диагностикой матки и маточных труб. Отдельное сканирование яичников проводится при подозрении на патологические изменения.
Кому рекомендовано УЗИ
Регулярная диагностика яичников у женщины рекомендуется с момента становления менструального цикла. Показаниями для внеочередного УЗИ яичников являются:
На УЗИ яичников можно заметить патологии на ранней, бессимптомной стадии. Поэтому даже при нормальном самочувствии не рекомендуется пропускать плановое обследование.
В какой день цикла проводится диагностика
В разных фазах цикла параметры яичника отличаются:
Период проведения УЗИ яичников у женщин зависит от целей диагностики:
Как проводится УЗИ яичников
Показатели размеров
Изменение показателей размеров может быть связано с:
Оценка функций органов
Для диагностики функций органа врач оценивает степень зрелости фолликулов в разные дни цикла, контролирует овуляцию, развитие и регресс желтого тела. В этом случае УЗИ сопоставляются со следующими нормами:
При отклонении показателей цикла женщины от нормальных, можно диагностировать:
Что еще показывает УЗИ яичников
Услуги в «Академии VIP»
В отделении акушерства и гинекологии федерального уровня нашего медицинского центра УЗИ яичников проводится врачами с опытом работы от 8 лет, врачами высшей квалификационной категории.
Диагностика выполняется на новым высокоточных аппаратах УЗИ Voluson E10, созданном для женщин в данной комплектации в 2020г. Контрастное разрешение позволяет визуализировать мельчайшие образования, высокая чувствительность допплеровского сканера расширяет возможности исследования кровотока, набор датчиков облегчает проведение УЗИ в нескольких режимах объемной визуализации.
В клинике можно пройти все виды инструментальных и лабораторных исследований, получить лечение гинекологического профиля, подготовиться к беременности и наблюдаться в период беременности или менопаузы у опытных врачей.
Анэмбриония или почему не видно эмбриона на УЗИ
Первое изображение ребенка на УЗИ – один из самых радостных моментов женщины, желающей стать матерью. Однако, в некоторых случаях будущая мама, уже уверенная в своей беременности после прохождения теста, на плановом обследовании слышит от врача, что на ультразвуковой визуализации эмбриона не видно. Такая аномалия (анэмбриония) является достаточно распространенной в акушерской практике. В чем ее причины, чем она грозит женщине и можно ли ее избежать? Для ответа на этой вопросы нужно понимать механизм развития беременности на ранних стадиях.
Почему на УЗИ не виден эмбрион?
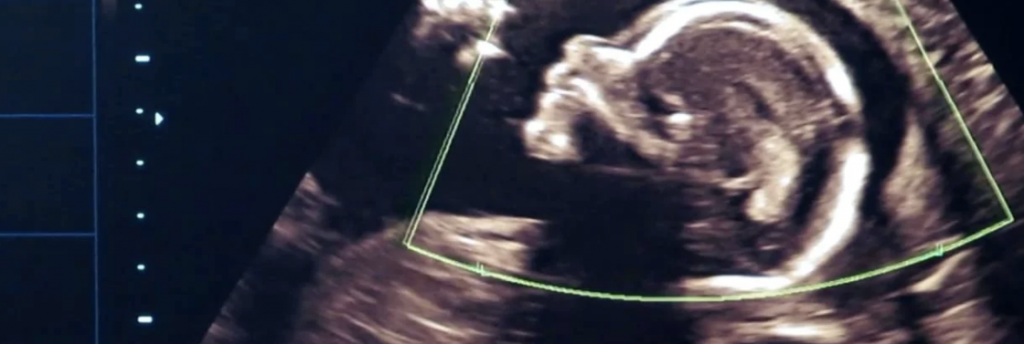
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Симптомы анэмбрионии
Сама остановка роста эмбриона не имеет своих специфических признаков. На ранних стадиях такой аномальной беременности состояние женщины соответствует медицинской норме. Более того, растущий уровень ХГЧ в анализах крови показывает, что зачатие прошло успешно и эмбрион нормально развивается. Первым симптомом нарушения является как раз остановка этого роста и снижение концентрации хорионического гонадотропина в организме. На организме самой матери патологический процесс отражается в тот момент, когда начинается разложение эмбриона. Распад его тканей сопровождается характерными признаками септического отравления:
Иногда разложение эмбриона проходит бессимптомно или с признаками легкого недомогания. При этом пустые околоплодные оболочки сами отторгаются от эндометрия и выходят естественным путем. Однако, в большинстве случаев оно остается в материнском организме и вызывает тяжелые последствия, угрожающие здоровью и даже жизни женщины.
Диагностика анэмбрионии
Основным способом выявления этой патологии является ультразвуковое обследование. Именно с его помощью можно установить присутствие зародыша в плодном яйце и его нормальное развитие. При нормальной беременности эмбрион не видно в среднем до 6-7 недели после зачатия, поэтому на этом этапе косвенными признаками патологии могут служить падение уровня ХГЧ в крови или дефицит прогестерона.
Для постановки диагноза анэмбрионии необходимо выполнение следующих условий:
Также имеются дополнительные признаки анэмбрионии, в частности деформация плодного яйца, аномально низкий прирост его размеров, слабо выраженная децидуализация эндометрия в точке имплантации, нерегистрируемое сердцебиение на 6-7 неделе беременности. В пользу такого диагноза могут свидетельствовать и признаки отторжения плода – изменения тонуса матки, появление участков отслоения хориона с образованием субхориальных гематом.
В зависимости от выявленной при ультразвуковом обследовании клинической картины патологии выделяют 3 ее разновидности:
Отдельно стоит выделить резорбцию зародышей при многоплодной беременности. Чаще всего такое состояние возникает после экстракорпорального оплодотворения, когда для повышения шансов на успешное зачатие пациентке подсаживается сразу несколько эмбрионов. Обычно из них приживается только один, но в редких случаях успешно имплантируется 2 и более зародышей. При этом часть из них замирает в своем развитии, после чего рассасываются или удаляются из организма естественным путем.
На УЗИ плохо видно эмбрион: стоит ли волноваться?
Само по себе отсутствие эмбриона на визуализации УЗИ еще не означает анэмбрионии, даже если исследование было проведено на 6 неделе или позже. Аппаратура может не зафиксировать зародыш по следующим причинам:
Если при диагностировании беременности УЗИ «не видит» эмбрион, врачи комбинируют его с другими методами обследований – в частности:
Помимо этих способов также применяются гинекологический осмотр, анализы крови на прогестерон или ХГЧ. В целом, на 6-8 неделе беременности врачи уже с уверенностью могут констатировать нормальное или аномальное развитие эмбриона.
В яйце не видно эмбриона: что делать?
Точно диагностированная анэмбриония является показанием к искусственному прерыванию беременности. Иногда плодное яйцо может выйти из организма женщины самостоятельно, однако такое происходит не всегда. Разлагаясь, оно может нанести серьезный ущерб организму пациентки. Поэтому медики рекомендуют не дожидаться, когда проблема разрешится сама.
В настоящее время используется три способа искусственного прерывания беременности при анэмбрионии:
Если на 6 неделе беременности не виден эмбрион, это не означает приговор женщине как матери. По статистике, каждое 8 зачатие заканчивается анэмбрионией, поэтому данная патология является распространенной в гораздо большей степени, чем бесплодие. При правильно и своевременно проведенной диагностике и искусственному прерыванию аномальной беременности репродуктивная функция восстанавливается уже к следующему менструальному циклу, хотя врачи рекомендуют все же сделать перерыв между попытками. Повторно данная аномалия встречается редко, и женщина имеет все шансы стать счастливой матерью в будущем.
УЗИ органов малого таза абдоминальное
Что такое УЗИ органов малого таза абдоминальное?
Для обеспечения максимальной точности и достоверности результатов Вам необходимо строго придерживаться установленных правил подготовки к предстоящему УЗИ исследованию.
На современном уровне развития техники в гинекологии возможно использование как трансабдоминальных (исследование через переднюю брюшную стенку с наполненным мочевым пузырем), так и влагалищных датчиков. Использование последних предпочтительнее ввиду лучшей визуализации внутренних половых органов с более тонкой оценкой их структуры.
С помощью УЗИ можно увидеть и оценить состояние тела матки, шейки матки, яичников, маточных труб (при их патологии) и окружающих их органов. Во время УЗИ измеряются размеры всех доступных для исследования органов, оценивается их структура и соответствие фазе менструального цикла.
Впервые проводить УЗИ можно в любой день менструального цикла, исключая дни менструации. Если диагноз будет неясен или потребуется его уточнение, нужно будет повторно провести исследование в определенный день.
Почему важно делать УЗИ органов малого таза абдоминального?
Ультразвуковое исследование позволяет оценить расположение органов, их размеры; выявить изменения, характерные воспалительным заболеваниям матки и яичников; определить наличие дополнительных образований матки и яичников с проведением дифференциальной диагностики доброкачественных и злокачественных изменений; произвести точную диагностику миомы матки, внутреннего эндометриоза, патологии эндометрия; производить контроль при проведении гинекологических операций (например в процессе искусственного прерывания беременности у больных миомой матки, биопсии эндометрия, удалении внутриматочной спирали).
Миома матки. При наличии этого заболевания УЗИ предпочтительнее производить в первую фазу менструального цикла, сразу после окончания менструации. Особенно это касается контрольных УЗИ, которые необходимо будет делать 1-2 раза в год. Это обусловлено тем, что в первой фазе размеры узлов миомы гораздо меньше, чем во второй, когда возможен их отек вследствие специфического действия гормона прогестерона. То есть, если сделать УЗИ дважды за один месяц, размеры одних и тех же узлов будут значительно отличаться в зависимости от фазы менструального цикла. Причем истинными будут считаться размеры узлов в первой фазе цикла. УЗИ помогает достоверно оценить количество узлов, их размеры, структуру, расположение по отношению к стенкам матки и полости матки, что очень важно для принятия решения о дальнейшем лечении.
Воспаление внутренних половых органов. При воспалении придатков матки (аднексит, сальпингоофорит) УЗИ можно делать в любой день менструального цикла. Однако если имеется расширение маточных труб (гидросальпинкс, сактосальпинкс), исследование необходимо повторить сразу после окончания менструации, чтобы определить, имеется ли дополнительный заброс менструальной крови в маточные трубы. При воспалении слизистой оболочки матки (эндометрите) важно оценить структуру эндометрия, поэтому УЗИ необходимо сделать и в первой, и во второй фазах цикла.
Состояние после аборта и других внутриматочных вмешательств. Здесь обязательно проведение УЗИ сразу после окончания очередной менструации, а также при наличии дополнительных показаний или при развитии осложнений (кровотечение, эндометрит, подозрение на остатки плодного яйца и т.д.)
Дисфункция яичников. УЗИ может помочь в уточнении диагноза, оценке состояния яичников и эндометрия. Для этого необходимо произвести УЗИ, как минимум, дважды в течение одного менструального цикла. Особенно это важно при оценке эффективности лечения, когда необходимо отследить, имеется ли растущий фолликул, произошла ли овуляция и как изменяется эндометрий под действием гормонов, вырабатываемых яичниками.
Гиперплазия эндометрия. Если во время УЗИ во второй фазе цикла был заподозрен этот диагноз, необходимо повторное исследование сразу после окончания очередной менструации, чтобы посмотреть, произошло ли самостоятельное отторжение утолщенного эндометрия и/или полипов или в этом потребуется врачебная помощь.
Важно знать!
Для проверки/улучшения работоспособности каких органов нужно делать УЗИ органов малого таза абдоминального?
Матки, шейки матки, яичники, маточные трубы.
К каким докторам следует обращаться для консультаций по УЗИ органов малого таза абдоминальному?
Исследование беременности на раннем сроке
Поделиться:
Увидев на тесте желанные — или внезапные — «две полоски», многие из нас впадают в панику. Жизнь мгновенно разделяется на «до» и «после». Кто-то лихорадочно вспоминает три бокала шампанского, кто-то в фертильном цикле принимал антибиотики, кто-то не понимает, как это могло произойти, ведь «мы же были так аккуратны». Семнадцать позитивных тестов на беременность — вовсе не экзотическое исключение, а вполне обычная реакция женщины на открывшееся обстоятельство.
Самый первый анализ
Достоверно подтвердить или исключить беременность позволяет определение уровня гормона β-ХГЧ — хорионического гонадотропина. Уже через 6–10 дней после оплодотворения яйцеклетки β-ХГЧ может быть обнаружен в сыворотке крови или моче женщины.
Я отношусь к принципиальным противникам сверхраннего изучения β-ХГЧ. Как не каждое посаженное в землю зернышко дает росток, так и не каждая зигота (оплодотворенная яйцеклетка) становится эмбрионом и плодом. Разумно начинать делать такие тесты при небольшой задержке менструации, во всяком случае, после 28–30-го дня цикла.
Определение уровня общего β-ХГЧ в сыворотке крови существенно более информативно, чем мочевые тесты, но однократное исследование не принесет никакой информации. При хорошо и правильно прогрессирующей беременности ранних сроков уровень β-ХГЧ примерно удваивается каждые 48 часов. Такая динамика роста — хороший прогностический фактор. При этом:
Когда уровень β-ХГЧ достигает 1200 мЕд/мл, темпы роста замедляются — на удвоение требуется примерно 72–96 часов. А после 9–11 недель концентрация β-ХГЧ естественным образом начинает снижаться.
Важно! Проводите исследование в одной и той же лаборатории, чтобы лечащему врачу не пришлось сравнивать несравнимое.
Когда нужно УЗИ?
Необходимость проведения УЗ-диагностики на сверхранних сроках беременности остается одним из дискуссионных вопросов современного акушерства. С одной стороны, визуализация плодного яйца в полости матки позволяет исключить возможность внематочной беременности (за исключением тех редких случаев, когда пациентке «повезло» иметь одно плодное яйцо в матке, а другое — в маточной трубе).
С другой стороны, ультразвуковое исследование в раннем эмбриональном периоде нельзя считать полностью безопасным. Эмбрион пока слишком мал, а скорость деления его клеток и вероятность «поломки» очень высока.
Хорошо известно, что ультразвук способен вызывать тепловые и нетепловые (механические) биоэффекты, поэтому для минимизации риска рекомендовано проводить исследование для 1-го триместра только в защищенном режиме — не выходя за рамки диапазона 3–4 мГц, продолжительность исследования должна быть минимально возможной, использование энергетического доплера нежелательно.
Именно поэтому, принимая решение о проведении УЗ-диагностики на ранних сроках, врач обязательно оценивает соотношение предполагаемого риска и ожидаемой пользы.
УЗИ делают обязательно даже на очень ранних сроках, если:
Не пропустить внематочную беременность
Внематочная беременность вполне может стать угрожающим жизни состоянием, особенно если прерывается по типу разрыва маточной трубы. Причем единственным симптомом начавшегося внутрибрюшного кровотечения может быть внезапная резкая слабость с потерей сознания. Насколько быстро придут на помощь прохожие? Когда приедет скорая? Как скоро будет поставлен диагноз и оказана помощь?
Читайте также:
Признаки беременности
Как правило, внематочная беременность прерывается на 4–6-й неделе задержки менструации при показателях β-ХГЧ не менее 2000 мЕд/мл. Именно поэтому важно визуализировать плодное яйцо в полости матки при уровне β-ХГЧ в диапазоне 1200–1500–2000 мЕд/мл, особенно при недостаточном приросте показателя.
При уровне β-ХГЧ более 1500–2000 МЕд/мл и отсутствии плодного яйца в полости матки показана экстренная госпитализация в гинекологический стационар.
β-ХГЧ и УЗИ — взаимодополняющие методы
Вдумчивое изучение β-ХГЧ по степени яркости тест-полоски — это очень хорошо и занимательно. Однако, как я уже писала выше, для получения существенной информации лучше все-таки сдать кровь.
Если уровень β-ХГЧ менее 5 мЕд/мл — скорее всего, вы не беременны. В диапазоне от 5 до 25 мЕд/мл — вы слишком нетерпеливы, надо подождать, потому что судьба этого человека еще не решена на самом «верху». При уровне β-ХГЧ более 25 мЕд/мл — вы точно беременны, но бежать на УЗИ еще слишком рано. Подождите хотя бы недельку и повторите исследование с интервалом 48 часов.
Если уровень β-ХГЧ более 2000 мЕд/мл, врач обязательно увидит плодное яйцо в полости матки, при условии, что оно туда «прикатилось», а не застряло в трубе. При уровне β-ХГЧ более 2500 мЕд/мл внутри плодного яйца уже можно рассмотреть некоторые структуры, например желточный мешок. Важно понимать, что желточный мешок — первый элемент, который нам удается обнаружить внутри плодного яйца. Если диаметр желточного мешка превышает 7 мм, беременность вряд ли будет развиваться — это плохой признак.
Через 6 недель от первого дня последней менструации на УЗИ можно увидеть эмбрион, уровень β-ХГЧ при этом обычно превышает 5000 мЕд/мл.
Через 11 дней после того, как при трансвагинальном УЗИ увидели плодное яйцо с желточным мешком, уверенно регистрируется сердцебиение эмбриона. Уровень при этом выше 17 000 мЕд/мл.
Однако в большинстве случаев нет никакого смысла как в постоянном мониторировании уровня ХГЧ, так и в бесконечном «узиканье» бедненького эмбриона. Задача акушера-гинеколога — найти оптимальный баланс исследований для каждой конкретной пациентки, при этом не пропустив внематочную или аномально развивающуюся беременность, зарегистрировать жизнеспособность эмбриона и, не затягивая, начать наблюдение за развитием беременности.




 Читайте также:
Читайте также: