на каком сроке можно увидеть многоплодную беременность на узи
Исследование беременности на раннем сроке
Поделиться:
Увидев на тесте желанные — или внезапные — «две полоски», многие из нас впадают в панику. Жизнь мгновенно разделяется на «до» и «после». Кто-то лихорадочно вспоминает три бокала шампанского, кто-то в фертильном цикле принимал антибиотики, кто-то не понимает, как это могло произойти, ведь «мы же были так аккуратны». Семнадцать позитивных тестов на беременность — вовсе не экзотическое исключение, а вполне обычная реакция женщины на открывшееся обстоятельство.
Самый первый анализ
Достоверно подтвердить или исключить беременность позволяет определение уровня гормона β-ХГЧ — хорионического гонадотропина. Уже через 6–10 дней после оплодотворения яйцеклетки β-ХГЧ может быть обнаружен в сыворотке крови или моче женщины.
Я отношусь к принципиальным противникам сверхраннего изучения β-ХГЧ. Как не каждое посаженное в землю зернышко дает росток, так и не каждая зигота (оплодотворенная яйцеклетка) становится эмбрионом и плодом. Разумно начинать делать такие тесты при небольшой задержке менструации, во всяком случае, после 28–30-го дня цикла.
Определение уровня общего β-ХГЧ в сыворотке крови существенно более информативно, чем мочевые тесты, но однократное исследование не принесет никакой информации. При хорошо и правильно прогрессирующей беременности ранних сроков уровень β-ХГЧ примерно удваивается каждые 48 часов. Такая динамика роста — хороший прогностический фактор. При этом:
Когда уровень β-ХГЧ достигает 1200 мЕд/мл, темпы роста замедляются — на удвоение требуется примерно 72–96 часов. А после 9–11 недель концентрация β-ХГЧ естественным образом начинает снижаться.
Важно! Проводите исследование в одной и той же лаборатории, чтобы лечащему врачу не пришлось сравнивать несравнимое.
Когда нужно УЗИ?
Необходимость проведения УЗ-диагностики на сверхранних сроках беременности остается одним из дискуссионных вопросов современного акушерства. С одной стороны, визуализация плодного яйца в полости матки позволяет исключить возможность внематочной беременности (за исключением тех редких случаев, когда пациентке «повезло» иметь одно плодное яйцо в матке, а другое — в маточной трубе).
С другой стороны, ультразвуковое исследование в раннем эмбриональном периоде нельзя считать полностью безопасным. Эмбрион пока слишком мал, а скорость деления его клеток и вероятность «поломки» очень высока.
Хорошо известно, что ультразвук способен вызывать тепловые и нетепловые (механические) биоэффекты, поэтому для минимизации риска рекомендовано проводить исследование для 1-го триместра только в защищенном режиме — не выходя за рамки диапазона 3–4 мГц, продолжительность исследования должна быть минимально возможной, использование энергетического доплера нежелательно.
Именно поэтому, принимая решение о проведении УЗ-диагностики на ранних сроках, врач обязательно оценивает соотношение предполагаемого риска и ожидаемой пользы.
УЗИ делают обязательно даже на очень ранних сроках, если:
Не пропустить внематочную беременность
Внематочная беременность вполне может стать угрожающим жизни состоянием, особенно если прерывается по типу разрыва маточной трубы. Причем единственным симптомом начавшегося внутрибрюшного кровотечения может быть внезапная резкая слабость с потерей сознания. Насколько быстро придут на помощь прохожие? Когда приедет скорая? Как скоро будет поставлен диагноз и оказана помощь?
Читайте также:
Признаки беременности
Как правило, внематочная беременность прерывается на 4–6-й неделе задержки менструации при показателях β-ХГЧ не менее 2000 мЕд/мл. Именно поэтому важно визуализировать плодное яйцо в полости матки при уровне β-ХГЧ в диапазоне 1200–1500–2000 мЕд/мл, особенно при недостаточном приросте показателя.
При уровне β-ХГЧ более 1500–2000 МЕд/мл и отсутствии плодного яйца в полости матки показана экстренная госпитализация в гинекологический стационар.
β-ХГЧ и УЗИ — взаимодополняющие методы
Вдумчивое изучение β-ХГЧ по степени яркости тест-полоски — это очень хорошо и занимательно. Однако, как я уже писала выше, для получения существенной информации лучше все-таки сдать кровь.
Если уровень β-ХГЧ менее 5 мЕд/мл — скорее всего, вы не беременны. В диапазоне от 5 до 25 мЕд/мл — вы слишком нетерпеливы, надо подождать, потому что судьба этого человека еще не решена на самом «верху». При уровне β-ХГЧ более 25 мЕд/мл — вы точно беременны, но бежать на УЗИ еще слишком рано. Подождите хотя бы недельку и повторите исследование с интервалом 48 часов.
Если уровень β-ХГЧ более 2000 мЕд/мл, врач обязательно увидит плодное яйцо в полости матки, при условии, что оно туда «прикатилось», а не застряло в трубе. При уровне β-ХГЧ более 2500 мЕд/мл внутри плодного яйца уже можно рассмотреть некоторые структуры, например желточный мешок. Важно понимать, что желточный мешок — первый элемент, который нам удается обнаружить внутри плодного яйца. Если диаметр желточного мешка превышает 7 мм, беременность вряд ли будет развиваться — это плохой признак.
Через 6 недель от первого дня последней менструации на УЗИ можно увидеть эмбрион, уровень β-ХГЧ при этом обычно превышает 5000 мЕд/мл.
Через 11 дней после того, как при трансвагинальном УЗИ увидели плодное яйцо с желточным мешком, уверенно регистрируется сердцебиение эмбриона. Уровень при этом выше 17 000 мЕд/мл.
Однако в большинстве случаев нет никакого смысла как в постоянном мониторировании уровня ХГЧ, так и в бесконечном «узиканье» бедненького эмбриона. Задача акушера-гинеколога — найти оптимальный баланс исследований для каждой конкретной пациентки, при этом не пропустив внематочную или аномально развивающуюся беременность, зарегистрировать жизнеспособность эмбриона и, не затягивая, начать наблюдение за развитием беременности.
Многоплодная беременность. Лекция для врачей
Часть 1. Многоплодная беременность
Часть 2. Многоплодная беременность
Часть 3. Многоплодная беременность
Дополнительный материал
Определение, краткая историческая справка
Многоплодная беременность — особое состояние в жизни женщины, являющееся нехарактерным для человека, а по количеству осложнений — фактором повышенного риска как для плодов, так и для материнского организма.
Многоплодной называется беременность, при которой в организме женщины одновременно развиваются два или большее количество плодов.
Роды двумя и большим числом плодов называются многоплодными.
Дети, родившиеся в результате многоплодной беременности, называются близнецами.
В 1895 году французский биолог Д. Эллин сформулировал закон рождения близнецов: одна двойня появляется на 85 одиночных родов, одна тройня — на 85 двоен, одна четверня — на 85 троен и т. д. Иначе говоря, одна тройня приходится приблизительно на 7000, одна четверня — на 680 000, а одна шестерня — на 4 712 000 000 родов.
Многоплодная беременность встречается в 0,4-1,6 % случаев. В настоящее время наблюдается тенденция к увеличению частоты рождения близнецов.
Факторы, влияющие на появление многоплодной беременности
Наследственность. Ожидать появления близнецов можно с большей вероятностью, если в роду у отца или матери уже были многоплодные беременности. Это наиболее доказанный или значимый фактор. Наибольшую вероятность имеют женщины, у которых прослеживается эта предрасположенность, в основном, по женской линии. Большое значение имеет сочетание генов обоих партнеров (однородность их состава) и закономерностей наследования, которые наблюдаются через поколение-два, и чаще всего, у боковых ветвей рода (наследование двоюродными братьями и сестрами). Это значит, что близнецы чаще встречаются в семьях, где мать или отец, или оба родителя имеют братьев и сестер-близнецов. Вероятность повторения двойни возрастает через поколение, то есть, если у бабушки в свое время родилась двойня, то и у ее внучки увеличивается вероятность повторения многоплодной беременности.
Возраст матери — от 35 до 40 лет — также увеличивает вероятность появления более чем одного ребенка.
Минимальные шансы имеют совсем юные мамы в возрасте около 18 лет. У них вероятность появления близнецов равна всего лишь 0,27 %. К 25 годам вероятность увеличивается более чем в 2 раза (0,62 %). В 30 лет первоначальный шанс увеличивается уже в 3 раза и составляет 0,90 %. Максимума эта цифра достигает к 35 годам, увеличиваясь в 5,5 раз (1,48 %), а к 40 годам вероятность родить близняшек у женщины начинает уменьшаться (в 40 лет — до 1,25 %, в 45 — до 0,73 %). Это объясняется тем, что перед наступлением климакса в женском организме происходит «последний всплеск» гормонов, поэтому поздние беременности нередко бывают многоплодными. К окончанию детородного периода (примерно к 48 годам) шансы произвести на свет близнецов практически равны тем, которые есть у 18-летней девушки (0,30 %).
Повторные роды. С каждыми последующими родами шансы родить близнецов возрастают (после вторых родов — в два раза, после пятых — в пять раз). Если у матери уже рождались разнояйцовые близнецы, то вероятность повторить успех увеличивается еще в два раза. Последний факт объясняется тем, что организм женщины, однажды зачавшей близнецов, способен вырабатывать несколько яйцеклеток в период овуляции.
Национальность (малоизученный феномен). В зависимости от национальности женщины шанс родить близнецов может меняться более чем в 10 раз. Наиболее часто близнецы появляются у чернокожих женщин (от 4,5 % в Нигерии), далее следуют представительницы белой расы, а замыкают список азиатки (до 0,4 % в Китае).
Время зачатия. На выработку гормона гонадотропина, стимулирующего яичник, оказывает влияние продолжительность светового дня, следовательно (и это подтверждает статистика), больше вероятность зачать двойню весной.
Прием гормональных препаратов, которые применяются как для лечения бесплодия, так и для предохранения от нежелательной беременности. Женщины, которые употребляли противозачаточные средства (не менее 6 месяцев) и забеременели в течение 2 месяцев после отказа от них, имели в два раза больше шансов родить близнецов, чем остальные.
Искусственное оплодотворение. С середины 80-х годов внедрение таких методов лечения бесплодия, как экстракорпоральное оплодотворение и перенос эмбриона (ЭКО и ПЭ), вызвало резкий скачок частоты многоплодной беременности. Многоплодие после лечения методом ЭКО составляет 25-30 % (то есть в каждых 3-4 случаях). Успешно развивающиеся технологии ЭКО привели к тому, что беременность тройней и четверней перестала быть большой редкостью, так как в матку производят подсадку сразу нескольких оплодотворенных яйцеклеток в надежде, что успешно будут развиваться один-два плода. Если приживается больше трех плодов, то количество идет в ущерб качеству — такие дети могут оказаться вообще нежизнеспособными.
В настоящее время до 50 % в структуре многоплодия составляют беременности после ЭКО и ПЭ, а также стимуляции суперовуляции.
Аномалии развития матки (двурогая, перегородка в матке) являются причиной увеличения частоты двоен. При аномалиях развития чаще, чем при нормальном строении матки, происходит созревание одновременно двух или более яйцеклеток, которые могут быть оплодотворены.
Значительно реже среди причин многоплодной беременности называют состояние окружающей среды, длительное половое воздержание, социальное положение женщины (подсчитано, что в нижних социальных классах близнецы почему-то рождаются чаще). Известно, что недоедание или очень строгие диеты уменьшают частоту возникновения.
Однако все эти факторы уменьшают или увеличивают возможность рождения только разнояйцовых близнецов! Вероятность рождения однояйцовых не связана ни с какими наследственными и внешними факторами и постоянна: в среднем 3 на 1000 беременностей, то есть 0,3 %.
Патогенез многоплодной беременности
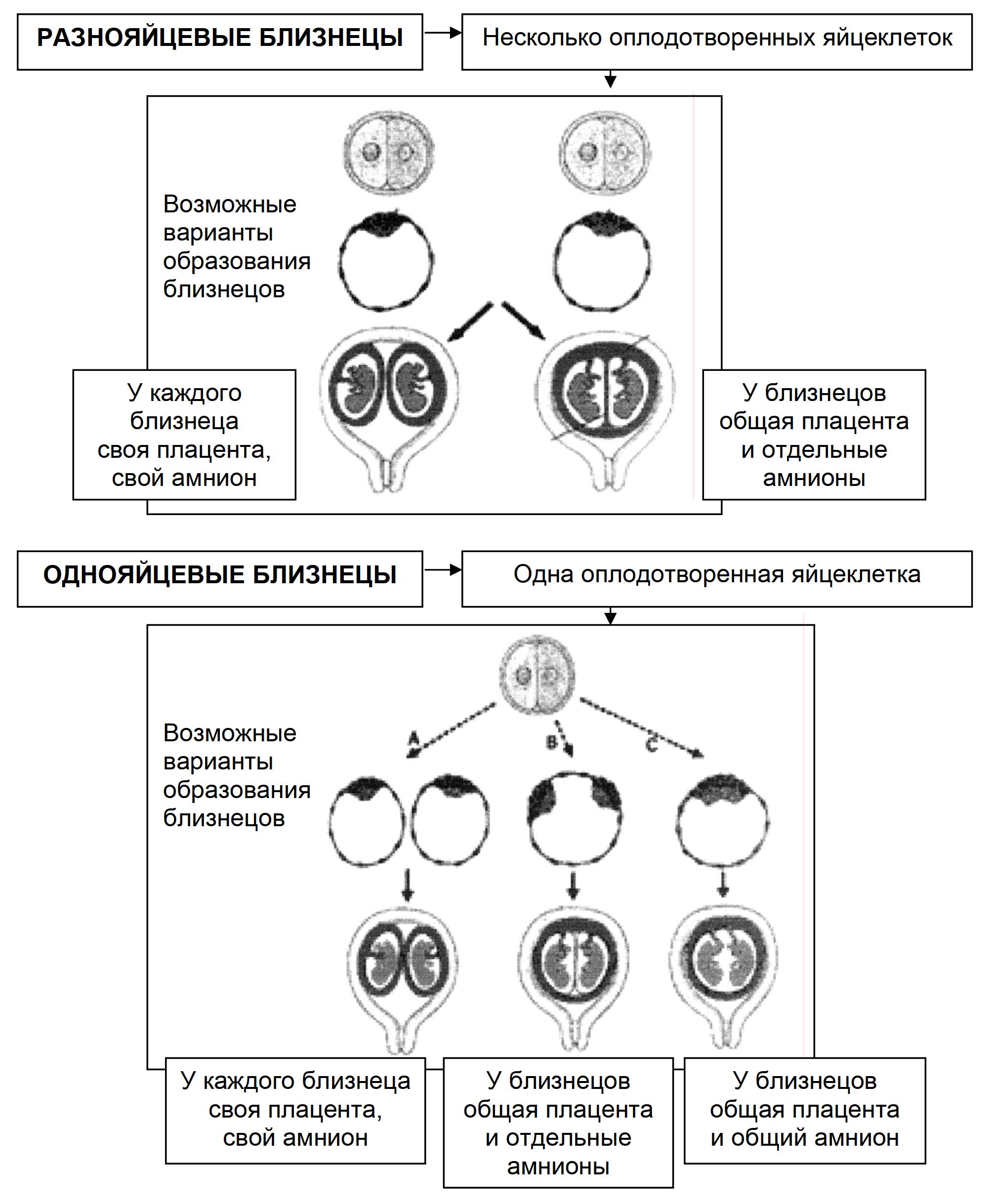
Близнецы бывают двух типов: монозиготные (однояйцевые, идентичные) — из одной оплодотворенной яйцеклетки в результате атипического дробления яйца на две (три, четыре. ) части и дизиготные (двуяйцевые или разнояйцевые, неидентичные) — близнецы, развивающиеся из двух или нескольких одновременно оплодотворенных яйцеклеток (рис. 1).
Рис. 1. Образование разнояйцевых и однояйцевых близнецов
Однояйцевые близнецы генетически идентичны, всегда одного пола, имеют одинаковую группу крови, очень похожи друг на друга внешне, по характеру и даже часто болеют одновременно одними и теми же болезнями.
Разнояйцевые близнецы, с точки зрения генетика, — обычные братья и сестры. Они могут быть однополыми и разнополыми, группа крови может быть одинаковой и различной. Разнополые близнецы всегда разнояйцевые.
Соотношение двуяйцевых к однояйцевым двойням составляет 10:1.
Развивающийся в матке зародыш окружен амнионом — внутренней зародышевой оболочкой, образующей заполненную жидкостью полость, которая предохраняет плод от механических повреждений и обеспечивает водную среду для его развития; хорионом — наружной зародышевой оболочкой, покрытой снаружи ворсинками, которые врастают в слизистую оболочку матки, образуя плаценту.
Происхождение двуяйцевых двоен (многояйцевых близнецов) может быть следующим:
— одновременное созревание и овуляция двух и более фолликулов в одном яичнике (ovulatio uniovarialis);
— созревание двух и более фолликулов и овуляция в обоих яичниках (ovulatio biovarialis);
— оплодотворение двух и более яйцеклеток, созревших в одном фолликуле (ovulatio unifollicularis).
У дизиготных близнецов обе зародышевые оболочки всегда разные, хотя бывает, что плаценты срастаются в одну (если два оплодотворенных яйца имплантировались в стенку матки очень близко друг от друга).
Однояйцевые двойни могут быть биамниотическими или моноамниотическими.
Происхождение однояйцевых (монозиготных) близнецов связано с разделением единого эмбрионального зачатка на две и более части:
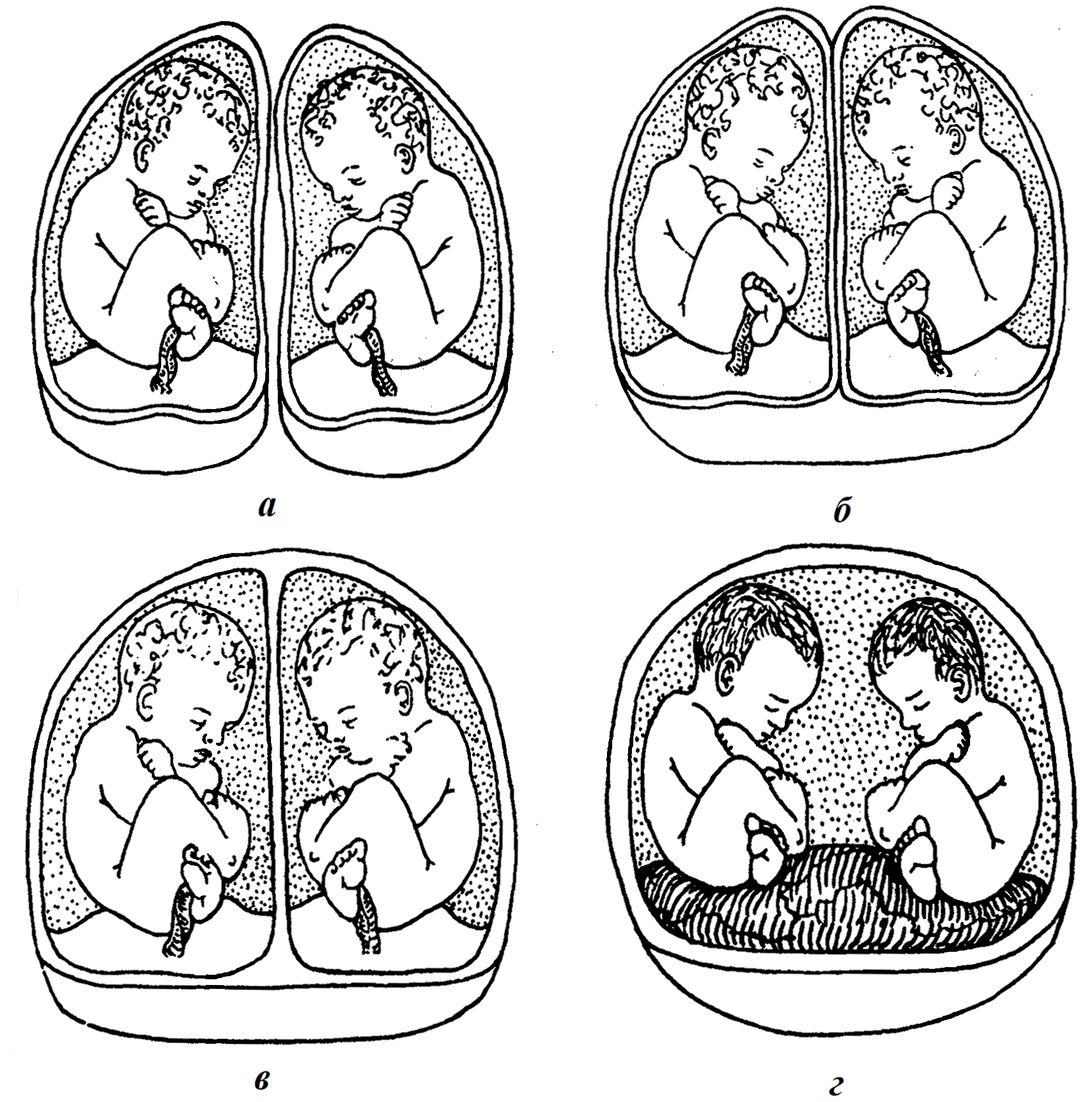
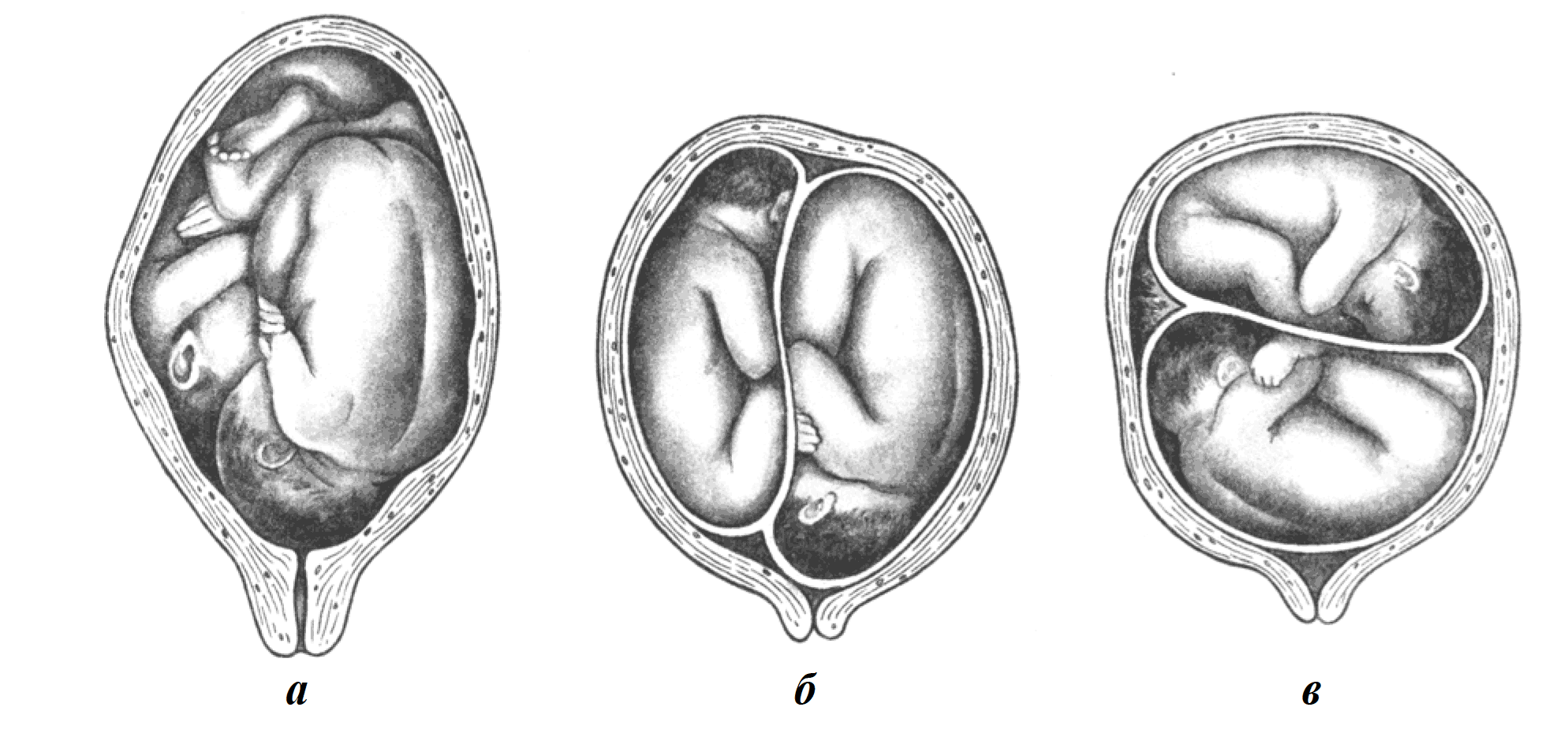
1. Если разделение произошло в первые три дня после оплодотворения, то есть в течение 72 часов, развивается бихориальная биамниотическая беременность (рис. 2а, б).
2. Если разделение происходит на 4-8 сутки, на стадии морулы (до появления плодного пузыря), развивается беременность с монохориальным биамниотическим последом (рис. 2в).
3. Если расщепление происходит на 9-12 сутки (1 % всех монозиготных близнецов), когда уже образовался амниотический пузырь, хорион, а близнецы развиваются в общей амниотической оболочке и с общей плацентой, — монохориальная моноамниотическая беременность (рис. 2г).
4. После 15 суток полное разделение эмбриональных зачатков невозможно и развиваются сросшиеся близнецы.
В большинстве случаев возникновения однояйцевых близнецов разделение зародышевых зачатков должно произойти до 8-го дня (монохориальный биамниотический послед).
В одной амниотической оболочке с общими хорионом и плацентой могут развиваться только монозиготные близнецы.
В разных амниотических оболочках, но в одном хорионе тоже могут развиваться только монозиготные близнецы.
В разных амнионах и разных хорионах могут развиваться однояйцевые и разнояйцевые близнецы.
Рис. 2. Формирование плодных оболочек и плаценты при двойне:
а — две плаценты, два амниона, два хориона (дихориальная/диамниальная двойня); б — одна плацента, два амниона, два хориона (дихориальная/диамниальная двойня); в — одна плацента, два амниона, один хорион (монохориальная/диамниальная двойня); г — одна плацента, один амнион, один хорион (монохориальная/моноамниальная двойня)
Вывод. Наличие одного хориона при одной или двух (нескольких) амниотических оболочках неоспоримо свидетельствует о том, что мы имеем дело с однояйцевыми близнецами. Если хорионов больше одного, точный ответ могут дать лишь специальные анализы — от простого определения группы крови и резус-фактора до более сложных генетических тестов — типирования антигенов гистосовместимости HLA, анализа ДНК.
Существуют теории «сверхзарождения» и «сверхоплодотворения». Сверхзарождение — это оплодотворение яйцеклеток разных овуляторных периодов, то есть наступление новой беременности при наличии уже существующей. Сверхоплодотворение — оплодотворение двух или более яйцеклеток, выделившихся во время одной овуляции, семенной жидкостью разных отцов.
Тройни могут быть однояйцовые, разнояйцовые, а также возможно появление двух однояйцовых и одного одиночного плода. Четверни могут быть однояйцовыми, разнояйцовыми, двумя двойнями; тройней и одним одиночным плодом. Близнецы после ЭКО всегда разнояйцевые, часто разнополые, каждый со своим характером. По утверждению некоторых психологов, идентичный генетический код накладывает отпечаток на отношения монозиготных близнецов между собой и с окружающей действительностью, что требует особого к ним отношения и особенных усилий, направленных на то, чтобы вырастить их самостоятельными личностями, а не единым неделимым и самодостаточным тандемом, в значительной степени изолированным от внешнего мира.
Феномен близнецов издавна привлекал пристальное внимание биологов и медиков.
На «научные рельсы» близнецовый метод поставил Фрэнсис Гальтон: в 1876 году он опубликовал статью «История близнецов как критерий воздействия наследственности и окружающей среды».
Гальтон разработал так называемый «метод конкордантности», то есть сопоставления однояйцевых близнецов с однополыми разнояйцевыми, а также однояйцевых, воспитанных вместе, с однояйцевыми близнецами, по тем или иным причинам росшим отдельно друг от друга.
Американский психолог Томас Бучард в 80-х годах двадцатого века исследовал около 30 пар однояйцевых близнецов, разлученных в раннем возрасте. Самой поразительной оказалась судьба братьев Оскара и Джека. Родились близнецы в 1932 году. Родители разошлись. Оскара мать увезла в Германию, где он «заболел» нацизмом, и как только позволил возраст, вступил в «Гитлерюгенд». Джек провел детство и молодость в Палестине и на островах Карибского моря. Отец воспитывал его в традициях иудаизма. Казалось бы, «наследственность отдыхает», но в сорок лет братья встретились. Выяснилось, что у них много общего: оба носят одинаково подстриженные усы, у обоих с возрастом ослабело зрение, и даже очки у них практически одинаковые. Пристрастия в одежде тоже на редкость сходны. Братья любят одну и ту же пищу, похоже ведут себя в семье.
В Эфиопии 5 июня 1989 года Кадиджа Абделла родила мальчика. Прошло больше недели, женщина успела практически оправиться от родов, как вдруг 13 июня у нее внезапно начались схватки, и она родила девочку, оказавшуюся младше брата на 8 дней.
Канадские двойняшки Алис и Эмма Роудз появились на свет с разницей в 39 дней. После преждевременных родов, в результате которых на свет появилась 500-граммовая Алис, врачам удалось приостановить родовую деятельность, и ее младшая сестра родилась 5 недель спустя.
У берлинских близнецов Круг в метриках записаны разные годы рождения. При этом Антон Круг опередил младшую сестренку Лейлу всего на 15 минут. Объясняется все просто: Антон родился 31 декабря 1997 года, незадолго до полуночи, а Лейла увидела свет уже 1 января 1998 года. А вот американцев из Массачусетса Аарона и Луку Хегенбергеров, появившихся на свет с разницей в 8 минут, разделяет тысячелетие: старший родился 31 декабря 2000 года, младший — 1 января 2001.
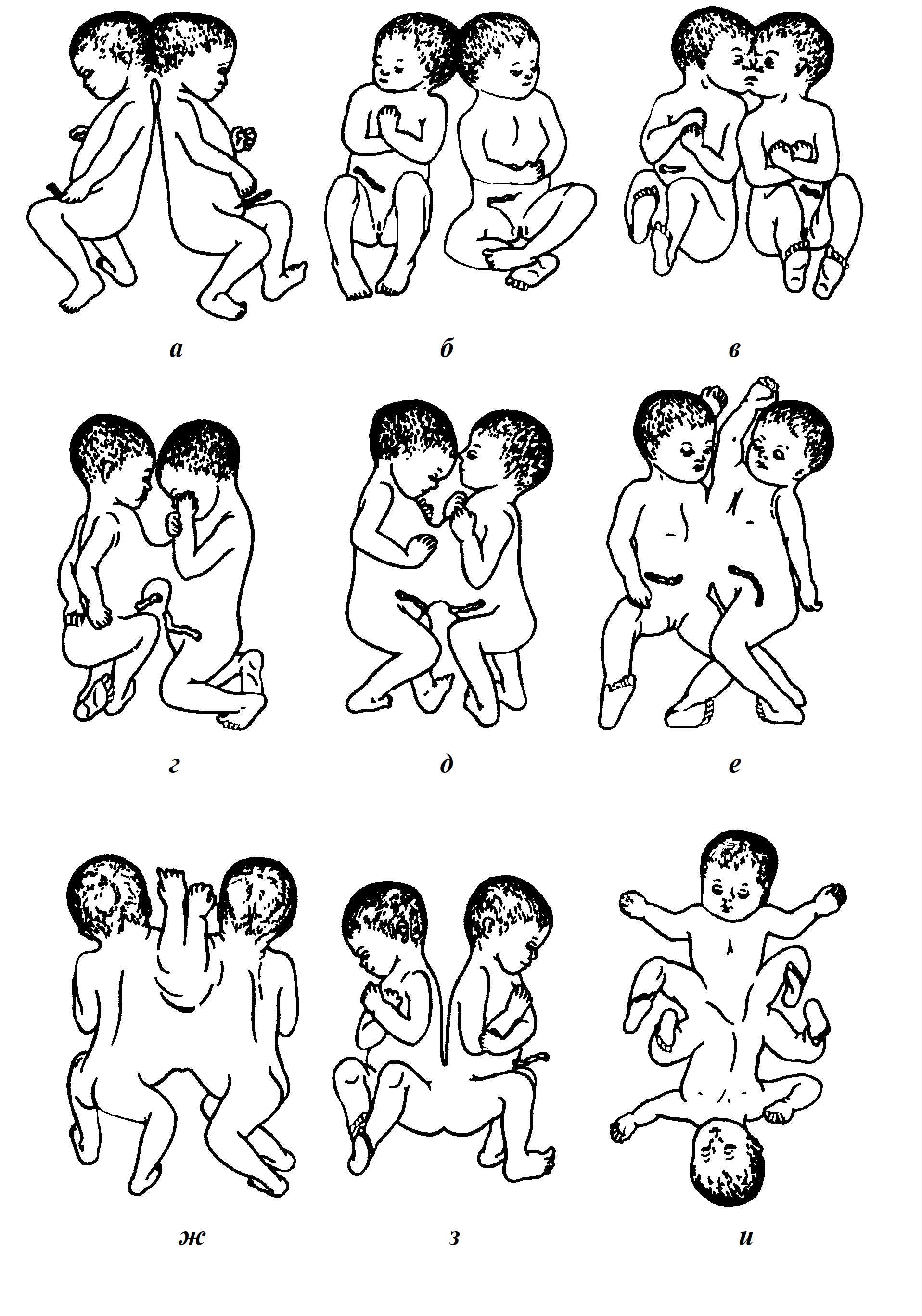
Близнецов, сросшихся телами в материнской утробе, называют сиамскими.
Рис. 3. Типы сросшихся близнецов:
а, б, в — краниопаги; г, д, е, ж — торакопаги; з, и — пигопаги
Этот термин связан с парой китайских близнецов, родившихся в 1811 году в Таиланде (тогда страна называлась Сиамом). Мальчики, которых родители назвали Чанг — «левый» и Энг — «правый», срослись в области солнечного сплетения, имели общий пупок и, по всей видимости, одну печень на двоих. В юности они работали продавцами-разносчиками, а к 18 годам перебрались в Америку, где стали гастролировать с невероятным успехом. Они женились на сестрах, родили более 20 детей и умерли в возрасте 63 лет.
Другая пара знаменитых сиамских близнецов — сестры Блажек — родилась в 1878 году. Сестры стали музыкантами — скрипачкой и арфисткой, одна из них родила ребенка.
Первую в мире успешную операцию по разделению сиамских близнецов провел в 1952 году доктор Жак Геллер (США). Теперь такие операции проводят все чаще, а у сросшихся телами близнецов появляется все больше шансов на полноценную самостоятельную жизнь.
В зависимости от места соединения выделяют (рис. 3):
— краниопагов (в области головы);
— торакопагов (в области грудного отдела);
— пигопагов (в области поясничного отдела и промежности).
Диагностика многоплодной беременности
Диагностика многоплодия нередко представляет значительные затруднения, особенно в первой половине беременности. Во второй половине, ближе к концу беременности, распознавание двойни (тройни) облегчается. Однако диагностические ошибки могут возникнуть при исследовании в конце беременности и даже во время родов.
При распознавании многоплодной беременности учитываются следующие признаки:
1. Увеличение матки происходит быстрее, и ее величина не соответствует сроку беременности. Такое несоответствие регистрируется с 14-16 недель. Дно матки обычно стоит высоко, особенно в конце беременности, окружность живота в этот период достигает 100 см и более.
2. Если близнецы находятся в продольном положении, то на передней поверхности матки образуется продольное углубление; при поперечном положении обоих плодов углубление расположено горизонтально.
3. Матка принимает седловидную форму (ее углы выпячиваются крупными частями плодов, в области дна образуется углубление).
4. Небольшие размеры предлежащей части по сравнению с объемом матки.
5. Определение крупных частей плода в разных отделах живота.
6. Определение в матке трех и более крупных частей плода при акушерском исследовании (например, двух головок и одного тазового конца).
7. Раннее ощущение шевеления плодов — с 15-16 недель беременности.
8. Ощущение движения плода в разных местах.
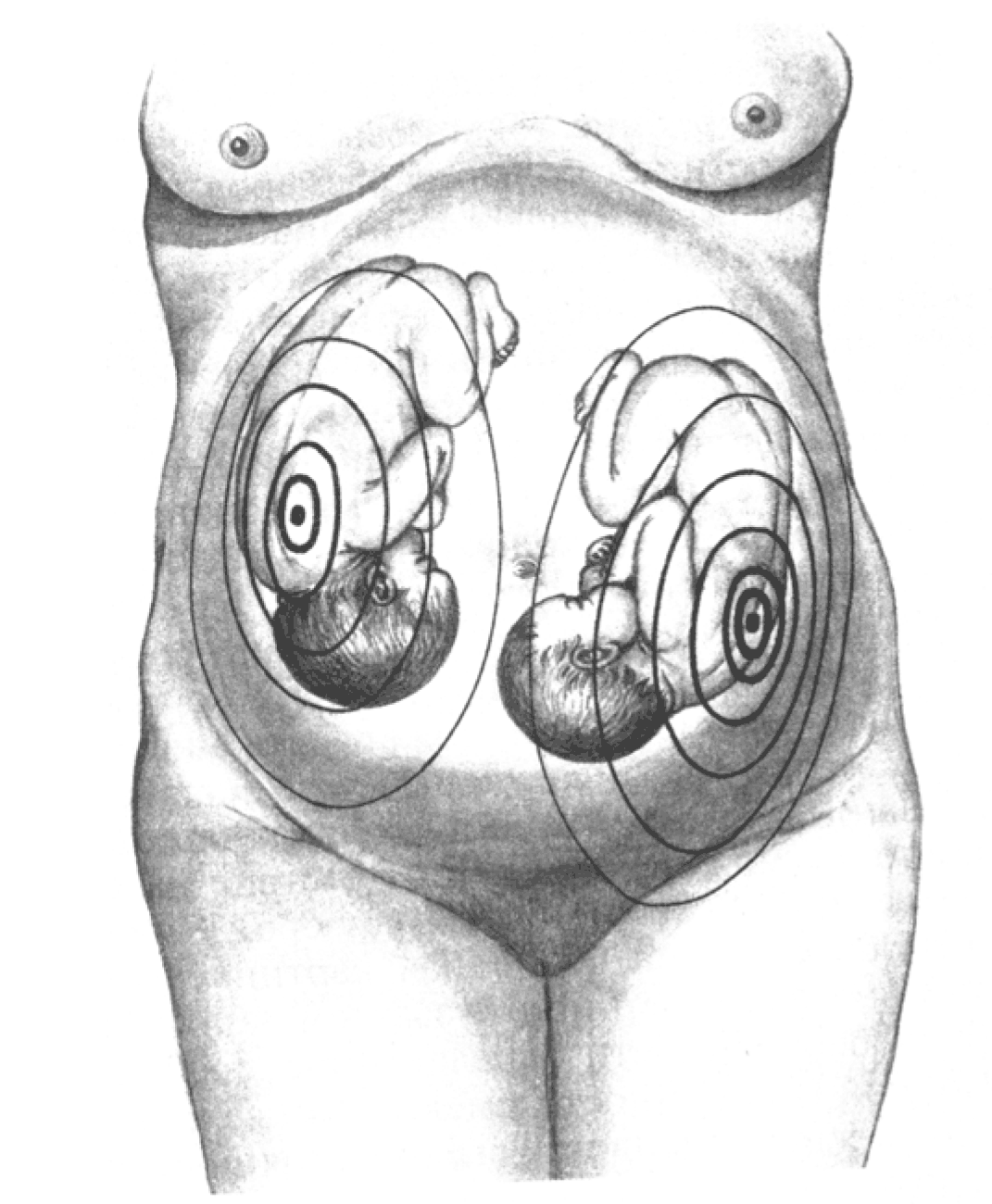
9. Два пункта отчетливого сердцебиения плода в разных местах матки с зоной молчания между ними, причём разница ЧСС не менее 10 ударов (рис. 4).
10. Избыточная прибавка массы тела женщины с 14-16 недели при отсутствии клинических признаков гестоза беременных.
11. Повышенный тонус матки.
12. УЗИ позволяет диагностировать многоплодную беременность, начиная с первой половины. Достоверные признаки многоплодия выявляются на очень ранних стадиях беременности — в 3-4 недели.
13. Для диагностики применяют также кардиотокографию, фоно- и электрокардиографии, при помощи которых можно зарегистрировать сердечные тоны близнецов на сроке беременности 20-22 недель и даже ранее.
Рис. 4. Два фокуса выслушивания сердцебиений у плодов при двойне
В большинстве случаев распознавание многоплодной беременности возможно при тщательном исследовании общедоступными клиническими методами. Для диагностики необходимо наличие нескольких признаков многоплодной беременности, из которых наиболее важное значение имеют данные пальпации (три крупные части) и аускультации (сердцебиение двух плодов).
Положение плодов в матке при двойне
Точно распознать положения плодов можно при УЗИ (рис. 5).
В 88 % оба близнеца находятся в продольном положении и занимают один правую, другой левую половину матки.
В 45 % оба плода предлежат головкой.
Далее по частоте следуют такие комбинации:
— один плод в головном предлежании, другой — в тазовом (43 %);
— оба плода в тазовом предлежании (6 %);
— один плод в продольном положении, другой — в поперечном (5,5 %);
— оба плода в поперечном положении (0,5 %).
Рис. 5. Положение плодов в матке при двойне:
а — головное предлежание обоих плодов; б — головное предлежание одного плода и тазовое второго; в — поперечное положение обоих плодов
Течение и ведение многоплодной беременности
Беременная должна находиться под тщательным врачебным наблюдением. Сразу после выявления многоплодия необходимо назначить щадящий режим и специальную диету, которая позволит обеспечить повышенную потребность организма беременной в белках, жирах, углеводах, витаминах и микроэлементах, предупредить развитие железодефицитной анемии, свести к минимуму возможность рождения детей с малой массой тела. Беременная должна особое внимание уделять своему питанию, особенно в 1-м триместре. На каждого ребенка требуется приблизительно 300-400 кк/сут. При этом витамины тоже назначаются в двойной дозе. Если при одноплодной беременности оптимальная прибавка веса составляет 12-13 кг, то для многоплодной — не менее 18-20 кг.
Посещать врача акушера-гинеколога беременная должна каждые 2 недели, а в III триместре — еженедельно. Беременным предлагается плановая госпитализация в 29-32 недели и в 36 недель для наблюдения за состоянием женщины и плодов, профилактики осложнений и проведения необходимого лечения, определения оптимального срока и метода родоразрешения. В некоторых случаях беременной приходится соблюдать постельный режим в течение нескольких месяцев.
После 20 недель в дневное время будущим мамам рекомендуется отдыхать не менее 4-6 часов, далее — до 8 часов в день. После 20-й недели женщине рекомендуется прекратить занятия активными видами спорта, работу, половую жизнь.
Необходимо тщательно следить за состоянием плодов и функцией фетоплацентарного комплекса. Важную роль в оценке состояния плодов, строения и функции плаценты играют ультразвуковое сканирование, допплерография, кардиотокография.
После 30-32 недель КТГ и эхографическая оценка функционального состояния фетоплацентарной системы должны проводиться еженедельно. Целесообразно проводить допплерографическое исследование кровотока у каждого плода в отдельности.
При подозрении на генетически обусловленные аномалии развития, гемолитическую болезнь и для определения зрелости легких плода по соотношению уровня лецитина-сфингомиелина (который отражает выработку сурфактанта) следует проводить исследование околоплодных вод из каждого плодного мешка под эхографическим контролем.
Следует отметить, чем выше порядок многоплодия, тем выше риск осложнений.
При нежелании женщины родить более двух детей или выявлении на ранних сроках патологии одного из близнецов возможно селективное прерывание беременности. Наиболее успешно прерывание беременности завершается при редукции эмбриона, имеющего малые размеры, располагающегося ближе к внутреннему зеву, при небольших размерах плодного яйца, удобно расположенного для этой процедуры. Редукцию проводят под эхографическим контролем трансвагинальным доступом в сроки 7-10 недель. В ходе операции производят редукцию не более 2 эмбрионов.
Осложнения при многоплодной беременности:
1. В 1-м триместре в 15-20 % отмечается феномен «отмирания одного из плодных яиц». Поэтому, несмотря на диагноз двойни или тройни, есть вероятность, что развиваться будет только один плод.
2. Появляются утомляемость, одышка, учащение мочеиспускания и запоры раньше, чем при нормально протекающей одноплодной беременности.
3. Увеличение нагрузки на сердечно-сосудистую систему может привести к нарушению ее функции и декомпенсации. Установлено выраженное функциональное напряжение состояния гемодинамики. При этом объем циркулирующей крови повышен примерно на 20 % по сравнению с одноплодной беременностью, имеются увеличение количества эритроцитов, минутного объема сердца, диастолического давления крови, а также скорости почечной клубочковой фильтрации.
4. Появление железодефицитной анемии у матери с 20-24 недель беременности связано с увеличением массы плацентарной ткани и повышением содержания плацентарных факторов, вызывающих анемию; увеличением внутрисосудистого объема, в результате чего снижается уровень гемоглобина, гематокрита.
5. Гестоз возникает в 4 раза чаще.
6. Расширение вен нижних конечностей.
7. Многоводие одного или обоих плодов. В некоторых случаях многоводие в одной полости может сопутствовать маловодию в другой.
8. Фетоплацентарная недостаточность.
9. Аномальное расположение плаценты.
10. Высокая частота преждевременного прерывания беременности: при двойне — 26-56 %, при тройне — 66-97 %, при четверне — более 90 %. Согласно традиционно распространенной гипотезе, основной причиной преждевременного развития родовой деятельности служит перерастяжение мышечных волокон матки за счет большого объема плодов. Почти 2/3 новорожденных, которые умерли после многоплодных родов, являются преждевременно родившимися.
11. Диссоциированый тип развития близнецов, когда один плод крупнее другого. Разница в весе может составлять даже 1000-1500 г. Такие нарушения развития возникают из-за неправильного кровообращения в плаценте или пуповине, то есть к одному плоду кровь притекает лучше, к другому — хуже. Наиболее выраженная степень диссоциированного развития наблюдается при синдроме фето-фетальной гемотрансфузии, когда однояйцевые близнецы с одной плацентой (монохориальные) питаются следующим образом: один ребенок от другого. Один становится донором, а второй — реципиентом. В этом случае жизнь обоих в опасности.
При установлении синдрома фето-фетальной гемотрансвузии за рубежом при помощи лазера производят разъединение анастомозов, и оба ребенка продолжают нормально развиваться.
12. Низкая масса тела новорожденных. В 40-60 % случаев при рождении двойни масса тела детей составляет менее 2500 г. Обычно, разница в массе тела между обоими близнецами невелика и составляет около 200-300 г.
13. Функциональная незрелость плода, чаще возникающая при тройне, четверне и т. д.
14. Внутриутробная гибель одного плода.
15. При многоплодной беременности чаще встречаются врожденные пороки развития: 2,7 % — при двойне, 6,1 % — при тройне. Наиболее часто пороки развития среди двоен имеют следующую локализацию: сердечно-сосудистая система, желудочно-кишечный тракт, реже центральная нервная система, легкие, скелетно-мышечная и мочеполовая системы.
Также выделяют пороки, характерные только для многоплодной беременности, — неразделившиеся близнецы. Частота этого порока — 1 случай на 50 000-100 000 родов.
Течение родов при многоплодной беременности
Наименьшее количество перинатальных осложнений и наиболее благоприятным сроком родов для двоен является 36-38 недель беременности, при тройне — 34-36 недель.
Течение родов может быть нормальным. Происходит раскрытие зева, разрыв одного плодного пузыря и рождение первого плода. После рождения первого плода в родовой деятельности наступает пауза продолжительностью от 15 мин до 1 ч (бывает и больше). В это время усиливается ретракция мышц, и матка приспосабливается к своему уменьшенному размеру. Затем родовая деятельность возобновляется, разрывается второй плодный пузырь и рождается второй плод. Промежуток времени между рождением первого и второго близнецов в большинстве случаев составляет 20-30 мин. После рождения второго плода оба последа отделяются от стенки матки и одновременно изгоняются из родовых путей.
Однако такое благополучное течение родов наблюдается не всегда.
Осложнения при родах и в послеродовом периоде:
1. Преждевременное и раннее излитие околоплодных вод (25-30 %) первого плода опасно из-за возможности проникновения микробов в полость матки и возникновения асфиксии плода. Несвоевременное нарушение целости плодного пузыря ведет к замедлению процесса сглаживания шейки матки и раскрытия зева.
2. Слабость родовой деятельности, связанная с неспособностью матки к энергичным сокращениям из-за перерастянутой мускулатуры. Перерастяжение стенок матки обусловлено наличием в ее полости двух плодов с плацентами и околоплодными водами; этому же способствует многоводие, которое довольно часто наблюдается при многоплодной беременности. Причиной слабости родовых сил может быть исключение из активных сокращений значительной области миометрия, где располагаются две или одна обширная плацента.
3. В связи со слабостью родовых сил период раскрытия бывает затяжным, роженица утомляется, что, в свою очередь, угнетает родовую деятельность. Нередко затягивается период изгнания. Продолжительность родов при многоплодной беременности больше, чем при родах одним плодом.
4. После рождения первого плода может наступить преждевременная отслойка плаценты как родившегося, так и еще неродившегося близнеца (или общей плаценты). При этом возникают сильное кровотечение, угрожающее здоровью роженицы, и асфиксия внутриутробного плода. Преждевременная отслойка плаценты после рождения первого плода происходит в 3-4 % (до 7 %) родов двойней.
5. Запоздалый разрыв плодного пузыря второго плода. Если в таких случаях плодный пузырь не вскрывают искусственно, рождение второго плода затягивается на много часов.
6. После рождения первого плода процесс ретракции мышц может быть недостаточно активным, ведь полость матки уменьшается не сразу. В связи с этим возникают условия, определяющие повышение подвижности плода и способствующие самоповороту его в полости матки. Плод, находившийся в поперечном положении, может перейти в продольное; наблюдается также переход из продольного в поперечное, при котором роды без применения акушерских операций невозможны.
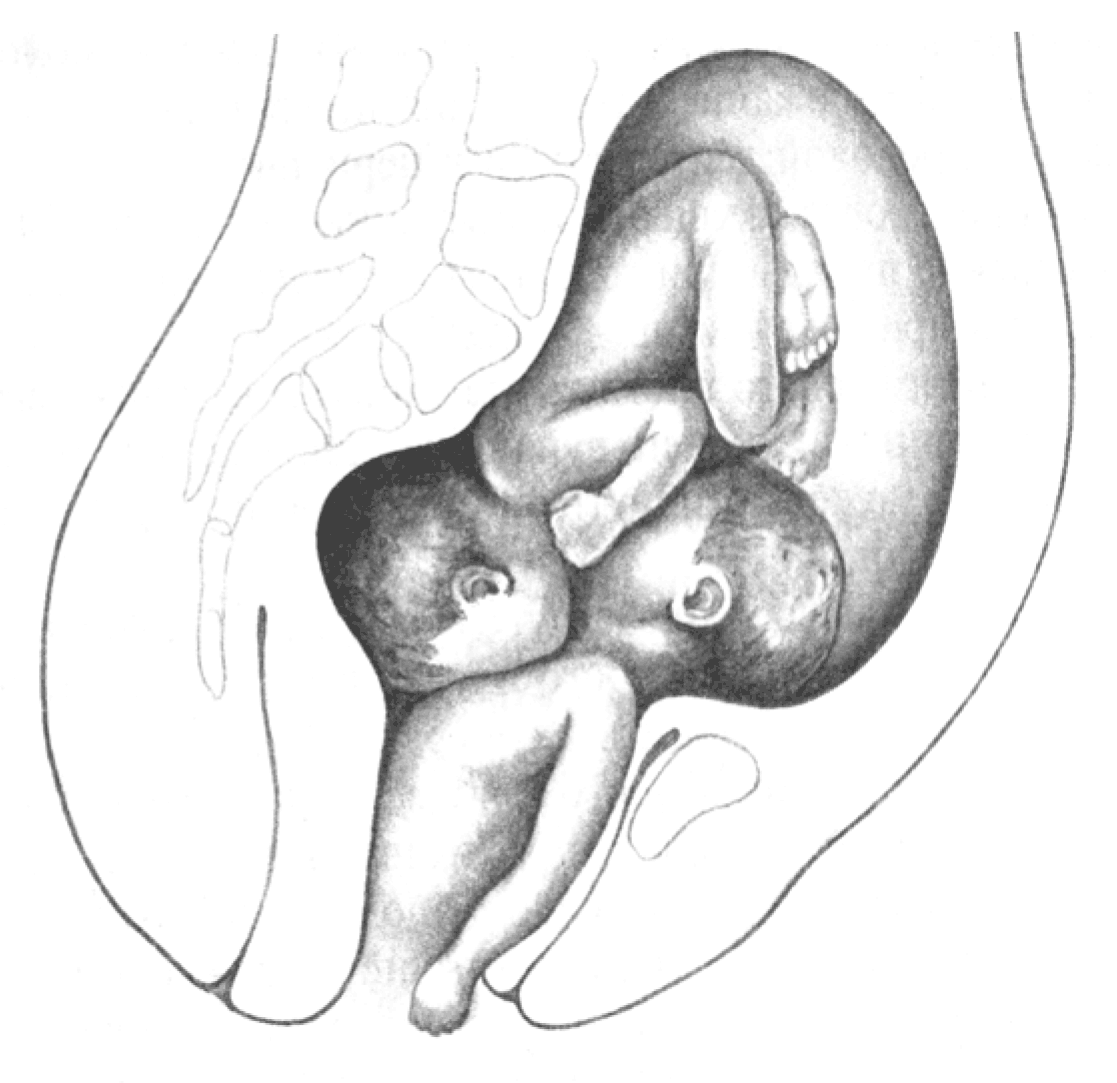
7. Редким, но чрезвычайно тяжелым осложнением является одновременное вступление в таз головок обоих близнецов, при котором возникает так называемая коллизия, или сцепление близнецов (рис. 6). Это осложнение возникает, когда первый ребенок рождается в тазовом предлежании, а второй — в
головном (возможны и другие варианты сцепления). При сцеплении близнецов приходится прибегать к акушерским операциям.
8. При двойнях значительно выше мертворождаемость, чем при родах одним плодом. Это зависит от большей частоты преждевременных родов и функциональной незрелости недоношенных плодов, от осложнений, которые при двойнях возникают нередко и ведут к внутриутробной асфиксии; имеют значение и хирургические вмешательства.
9. В последовом периоде возникают кровотечения вследствие неполной отслойки или в связи с задержкой в матке отслоившейся плаценты. Нарушению процесса отслойки плаценты и выделения последа способствует пониженная сократительная деятельность матки.
10. В послеродовом периоде наблюдается замедление инволюции матки, послеродовые заболевания возникают чаще, чем после родов одним плодом. Это зависит не только от замедления инволюции, но также от более значительной частоты осложнений и хирургических вмешательств во время родов.
Прогноз родов при многоплодной беременности менее благоприятен чем при одном плоде
Рис. 6. Коллизия плодов при двойне
Ведение родов и послеродового периода
Частые осложнения при родах дают основание считать их при многоплодной беременности пограничными между физиологическими и патологическими.
Ведение родов требует большого внимания и терпения. Необходимо тщательно наблюдать за состоянием матери и плодов, динамикой родов.
При слабости родовой деятельности необходима ее своевременная коррекция медикаментозными средствами.
Если имеется многоводие, показана амниотомия при открытии шейки матки на 3-4 см. Воды выпускают медленно, так как быстрое излитие может вызвать ряд неблагоприятных последствий: выпадение пуповины, ручки, преждевременную отслойку плаценты. Для этого плодный пузырь разрывают сбоку, руку из влагалища не вынимают, сдерживая быстрое излитие вод. После амниотомии чрезмерное растяжение матки исчезает, и сократительная деятельность ее улучшается.
Период изгнания также предоставляют естественному течению. К активным действиям прибегают только при возникновении осложнений, угрожающих благополучию матери и плода. При слабости потуг применяют средства, усиливающие родовую деятельность; проводят профилактику асфиксии плода.
После рождения первого плода тщательно перевязывают не только плодовый, но и материнский концы пуповины. Это необходимо потому, что после рождения первого плода невозможно определить, какая это двойня: однояйцевая или разнояйцевая. При однояйцевой двойне второй плод может погибнуть от кровопотери (через пуповину первого плода, если она не перевязана). После рождения первого плода производят наружное исследование и выясняют положение второго плода и характер его сердцебиения. При хорошем состоянии роженицы, продольном положении плода, отсутствии асфиксии и других осложнений роды продолжают вести выжидательно.
Если в течение 10-15 мин второй плод не родится, вскрывают плодный пузырь и предоставляют роды естественному течению. Некоторые акушеры предлагают разрывать плодный пузырь через 30 мин, исходя из того, что за это время матка сократится и ее моторная функция усилится.
При поперечном положении второго плода производят поворот плода на ножку с последующим его извлечением. При тазовом предлежании извлекают плод за ножку или паховый сгиб.
Если возникает асфиксия плода или кровотечение из родовых путей, немедленно производят поворот плода и его извлечение; если головка плода находится в полости или на выходе таза, роды заканчивают наложением акушерских щипцов.
Третий период родов требует особого внимания. Необходимо тщательно следить за состоянием роженицы и количеством теряемой крови. В начале последового периода роженице вводят внутривенно сокращающие матку средства (окситоцин или метилэргометрин) с целью профилактики кровопотерь. При возникновении кровотечения немедленно принимают меры к удалению последа из полости матки. При наличии признаков отделения последа его выделяют наружными приемами. Если послед не отделился, а кровотечение значительное, применяют ручное отделение плаценты и выделение последа. Родившийся послед (последы) тщательно осматривают, чтобы убедиться в его целости и установить однояйцевое или двуяйцевое происхождение двойни.
В первые часы после родов нужно следить за состоянием родильницы, сокращением матки и количеством крови, выделившейся из половых путей. При вялом сокращении матки вводят средства, ее сокращающие, на живот кладут пузырь со льдом; при необходимости применяют массаж матки и другие меры борьбы с кровотечением.
В послеродовом периоде при многоплодной беременности инволюция матки происходит медленнее, чем после родов одним плодом. Поэтому необходимо наблюдать за характером выделений (лохий), сокращением матки и общим состоянием родильницы. При необходимости назначают средства, ее сокращающие. Таким родильницам полезны гимнастические упражнения, укрепляющие мышцы брюшной стенки и тазового дна.
Перинатальная смертность при многоплодии в 2 раза чаще, чем при родах одним плодом. Поэтому в современном акушерстве существует тенденция по расширению показаний к абдоминальному родоразрешению в интересах плодов.
Показания к кесареву сечению при многоплодной беременности:
— поперечное положение обоих плодов или первого плода;
— тазовое предлежание обоих плодов или первого плода;
— чрезмерное перерастяжение матки и крупные плоды (общей массой более 6 кг);
— гипоксия плода (плодов);
— наличие диагностированного одного плодного пузыря;
— неподготовленность родовых путей после 38 недель беременности;
— тяжелое течение гестоза, при котором противопоказаны роды естественные;
— аномалии родовой деятельности, выпадение пуповины, предлежание и отслойка плаценты, другие акушерские показания;
— экстрагенитальная патология матери, требующая оперативного родоразрешения.
Если специальных показаний нет, то оптимальными являются естественные роды. А вот при наличии трех и более детей, независимо от состояния женщины, рекомендуется производить операцию кесарева сечения в 34-36 недель.
Развитие близнецов после рождения
Неблагоприятные условия внутриутробного развития, осложнения течения беременности и родов отражаются на физическом состоянии и развитии новорожденных. Обычно они весят меньше, чем одиночно рожденные дети, и догоняют их по росту и весу лишь после 1,5 лет.
Из-за сниженного веса у близнецов бывает пониженная сопротивляемость инфекциям, болеют в среднем в 3 раза чаще, чем другие дети. У них наблюдаются расстройства сна, особенно в грудном возрасте: прерывистый, беспокойный, поверхностный сон. Отмечаются нарушение питания — от отказа от еды до переедания. Эти нарушения ослабевают после 3 лет, но могут тянуться до наступления периода взрослости. Энурез (чаще у мальчиков) встречается примерно у 15 % близнецов. Как правило, дети приобретают навыки опрятности к 3,5 года, у близнецов это происходит позже.
Чаще роль главного, сильного, умного в близнецовой паре играет перворожденный ребенок, поскольку он обычно имеет больший вес при рождении и развивается быстрее.
Медицинская литература по акушерству

 Читайте также:
Читайте также: