Фиброз мягких мозговых оболочек что это
Описаны два типа изменений — острые и хронические. Острые изменения наиболее четко регистрируются при гибели больных во время эпилептического припадка и особенно эпилептического статуса. Они тяготеют к сосудистым областям, отличаются избирательностью поражения, располагаясь преимущественно в гиппокампе, верхних слоях коры больших полушарий, мозжечке, нижних оливах. Эти изменения кратко могут быть охарактеризованы как острая сосудисто-гипоксическая энцефалопатия.
Хронические изменения рассматриваются как результат повторных острых изменений. Это главным образом фиброз сосудистых стенок н мягких мозговых оболочек, диффузный, а также маргинальный и периваскулярный глиоз.
Нас интересовали главным образом острые изменения при эпилепсии, изучение которых может способствовать пониманию механизма возникновения хронических изменений. Исследования проводились в два этапа. На первом этапе было предпринято серийное гистологическое исследование мозга 5 больных, умерших от эпилептического статуса.
Одновременно исследованию были подвергнуты мягкая мозговая оболочка, различные отделы мозговой коры, гиппокамп, островок, ограда, скорлупа, бледный шар, зрительный бугор, средний мозг, мозжечок, продолговатый мозг.
Применялись окраски гематоксилин-эозином, по методу Ниссля, методу Эроса в модификации Бачерикова, комплексному методу Снесарева, золотосулемовому методу Кахала, методам Мийагавы — Александровского н Шпильмейера. Для выявления нейросекреториой субстанции использован метод Гомори в модификации Майровой, а для изучения адеиогипофнза, помимо обзорных методик, проводилась ШИК-реакция.
Установлено, что мягкая мозговая оболочка во всех случаях отечна, соединительнотканные перекладины разволокнены, наблюдаются расширение сосудов, переполнение их кровью наряду с выраженным фиброзом. В сосудах мозга выявляются как хронические, так н острые изменения. Отмечаются фиброз стенок мелких сосудов, периваскулярная пролиферация глиозных элементов и наличие сидерофагов. Во всех случаях обнаруживается гиперемия.
В капиллярах часты явления стаза. Многие сосуды содержат белковые коагуляты. Сосудистая стенка претерпевает ряд острых дистрофических и некротических изменений в виде набухания, гомогенизации и дискомплексацни. Постоянны нарушения проницаемости сосудистой стенки — периваскулярный отек и периваскулярные кровоизлияния. Нарушение тонуса сосудистых стенок проявляется неравномерным расширением и спадением просвета капилляров, инвагинацией сосудистых стенок и образованием конвалют.
В нервных клетках отмечаются тяжелые дистрофические изменения, которые наслаиваются на хронические повреждения. Во всех слоях и отделах мозговой коры (преимущественно в лобно-базальной и лобно-конвекситальной областях) обнаруживаются интенсивный кариоцитолиз и как следствие его клеточное разряжение коры. Повсюду встречаются клетки-тени с сателлитозом и нейронофагией.
Среди пирамид третьего слоя попадаются как группы сморщенных клеток, так и остро набухшие нейрон. Максимум ишемических нейронов, особенно интенсивный кариоцитолиз, определяется в зоммеровском секторе гиппокампа. Клетки-тени, ишемизированные и васкуолизированные нейроны обнаруживаются в дорсомедиальной и передней группах ядер зрительного бугра, ретикулярной формации мозгового ствола, ядрах блуждающего и подъязычного нервов. В черной субстанции вследствие гибели клеток свободно располагаются кучки пигмента.
В клетках ретикулярной формации многие нейроны перегружены липофусцином; выявляется выраженный кариоцитолиз. Среди клеток Пуркинье мозжечка отмечаются ишемизированные нейроны, местами — ламинарный кариоцитолиз, а в миелиновых волокнах — вакуолизация и четкообразные наплывы миелина.
К патоморфологии головного мозга при алкогольной интоксикации
Кафедра судебной медицины (зав. — доц. А.Н. Самойличенко) Карагандинского медицинского института и кафедра судебной медицины (зав. — проф. А.П. Громов) I Московского медицинского института им. И.М. Сеченова
К патоморфологии головного мозга при алкогольной интоксикации. Галеева Л.Ш. Суд.-мед. эксперт., 1974, № 3, с. 30.
У лиц, страдавших хроническим алкоголизмом, обнаружены однотипные характерные изменения сосудов, нейронов и глии. Гистологическое исследование головного мозга можно использовать для диагностики хронического алкоголизма в судебно-медицинской практике.
CEREBRAL PATHOMORPHOLOGY IN ALCOHOLIC INTOXICATION
The brains in cases of acute alcoholic intoxication and brains of patients who had died in a state of acute alcoholic delirium were studied histologically. Characteristic features permitting a postmortem nosological medico-legal diagnosis of chronic alcoholics are demonstrated.
библиографическое описание:
К патоморфологии головного мозга при алкогольной интоксикации / Галеева Л.Ш. // Судебно-медицинская экспертиза. — М., 1974. — №3. — С. 30-33.
код для вставки на форум:
Исследовали головной мозг и внутренние органы 41 трупа лиц в возрасте от 22 до 40 лет, страдавших хроническим алкоголизмом, умерших от острого отравления этанолом. Материал разделен на две группы: 1) 30 трупов лиц (22 мужчин и 8 женщин), умерших от острого отравления этиловым спиртом, 2) 11 трупов мужчин, умерших в стационаре в состоянии острого алкогольного делирия. К первой группе отнесены случаи смерти, при которых методом газо-жидкостной хроматографии установлено в крови свыше 4,0‰, в моче — 4,5‰ этилового спирта, гистологическое исследование исключало наличие соматических заболеваний, а следственные материалы свидетельствовали о злоупотреблении спиртными напитками на протяжении 5—7 лет.
Исследовали кору (лобной, теменной, височной, затылочной областей), полосатое тело, зрительный бугор, подбугорье, ножки мозга, варолиев мост, продолговатый мозг, мозжечок, окрашивали по Нисслю, Снесареву, Кахалю, Мийагава — Александровской, Шпильмейеру, ван Гизону, гематоксилин-эозином.
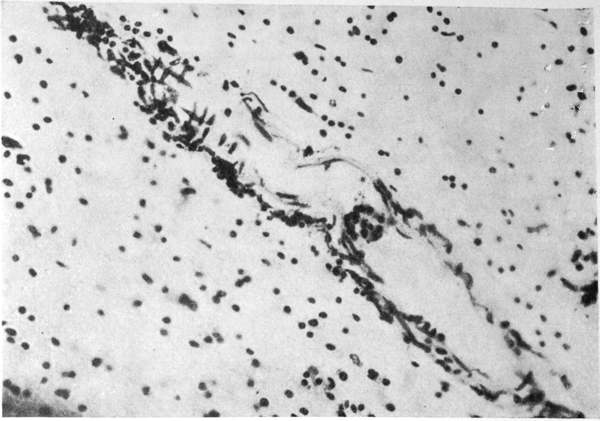
При гистологическом исследовании внутренних органов лиц, умерших от острого отравления этиловым спиртом, не обнаружено закономерно повторяющихся структурных изменений, которые можно было бы связать с хроническим алкоголизмом. В миокарде обнаруживали мелкоочаговые периваскулярные склеротические изменения; в печени — очаговую или диффузную жировую инфильтрацию без выраженного цирроза; в надпочечниках — истончение коры, накопление в ней бурого пигмента и наличие аденоматозных гиперпластических узелков. Более четко и постоянно в этой группе наблюдали острые нарушения гемодинамики — общее венозное полнокровие, точечные кровоизлияния в серозных и слизистых оболочках. В головном мозге всегда находили значительный фиброз мягких мозговых оболочек, острое венозное полнокровие, отек и набухание вещества мозга. Гистологически обнаружили однотипную картину тяжелого диффузно распространенного поражения всех структурных элементов мозга, но главным образом страдали сосуды и нервные клетки. Сосудистые изменения проявлялись хроническими нарушениями проницаемости с исходом в гиалиноз и фиброз, значительной пролиферацией адвентициальных эндотелиальных клеток (рис. 1 см. на вклейке). Наибольшие изменения сосудов обнаружены в молекулярном слое коры больших полушарий, в белом веществе, в зоне зубчатых ядер мозжечка.
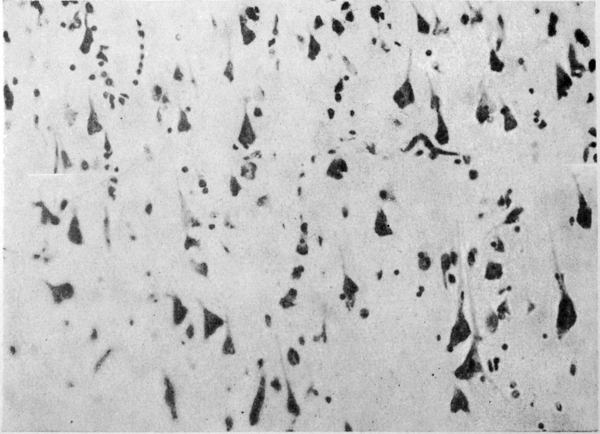
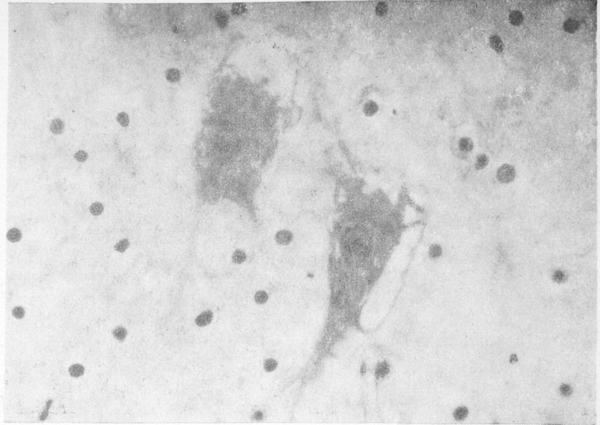
Изменения нервных клеток прослеживались на всех уровнях головного мозга, но преобладали в коре больших полушарий, зубчатых ядрах мозжечка, полосатых телах, в ретикулярной формации стволовых отделов. Среди изменений доминировали разновидности хронического повреждения: простое и липоидное сморщивание, интенсивная пигментная дистрофия. Наблюдалась резкая разреженность нервных клеток коры больших полушарий, особенно вокруг сосудов, обусловленная интенсивным кариоцитолизом (рис. 2 см. на вклейке), она отчасти маскировалась заместительным размножением глиальных клеток. Реже встречалось гидропическое изменение и острое набухание нейронов. Вблизи сосудов располагались небольшие группы ишемически измененных нейронов, а в зубчатых ядрах мозжечка — резко измененные нейроны с деформированным неравномерно окрашенным вакуолизированным телом, угловатым базофильным ядром, плохо различимым ядрышком (рис. 3 см. на вклейке). В целом тяжесть и распространенность сосудистых и нервноклеточных изменений соответствовали друг другу. В миелиновых оболочках, аксонцилиндрах и внутриклеточных нейрофибриллах грубых и закономерных изменений не выявлено.
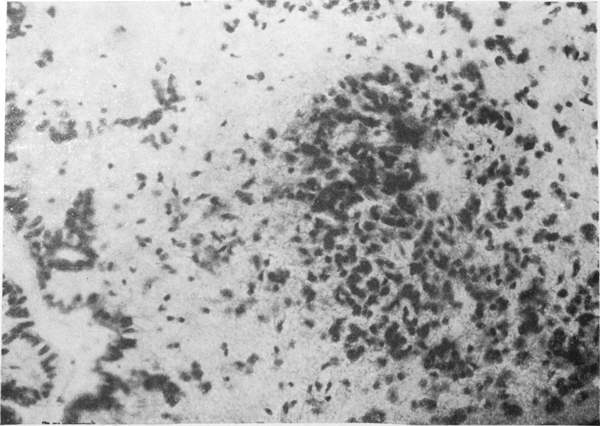
Реакцию нейроглии можно охарактеризовать как продуктивную, поскольку постоянно обнаруживали размножение всех видов глиальных клеток. Наиболее интенсивно пролиферировала олигодендроглия и астроцитарная глия, особенно по ходу сосудов и вблизи ликвороносных путей мозга — стенок желудочков мозга, молекулярного слоя коры (рис. 4 см. на вклейке).
Таким образом, при остром отравлении этиловым спиртом на фоне хронического алкоголизма в головном мозге развивается тяжелая диффузная хроническая токсикогипоксическая энцефалопатия (П.Е. Снесарев, 1950).
Она обладает настолько яркой и закономерной морфологической картиной, что ее можно использовать в сочетании с клиническими данными для установления хронического алкоголизма.
При изучении 11 наблюдений алкогольного делирия также не обнаружили интеркуррентных заболеваний. Непосредственной причиной смерти явилась быстро нарастающая сердечно-сосудистая недостаточность.
Гемодинамические расстройства во внутренних органах проявлялись множественными стазами, диапедезными кровоизлияниями и глубокими острыми дистрофическими изменениями. В печени была резко выражена жировая дистрофия с множественными мелкими очагами острого некроза. В надпочечниках имелся выраженный делипоидоз коры, в гипофизе — распространенный лизис, дегрануляция и вакуолизация базофилов. В остальных органах обнаружена картина мутного набухания.
Состояние головного мозга характеризовалось глубокими гемо- и ликвородинамическими нарушениями. Мягкие оболочки и ткань мозга были резко застойно полнокровны. В белом веществе больших полушарий обнаружены свежие точечные кровоизлияния. Во всех случаях найден умеренный фиброз мягких оболочек. В 7 случаях вещество мозга было резко отечным, в 4 — набухшим. Никаких свежих и давних очаговых изменений головного мозга не найдено.
При сравнении изменений в головном мозге при алкогольном делирии и остром отравлении этиловым спиртом общими в обеих группах оказались сосудистые и нервноклеточные изменения: гиалиноз, фиброз, хронические нарушения сосудистой проницаемости, продуктивные изменения сосудов; простое и липоидное сморщивание нейронов, перегрузка липофусцином, резкая разреженность нервных клеток коры, продуктивные изменения глии.
В отличие от острого алкогольного отравления при делирии на первый план выступали морфологические признаки острой токсикогипоксической энцефалопатии. Острые изменения сосудов составляли наиболее яркую сторону гистопатологии мозга. Отмечалась чрезвычайная интенсивность нарушений тонуса и проницаемости стенок сосудов, «фибриноидная» трансформация сосудистой стенки с резким набуханием и базофилией межуточного вещества, гибелью клеточных элементов, обильной транссудацией белка за пределы сосудов. Острые изменения нервных клеток заключались в резком кариоцитолизе, выраженном остром набухании нейронов с признаками ишемии (нарастающая базофилия и деформация ядра с обесцвечиванием цитоплазмы). Следует отметить постоянство и распространенность типично ишемических изменений нейронов. Все эти острые и хронические нейрональные сдвиги распространены диффузно. Вместе с тем всегда наиболее тяжело повреждались кора больших полушарий, полосатые тела, зубчатые ядра мозжечка, некоторые области ретикулярной формации. В нейроглии на фоне пролиферации возникали грубые дистрофические изменения: амебоидоз, зернистоглыбчатый распад и вакуолизация астроцитов, варикозность и фрагментация отростков микроглии и олигодендроглии. Совокупность этих признаков при алкогольном делирии свидетельствует о тяжелой острой токсикогипоксической энцефалопатии (В.П. Курковский, 1946, 1955; М.М. Александровская, 1950, 1955; В.А. Неговский, 1954).
Следовательно, для алкогольного делирия характерно явное преобладание паренхиматозных изменений над сосудистыми.
При алкогольном делирии отмечены характерные изменения гипоталамической области. В 7 наблюдениях найдена повышенная активность секреторных нейронов переднего подбугорья: хроматолиз, набухание цитоплазмы, круглоячеистая ее вакуолизация, увеличение размеров и просветвление ядер. В 4 случаях преобладали признаки угнетения этих клеток или их инертность — клетки не менялись в размерах, содержали обычное или повышенное количество тигроида, ядра были мелкими с тенденцией к базофилии. Всегда обнаруживали гибнующие нейросекреторные нейроны и дистрофически измененные — с мелкой ячеистой вакуолизацией краевых отделов цитоплазмы, с базофилией или пикнозом ядра. Вне зависимости от того, преобладала ли активность нейросекреторных нейронов с их истощением или торможение секреторного процесса и дистрофия клеток, можно говорить о глубокой недостаточности нейросекреторных элементов. Возможно, эта патология лежит в основе тяжелых гемодинамических и вегетативных расстройств, характерных для алкогольного делирия.
Таким образом, при алкогольном делирии на фоне хронических структурных изменений, свойственных хроническому алкоголизму, в головном мозге развиваются тяжелые острые токсикогипоксические нарушения, характер которых свидетельствует о ведущей роли прямого или опосредованного гистотоксического воздействия алкоголя. Эти же данные говорят о том, что в танатогенезе алкогольного делирия решающую роль играют глубокие морфофункциональные изменения адаптационных систем организма (И.В. Стрельчук, 1970).
Выводы
Рис. 1. Фиброз стенки мелкой артерии и периваскулярная лимфоидная инфильтрация в белом веществе лобной доли. Окраска по Нисслю. Ув. 200×.
Рис. 2. Резкое разрежение коры лобной доли, сморщивание и лизис нервных клеток. Окраска по Нисслю. Ув. 200×.
Рис. 3. Тяжелое изменение клеток зубчатого ядра мозжечка с расплавлением цитоплазмы. Окраска по Нисслю. Иммерсия.
Рис. 4. Очаговая пролиферация глии в субэпендимальном отделе продолговатого мозга. Окраска по Нисслю. Ув. 300×.
похожие статьи
Патоморфологические изменения внутренних органов при сочетанной интоксикации алкоголем и наркотиками / Гиголян М.О., Штарберг А.И., Черемкин М.И. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 58-61.
Фиброз мягких мозговых оболочек что это
Материал и методы исследования
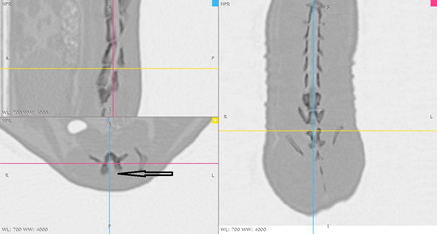
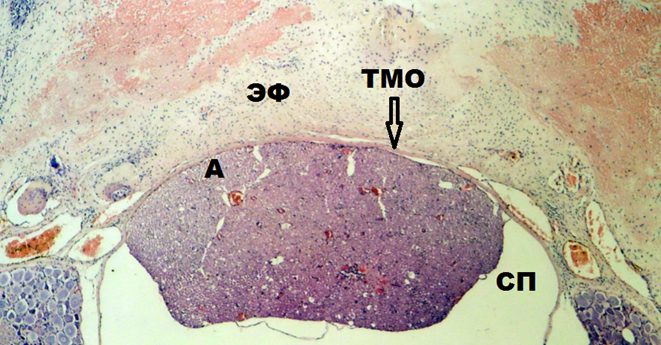
Мультиспиральная компьютерная томография (МСКТ). Однотипность, уровень и объём хирургического вмешательства оценивались проведением под общей анестезией мультиспиральной компьютерной томографии на 5-е сутки эксперимента. МСКТ проводилось на компьютерном томографе SOMATOM Emotion 16 SIEMENS (Германия), с толщиной реформатированных срезов 1.0 мм, с последующим трехмерным анализом изображений в опции мультиформатной реформации изображения (MPR) и 3D-представления объема (Volume Rendering – VRT) в реконструкции. Различий по уровню и объему ламинэктомии не выявлено. Ламинэктомическое окно (костный дефект) составило 2 х 2,5 мм (рис. 1).
Рис. 1. МСКТ-граммы позвоночника крысы на 5-е сутки эксперимента с 3D-реконструкцией
Рис. 2. Гистологический срез на уровне ламинэктомии LVI-SI на 15-е сутки эксперимента.
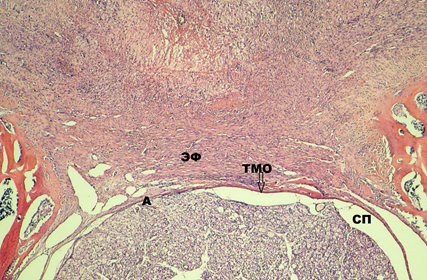
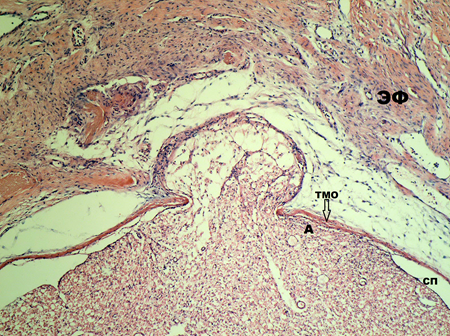
На 30-е сутки гистологическая картина однотипна с морфологическими изменениями на 15-е сутки эксперимента. У одной крысы из 14 с молекулярно-клеточным повреждением ТМО на 30-е сутки эксперимента выявлено её разволокнение. ТМО истончена и сращена с новообразованной соединительной тканью, а субдурально определяется адгезия спинномозговых нервов между собой и внутренней поверхностью ТМО в зоне ламинэктомического окна. Волокна спинномозговых нервов, прилегающих субдурально к ТМО, имеют очаги с частично разрушенной мягкой мозговой оболочкой, а часть их при этом – демиелинизированы (рис. 3).
Рис. 3. Гистологический срез на уровне ламинэктомии LVI-SI на 30-е сутки эксперимента.
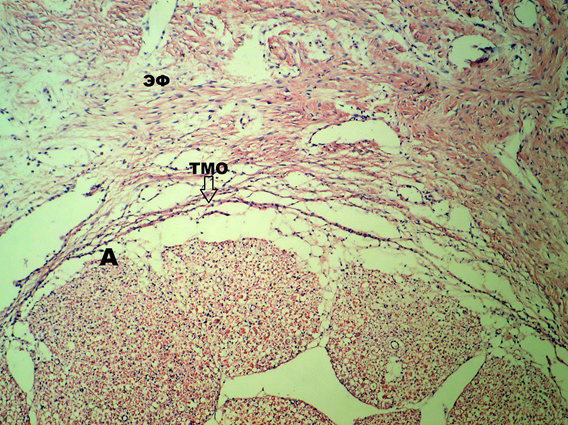
На 100-е сутки эксперимента гистологически у всех крыс определяется 3-я степень градации эпидурального фиброза, плотное сращение ТМО с новообразованной соединительной тканью в эпидуральном пространстве, а субдурально определяется более выраженная адгезия спинномозговых нервов между собой и их сращение с внутренней поверхностью ТМО и более тесное по сравнению со сроками 15 и 30 суток эксперимента (рис. 4). Адгезия спинномозговых нервов может являться результатом не только повреждения ТМО, но может зависеть от выраженности цитокинового каскада (воспалительного процесса) в зоне ламинэктомии и временных характеристик (периодов) заживления раны с возможным нарушением нейротрофической функции и ликвороциркуляции на уровне хирургического вмешательства [2]. Хотя патофизиология все еще недостаточно понятна [13; 22]. В данной работе ТМО рассматривается как барьер, и повреждение его на локальном уровне в месте ламинэктомии приводит к развитию арахноидита, что, возможно, связано с нарушением его проницаемости для цитокинов в ране и повреждением на молекулярно-клеточном уровне. [9; 10; 13]. Следовательно, нужно более бережно относиться к сосудисто-невральным структурам позвоночного канала и ТМО при проведении хирургического вмешательства.
Рис. 4. Гистологический срез на уровне ламинэктомии LVI-SI на 100-е сутки эксперимента.
Из 15 крыс у одной на 30-е сутки эксперимента выявлен дефект ТМО размером 250 микрон (0,25 мм) в зоне оперативного вмешательства, через который спинномозговые нервы проникли в эпидуральное пространство, при этом часть нервных волокон разрушена, а часть волокон сращена с новообразованной соединительной тканью, которая распространяется в эпидуральном пространстве по боковым стенкам позвоночного канала (рис. 5). Формирующаяся соединительная ткань через дефект ТМО проникает и субдурально, где отмечено разрушение отдельных нервных волокон спинномозговых нервов конского хвоста.
Неврология острой черепно-мозговой травмы
Черепно-мозговая травма (ЧМТ) относится к наиболее распространенным видам повреждений и составляет до 50% всех видов травм, а в последние десятилетия характеризуется как тенденцией роста удельного веса травм мозга, так и их утяжелением. Таким образом, ЧМТ все больше становится мультидисциплинарной проблемой, актуальность которой возрастает для нейрохирургов, неврологов, психиатров, травматологов, рентгенологов и др. В то же время последние наблюдения показывают недостаточное качество, несоблюдение преемственности консервативной терапии.
Выделяют несколько основных типов взаимосвязанных патологических процессов:
Основу патологоанатомической картины изолированных повреждений головного мозга составляют первичные травматические дистрофии и некрозы, расстройства кровообращения и организация тканевого дефекта. Сотрясения головного мозга характеризуются комплексом взаимосвязанных дестpуктивных, pеактивных и компенсатоpно-пpиспособительных процессов, протекающих на ультpастpуктуpном уровне в синаптическом аппарате, нейронах, клетках. Ушиб мозга — повреждение, характеризующееся наличием в веществе мозга и в его оболочках макроскопически видимых очагов деструкции и кровоизлияний, в части случаев сопровождающихся повреждением костей свода, основания черепа. Непосредственное повреждение при ЧМТ гипоталамо-гипофизарных, стволовых структур и их нейромедиаторных систем обусловливает своеобразие стрессорного ответа. Нарушение метаболизма нейромедиаторов — важнейшая особенность патогенеза ЧМТ. Высокочувствительным к механическим воздействиям является мозговое кровообращение. Основные изменения, развивающиеся при этом в сосудистой системе, выражаются спазмом или расширением сосудов, а также повышением проницаемости сосудистой стенки. Непосредственно с сосудистым фактором связан и другой патогенетический механизм формирования последствий ЧМТ — нарушение ликвородинамики. Изменение продукции ликвора и его резорбции в результате ЧМТ связано с повреждением эндотелия хориоидных сплетений желудочков, вторичными нарушениями микроциркуляторного русла мозга, фиброзом мозговых оболочек, в отдельных случаях — ликвореей. Эти нарушения приводят к развитию ликворной гипертензии, реже — гипотензии.
При ЧМТ в патогенезе морфологических нарушений значительную роль наряду с непосредственным повреждением нервных элементов играют гипоксические и дисметаболические нарушения. ЧМТ, особенно тяжелая, вызывает расстройства дыхания и кровообращения, что усугубляет имеющиеся дисциркуляторные церебральные нарушения и в совокупности приводит к более выраженной гипоксии мозга.
В настоящее время (Лихтерман Л.Б., 1990) выделяют три базисных периода в течение травматической болезни головного мозга: острый, промежуточный, отдаленный.
Острый период определяется взаимодействием травматического субстрата, реакций повреждения и реакций защиты и является промежутком времени от момента повреждающего воздействия механической энергии до стабилизации на том или ином уровне нарушенных общемозговых и общеорганизменных функций либо смерти пострадавшего. Протяженность его составляет от 2 до 10 недель в зависимости от клинической формы ЧМТ.
Промежуточный период характеризуется рассасыванием и организацией участков повреждений и развертыванием компенсаторно-приспособительных процессов до полного или частичного восстановления или устойчивой компенсации нарушенных функций. Протяженность промежуточного периода при нетяжелой ЧМТ — до 6 месяцев, при тяжелой — до года.
Отдаленный период является завершением или сосуществованием дегенеративных и репаративных процессов. Протяженность периода при клиническом выздоровлении — до 2—3 лет, при прогредиентном течении — неограниченна.
Классификация острой черепно-мозговой травмы
Все виды ЧМТ принято разделять на закрытые травмы мозга, открытые и проникающие. Закрытая ЧМТ представляет собой механическое повреждение черепа и головного мозга, вследствие чего возникает ряд патологических процессов, определяющих тяжесть клинических проявлений травмы. K открытой ЧМТ следует относить повреждения черепа и головного мозга, при которых имеются раны покровов мозгового черепа (повреждения всех слоев кожи). Проникающие повреждения предусматривают нарушение целостности твердой мозговой оболочки.
Классификация черепно-мозговой травмы (Гайдаp Б.В. и соавт., 1996):
При этом очень важно определить:
Необходимо также классифицировать ЧМТ по тяжести состояния пострадавшего, оценка которого включает изучение минимум трех слагаемых:
Выделяют пять градаций состояния больных с ЧМТ.
Удовлетворительное состояние. Критерии:
Угроза для жизни (при адекватном лечении) отсутствует; прогноз восстановления трудоспособности обычно хороший.
Состояние средней тяжести. Критерии:
Угроза для жизни (при адекватном лечении) незначительна. Прогноз восстановления трудоспособности чаще благоприятный.
Тяжелое состояние. Критерии:
Угроза для жизни значительная, во многом зависит от длительности тяжелого состояния. Прогноз восстановления трудоспособности порой малоблагоприятный.
Крайне тяжелое состояние. Критерии:
Угроза для жизни максимальная, во многом зависит от длительности крайне тяжелого состояния. Прогноз восстановления трудоспособности часто малоблагоприятный.
Терминальное состояние. Критерии:
Выживание, как правило, невозможно.
Клиническая картина острой черепно-мозговой травмы
Сотрясение головного мозга. Клинически представляет собой единую функционально обратимую форму (без разделения на степени). При сотрясении головного мозга возникает ряд общемозговых нарушений: потеря сознания или в легких случаях кратковременное его затемнение от нескольких секунд до нескольких минут. В последующем сохраняется оглушенное состояние с недостаточной ориентировкой во времени, месте и обстоятельствах, неясным восприятием окружающего и суженным сознанием. Часто обнаруживается ретроградная амнезия — выпадение памяти на события, предшествующие травме, реже антероградная амнезия — выпадение памяти на последующие за травмой события. Реже встречается речевое и двигательное возбуждение. Больные предъявляют жалобы на головную боль, головокружение, тошноту. Объективным признаком является рвота. Неврологический осмотр обычно выявляет незначительные рассеянные симптомы: орального автоматизма (хоботковый, носогубной, ладонно-подбородочный); неравномерность сухожильных и кожных рефлексов (как правило, наблюдается снижение брюшных рефлексов, их быстрая истощаемость); умеренно выраженные или непостоянные пирамидные патологические знаки (симптомы Россолимо, Жуковского, реже — Бабинского). Часто отчетливо проявляется мозжечковая симптоматика: нистагм, мышечная гипотония, интенционный тремор, неустойчивость в позе Ромберга. Характерной особенностью сотрясений головного мозга является быстрый регресс симптоматики, в большинстве случаев все органические знаки проходят в течение 3 суток. Более стойкими при сотрясениях головного мозга и ушибах легкой степени оказываются различные вегетативные и, прежде всего, сосудистые нарушения. К ним относятся колебания артериального давления, тахикардия, акроцианоз конечностей, разлитой стойкий дермографизм, гипергидроз кистей, стоп, подмышечных впадин.
Ушиб головного мозга (УГМ) характеризуется очаговыми макроструктурными повреждениями мозгового вещества различной степени (геморрагия, деструкция), а также субарахноидальными кровоизлияниями, переломами костей свода и основания черепа.
Ушиб мозга легкой степени тяжести клинически характеризуется кратковременным выключением сознания после травмы до нескольких десятков минут. По его восстановлении типичны жалобы на головную боль, головокружение, тошноту и др. Как правило, отмечаются ретро-, кон-, антероградная амнезия, рвота, иногда повторная. Жизненно важные функции обычно без выраженных нарушений. Могут встречаться умеренные тахикардия, иногда артериальная гипертензия. Неврологическая симптоматика обычно мягкая (нистагм, легкая анизокория, признаки пирамидной недостаточности, менингеальные симптомы и др.), преимущественно регрессирующая на 2—3-й неделе после ЧМТ. При УГМ легкой степени, в отличие от сотрясения, возможны переломы костей свода черепа и субарахноидальное кровоизлияние.
Ушиб мозга средней степени тяжести клинически характеризуется выключением сознания после травмы продолжительностью до нескольких десятков минут и даже часов. Выражены кон-, ретро-, антероградная амнезия, головная боль, нередко сильная. Может наблюдаться многократная рвота. Встречаются нарушения психики. Возможны преходящие расстройства жизненно важных функций: брадикардия или тахикардия, повышение АД; тахипноэ без нарушений ритма дыхания и проходимости трахеобронхиального дерева; субфебрилитет. Часто выражены менингеальные симптомы. Улавливаются и стволовые симптомы: нистагм, диссоциация менингеальных симптомов, мышечного тонуса и сухожильных рефлексов по оси тела, двусторонние патологические знаки и др. Отчетливо проявляется очаговая симптоматика, определяемая локализацией ушиба мозга: зрачковые и глазодвигательные нарушения, парезы конечностей, расстройства чувствительности и т.д. Органическая симптоматика постепенно в течение 2—5 недель сглаживается, но отдельные симптомы могут наблюдаться длительное время. Часто наблюдаются переломы костей свода и основания черепа, а также значительное субарахноидальное кровоизлияние.
Ушиб мозга тяжелой степени тяжести клинически характеризуется выключением сознания после травмы продолжительностью от нескольких часов до нескольких недель. Часто выражено двигательное возбуждение, наблюдаются тяжелые угрожающие нарушения жизненно важных функций. В клинической картине тяжелых УГМ доминирует стволовая неврологическая симптоматика, которая в первые часы или сутки после ЧМТ перекрывает очаговые полушарные симптомы. Могут выявляться парезы конечностей (вплоть до параличей), подкорковые нарушения мышечного тонуса, рефлексы орального автоматизма и т.д. Отмечаются генерализованные или фокальные эпилептические припадки. Очаговые симптомы регрессируют медленно; часты грубые остаточные явления, прежде всего со стороны двигательной и психической сфер. УГМ тяжелой степени часто сопровождается переломами свода и основания черепа, а также массивным субарахноидальным кровоизлиянием.
Несомненным признаком переломов основания черепа является назальная или ушная ликворея. Положительным при этом является “симптом пятна” на марлевой салфетке: капля кровянистой цереброспинальной жидкости образует красное пятно в центре с желтоватым ореолом по периферии.
Подозрение на перелом передней черепной ямки возникает при отсроченном появлении периорбитальных гематом (симптом очков). При переломе пирамиды височной кости часто наблюдается симптом Бэттла (гематома в области сосцевидного отростка).
Сдавление головного мозга — пpогpессиpующий патологический процесс в полости черепа, возникающий вследствие травмы и вызывающий дислокацию и ущемление ствола с развитием угрожающего для жизни состояния. При ЧМТ сдавление головного мозга встречается в 3—5% случаев как на фоне УГМ, так и без него. Среди причин сдавления на первом месте стоят внутpичеpепные гематомы — эпидуpальные, субдуpальные, внутpимозговые и внутpижелудочковые; далее следуют вдавленные переломы костей черепа, очаги pазмозжения мозга, субдуpальные гигpомы, пневмоцефалия.
Kлиническая каpтина сдавления головного мозга выражается жизненно опасным нарастанием через определенный промежуток времени (так называемый светлый промежуток) после травмы или непосредственно после нее общемозговых симптомов, пpогpессиpованием нарушения сознания, очаговых проявлений, стволовых симптомов.
Осложнения черепно-мозговой травмы
Hаpушения жизненно важных функций — расстройство основных функций жизнеобеспечения (внешнего дыхания и газообмена, системного и регионарного кровообращения). В остром периоде ЧМТ среди причин острой дыхательной недостаточности преобладают ухудшения вентиляции легких, связанные с нарушением проходимости дыхательных путей, вызванной скоплением секрета и рвотных масс в полости носоглотки с последующей их аспирацией в трахею и бронхи, западением языка у больных в коматозном состоянии.
Дислокационный процесс: височно-тенториальное включение, представляющее смещение медиобазальных отделов височной доли (гиппокамп) в щель вырезки намета мозжечка и вклинение миндалин мозжечка в большое затылочное отверстие, характеризующееся сдавлением бульбарных отделов ствола.
Гнойно-воспалительные осложнения подpазделяются на внутpичеpепные (менингит, энцефалит и абсцесс мозга) и внечеpепные (пневмония), геморрагические (внутpичеpепные гематомы, инфаркты мозга).
Схема обследования пострадавших с черепно-мозговой травмой
Организация и тактика консервативного лечения пострадавших с острой ЧМТ
Как правило, пострадавшим с острой ЧМТ следует обращаться в ближайший травматологический пункт или медицинское учреждение, где проводятся первичное медицинское обследование и оказание неотложной медицинской помощи. Факт травмы, его тяжесть и состояние пострадавшего должны подтверждаться соответствующей медицинской документацией.
Лечение больных, независимо от тяжести ЧМТ, должно проводиться в стационарных условиях в нейрохирургическом, неврологическом или травматологическом отделениях.
Первичная врачебная помощь оказывается по неотложным показаниям. Их объем, интенсивность определяются тяжестью и видом ЧМТ, выраженностью общемозгового синдpома и возможностью предоставления квалифициpованной и специализиpованной помощи. В первую очередь проводятся мероприятия по устранению нарушений проходимости дыхательных путей и сердечной деятельности. При судорожных припадках, психомоторном возбуждении вводится внутримышечно или внутривенно 2—4 мл раствора диазепама. При признаках сдавления головного мозга применяют мочегонные препараты, при угрозе отека мозга — сочетание “петлевых” и осмодиуретиков; экстренная эвакуация в ближайшее нейрохирургическое отделение.
Для нормализации мозгового и системного кpовообpащения во все периоды травматической болезни используют вазоактивные пpепаpаты, при наличии субарахноидального кровоизлияния применяют гемостатические и антиферментные средства. Ведущее значение в лечении больных с ЧМТ отводится нейpометаболическим стимулятоpам: пиpацетам, который стимулирует метаболизм неpвных клеток, улучшает коpтико-субкоpтикальные связи и оказывает пpямое активиpующее влияние на интегpативные функции мозга. Кроме того, широко используют нейропротективные препараты. Для повышения энеpгетического потенциала мозга показано применение глютаминовой кислоты, этилметилгидроксипиридина сукцината, витаминов группы В и С. Для коppекции ликвоpодинамических наpушений у больных с ЧМТ шиpоко используются дегидpатационные сpедства. Для пpедупpеждения и тоpможения pазвития спаечных пpоцессов в оболочках головного мозга и лечения посттpавматических лептоменингитов и хоpеоэпендиматитов используются так называемые pассасывающие сpедства.
Срок лечения определяется динамикой регресса патологической симптоматики, но предполагает строгий постельный режим в первые 7—10 дней с момента травмы. Длительность пребывания в стационаре при сотрясениях головного мозга должна быть не менее 10—14 суток, при ушибах легкой степени тяжести — 2—4 недели.
А.Ю. ЕМЕЛЬЯНОВ, начальник кафедры нервных болезней Военно-медицинской академии им. С.М. Кирова (Санкт-Петербург), профессор, доктор медицинских наук