Фибромиалгия
Фибромиалгия — это хронический болевой синдром, возникающий в результате генетически детерминированного феномена центральной сенситизации. Проявляется диффузной болью в костно-мышечных структурах, сочетающейся с утомляемостью, расстройством сна, депрессией. Диагностируется по клиническим критериям при лабораторном и инструментальном исключении ревматической патологии, органических причин боли. Лечение осуществляется с использованием комбинации немедикаментозных (ЛФК, психотерапия) и медикаментозных (антидепрессанты, производные ГАМК, местные анестетики) методов.
МКБ-10
Общие сведения
Фибромиалгия давно известна в медицинской практике, наблюдается у 4% населения, распространена преимущественно у женщин среднего возраста (35-55 лет). Из-за отсутствия органического субстрата заболевание длительное время относили к нарушениям психической сферы, диагностировали как ипохондрию, истерию, психогенный ревматизм.
Термин «фибромиалгия» был введён в 70-х годах ХХ века. В 1990 году Американская коллегия ревматологов впервые опубликовала диагностические критерии болезни. В начале ХХI века были получены доказательства, что фибромиалгия не сопровождается воспалительными изменениями периферических тканей, следовательно, не является ревматической патологией. Выявление у пациентов нарушений центральных механизмов восприятия боли окончательно закрепило курацию заболевания за специалистами в сфере клинической неврологии.
Причины фибромиалгии
Исследования последних лет доказали наследственный характер патологии. Локализация генетического дефекта пока не установлена. Известно, что вероятность развития болезни у лиц, родственникам которых диагностирована фибромиалгия, в 8 раз выше, чем в среднем по популяции. Изучения близнецов демонстрируют, что 50% риска возникновения патологии обусловлены генетически, а 50% — связаны с воздействием внешних факторов, выступающих в роли провоцирующих триггеров. Наиболее вероятными этиофакторами, под действием которых возникает генетически детерминированная фибромиалгия, являются:
Патогенез
Хронический болевой синдром, которым сопровождается фибромиалгия, обусловлен центральной сенситизацией — постоянным гипервозбуждением чувствительных нейронов задних рогов спинного мозга. Повышенное возбуждение формируется как под действием поступающей с периферии болевой импульсации (травмы, периферические синдромы), так в результате нейрометаболических сдвигов на фоне дистресса, инфекции, гормональных расстройств.
Ведущая роль в патогенезе принадлежит серотонин- и норадренергическим нейротрансмиттерным системам. Установлено, что у больных уменьшена концентрация в крови серотонина, L-триптофана, норадреналина, в цереброспинальной жидкости снижен уровень 5-гидроксииндола — базового метаболита серотонина. Поскольку серотонин считается ответственным за хорошее настроение, то падение его уровня объясняет склонность пациентов с фибромиалгией к депрессивно-тревожным состояниям.
Симптомы фибромиалгии
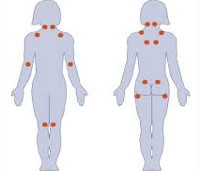
Ведущий симптомокомплекс заболевания — постоянные диффузные боли по всему телу. Пациенты характеризуют болевой синдром как «чувство, что болит везде», «постоянное ощущение, что простужен», «жжение во всем теле». Боли сопровождаются сенсорными феноменами: покалыванием, онемением, «беганием мурашек», особенно выраженными в конечностях. Иногда фибромиалгия протекает с периодическими артралгиями.
Характерна повышенная утомляемость, максимально проявленная по утрам, менее выраженная днём и несколько нарастающая к вечеру. Усилить болевой синдром и чувство усталости способно даже незначительное увеличении физической нагрузки, а также длительное отсутствие активности. Нарушения сна представлены сложностями засыпания, частыми ночными пробуждениями, отсутствием бодрости после достаточного по времени периода сна. Типичным симптомом является чувство разбитости, усталости после сна. Ощущение недосыпа присутствует даже после периода сна продолжительностью 9-10 часов, сопровождается утренней скованностью в теле.
В 30-60% случаев фибромиалгия сочетается с психическими расстройствами. Наиболее типичны генерализованное тревожное состояние, депрессия. У многих пациентов возникают лёгкие нарушения когнитивной сферы: ухудшение памяти, снижение способности к концентрации, невнимательность. Больные зачастую описывают их как «туман в голове», мешающий сосредоточиться.
Характерная симптоматика фибромиалгии в большинстве случаев сочетается с другими проблемами: головными болями по типу мигрени, синдромом беспокойных ног, дискинезией желудочно-кишечного тракта, расстройствами мочеиспускания. Хронические боли, нарушенный сон отрицательно отражаются на трудоспособности больного, осложняют его повседневную жизнь, снижают её качество.
Диагностика
Фибромиалгия диагностируется преимущественно по клиническим данным после исключения органического генеза боли. В комплексное обследование входят:
Дифференциальная диагностика
Дифференциальная диагностика проводится с миозитом, дерматомиозитом, гиперкальциемией, неврастенией, истерическим неврозом, соматоформными расстройствами, онкологическими процессами. При постановке диагноза «фибромиалгия» врачи могут ориентироваться на следующие диагностические критерии:
Лечение фибромиалгии
Терапия осуществляется неврологом или алгологом, требует комплексного подхода, сочетания нескольких методик. Среди применяемых методов лечения выделяют немедикаментозные и медикаментозные.
Прогноз и профилактика
Фибромиалгия является хронической патологией. Регулярное комплексное лечение способно уменьшить болевой синдром на 30-50%, нормализовать сон, снизить тревожность и депрессию, повысить работоспособность и качество жизни больных. Лучшей профилактикой болезни является позитивный жизненный настрой, доброжелательный взгляд на происходящие события, забота об окружающих в противовес чрезмерной сосредоточенности на внутренних ощущениях. Люди, развившие в себе такое отношение к жизни, защищены от вероятности заболевания даже при наличии генетической предрасположенности.
Фибромиалгия причины, симптомы, методы лечения и профилактики
Фибромиалгия — это разновидность миалгии, патологического перенапряжения мышечных волокон, которое сопровождается острым болевым синдромом, повышенной чувствительностью и скованностью тела. Возможно повышение температуры тела, озноб, утомляемость и другие признаки. Сопровождается вегетативными расстройствами, нарушениями сна, стрессовыми состояниями и тревожностью. Чтобы избавиться от боли, необходимо своевременно поставить диагноз и начать лечение у одного из профильных специалистов (невролог, травматолог, психиатр, ревматолог).
Симптомы фибромиалгии
Болезнь наблюдают преимущественно у молодых людей в возрасте 25-35 лет, у детей возникает крайне редко. Больше всего подвержены женщины из-за чувствительной психики и склонности к стрессам. Хроническое течение патологии сопровождается регулярными обострениями. Характерные симптомы:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Декабря 2021 года
Содержание статьи
Причины
Стадии развития фибромиалгии
Болезнь развивается постепенно, но при отсутствии лечения прогрессирует с усиленной скоростью, что приводит к осложнениям. Существует три стадии заболевания:
Разновидности
Врачи классифицируют болезнь на два типа — первичную и вторичную. Оба вида отличаются этиологией, симптомами и последствиями.
Первичная фибромиалгия
Характерный признак — диффузный болевой синдром, т. е., плавающая боль, способная проявиться в беспорядочном направлении. На протяжении болезненности дискомфорт может возникать в области головы, шеи, плеч, рук и ног, спины, грудной клетки. Из-за того, что отсутствует чёткая направленность, пациенту кажется, что болит всё тело. Усиление симптомов происходит при переохлаждении, смене погоды, длительных нагрузках, нервных потрясениях. Первичная форма продолжается 4-6 месяцев, сочетается с вегетативными расстройствами и не зависит от патологий организма.
Вторичная фибромиалгия
Форма заболевания, для которой характерна конкретная локализация боли. Больше всего вторичному типу подвержены мужчины, спортсмены и рабочие тяжёлого производства. Причины возникновения:
Диагностика
Чтобы определить степень распространения патологии, врач при помощи пальпации исследует точки на теле:
Дополнительно назначают анализы крови и мочи на содержание мочевой кислоты, ферментов, кровяных тел, белка и минералов. Биохимия крови показывает наличие патологических процессов в сосудах и нервных волокнах. Из инструментальных методов диагностики используют:
В сети клиник ЦМРТ доступны все способы диагностировать проблему:
Современные принципы лечения фибромиалгии
Опубликовано в журнале:
«Русский медицинский журнал», 2011, Том 19, № 15, с. 1-9
Профессор Г.Р. Табеева
1 МГМУ имени И.М. Сеченова
В последние 20 лет в клинической практике проблеме ФМ уделяется особое внимание, что связано с совершенствованием диагностических подходов и разработкой новых подходов к ее лечению. Значительный прогресс в понимании социального и медицинского значения этого заболевания был достигнут благодаря разработке в 1990 г. Американским колледжем ревматологов диагностических критериев ФМ [106] и введению их в клиническую практику и клинические исследования. Это позволило прежде всего установить истинную распространенность этого заболевания. Так, исследования, проведенные после 1990 года, показывают, что ФМ страдают около 5 млн. американцев [70], а некоторые авторы предполагают, что ее распространенность увеличивается [44] (хотя это может быть связано и с повышением уровня диагностики) [2,82]. Эпидемиологические исследования показывают, что распространенность ФМ в США и Канаде составляет примерно 2% в популяции [85] с существенным доминированием у женщин (3,4%) по сравнению с мужчинами (0,5%) [70]. В детской популяции диагноз ФМ практически не ставится, в связи с чем считается, что средний возраст начала заболевания составляет 29-37 лет [6] с последующим увеличением заболеваемости в старших возрастных категориях [70].
Лечение больных ФМ представляется весьма трудной задачей. Эффективность существующих способов ее лечения не велика, и требуется регулярная переоценка состояния пациента для подбора оптимальных схем терапии [1]. Современные стратегии лечения ФМ основываются на данных многочисленных клинических исследований, показывающих рациональность комплексного подхода, сочетающего различные фармакологические и нефармакологические методы терапии, а также необходимость выполнения ряда общих рекомендации по ведению больных ФМ.
Общие рекомендации по ведению больных фибромиалгией
Ключевыми элементами ведения больных ФМ являются рекомендации по изменению стиля жизни. Выполнение пациентом советов врача по соблюдению оптимального режима сна и бодрствования, режима двигательной активности, диеты и следование рекомендациям по нефармакологическому и фармакологическому лечению являются обязательными составляющими программы эффективного ведения больных, страдающих ФМ.
Клинические наблюдения за пациентами с ФМ убедительно показывают, что подавляющее большинство симптомов заболевания вызывают резкое ухудшение состояния пациента при появлении нарушений сна, а течение основных проявлений прямо коррелирует с качественными и количественными характеристиками сна. С другой стороны, эффективное лечение нарушений сна сопровождается значительным улучшением общего состояния пациентов [3]. Поэтому пациенту необходимо стремиться к оптимальному режиму сна. Основные меры, направленные на его обеспечение, должны начинаться с вопросов гигиены сна. Пациенту следует стремиться использовать удобную постель в помещении с хорошей изоляцией от света, шума (выключение телефона, часов с боем и др. источников звуков) и оптимальным температурным режимом в помещении. За 0,5-1 час до планируемого отхода ко сну пациент может заняться любыми делами, оказывающими успокаивающее, релаксирующее действие (чтение, просмотр телевидения, прослушивание любимых мелодий, теплая ванна и др.). Следует рекомендовать пациенту стремиться ложиться спать и вставать утром в одно и то же время суток. Необходимо ограничивать потребление жидкости в вечернее время, а также исключить или максимально ограничить потребление никотина и алкоголя, поскольку они вызывают фрагментацию сна и могут существенно влиять на его глубину [4]. С целью медикаментозной коррекции значимых и устойчивых нарушений сна можно рекомендовать пациенту использовать фитопрепараты или препараты мелатонина [13]. При неэффективности всех предпринимаемых нефармакологических подходов необходимо обратиться к специалисту. Возможно использование рецептурных снотворных средств, поскольку тяжесть испытываемых вследствие нарушений сна симптомов превосходит потенциальный вред от снотворных препаратов.
Таблица 1. Продукты, богатые магнием
По мнению некоторых специалистов, у больных ФМ отмечается определенный негативный эффект табакокурения. Давно замечено, что никотин может провоцировать или ухудшать течение проявлений ФМ у некоторых пациентов, поскольку чрезмерное потребление никотина сопряжено, в частности, с более грубыми нарушениями сна. Так, сравнение курящих и некурящих пациентов с ФМ выявило достоверное более частые клинические проявления и более грубые нарушения структуры сна у первой категории больных [104].
У пациентов с ФМ следует учитывать и возможное влияние климатических факторов. Хотя жалобы на общее ухудшение самочувствия в холодную сырую погоду весьма часты среди пациентов с ФМ, в различных исследованиях получены противоречивые данные относительно влияния температуры, влажности и барометрического давления на основные проявления заболевания. Между тем рекомендации по ношению теплой одежды в холодное дождливое время года и регулярные тепловые процедуры (например, теплый душ или купание в бассейне с подогревом), несомненно, в целом оказывают благоприятное воздействие на пациентов.
Чрезмерная утомляемость является ключевым симптомом ФМ и одним из главных факторов дезадаптации пациентов. Борьба с этим расстройством может быть эффективной только при соблюдении целого комплекса факторов и условий. Пациентам с ФМ необходима дозированная физическая нагрузка, поскольку инактивность и гиподинамия также провоцируют и усугубляют основные проявления скованности и слабости [104]. Поэтому крайне важными являются рекомендации проведения регулярных и дозированных физических упражнений. Известно, что адекватная физическая нагрузка способна увеличивать содержание эндорфинов, что может влиять на редукцию боли и улучшать характеристики сна, увеличивать энергетический потенциал, мышечную силу, растяжимость и гибкость, а также способствовать снижению веса. Пациенты должны начинать физическую активность с тех упражнений, которые для них легко выполнимы на момент начала программы, и прибавлять в неделю примерно по 10% активности от исходного уровня. Рекомендуется применять максимальные нагрузки в утренние часы после теплого душа, особенно если пациента беспокоит выраженная утренняя скованность. В целом пациент должен стараться самостоятельно планировать последовательность различных видов деятельности с расстановкой приоритетов таким образом, чтобы делать наиболее важные и ответственные дела в первую очередь. Следует в беседе с пациентом сосредоточить внимание на стремлении к разносторонней деятельности с обязательным участием в делах семьи, друзей, коллег по работе, а также не пренебрегать помощью и участием близких людей (табл. 2).
Таблица 2. Общие рекомендации пациентам с фибромиалгией
Нефармакологическое лечение фибромиалгии
В настоящее время для лечения пациентов с ФМ используется широкий спектр терапевтических возможностей, который включает не только фармакологические средства, но и фитопрепараты, диетические добавки, когнитивно-поведенческую терапию, акупунктуру, инъекции в тендерные точки и мануальные манипуляции [41]. В общей стратегии лечения больных ФМ в последнее время достаточную популярность приобретают физические методы лечения, основной целью которых является поддержание определенного уровня повседневного функционирования пациента [47]. Среди методов физической терапии, которые доказали свою эффективность в клинических исследованиях и нашли свое применение у пациентов с ФМ в клинической практике, относятся занятия аэробикой, езда на велосипеде, пешие прогулки и танцы [82].
В настоящее время накопилось достаточно данных, показывающих рациональность занятий больных с ФМ аэробикой, хотя эффективность применяемых программ весьма различается в разных исследованиях. Проведенный недавно мета-анализ 4 исследований [101] подтвердил наблюдения из клинической практики о том, что позитивные эффекты занятий аэробикой достигаются в наибольшей степени при использовании 20-минутных программ дважды в неделю при интенсивности нагрузок, при которых достигается ЧСС от 55% до 90% от максимальных для пациента ее индивидуальных значений. Результаты исследований демонстрируют улучшение от этих занятий у 17% пациентов основной группы в сравнении с положительной динамикой у 0,5% лиц в группе сравнения. Кроме того, у 28% больных наблюдалось достоверное снижение порогов боли в тендерных точках, в то время как в контрольной группе отмечалось некоторое ухудшение по этому параметру [18].
Ходьба является простым, доступным и легко осуществимым методом борьбы с гиподинамией, которая не только весьма характерна для пациентов с ФМ, но и провоцирует основные проявления заболевания. В нескольких исследованиях проводилась оценка дозированных пеших прогулок, включенных в комплекс реабилитационных программ, что позволило сформулировать выводы относительно их эффективности. Большинство авторов считают такой подход весьма эффективным при соблюдении условий умеренной степени активности с постепенным медленным наращиванием степени нагрузок и индивидуального подхода [18].
Другой формой физической терапии являются занятия в бассейне, которые могут дополнительно включать аэробику, упражнения на растяжимость и гибкость. Занятия в бассейне с температурным режимом воды 30-34°С оказывают позитивный эффект не только на выраженность боли, но также способствуют уменьшению таких симптомов как скованность, общая слабость и болезненность в тендерных точках, а также увеличивают общую стрессоустойчивость пациентов с ФМ [87]. Специальные исследования позволяют констатировать, что именно этот вид физической реабилитации сопровождается достаточно стойким эффектом, длительность которого составляет в среднем 6 месяцев после окончания лечения. Курс лечения длится от 6 до 24 недель и состоит из сеансов продолжительностью 30-60 мин, которые осуществляют несколько раз в неделю.
Когнитивно-поведенческая терапия (КПТ) в настоящее время является одним из наиболее широко используемых методов в практике ведения пациентов с ФМ. КПТ обычно включает три фазы: 1) обучение пациента; 2) тренинг, то есть меры, направленные на повышение возможности применения пациентом когнитивных и поведенческих приемов с целью увеличения степени самоконтроля над своим состоянием и соматическими симптомами; 3) самостоятельное применение навыков КПТ. Успешное применение методов КПТ при других формах болевых синдромов делает логичным использование ее у больных ФМ. Среди всех техник КПТ наиболее успешным в отношении редукции болевых проявлений при ФМ является релаксационный тренинг [72]. Наряду с этим одним из эффективных, особенно у некоторых категорий больных, является применение метода биологической обратной связи (БОС) с контролем различных параметров, но чаще всего показателей электромиографии. Регулярные занятия, направленные на обучение поддержанию прогрессивной мышечной релаксации, сопровождаются уменьшением выраженности спонтанной боли, скованности и количества болевых точек [36].
Одним из перспективных методов лечения пациентов с ФМ является фототерапия. Как альтернативный метод, фототерапия обладает целым рядом преимуществ, связанных с его безопасностью, возможностью комбинирования с другими методами терапии и патогенетической обоснованностью. Фототерапия представляет собой физический метод воздействия ярким белым светом. Она обладает целым рядом доказанных эффектов: противоболевым, сомногенным, антидепрессивным, антитревожным, хронобиологическим [107]. Воздействие фототерапии у больных ФМ проявляется в снижении уровня боли и количества тендерных точек, улучшении параметров сна и редукции симптомов депрессии. Механизм фототерапевтического воздействия при ФМ связан с антидепрессивным эффектом, стимуляцией систем, организующих дельта-сон, а также с противоболевым действием, обусловленным воздействием на серотонинергические механизмы [4].
Фармакологическое лечение фибромиалгии
Число рандомизированных контролируемых исследований (РКИ) эффективности лечения ФМ в последние десять лет значительно выросло [82,85]. Фармакологические исследования сфокусированы в основном на лекарственных препаратах нейротропного действия, таких как трициклические антидепрессанты (ТЦА), селективные ингибиторы обратного захвата серотонина (СИОЗС), мышечные релаксанты (MP), и анальгетики (например, НПВП и опиоиды). Большая часть применяемых в настоящее время средств при ФМ используется не по прямому показанию. При этом некоторые из них (ТЦА, СИОЗС, MP) демонстрируют более высокую эффективность, чем другие (НПВП, опиоиды) [28,41]. В частности, нет доказательных данных, что НПВП эффективны в монотерапии ФМ. Между тем существуют некоторые клинические исследования, результаты которых допускают, что пациенты с ФМ могут получить дополнительные терапевтические преимущества при использовании НПВП вместе с другими средствами [81]. К настоящему времени нет сведений о РКИ опиоидов при ФМ, однако отдельные работы показывают, что они практически не эффективны у этих пациентов, хотя это требует дальнейшего изучения [28]. Ингибиторы обратного захвата серотонина и норадреналина (СИОЗСН) являются классом антидепрессантов, которые показали свою эффективность в лечении пациентов с ФМ. Трудности лечения таких пациентов связаны еще и с тем, что у них весьма часто наблюдаются случаи непереносимости многих классов фармакологических средств, что ограничивает эффективность существующих подходов и диктует необходимость разработки и изучения новых фармакологических препаратов [39].
В последние годы достигнуты значительные успехи в понимании патофизиологии боли при ФМ, что позволило определить новые терапевтические мишени. Так. мишенью действия СИОЗСН в отличие от СИОЗС, которые более селективно воздействуют на серотонинергическую трансмиссию, является увеличение уровней как серотонина, так и норадреналина. Значение этих нейротрансмиттеров в процессах поддержания сна, внимания, когнитивных функций, и, возможно, что более важно, в модуляции нисходящего ингибирующего контроля боли, объясняет регресс симптомов ФМ на фоне лечения СИОЗСН [96]. Созданное первоначально как антиконвульсивное средство, прегабалин (Lyrica ® ) оказывает свое терапевтическое действие путем связывания и снижения активности альфа-2-дельта субъединицы вольтаж-зависимых кальциевых каналов (ВЗКК) [38]. Активность ВЗКК, как известно, играет интегративную роль в ноцицептивной трансмиссии, особенно в развитии и поддержании ноцицептивной гиперчувствительности. Прегабалин (Lyrica ® ) стал первым рекомендованным FDA средством для лечения ФМ в июне 2007 г Позже для лечения ФМ FDA были одобрены СИОЗСН duloxetine (Cymbalta ® ) и milnacipran (Savella ® ) в июне 2008 и январе 2009 соответственно [82] (табл. 3).
Таблица 3. Фармакологические средства, применяемые для лечения больных с фибромиалгией
Эффективность дулоксетина при ФМ оценивалась в 5 рандомизированных двойных слепых плацебо-контролируемых исследованиях [8,9,23,62,86]. Первое исследование [8] включало 207 пациентов, которые получали дулоксетин в дозе 60 мг/сут. В сравнении с группой плацебо группа, получавшая дулоксетин, продемонстрировала статистически значимое улучшение по общему баллу шкалы Fibromyalgia Impact Questionnaire (FIQ) (p=0,027), однако по уровню боли шкалы FIQ статистически значимой разницы с группой плацебо получено не было (р=0,13). Хотя дулоксетин снижал уровень боли и тяжесть симптомов ФМ у большинства пациентов, в целом статистически значимое улучшение наблюдалось только у пациентов женского пола. При этом результаты лечения не зависели от наличия симптомов большой депрессии. Во втором исследовании оценивали эффект дулоксетина в дозе 60 мг/сут. по сравнению с плацебо у 354 женщин с ФМ с наличием большого депрессивного расстройства и без него [9]. Пациенты обеих групп дулоксетина показали статистически более значимое улучшение по параметрам шкал Brief Pain Inventory (BPI), FIQ, Clinical Global Impression of Severity (CGIS), Patient Global Impression of Improvement (PGM), и качества жизни в сравнении с плацебо. Эти результаты не зависели от степени влияния на настроение и наличия большой депрессии.
Оставшиеся три исследования [23,62,86] оценивали долгосрочные эффекты дулоксетина. В 2008 г A.S. Chappell с соавт. [23] опубликовали результаты рандомизированного двойного слепого плацебо-контролируемого с параллельными группами исследования эффективности дулоксетина в дозе 60 мг/сут. в течение 6 месяцев. У пациентов, у которых не удавалось достичь >50% редукции боли по шкале BPI, на 13-й неделе исследования доза препарата исследования поднималась до 120 мг/сут. Дулоксетин в дозе 60/120 мг/сут. не продемонстрировал статистически значимого по сравнению с плацебо улучшения боли по шкале BPI (р=0,053) и PGII (р=0,073). Между тем отмечалось улучшение в отношении некоторых вторичных параметров эффективности по сравнению с плацебо, в том числе по шкале боли вопросника FIQ, Multidimensional Fatigue Inventory, CGIS, и общему баллу Beck Depression Inventory—II [23].
В этих исследованиях эффективность дулоксетина значительно различалась по разным параметрам в зависимости от дозы препарата и длительности лечения. L.M. Arnold с соавт. [7] предприняли объединенный анализ первых 4-х из этих исследований: 2-х краткосрочных [8,9] и 2-х долгосрочных [23,86] с анализом результатов лечения 1 411 пациентов с ФМ. Авторы сделали вывод о более высокой эффективности дулоксетина при средней тяжести болевого синдрома. Кроме того, дулоксетин оказывает более значимые, чем в группе плацебо, эффекты (рПрограмма исследования эффективности милнаципрана у больных с ФМ включала два открытых неконтролируемых 12-недельных исследования [69,100], в которых милнаципран оценивался в дозах 30-100 мг/сут. и показал облегчение боли и улучшение общего состояния пациентов. Примечательно, что только у пациентов с отсутствием симптомов депрессии отмечалось достоверное снижение боли по ВАШ к концу исследования. В 2004 г. в США было завершено первое мультицентровое рандомизированное двойное слепое плацебо-контролируемое исследование милнаципрана в дозе 200 мг/сут. у 125 пациентов с ФМ [103]. Как и в открытых исследованиях, лучшие результаты по снижению боли были получены в группах пациентов, не имеющих исходно симптомов депрессии. В 4 рандомизированных двойных слепых плацебо-контролируемых исследованиях оценивалась эффективность милнаципрана в дозе 100 или 200 мг/сут. в течение 3-6 месяцев (1 196, 888. 884 и 449 пациентов соответственно) [24,61]. Лечение милнаципраном достоверно снижало боль и другие симптомы ФМ, такие как слабость, когнитивные нарушения, нарушения сна. Рекомендуемая по данным этих исследований доза милнаципрана составила 100-200 мг/сут. [101]. Учитывая достаточно высокую частоту побочных эффектов в начале терапии, рекомендовано начинать лечение со стартовой дозы 12,5 мг/сут., постепенно увеличивая ее каждую неделю до 100 мг/сут.. А доза 200 мг/сут. должна использоваться исходя из индивидуальной переносимости препарата.
В 8-недельном исследовании проводилась оценка прегабалина в дозах 150, 300 и 400 мг/сут. [27]. Только в группе пациентов, принимавших прегабалин в дозе 450 мг/сут., наблюдались статистически значимое снижение уровня боли (0,93 по 10-балльной шкале; рВ 13-недельном исследовании проводилась оценка влияния прегабалина на болевые проявления у 748 пациентов с ФМ, которые были рандомизированы на три группы, получавшие прегабалин соответственно в дозах 300, 450 и 600 мг/сут. [62]. Первичным параметром эффективности было значение средних уровней боли в баллах в разных группах препарата исследования и плацебо. Параметры PGIC и общий балл по FIQ были использованы, как вторичные параметры оценки лечения ФМ. Пациенты во всех трех группах, получавших прегабалин, характеризовались статистически более существенным улучшением по средним значениям шкалы PGIC в сравнении с плацебо (р=0,0449: 300 мг/сут.. 0,43; р=0,0449: 450 мг/сут., 0,47; р=0,007: 600 мг/сут., 0,66).
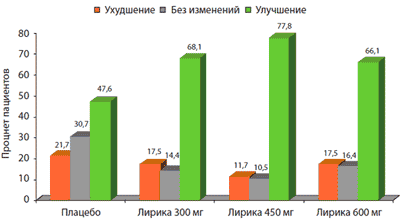
В другом исследовании, которое проводилось в течение 14 недель [10], были получены сходные результаты. Среднее изменение уровня боли в конечной точке в группах, получавших прегабалин, было значительно больше, чем в группе плацебо (рВ целом 41% пациентов, получавших прегабалин. оценивали свое состояние, как «очень сильно улучшилось» или «сильно улучшилось», в то время как в группе плацебо такая оценка эффективности лечения отмечалась лишь в 23% случаев. В соответствии с параметрами шкалы PGIC пациенты, принимавшие прегабалин во всех трех дозах, отмечали улучшение достоверно чаще, чем в группе плацебо (рис. 1) [10].
Рис. 1. Показатели шкалы общего клинического впечатления (PGIC) по мнению пациентов с фибромиалгией, получавших разные дозы прегабалина (Лирика ® )
Для оценки устойчивости эффектов прегабалина было предпринято длительное исследование, в котором 6-месячному периоду двойной слепой фазы предшествовала 6-недельная открытая фаза для определения оптимальной дозы препарата (300, 450, 600 мг/сут.) и выявления «респондентов» (тех пациентов, которые в открытой фазе исследования отметили снижение боли на >50% по ВАШ или «значительное улучшение» по шкале PGIC) [26]. Первичным параметром эффективности было время потери терапевтического ответа, которая определялась по мнению исследователя, как редукция боли на Эффективность прегабалина, полученная в ходе описанных РКИ (как в режиме монотерапии, так и в качестве адъювантной терапии), подтверждена результатами и других менее масштабных исследований при ФМ [21,32]. Рассматривая в совокупности результаты этих исследований, сделаны выводы об эффективности, краткосрочных и долгосрочных исходах терапии прегабалином. Наиболее высокая эффективность снижения боли достигалась на дозах 300-600 мг/сут., с началом терапевтического ответа в пределах первой недели терапии [101]. Доза 600 мг/сут. характеризовалась увеличением количества побочных эффектов и некоторым дополнительным эффектом редукции боли. Более низкие дозы, хотя и не обеспечивают значимую редукцию боли, зачастую облегчают сопровождающие симптомы, такие, как например, слабость, нарушения сна и др., что необходимо учитывать в общей картине эффектов лечения больных ФМ.
Лечение больных ФМ является трудным в связи со значительным числом случаев, резистентных к различным видам терапии. B.R. Stacey с соавт. провели исследование эффективности длительной терапии прегабалином резистентных случаев фибромиалгии [94]. В этом исследовании резистентность определялась, как отсутствие адекватного снижения боли при применении, по крайней мере, трех из перечисленных классов препаратов в среднетерапевтических дозах: трициклические антидепрессанты, габапентин и другие антикон-вульсанты, СИОЗС, СИОЗСН, НПВП (селективные ингибиторы ЦОГ-2), комбинированные аналгетики, опиои-ды, трамадол. Пациенты получали прегабалин в гибкой дозировке 150-600 мг/сут. в течение 3 месяцев, после чего следовал период отмены прегабалина (лекарственные каникулы) длительностью в среднем 3-4 дня. Пациенты, у которых отмечался рецидив (возврат боли до исходного уровня), возобновляли прием препарата в следующие 3 месяца. Общая длительность исследования составила 15 месяцев, в течение которых 76% больных завершили исследование. Большинство пациентов (88%) в процессе терапии продолжали прием обезболивающих препаратов, несмотря на полную устойчивость к ним, и у 70% пациентов исходно отмечался высокий уровень боли. Средний уровень боли в процессе лечения прегабалином уменьшился на 30% по сравнению с исходным значением.
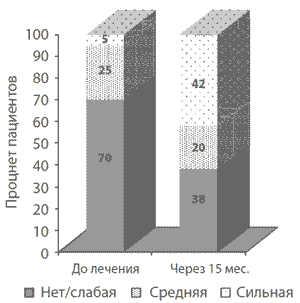
Примечательным результатом лечения прегабалином было значимое снижение истенсивности боли: через 3 месяца терапии прегабалином снижение на >30% и >50% отмечали 54 и 50% пациентов соответственно [94]. А в конце курсалечения через 15 месяцев >30%- и >50%-ую редукцию уровня боли отмечали 46 и 38% пациентов соответственно. Основным доказательством высокой эффективности, связанной с лечением, был тот факт, что в начале терапии исходно высокий уровень боли по данным теста ВАШ краткой версии McGill Pain Questionnaire отмечался у 68% пациентов, а в конце 15-месячного курса лечения только у 38%. Важно, что через 15 месяцев 42% пациентов оценили уровень боли как «нет/слабая боль». Примерно половина пациентов, имеющих >30% редукцию боли в первые 3 месяца лечения, в дальнейшем продолжали отмечать клинически значимое уменьшение ее выраженности в процессе терапии прегабалином (рис. 2).
Рис. 2. Распределение пациентов с фибромиалгией с различной интенсивностью боли в процессе лечения прегабалином
Примечания: уровень боли по ВАШ (McGill Pain Qiestionnaire) соответствовал значениям: «нет/слабая боль» = 40мм до 70 мм
Это исследование еще раз подчеркивает длительность эффектов прегабалина и возможность лечения рефрактерных случаев заболевания, при которых эффективность лечения достигается применением более продолжительного курсалечения.