Менопаузальная гормонотерапия (МГТ)

Почему же процент женщин, принимающих МГТ, остается невысоким?
Крупное американское исследование WHI (Women’s Health Initiative, 2002 г.) вызвало драматический период в судьбе менопаузальной гормонзаместительной терапии, что способствовало резкому сокращению МГТ в большинстве стран мира, появлению страхов и сомнений в отношении пользы и рисков.
Преждевременное завершение части исследования по менопаузальной гормонзаместительной терапии (МГТ) привлекло к себе всеобщее внимание. Как женщины, так и врачи чувствовали себя обманутыми, так как терапия, которая до этого считалась полезной для здоровья в долгосрочной перспективе, теперь оказалась опасной. Отличающийся от фактического изложения пресс-релиз предварительной работы прогремел в СМИ за неделю до того, как сама статья стала доступна для большинства читателей. Сообщалось, что исследование было остановлено в связи с повышенным риском развития рака молочной железы, связанным с заместительной гормональной терапией. На самом деле, в скорректированном анализе связь МГТ и рака молочной железы не была статистически значима!
Последующий углубленный анализ результатов WHI показал, что МГТ характеризуется благоприятным профилем пользы/риска у более молодых женщин, которые начинают терапию в близкие к менопаузе сроки. Эти результаты характеризовались сходным защитным воздействием терапии в отношении ИБС и снижения общей смертности, которые были продемонстрированы ранее в крупномасштабных наблюдательных исследованиях с участием относительно молодых женщин. После WHI широкое распространение получила так называемая временная гипотеза или гипотеза «окна терапевтических возможностей», согласно которой существует различное влияние МГТ на атеросклероз и связанные с ним клинические события в зависимости от возраста женщины и времени начала использования МГТ по отношению к моменту наступления менопаузы.
Основными недостатки данного исследования являлись:
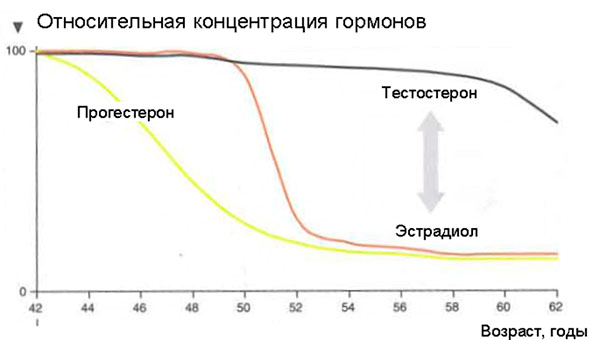
Что же происходит с женским организмом в 45-55 лет?
Что будет если МГТ не проводить?
А зачем нужно так «рисковать» и принимать «страшные» гормональные препараты при наступлении менопаузы? Ведь это естественный процесс, может, пусть все идет, как заведено природой? — Но тогда мы неизбежно столкнемся с заболеваниями, которые также предопределены природой.
Сначала появляются ранние симптомы:
Через некоторое время появятся и поздние нарушения, связанные с длительным дефицитом половых гормонов:
Какое обследование проводится перед МГТ
Перед назначением менопаузальной гормональной терапии необходимо обследование (впрочем, которое необходимо проводить хотя бы раз в год и без терапии всем сознательным женщинам старше 45 лет).
Дополнительные обследования (при соответствующих данных анамнеза):
Когда пора начинать менопаузальную гормональную терапию?
Но проблема в том, что диапазон нормы ФСГ огромен, и для каждой женщины уровень свой. В идеале нужно сдать анализы крови на гормоны в период максимального расцвета – с 19 до 23 лет. Это и будет вашей индивидуальной идеальной нормой. А начиная с 45 лет ежегодно сверять с ней результаты. Но даже если вы впервые слышите о ФСГ – лучше поздно, чем никогда: в 30, 35, 40 лет имеет смысл выяснить свой гормональный статус, чтобы ближе к критическому возрасту было, на что ориентироваться.
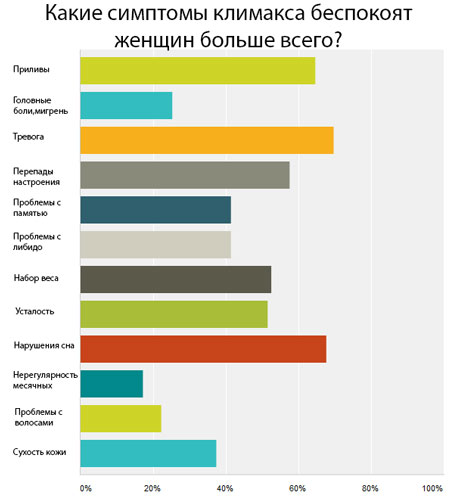
Как самостоятельно понять, что пришло время МГТ?
Уровень эстрогенов снизился, если:
Препаратов огромное количество, какие из них наиболее безопасны?
Действует принцип «минимальности» и «натуральности»!
Для менопаузальной гормональной терапии применяются различные препараты, которые могут быть разделены на несколько групп:
«Натуральные» эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному Эстрадиол–17b.
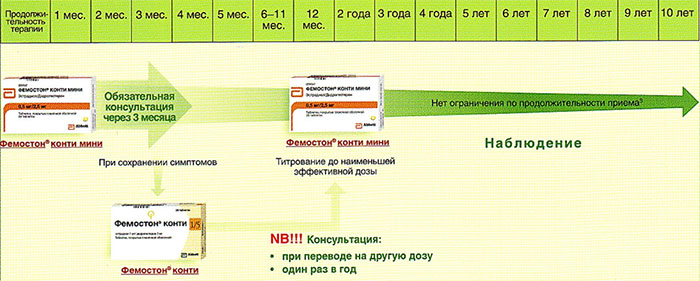
На сегодняшний день таким критериям более всего соответствует препарат Фемостон. Препараты линейки фемостона имеют различные дозировки, что укладывается в один из основных постулатов современной концепции МГТ – использование наименьшей возможной дозировки, которая сохраняет эффективность.
Препараты для двухфазной терапии – когда еще есть месячные
Фемостон 1/10 и Фемостон 2/10
В состав Фемостона 1/10 входят 28 таблеток. 14 белых, содержащих 1 мг Эстрадиола, и 14 серых, содержащих 1 мг Эстрадиола и 10 мг Дидрогестерона.
Состав Фемостона 2/10 отличается только количеством Эстрадиола
Препараты для монофазной терапии – когда месячные отсутствуют
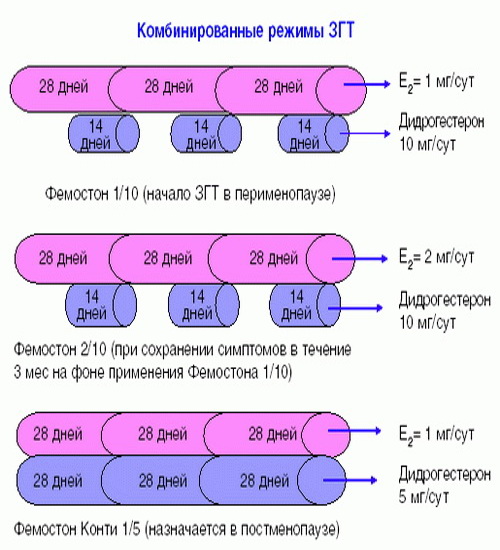
В состав Фемостона конти 1/5 входят 28 таблеток, содержащих 1 мг Эстрадиола и 5 мг Дидрогестерона.
В состав Фемостона мини 0,5/2,5 входят 28 таблеток, содержащих 0,5 мг Эстрадиола и 2,5 мг Дидрогестерона.
Ниже представлена более подробная схема первоначального назначения препаратов фемостон в пременопаузе (то есть до прекращения менструаций, но при наличии характерных климактерических симптомов). Пациенткам, у которых менструации не прекратились, рекомендуют начинать лечение в первый день менструального цикла. Пациенткам с нерегулярным менструальным циклом целесообразно начинать лечение после 10-14 дней монотерапии прогестагеном («химический кюретаж»).
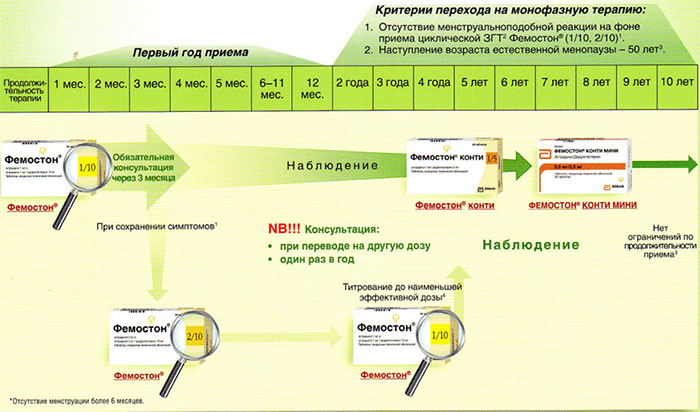
Далее Вашему вниманию представлен алгоритм первоначального назначения препарата фемостон в постменопаузе (то есть когда уже прошел год и более после последней менструации).
Какой способ применения препаратов лучше?
Трансдермальное (накожное) нанесение позволяет избежать первой стадии печеночного метаболизма, благодаря чему колебания концентрации эстрадиола в плазме крови при применении накожных препаратов незначительны. Метаболизм и выведение эстрадиола при трансдермальном введении подобен метаболизму натуральных эстрогенов.
Большинству пациентов желательно использовать оптимальную и наиболее безопасную на сегодняшний день схему: Дивигель накожно + Утрожестан интравагинально.

Схема приема для женщин, у которых сохранена менструальная функция, назначается врачом. Обычно средство прописывают циклом с первого дня после окончания менструации (5 день цикла) в течение 25 дней, после овуляции (c 16 по 25 день цикла) нужно добавлять препараты гестагенов.
Утрожестан – содержит прогестерон микронизированный, существует в двух формах — 100 и 200 мг.
При МГТ в постменопаузе в непрерывном режиме препарат Утрожестан применяется в дозе 100 мг с первого дня приема эстрогенов.
При болях в молочной железе можно добавить прожестожель ежедневно по 1 дозе на каждую молочную железу 2-4 недели.
Противопоказаниями для заместительной гормонотерапии являются:
Нужен ли женщинам тестостерон?
Согласно рекомендациям Международного общества по менопаузе (International Menopause Society (IMS)) основное показание для применения тестостерона – лечение уменьшенного сексуального влечения, которое заставляет данную женщину испытывать значительные страдания. До рассмотрения вопроса о проведении терапии тестостероном необходимо решить вопросы, связанные с другими причинами нарушенного сексуального желания и/или возбуждения. К ним относятся диспареуния, депрессия, побочные эффекты лекарственных препаратов, проблемы взаимоотношений и другие проблемы со здоровьем, влияющие на женщину или ее партнера.
В настоящее время возможно применение трансдермальных препартов. На отечественном фармацевтическом рынке существует только один вариант – Андрогель, но его применение у женщин является «off-label», то есть не разрешено инструкцией. Обычно назначается 1/5 пакета в день (то есть 1 г геля/10 мг тестостерона).
Еще более перспективным может стать интравагинальная форма тестостерона, которая также может оказывать благоприятное действие при лечении вульвовагинальной атрофии.
Ключевые положения по применению препаратов тестостерона
Самые частые заблуждения:
А как же рак молочной железы, ведь это самая главная причина смерти у женщин?
В этом утверждении много заблуждений. На самом деле рак молочной железы – причина смертности в 4% случаев. Ведущая причина преждевременной смерти – сердечно-сосудистые заболевания (50%), которые запускает инсулинорезистентность. А она возникает на фоне гормональных нарушений.
Гормоны вызывают побочные эффекты и от них толстеют?
Новые низкодозированные и высокоселективные препараты направлены четко на мишень. Врачи на протяжении многих лет наблюдали за тысячами женщин, которые получали МГТ? Сегодня уже есть уникальные гестагены, метаболически нейтральные, они не приводят к ожирению и вместе с тем не понижают тестостерон, если у женщины нет его избытка. Выработаны и новые схемы лечения. Иногда при применении таблеток с эстрогенами, где-то в 10% случаев, бывают головные боли и боль в венах. В этом случае они заменяются на трансдермальные формы в виде геля.
Зачем мне принимать гормоны, если у меня нет приливов и отличное самочувствие?
Вместе с падением уровня гормонов возникает риск развития возрастных болезней: повышается артериальное давление, возникает ожирение, увеличивается риск развития сахарного диабета второго типа, подагры, остеопороза и онкологических заболеваний.
Вместо таблеток лучше принимать травы и различные фитоэстрогены?
Эффективность данных препаратов по устранению вазомоторных симптомов составляет 30%, что равно эффективности плацебо. При этом данная группа препаратов никаким образом не оказывает профилактического действия на возрастные заболевания (сердечно-сосудистые, онкологические заболевания, остеопороз, ожирение и сахарный диабет).
Фемостон или пинеамин что лучше
Медико-генетическое отделение Московского областного НИИ акушерства и гинекологии
Институт репродуктивной медицины и кафедра эндокринологии ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Минздрава России, Москва, Россия
Терапевтические возможности в коррекции вегетативных нарушений и ановуляции при преждевременной недостаточности яичников
Журнал: Российский вестник акушера-гинеколога. 2019;19(5): 61-67
Андреева Е. Н., Абсатарова Ю. С. Терапевтические возможности в коррекции вегетативных нарушений и ановуляции при преждевременной недостаточности яичников. Российский вестник акушера-гинеколога. 2019;19(5):61-67.
Andreeva E N, Absatarova Yu S. Therapeutic possibilities in the correction of vegetative disorders and anovulation in case of premature ovarian insufficiency. Russian Bulletin of Obstetrician-Gynecologist. 2019;19(5):61-67.
https://doi.org/10.17116/rosakush20191905161
Медико-генетическое отделение Московского областного НИИ акушерства и гинекологии
Цель исследования — оценка клинической эффективности препарата пинеамин, ГЕРОФАРМ ООО (Россия) у пациенток с преждевременной недостаточностью яичников и сниженным овариальным резервом. Материал и методы. Обследованы 66 женщин 18—45 лет с диагнозом преждевременная яичниковая недостаточность. В 1-ю группу вошли 22 пациентки, получавшие пинеамин в дозе 10 мг с 5-го по 14-й день менструального цикла или на фоне отсутствия менструации вне связи с днем цикла для коррекции вегетативных нарушений. Во 2-ю группу были включены 22 пациентки, получавшие препарат, содержащий 2 мг эстрадиола и 10 мг дидрогестерона, с 1-го дня менструального цикла или на фоне длительной задержки менструаций при толщине эндометрия менее 4 мм и пинеамин по указанной выше схеме. В 3-й группе 22 женщины получали только препарат, содержащий 2 мг эстрадиола и 10 мг дидрогестерона по аналогичной схеме. Проведена оценка влияния пинеамина на уровень ЛГ, ФСГ, антимюллерова гормона, эстрадиола, кисспептина и на рост антральных фолликулов по данным УЗИ до лечения и после него. Результаты. Статистически значимой разницы в уровнях ЛГ, ФСГ и антимюллерова гормона у пациенток обследованных групп до лечения и после него не было обнаружено. Но при сравнении показателей до лечения и после него в каждой отдельной группе были обнаружены значимые изменения: снижение содержания ЛГ и ФСГ, а также повышение уровня эстрадиола. Исходно обнаружены статистически значимые отличия по уровню кисспептина в обследованных группах. После лечения увеличился диаметр фолликула: максимальный диаметр установлен во 2-й группе (более чем в 4 раза), минимальный — в 3-й группе. Желтое тело визуализировано: во 2-й группе — у 13 женщин, в 3-й группе — у 1 пациентки, в 1-й группе не определялось. Заключение. Комбинированная терапия пинеамином и эстроген-гестагенным препаратом у пациенток с преждевременной недостаточностью яичников и сниженным овариальным резервом оказала стимулирующее действие на рост фолликулов и в 59% наблюдений привела к созреванию желтого тела по сравнению с таковым в группах монотерапии пинеамином или эстроген-гестагенным препаратом.
Медико-генетическое отделение Московского областного НИИ акушерства и гинекологии
Институт репродуктивной медицины и кафедра эндокринологии ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Минздрава России, Москва, Россия
Введение
Снижение овариального резерва (СОР) — актуальная проблема не только у женщин позднего репродуктивного возраста, но и у пациенток с преждевременной недостаточностью яичников (ПНЯ) [1]. Все чаще женщины откладывают реализацию репродуктивной функции, в связи с чем встает проблема сниженной фертильности позднего репродуктивного возраста. Овариальный резерв закладывается внутриутробно, и в течение жизни он постепенно снижается. При истощении фолликулярного запаса наступает менопауза. В настоящее время в качестве диагностических критериев СОР используют уровень антимюллерового гормона (АМГ), количество антральных фолликулов по данным трансвагинального ультразвукового исследования (УЗИ) в ранней фолликулярной фазе, уровень фолликулостимулирующего гормона (ФСГ), измеренный на 2—4-й день менструального цикла. СОР диагностируют при уровне АМГ ≤1 нг/мл и уменьшении количества антральных фолликулов [2]. Это состояние сопровождается повышением уровня ФСГ >25 ЕД/л, что у пациенток моложе 40 лет определяют как преждевременную недостаточность яичников, в возрасте 40—45 лет — раннюю менопаузу, после 45 лет — своевременную менопаузу. Предполагаемая частота ПНЯ составляет 1—2% от общей популяции, ранняя менопауза наступает у 5—10% женщин [3].
Причины ПНЯ: идиопатические, ятрогенные (двусторонняя овариэктомия или химиотерапия), тяжелые инфекционные процессы, аутоиммунные заболевания, генетические болезни (наиболее частые — дефекты Х-хромосомы) [2]. К факторам риска относят: семейный анамнез, раннее менархе, отсутствие родов в анамнезе, курение, недостаточная масса тела [4].
ПНЯ и ранняя менопауза повышают риск смертности от всех причин — сердечно-сосудистых заболеваний, сахарного диабета 2-го типа, депрессии, остеопороза и переломов [5, 6]. Связь ранней менопаузы и деменции не подтверждена, но существуют свидетельства того, что ПНЯ ассоциирована с более высоким риском снижения когнитивных функций в более позднем возрасте [7, 8]. В настоящее время терапия эстрогенами и гестагенами рассматривается как оптимальный способ профилактики отдаленных последствий эстрогендефицита, при этом лечение необходимо начинать как можно раньше и продолжать как минимум до среднего возраста менопаузы (50—52 года), если оно не противопоказано (например, у женщин с гормонзависимым раком). С учетом молодого возраста пациенток могут потребоваться более высокие дозы препаратов для облегчения симптомов или защиты костной ткани [4].
Функционирование женской репродуктивной системы зависит от правильного развития и регуляции гипоталамо-гипофизарно-яичниковой оси (ГГЯО), ее основным интегрирующим элементом является гонадотропин-рилизинг-гормон (ГнРГ). Его обнаружили в начале 70-х годов прошлого века, а в 2000 г. группа авторов [9] выделили и определили химическую структуру гипоталамического нейропептида у птиц, который ингибирует высвобождение ГнРГ и гонадотропинов, и назвали его гонадоингибин. После открытия гонадоингибина и его подавляющего действия на ось гипоталамус—гипофиз—гонады у млекопитающих был обнаружен кисспептин. Он представляет собой гипоталамический нейропептид, который действует на кисспептин-рецепторы, экспрессируемые на нейронах ГнРГ для стимуляции его высвобождения, при этом гонадоингибин оказывает непосредственное влияние на нейроны кисспептина [10].
Кисспептины представляют собой группу гипоталамических аргинин-фенилаланинамидных пептидов, кодируемых геном KISS1 в хромосоме 1q32. Изоформы кисспептина образуются путем расщепления протеолитическим ферментом генного продукта из 145 аминокислот с получением пептидов различной длины — от 54 до 10 аминокислот, обозначаемых суффиксом (например, кисспептин-54 состоит из 54 аминокислот) [11].
В исследованиях [12, 13] было продемонстрировано, что кисспептин усиливает секрецию ЛГ и ФСГ у женщин. Стимулирующее воздействие этого нейропептида на ГГЯО было выявлено при различных физиологических состояниях, в разные фазы менструального цикла, а также при беременности и лактации. У людей с мутациями рецептора кисспептина обнаружена патологическая пульсирующая секреция ЛГ, а делеция генов рецепторов кисспептина у мышей и крыс приводит к полному отсутствию пульсирующей секреции данного гонадотропина.
В эксперименте после пинеалэктомии и орбитальной энуклеации снижалась экспрессия мРНК гонадоингибина в головном мозге птиц, в то время как введение мелатонина повышало экспрессию мРНК. Было обнаружено, что рецепторы мелатонина экспрессируются на нейронах гонадоингибирующего гормона, что указывает на то, что мелатонин индуцирует экспрессию и высвобождение данного нейропептида, воздействуя непосредственно на его нейроны, что было подтверждено на экспериментальных моделях [9].
Согласно результатам исследования С.Ю. Воротниковой и соавт. [14], уровень кисспептина у здоровых женщин репродуктивного возраста достигает 13,7 нг/мл. Данные о ведущей роли кисспептина в регуляции ГГЯО обосновывают целесообразность применения его аналогов при нарушениях в репродуктивной системе, ассоциированных с его недостаточностью, а также в программах ВРТ. Аналоги кисспептина могут иметь терапевтический потенциал, близкий к агонистам ГнРГ, действуя как индуктор овуляции для профилактики синдрома гиперстимуляции яичников [15]. Однако у пациенток с ПНЯ кисспептин как клинический маркер не является строго специфичным.
Одними из первых проявлений СОР и гипергонадотропного гипогонадизма являются нейровегетативные расстройства, характеризующиеся приливами, потливостью, «ночными потами», что может значимо снизить качество жизни пациенток. Второй серьезной жалобой пациенток с СОР является бесплодие, связанное с хронической ановуляцией и низким качеством ооцитов [16].
На российском рынке в настоящее время представлен лекарственный препарат пинеамин, в состав которого входит комплекс низкомолекулярных водорастворимых полипептидных фракций, выделенных из эпифиза крупного рогатого скота. Он обладает стимулирующим действием на синтез эндогенного мелатонина за счет стимуляции выброса гонадоингибина. Препарат показан для купирования вазомоторных симптомов, однако в доклинических исследованиях на экспериментальных моделях с возрастным снижением фертильности было продемонстрировано, что пинеамин улучшал репродуктивную функцию, возможно, за счет повышения качества фолликулов и уменьшения их атрезии.
Основная цель исследования — оценка клинической эффективности препарата пинеамин, ГЕРОФАРМ ООО (Россия)» у пациенток с СОР и ПНЯ.
Материал и методы
Всего в исследовании приняли участие 66 пациенток в возрасте от 18 до 45 лет, обратившихся на амбулаторный прием в течение 2018—2019 гг., с подтвержденным диагнозом преждевременная яичниковая недостаточность, СОР и вазомоторными симптомами.
Критерии включения: женщины в возрасте 18—45 лет, имеющие нейровегетативные расстройства, снижение количества антральных фолликулов, уровень ФСГ >25 ЕД/л, измеренный 2 раза с интервалом 1 мес в 1-ю фазу менструального цикла. Наличие сохраненного менструального цикла или задержки менструации различной продолжительности.
Критерии исключения: беременность, лактация, индивидуальная непереносимость пинеамина, гиперпролактинемия; гипотиреоз; другие эндокринные или системные заболевания, потенциально оказывающие влияние на физиологию репродукции человека, прием лекарственных препаратов, способных нарушать нормальную функцию ГГЯО, а также метформина, пинеамина в течение 6 мес, предшествующих исследованию, тяжелые заболевания печени и почек (креатинин сыворотки крови 200 мкмоль/л и выше, калий сыворотки крови более 5,0 ммоль/л), гипертоническая болезнь III стадии (АД 180/110 мм рт.ст.), симптоматические артериальные гипертензии, ишемическая болезнь сердца (ИБС), острое нарушение мозгового кровообращения или преходящее нарушение мозгового кровообращения в анамнезе, сахарный диабет 1-го типа, инсулинотерапия, сопутствующие заболевания, требующие дополнительной терапии и затрудняющие оценку эффективности и переносимости препарата, курение, кровотечения из половых путей неясной этиологии.
Дизайн исследования. Все пациентки были распределены на три группы: 1-я группа включала 22 женщин, имеющих противопоказания к применению эстроген-гестагенных препаратов, которые получали внутримышечное введение пинеамина с разведением в 1—2 мл воды для инъекций 1 раз ежедневно в дозе 10 мг в течение 10 дней с 5—15-го дня менструального цикла или на фоне отсутствия менструации вне связи с днем цикла для коррекции вегетативных нарушений; 2-я группа включала 22 пациентки, которые получали заместительную гормональную терапию половыми стероидами с помощью препарата, содержащего 2 мг эстрадиола и 10 мг дидрогестерона, с 1-го дня менструального цикла или на фоне длительной задержки менструального цикла при толщине эндометрия менее 4 мм и пинеамин по указанной выше схеме; 3-я группа с участием 22 пациенток получала только препарат, содержащий 2 мг эстрадиола и 10 мг дидрогестерона, по аналогичной схеме. Распределение во 2-ю и 3-ю группы проводилось методом простой рандомизации.
Всем пациенткам в течение 2 недель отменялась гормональная терапия (эстроген-гестагенные препараты, мелатонин). Больные, ранее не получавшие терапии, отмывочный период не проходили.
В задачи исследования входила оценка влияния пинеамина на уровень ЛГ, ФСГ, АМГ, эстрадиола, кисспептина и на рост антральных фолликулов по данным УЗИ органов малого таза.
Участницам провели оценку параметров овариального резерва в 1-ю фазу цикла (до лечения и через 1 мес после включения в исследование):
1. Исследование уровня ЛГ, ФСГ, эстрадиола, АМГ, кисспептина до начала лечения и в следующем цикле после начала лечения на 2—3-й день менструального цикла.
2. УЗИ органов малого таза на 5—7-й день менструального цикла (либо при задержке менструации) с подсчетом количества антральных фолликулов и на 21—23-й день менструального цикла в 1-м цикле лечения.
Определение уровней ЛГ, ФСГ, эстрадиола, АМГ в крови проводилось методом иммунохемилюминесцентного анализа с помощью автоматизированной системы Vitros 3600 («Johnson & Johnson», США). Содержание кисспептина-54 в образцах сыворотки определяли с помощью коммерческих наборов фирмы «Peninsula Laboratories International, Inc.» (США) методом иммуноферментного анализа, измерение оптической плотности проводили на счетчике 1420 Multilabel Counter VICTOR2 («Perkin Elmer»).
Критерии оценки переносимости: отличная — отсутствие побочных эффектов и отклонений в лабораторных анализах; хорошая — появление кратковременных побочных эффектов легкой степени или незначимых отклонений в лабораторных анализах, не требующее коррекции лечения; удовлетворительная — развитие умеренно тяжелых побочных эффектов или значимых отклонений в лабораторных анализах, требующее коррекции лечения; плохая — развитие среднетяжелых или тяжелых побочных эффектов или значимых отклонений в лабораторных анализах, требующих отмены препарата.
Статистический анализ проводили с помощью программы Microsoft Excel 2016 («Microsoft corp.», США) и IBM SPSS Statistics (IBM corp., США). Распределение количественных переменных по итогам проверки на нормальность с применением критерия Шапиро—Уилка отличалось от нормального, поэтому в качестве описательной статистики рассчитывали медиану и интерквартильный размах. Сравнение количественных переменных в трех группах проводили с помощью критерия Краскела—Уоллиса с последующим post hoc анализом с применением критерия Данна с поправкой на множественные сравнения. Анализ изменения связанных переменных внутри групп (до лечения и после него) проводили с помощью критерия Вилкоксона. Корреляционный анализ проводили с помощью критерия ранговой корреляции Спирмена. Статистически значимой признавали вероятность совершения ошибки первого рода менее 5% (p 
Все участницы не отличались статистически значимо по возрасту и количеству антральных фолликулов. Статистически значимой разницы в уровнях ЛГ, ФСГ и АМГ среди пациенток обследованных групп до лечения и после него не было обнаружено. Но при сравнении показателей до лечения и после него в каждой отдельной группе были обнаружены значимые изменения: снижение уровня ЛГ и ФСГ, а также повышение показателя эстрадиола (см. табл. 1, табл. 2). 
После проведенного лечения в 1-й группе (группа монотерапии пинеамином) и 2-й группе (заместительная гормональная терапия в сочетании с пинеамином) пациентки отметили полное купирование вазомоторных симптомов, при этом в 3-й группе (эстроген-гестагенный препарат) только 17 женщин отметили полное прекращение приливов через 1 месяц после лечения. Переносимость пинеамина была отличной у 41 пациентки (не зарегистрировано побочных эффектов), одна участница предъявляла жалобы на боли в ногах (2-я группа), в связи с чем было рекомендовано проведение УЗ-диагностики сосудов нижних конечностей. Отклонений по данным допплерографии не выявлено, в дальнейшем был назначен курс лечения диосмином, который привел к положительной динамике жалоб.
До включения в исследование были обнаружены статистически значимые отличия по уровню кисспептина в группах, после лечения значимых изменений этого параметра между группами не обнаружено, однако при анализе изменений показателя кисспептина в каждой группе до лечения и после него установлено, что его уровень значимо увеличился в группе комбинированной терапии (см. табл. 2).
Пациентки не различались по показателю максимального диаметра фолликула (Dmax) до включения в исследование (табл. 3). 
При корреляционном анализе корреляции между уровнем кисспетина и другими гормональными показателями овариального резерва не были обнаружены. Были зарегистрированы корреляции между уровнем ЛГ и ФСГ (r=0,77; p