Фатеров сосочек что это такое
Фатеров сосочек что это такое
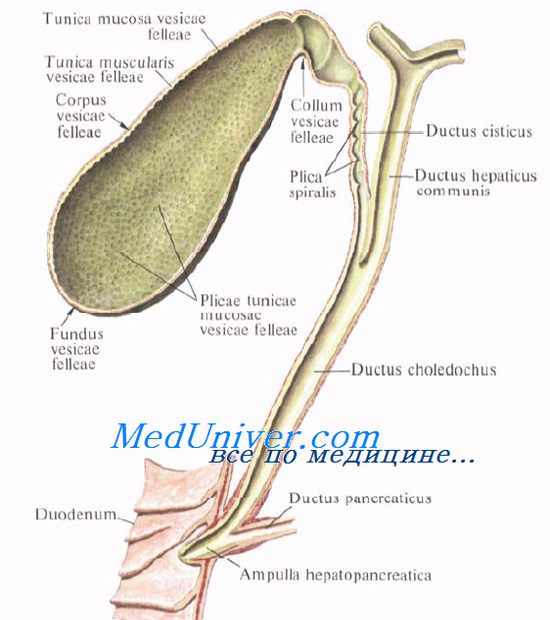
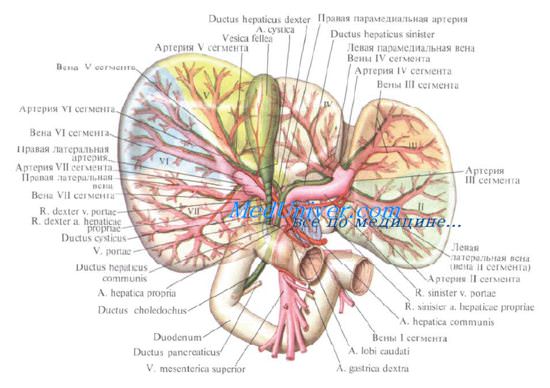
Общий желчный проток имеет длину от 5 до 15 см (обычно 8—10 см). Он, каки общий печеночный проток, располагается по свободному краю печеночно-двенадцатиперстной связки. Слева и несколько кпереди находится печеночная артерия. Воротная вена проходит позади печеночной артерии, располагаясь ближе к ней. чем к общему желчному протоку. Общий желчный проток проходит позади начальной части двенадцатиперстной кишки, продолжаясь затем вниз и вправо. Он идет вдоль борозды или туннеля, образованного головкой поджелудочной железы и началом нисходящей части двенадцатиперстной кишки. Общий желчный проток входит в стенку двенадцатиперстной кишки и соединяется с панкреатическим протоком, формируя общий канал, который открывается в двенадцатиперстную кишку большим дуоденальным сосочком.
Общий желчный проток можно разделить на четыре сегмента:
1. Супрадуоденальный, обычно имеющий длину 20 мм. Этот сегмент наиболее легко доступен при хирургических операциях. Вместе с общим печеночным протоком он обеспечивает хороший доступ для холедохотомии и ревизии желчных путей.
2. Ретродуоденальный сегмент длиной 15—20 мм.
3. Инфрадуоденальный вне панкреатический сегмент длиной 20—30 мм. Он следует к нисходящей части двенадцатиперстной кишки в вырезке или туннеле вдоль головки поджелудочной железы. Поджелудочная железа и общий желчный проток не сращены друг с другом, поэтому разделяющая их ткань хорошо выражена, за исключением случаев хронического панкреатита в области головки поджелудочной железы. В таких случаях разделить общий желчный проток и поджелудочную железу почти невозможно. Фиброзно-тканевая инфильтрация и утолщение поджелудочной железы могут привести к обструкции общего желчного протока. Если нет сращения общего желчного протока с поджелудочной железой, можно выполнить ретропанкреатическую холедохотомию для удаления вколоченного конкремента, который невозможно удалить путем супрадуоденальной или трансдуоденальной сфинктеротомии.
4. Интрадуоденальный, или интрамуральный, сегмент. Как только общий желчный проток пересекает стенку даенадцатиперстной кишки, его калибр значительно уменьшается, а стенки становятся толще. Об этом необходимо помнить, интерпретируя холангиограмму. Следует также иметь ввиду, что рентгеноконтрастное вещество, попадающее в двенадцатиперстную кишку при интраоперационной хо-лангиографии, может быть причиной наложения теней, скрывающих ясную картину интрамурального сегмента общего желчного протока. В этих случаях рентгенограмму нужно повторить и добиться четкого изображения терминального отдела общего желчного протока. Длина интрамурального отдела общего желчного протока очень изменчива, но всегда больше, чем толщина стенки двенадцатиперстной кишки. Это объясняется его косой траекторией при пересечении стенки даенадцатиперстной кишки. Длина трансдуоденального отдела общего желчного протока 14—16 мм.
Существует три основных способа соединения общего желчного и панкреатического протоков:
1. Чаще всего общий желчный проток и панкреатический проток соединяются вскоре после проникновения через стенку двенадцатиперстной кишки, образуя короткий общий тракт.
2. Оба протока идут параллельно, но не соединяются и впадают раздельно в большой дуоденальный сосочек. Иногда панкреатический проток может впадать на 5— 15 мм ниже сосочка.
3. Панкреатический проток и общий желчный проток соединяются на более высоком уровне, перед входом в стенку двенадцатиперстной кишки, формируя более длинный общий канал. В редких случаях соединение типа 1 или 3 образует расширение, называемое ампулой.
Фатеров сосочек и его изучение
Abraham Vater в 1720 г. (491 читал лекцию в университете Виттенберга (Германия), озаглавленную «Novus bills diverticulum», в которой он описал дивертикул, расположенный в дистальном конце общего желчного протока. Фатер, таким образом, описал дивертикул общего желчного протока наиболее редкий пример холедохоцеле. Впоследствии ему не удалось найти второго такого случая. Он никогда не упоминал дуоденальный сосочек, ампула также была описана не им. Тем не менее в медицинской литературе большой дуоденальный сосочек и ампула носят его имя. Образование, названное ампулой Фатера, — это проток, сформированный соединением общего желчного и панкреатического протоков при прохождении их через стенку нисходящей части даенадцатиперстной кишки к месту впадения в большой дуоденальный сосочек. Обычно это короткий сегмент, имеющий форму протока, а не ампулы. Иногда он может быть более длинным. Этот проток может расширяться, если дуоденальный сосочек закупорен в результате воспалительного процесса или ущемления конкремента. Вероятно, он может достигать большего диаметра и без обструкции, вследствие посмертного аутолиза общего желчного и панкреатического протоков. Как и другие авторы, мы полагаем, что термин «ампула» использовать не стоит. Рассмотренное образование является протоком, а не ампулой. Эпоним «фатерова» также не следует использовать, поскольку Фатер никогда о ней не упоминал (10). Некоторые авторы полагают, что ошибка в наименовании ампулы произошла от Claude Bernard, который в 1856 г. в своей книге, цитируя Фатера, сказал: «Ampoule commune nomme ampoule de Water,» — и написал «Фатер» с W вместо V.
Фатер никогда не упоминал о сосочке даенадцатиперстной кишки, который носит его имя. Большой дуоденальный сосочек впервые описал Francis Glisson в Англии в 1654 г. (151 в первом издании его книги Anaromie Heparis, второе издание которой вышло в свет в 1681 г.. Некоторые авторы полагают, что первым большой дуоденальный сосочек описал Gottfried Bidloo из Hague в 1685 г. Другие приписывают это Giovanni Domenico Santorini (42) в 1724 г., поэтому в некоторых текстах проток назван сосочком Santorini. Santorini дал великолепное описание дуоденального сосочка собаки, овцы и быка, но сделал это не первым и не добавил в его описание ничего нового.
Сфинктер Oddi, наряду с дуоденальным сосочком, впервые также описал Francis Glisson в 1654 г. Glisson описал кольцевцдные мышечные волокна терминального отдела общего желчного протока, уг-верждая, что они служат для закрытия общего желчного протока, во избежание рефлюкса дуоденального содержимого. В 1887 г. (36), Ruggiero Oddi также описал терминальный сфинктер общего желчного протока и связал его с физиологией желчевьделения. Таким образом, мы нашли, что сосочек, описанный Glisson, называется Oddi. Ампула, названная именем Fater, не была описана никем, имеются серьезные сомнения, что она вообще существует в норме, и все же ее до сих пор называют ампулой Фатера.
В 1898 г. Hendrickson (17) в США изучил сфинктер в конце общего желчного протока. Он добавил детали, неизвестные в то время. В 1937 г. Schwegler и Boyden изучили сфинктер Oddi, a Boyden позже многое добавил к нашим знаниям о сфинктере Oddi.
Чтобы избежать путаницы в терминологии, в дальнейшем мы будем рассматривать термины фатеров сосочек, сосочек Santorini, сосочек Bedloo, дуоденальный сосочек и большой дуоденальный сосочек (большой сосочек двенадцатиперстной кишки) как синонимы.
Фатеров сосочек что это такое
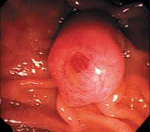
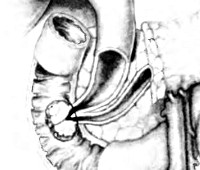
Фатеров сосочек имеет овальную форму, проецируется в просвет двенадцатиперстной кишки на ее задневнутренней стенке, иногда вблизи среднего сегмента нисходящей части даенадцатиперстной кишки. Реже он может располагаться дистальнее, ближе к нижней горизонтальной части даенадцатиперстной кишки. Обычно расстояние от пилорического отдела до большого дуоденального сосочка составляет 10 см. Он может располагаться ближе к привратнику, если общий желчный проток впадает в проксимальную половину нисходящей части даенадцатиперстной кишки. Еще реже дуоденальный сосочек открывается в начальную часть двенадцатиперстной кишки. У пациентов с язвой двенадцатиперстной кишки или постбульбарной язвой, пенетрирующей в поджелудочную железу, в результате фиброзного стягивания двенадцатиперстной кишки дуоденальный сосочек может находиться в опасной близости к пилорическому отделу, о чем необходимо помнить во время резекции желудка.
Дуоденальный сосочек сверху покрыт слизистой оболочкой даенадцатиперстной кишки, а его просвет выстлан слизистой общего желчного протока. Две слизистые оболочки встречаются в устье сосочка. По своей верхней границе дуоденальный сосочек обычно частично покрыт поперечной складкой, что создает впечатление карниза. Реже под сосочком находится вертикальная складка слизистой даенадцатиперстной кишки которая, вместе с ранее упоминавшейся поперечной складкой, образует букву «Т». Общий желчный проток впадает в верхнюю часть дуоденального сосочка, а панкреатический проток — с внутренней его стороны, в направлении на 4, 5 или 6 часов.
Более чем в 60% случаев дуоденальный сосочек обнаружить легко: он может быть увеличен в размерах и выпячиваться в просвет двенадцатиперстной кишки, на его присутствие могут также указывать напряжение или наличие складок, расположенных в виде буквы «Т». Благодаря наш-гчию фиброзных и мышечных волокон его можно обнаружить пальпаторно по более плотной консистенции. При отсутствии указанных факторов или в случаях, когда он полностью покрыт складками слизистой, большой дуоденальный сосочек найти нелегко. Чтобы обнаружить большой дуоденальный сосочек, в нисходящей части даенадцатиперстной кишки делают продольный разрез. Его начинают от середины нисходящей части и продолжают в дистальном направлении, где дуоденальный сосочек обычно и обнаруживается.
Визуальный осмотр следует дополнить пальпацией, проводя палец заднемедиально вдоль нисходящей части двенадцатиперстной кишки. Часто можно прощупать маленький овальный холмик, более плотный, чем складки двенадцатиперстной кишки. При ревизии необходимо избегать чрезмерного растяжения двенадцатиперстной кишки, так как при этом деформируются и разглаживаются ее складки. Поперечная складка, присутствующая в некоторых случаях, формирует как бы козырек над сосочком, который может полностью закрыть и спрятать его. Если желчный пузырь не удален, а дуоденальный сосочек обнаружить не удалось, его можно идентифицировать, осторожно сжав желчный пузырь, что вызовет видимое истечение желчи через сосочек. Если желчный пузырь прежде был удален, есть другая возможность: нужно ввести изотонический раствор, катетер или расширитель через пузырный проток или супрадуоденальное холедохотомическое отверстие. Наличие перипапиллярного дивертикула даенадцатиперстной кишки может создать дополнительные трудности при обнаружении большого дуоденального сосочка. Сосочек легко опознать эндоскопически, и опытный эндоскопист может быстро катетеризировать ампулу и выполнить папиллотомию.
Хирургическая анатомия сфинктера Одди.
В настоящее время общепринятым является описание сфинктера Oddi, сделанное Boyden (2—5). Boyden описал четыре группы мышечных волокон:
1. Верхний сфинктер общего желчного протока.
2. Нижний сфинктер общего желчного протока.
3. Сфинктер панкреатического протока.
4. Сфинктер большого дуоденального сосочка. Волокна верхнего сфинктера обнаруживаются не всегда, а волокна нижнего сфинктера не все являются циркулярными.
Мышечные волокна сфинктера панкреатического протока присутствуют лишь в 20% случаев и редко бывают циркулярными. Boyden утверждает, что сфинктер Oddi эмбриологически и функционально отличается от мышечных волокон двенадцатиперстной кишки. Некоторые авторы придерживаются мнения, что существует взаимосвязь. ведущая к функциональному взаимодействию между мышечными волокнами сфинктера Oddi и такими же волокнами в даенадцатиперстной кишке. Строение сфинктера может быть различным в зависимости от способа соединения общего желчного протока с панкреатическим протоком. Здесь также есть пучки продольных волокон, которые связывают оба протока, они, в свою очередь, связаны с мышечными волокнами двенадцатиперстной кишки. В сфинктере есть другие волокна, названные усиливающими, идущие из мышечных волокон собственно двенадцатиперстной кишки к продольным волокнам.
Кинематохолангиографические, манометрические и электромиографические исследования подтверждают синхронную работу мышечных волокон сфинктера Oddi и двенадцатиперстной кишки. Расслабление сфинктера Oddi и соседней мускулатуры двенадцатиперстной кишки наступает синхронно; сокращение также происходит в одно и то же время. Было установлено, что сфинктер Oddi открывается сверху вниз, а закрывается снизу вверх. Эти циклы — сокращения-расслабления-сокращения — инициируются присутствием пищи в двенадцатиперстной кишке, впрыскиванием холецистокинина или прохождением дуоденальной перистальтической волны через зону сфинктера. Эта последовательность известна как двенадцатиперстно-сфинктерный синергизм.
Рак большого дуоденального сосочка
Рак большого дуоденального сосочка – злокачественная опухоль фатерова сосочка, расположенного в области двенадцатиперстной кишки. Характерен медленный рост и позднее метастазирование при раннем появлении механической желтухи. Наблюдаются боли, периодическое повышение температуры тела, увеличение печени и желчного пузыря. На поздних стадиях возможны кровотечения. Диагноз устанавливают с учетом симптоматики, данных рентгенографии, фиброгастродуоденоскопии и результатов биопсии. Лечение оперативное: гастропанкреатодуоденальная резекция, папиллэктомия, дуоденэктомия, паллиативные вмешательства.
Общие сведения
Рак большого дуоденального сосочка – злокачественная неоплазия большого дуоденального (фатерова) соска, локализующегося в нисходящей части двенадцатиперстной кишки и представляющего собой соустье главного панкреатического протока и общего желчного протока. Составляет 40% от общего количества онкологических поражений пилородуоденальной зоны, 5% от общего числа неоплазий ЖКТ и 1-2% от общего количества раков различных локализаций. Рак большого дуоденального сосочка является третьей по распространенности причиной возникновения механической желтухи. Обычно поражает пожилых пациентов, средний возраст больных составляет 54 года. Очень редко выявляется у детей. Женщины страдают реже мужчин. Лечение осуществляют специалисты в сфере онкологии, гастроэнтерологии и абдоминальной хирургии.
Причины рака фатерова сосочка
Причины возникновения опухоли точно не выяснены. Специалисты отмечают, что определенное значение имеет наследственная предрасположенность – заболевание нередко диагностируется в семьях, члены которой страдают семейным полипозом. Кроме того, у некоторых пациентов выявляется генетическая мутация K-ras. Установлено, что неоплазия может развиться в результате малигнизации аденомы фатерова соска. В список факторов риска также включают хронический панкреатит и заболевания гепатобилиарной системы.
Источником рака большого дуоденального сосочка являются трансформировавшиеся клетки эпителия слизистой двенадцатиперстной кишки, панкреатического протока либо общего желчного протока. Для новообразования характерен медленный экзофитный рост. По внешнему виду неоплазия напоминает папиллому, разрастание грибовидной формы или в виде соцветья цветной капусты. Реже выявляются эндофитные формы. При экзофитных формах рака большого дуоденального сосочка желтуха чаще ремиттирующая, при эндофитных – постоянная. Диаметр узла при его хирургическом удалении в среднем составляет 3 мм.
При микроскопическом исследовании выявляются клеточные скопления и отдельно лежащие эндокринные клетки веретенообразной, треугольной и цилиндрической формы. Число эндокринных клеток уменьшается по мере снижения уровня дифференцировки неоплазии. Обычно рак большого дуоденального сосочка прорастает общий желчный проток, возможно также поражение поджелудочной железы и стенки двенадцатиперстной кишки, лимфогенное и отдаленное метастазирование. Лимфогенные метастазы обнаруживаются у 21-51% больных. Отдаленные вторичные очаги выявляются достаточно редко. Обычно поражается печень, реже – кости, головной мозг, легкие и надпочечники.
Рак большого дуоденального сосочка может полностью обтурировать просвет желчного протока, реже выявляется стеноз. Даже при частичном сдавлении из-за отечности слизистой возникают грубые расстройства оттока желчи, становящиеся причиной развития механической желтухи. Появляется билиарная гипертензия, сопровождающаяся дилатацией желчевыводящих путей и протоков поджелудочной железы. Кишечная непроходимость развивается очень редко. При распространении процесса возможно прорастание стенки кишечника и распад неоплазии с развитием внутреннего кровотечения.
Симптомы рака фатерова сосочка
Первым проявлением болезни часто становится механическая желтуха, возникшая на фоне соматического благополучия. Вначале желтуха обычно перемежающаяся, нормализация биохимических показателей крови обусловлена уменьшением отека в области стенозированного желчного протока. При прогрессировании рака большого дуоденального сосочка желтуха становится более стойкой, изменение цвета кожи выявляется после интенсивных болей, сопровождающихся ознобами и проливными потами. Пациенты жалуются на выраженный зуд. Интермиттирующий характер желтухи на поздних стадиях (выявляется в 51% случаев) обусловлен распадом рака большого дуоденального сосочка, сопровождающегося временным восстановлением проходимости желчного протока.
При пальпации определяется гепатомегалия. У 60% пациентов под нижним краем печени прощупывается увеличенный желчный пузырь (симптом Курвуазье). При продолжительной обтурации желчевыводящих путей возникают цирроз печени и хронический панкреатит. При инвазии рака большого дуоденального сосочка в стенку кишечника и последующем распаде опухоли возможны кровотечения (острые массивные либо повторяющиеся незначительные) с развитием анемии. При региональном метастазировании отмечается изменение болевого синдрома.
Характерной особенностью рака большого дуоденального сосочка является ранняя потеря веса. Причиной похудания становятся стеноз либо обструкция панкреатических протоков, из-за которых в ЖКТ перестают поступать ферменты, необходимые для расщепления белков и жиров. Нарушение проходимости общего желчного протока еще больше усугубляет расстройства всасывания жиров и ухудшает всасываемость витаминов. Снижение веса и авитаминоз становятся причиной адинамии.
У больных раком большого дуоденального сосочка часто наблюдаются поносы, сопровождающиеся вздутием и болями в животе. Каловые массы зловонные, глинисто-серые. В запущенных случаях может выявляться жировой кал. При появлении регионарных метастазов отмечается изменение характера болевого синдрома. На поздних стадиях определяются истощение и расстройства функций органов, пораженных отдаленными метастазами.
Диагностика рака фатерова сосочка
Постановка диагноза сопряжена с существенными затруднениями из-за неспецифичности симптоматики. В процессе диагностики онколог ориентируется на жалобы, данные объективного осмотра, рентгенографии, чреспеченочной или внутривенной холангиографии, дуоденального зондирования, фиброгастродуоденоскопии и других исследований. При желтухе определяется высокий уровень билирубина с преобладанием прямой фракции, стеркобилин в кале отсутствует. На поздних стадиях рака большого дуоденального сосочка выявляется анемия.
Достаточно достоверным исследованием является дуоденальное зондирование, при проведении которого часто удается обнаружить кровь в дуоденальном содержимом. Иногда в ходе этого исследования выявляются клетки неоплазии и ферменты поджелудочной железы. Рентгенографическими признаками рака большого дуоденального сосочка являются неровность контуров либо дефект наполнения в зоне внутренней стенки двенадцатиперстной кишки, а также отсутствие проходимости либо деформация желчного протока в зоне, приближенной к фатеровому соску.
При проведении фиброгастродуоденоскопии обнаруживают опухолевидное образование и выполняют эндоскопическую биопсию подозрительного участка. В некоторых случаях диагноз рака большого дуоденального сосочка не удается установить при помощи стандартных методик, для уточнения характера патологии приходится проводить лапаротомию, рассекать фатеров сосок, осуществлять забор ткани, а затем принимать решение об объеме операции на основании данных срочного гистологического исследования. Дифференциальный диагноз осуществляют с гепатитом, раком головки поджелудочной железы и раком желчных путей.
Лечение рака фатерова сосочка
Основным способом лечения данной патологии является оперативное вмешательство, которое, в зависимости от распространенности процесса, может быть радикальным либо паллиативным. Группа паллиативных операций включает в себя около десяти различных вариантов анастомозов, позволяющих восстановить отток желчи в пищеварительный тракт либо (реже) предотвратить сдавление двенадцатиперстной кишки растущим раком большого дуоденального сосочка.
Радикальная операция является тяжелым и сложным вмешательством, поэтому проводится только после тщательного отбора пациентов в соответствии со стандартами, включающими в себя допустимую степень истощения, уровень белков в крови, определенные показатели пульса и жизненной емкости легких и т. д. Больным раком большого дуоденального сосочка проводят гастропанкреатодуоденальную резекцию. При наличии противопоказаний к радикальному вмешательству выполняют условно радикальные операции: папиллэктомию, дуоденэктомию либо экономную панкреатодуоденальную резекцию. Радиотерапия и химиопрепараты при раке большого дуоденального сосочка малоэффективны.
Комплексное лечение дисфункций большого дуоденального сосочка
Рассмотрены классификация, клиническая картина и клинические типы дисфункции большого дуоденального сосочка (БДС), методы диагностики, включая дифференциальную диагностику функциональных и органических поражений сфинктера БДС, и подходы к лечению.
An examination was provided on classification, clinical picture and clinical types of dysfunction of major duodenal papilla (MDP), the methods of diagnostics, including differential diagnostics of the functional and organic failures of sphincter MDP, and approaches to the treatment.
Дисфункции большого дуоденального сосочка (БДС) — функциональные заболевания, проявляющиеся нарушением механизмов расслабления и сокращения сфинктера Одди с преобладанием повышения тонуса и спазма (гипермоторная, гиперкинетическая) или расслабления и атонии (гипомоторная, гипокинетическая), без органических и воспалительных изменений, вызывающие нарушение поступления желчи и панкреатического сока в двенадцатиперстную кишку.
Дискинезия желчных протоков обычно возникает в результате нарушения нейрогуморальной регуляции механизмов расслабления и сокращения сфинктеров Одди, Мартынова–Люткенса и Мирицци. В одних случаях преобладают атония общего желчного протока и спазм сфинктера Одди вследствие повышения тонуса симпатического отдела вегетативной нервной системы, в других — гипертония и гиперкинезия общего желчного протока при расслаблении упомянутого выше сфинктера, что связано с возбуждением блуждающего нерва. В клинической практике чаще встречается гипермоторная дискинезия. Причина — психогенное воздействие (эмоциональные перенапряжения, стрессы), нейроэндокринные расстройства, воспалительные заболевания желчного пузыря, поджелудочной железы, двенадцатиперстной кишки. Дисфункции БДС часто сочетаются с гипермоторными и гипомоторными дискинезиями желчного пузыря.
Классификация:
1. Дисфункция по гипертоническому типу:
2. Дисфункция по гипотоническому типу (недостаточность сфинктера Одди):
Клиника:
Клинические типы дисфункции БДС:
1. Билиарный (встречается чаще): характерны боли в эпигастрии и правом подреберье, иррадиирующие в спину, правую лопатку:
2. Панкреатический — боли в левом подреберье, иррадиируют в спину, уменьшаются при наклоне вперед, не отличаются от болей при остром панкреатите, могут сопровождаться повышением активности панкреатических ферментов при отсутствии причин (алкоголь, желчнокаменная болезнь):
3. Смешанный — боли в эпигастрии или опоясывающие, могут сочетаться с признаками как билиарного, так и панкреатического типа дисфункции.
Диагноз «гипертония сфинктера Одди» ставят в случаях, когда фаза закрытого сфинктера длится дольше 6 мин, а выделение желчи из общего желчного протока замедлено, прерывисто, иногда сопровождается сильной коликообразной болью в правом подреберье.
Недостаточность БДС — чаще всего бывает вторичной, у больных желчнокаменной болезнью, хроническим калькулезным холециститом, вследствие прохождения конкремента, воспаления поджелудочной железы, слизистой двенадцатиперстной кишки, при дуоденальной непроходимости. При дуоденальном зондировании сокращается фаза закрытого сфинктера Одди менее 1 мин или отмечается отсутствие фазы закрытия сфинктера, отсутствие тени желчного пузыря и протоков при холецистохолангиографии, заброс контрастного вещества в желчные протоки при рентгеноскопии желудка, наличие газа в желчных протоках, снижение показателей остаточного давления при холангиоманометрии, уменьшение времени поступления радиофармпрепарата в кишку менее 15–20 мин при гепатобилисцинтиграфии.
Диагностика
1. Трансабдоминальная ультрасонография. Ультразвуковой скрининговый метод обследования занимает ведущее место в диагностике дискинезий (табл.), позволяет с высокой точностью выявить:
Ультразвуковые признаки дискинезий:
2. Ультразвуковая холецистография. Дает возможность исследовать моторно-эвакуаторную функцию желчного пузыря в течение 1,5–2 часов от момента приема желчегонного завтрака до достижения первоначального объема. В норме через 30–40 мин после стимуляции желчный пузырь должен сократиться на 1/3–1/2 объема. Удлинение латентной фазы более 6 мин свидетельствует об усилении тонуса сфинктера Одди.
3. Динамическая гепатобилисцинтиграфия. Основана на регистрации временных показателей пассажа короткоживущих радионуклидов по билиарному тракту. Позволяет оценить поглотительно-выделительную функцию печени, накопительно-эвакуаторную функцию желчного пузыря (гипермоторная, гипомоторная), проходимость терминального отдела общего желчного протока, выявить обструкцию желчных путей, недостаточность, гипертонус, спазм сфинктера Одди, стеноз БДС, дифференцировать органические и функциональные нарушения при помощи пробы с Нитроглицерином или Церукалом. При гипертонусе сфинктера Одди отмечается замедление поступления препарата в двенадцатиперстную кишку после желчегонного завтрака. Этот метод наиболее точно позволяет установить тип дискинезии и степень функциональных нарушений.
4. Фракционное хроматическое дуоденальное зондирование. Дает информацию о:
5. Гастродуоденоскопия. Позволяет исключить органические поражения верхних отделов желудочно-кишечного тракта, оценить состояние БДС, поступление желчи.
6. Эндоскопическая ультрасонография. Позволяет более четко визуализировать терминальный отдел общего желчного протока, БДС, головку поджелудочной железы, место впадения вирсунгова протока с целью диагностики конкрементов, дифференциальной диагностики органических поражений БДС и гипертонуса.
7. Эндоскопическая ретроградная холангиопанкреатография. Метод прямого контрастирования желчных путей, позволяет выявить наличие конкрементов, стеноз БДС, расширение желчных путей, произвести прямую манометрию сфинктера Одди, играет большое значение в дифференциальной диагностике органических и функциональных заболеваний.
8. Компьютерная томография. Позволяет выявить органическое поражение печени и поджелудочной железы.
9. Лабораторная диагностика. При первичных дисфункциях лабораторные анализы не имеют отклонений от нормы, что имеет значение для дифференциальной диагностики. Транзиторное повышение уровня трансаминаз и панкреатических ферментов может отмечаться после приступа при дисфункции сфинктера Одди.
Лечение
Основная цель — восстановление нормального оттока желчи и панкреатического сока в двенадцатиперстную кишку.
Основные принципы лечения:
1) нормализация процессов нейрогуморальной регуляции механизмов желчевыделения — лечение неврозов, психотерапия, устранение гормональных расстройств, конфликтных ситуаций, отдых, правильный режим питания;
2) лечение заболеваний органов брюшной полости, которые являются источником патологических рефлексов на мускулатуру желчного пузыря и желчных протоков;
3) лечение дискинезии, которое определяется ее формой;
4) устранение диспептических проявлений.
Лечение при гипертонической форме дискинезии
1. Устранение невротических расстройств, коррекция вегетативных нарушений:
4. Прокинетики: Церукал (метоклопрамид) — 10 мг 3 раза в сутки за 1 час до еды.
5. Одестон (гимекромон) — обладает спазмолитическим действием, расслабляет сфинктер желчного пузыря, желчных протоков и сфинктер Одди, не влияя на моторику желчного пузыря — 200–400 мг 3 раза в сутки в течение 2–3 недель.
Лечение при гипотонической форме дискинезии
2. Холеретики — стимулируют желчеобразовательную функцию печени:
3. Оказывающие спазмолитическое и желчегонное действие:
4. Холекинетики — повышают тонус желчного пузыря, снижают тонус желчных путей:
6. «Слепой тюбаж» — дуоденальное зондирование и дуоденальное промывание с теплой минеральной водой, введение 20% раствора сорбита, что уменьшает или устраняет спазм сфинктеров, усиливает отток желчи — 2 раза в неделю.
Одестон эффективен в случаях одновременного наличия гипомоторной дисфункции желчного пузыря и гипермоторной дисфункции сфинктера Одди. При сочетании гиперкинетической, нормокинетической дисфункции желчного пузыря и гиперкинетической дисфункции сфинктера Одди эффективность терапии Но-шпой достигает 70–100%. При сочетании гипокинетической дисфункции желчного пузыря и гиперкинетической сфинктера Одди показано назначение Церукала или Мотилиума, возможно в сочетании с Но-шпой. При сочетании гипермоторной дисфункции желчного пузыря и гипомоторной сфинктера Одди эффективно назначение экстракта артишоков 300 мг 3 раза в сутки.
Спазмолитики являются основным медикаментозным средством для лечения гипертонических, гиперкинетических дисфункций желчного пузыря и сфинктера Одди при остром болевом приступе и болях в межприступный период. Миотропные спазмолитики оказывают целенаправленное воздействие на гладкую мускулатуру всей желчевыводящей системы. Результаты многочисленных исследований показали, что дротаверин (Но-шпа) является препаратом выбора из группы миотропных спазмолитиков, позволяет купировать болевой синдром, восстановить проходимость пузырного протока и нормальный отток желчи в двенадцатиперстную кишку, устранить диспептические нарушения. Механизм действия — ингибирование фосфодиэстеразы, блокирование Ca2+-каналов и кальмодулина, блокирование Na+-каналов, в результате снижение тонуса гладкой мускулатуры желчного пузыря и желчных протоков. Лекарственные формы: для парентерального применения — ампулы 2 мл (40 мг) дротаверина, для приема внутрь — 1 таблетка препарата Но-Шпа (40 мг дротаверина), 1 таблетка препарата Но-Шпа форте (80 мг дротаверина).
Преимущества препарата Но-Шпа:
Таким образом, обзор результатов многочисленных клинических исследований свидетельствует, что Но-шпа является эффективным препаратом для быстрого купирования спазмов и болей при гипертонических, гиперкинетических формах дискинезии желчного пузыря и сфинктера Одди.
Литература
А. С. Воротынцев, кандидат медицинских наук, доцент
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова Минздравсоцразвития России, Москва
_500.gif)