Узлы в печени что это такое
Узлы в печени что это такое
а) Терминология:
1. Аббревиатуры:
• Диспластический узел (ДУ)
• Регенераторный узел (РУ)
2. Синонимы:
• Цирротический узел
3. Определения:
• Ограниченная пролиферация паренхимы печени на фоне цирроза, возникающая в ответ на ее повреждение:
о При прогрессировании возникают изменения диспластического характера или происходит озлокачествление
1. Общая характеристика:
• Лучший диагностический критерий:
о РУ: множественные мелкие узелки в цирротически измененной печени, гипоинтенсивные на Т2 ВИ и GRE
о ДУ: обнаруживаются в меньшем количестве, имеют меньший размер; гиперинтенсивны на Т1 ВИ и гипоинтенсивны на Т2 ВИ
• Локализация:
о Равномерное распределение во всех отделах печени
• Размер:
о Размер регенераторных узлов обычно не превышает двух сантиметров:
— Поперечный размер диспластических узлов 2-4 см
• Морфология:
о РУ: множественные:
— ДУ: немногочисленные или единичные
о Округлые, четко отграниченные
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о МРТ
• Выбор протокола:
о Т1 и Т2 ВИ; Т1 ВИ с контрастным усилением для оценки васкуляризации
о Препараты гадоксетовой кислоты (Eovist, Primovist) или гадо-беновой кислоты для дифференциальной диагностики узлов в печени:
— РУ и ДУ ожидаемо накапливают и удерживают контрастное вещество в отсроченной фазе
— Узлы ГЦР не накапливают и не удерживают контрастное вещество:
Диспластические узлы (высокой степени дисплазии) также могут не накапливать и не удерживать контраст
В некоторых случаях ГЦР показывает неравномерный («географический», «пятнистый») характер накопления контраста
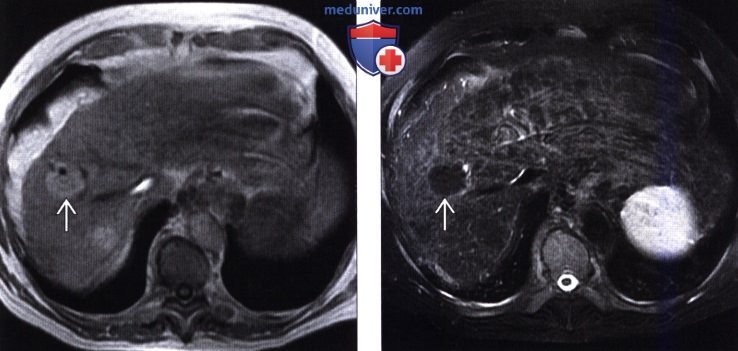
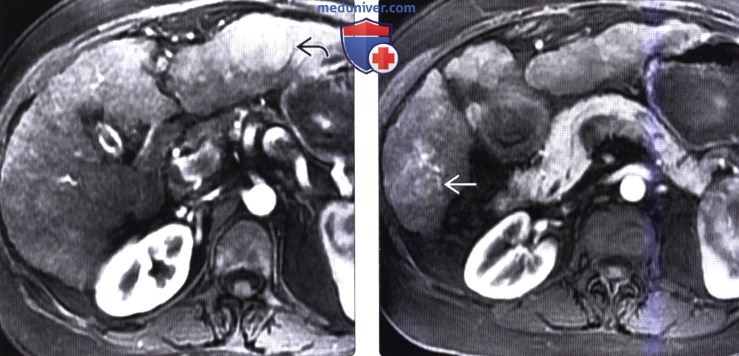
(Справа) На Т2 ВИ МР томограмме у этого же пациента образование выглядит гипоинтенсивным, что типично для диспластического узла и не характерно для гепатоцеллюлярного рака (ГЦР). 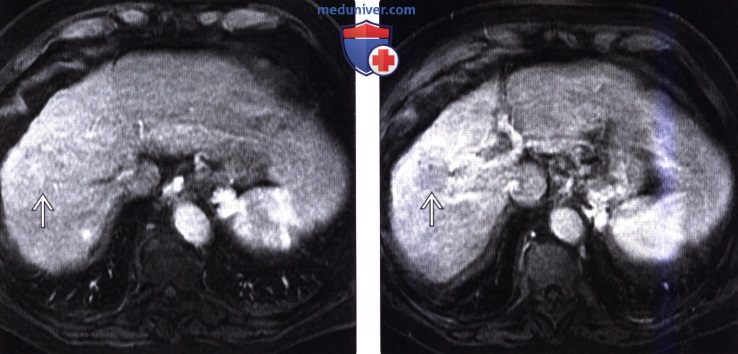
(Справа) Т1 ВИ МР томограмме в венозной фазе (этот же пациент) визуализируется образование (диспластический узел), гипоинтенсивное по сравнению с паренхимой печени; низкая интенсивность сигнала, скорее всего, обусловлена повышенным контрастным усилением печени, чем «вымыванием» контраста из узла. 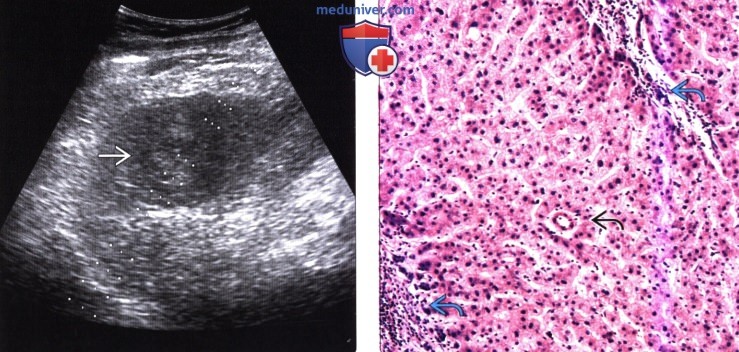
(Справа) На фотографии микропрепарата диспластического узла высокой степени дисплазии визуализируется непарная артериола. Определяется также дуктуляр-ная реакция (внутри и по периферии желчных протоков).
3. КТ признаки регенераторных и диспластических узлов:
• КТ без контрастного усиления:
о Большинство регенераторных узлов достоверно не определяются на КТ или MPT (Т1 ВИ)
о Мелкие узелки изоденсны паренхимы печени, вследствие чего их невозможно обнаружить
о Регенераторные узлы могут выглядеть более плотными по сравнению с окружающей их паренхимой печени:
— Вследствие повышенного содержания железа или гликогена
— Или за счет наличия «гало», обусловленного гиподенсными участками фиброза, окружающими узлы
• КТ с контрастным усилением:
о Регенераторные узлы накапливают контраст несколько хуже по сравнению с тканью печени:
— В результате чего они становятся неразличимыми, «исчезают»
о Диспластические узлы изо- или гиперденсны в артериальную фазу:
— Большинство из них не являются гиперваскулярными
— Избыточная васкуляризация является признаком, подозрительным на ГЦР
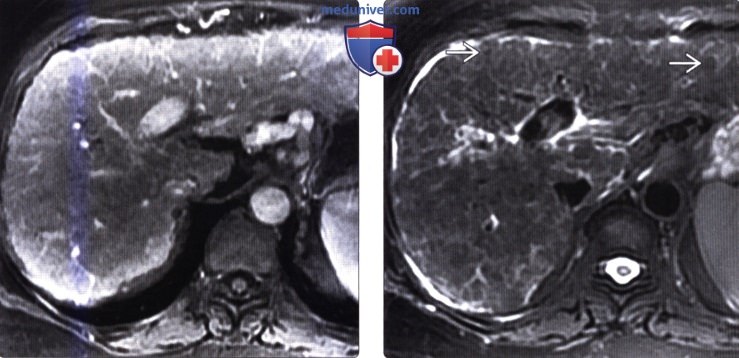
(Справа) На аксиальной Т2 ВИ МР томограмме у этой же пациентки лучше видны цирротические узелки, внешний вид которых (гипоинтенсивные очаги субсантиметрового диапазона) типичен для доброкачественных регенераторных узлов. 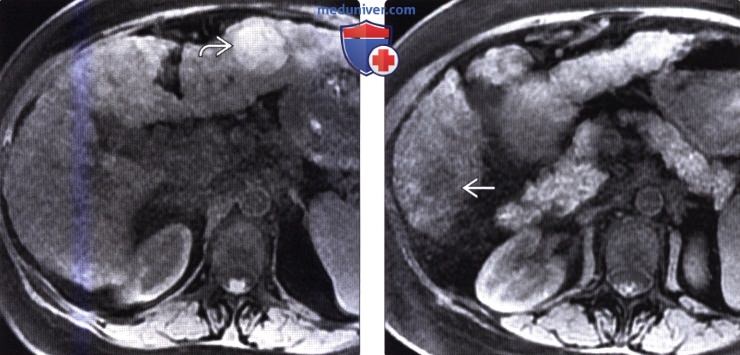
(Справа) На другой аксиальной Т1 ВИ МР томограмме у этой пациентки определяется гипоин-тенсивный очаг в шестом сегменте печени — верифицированный ГЦР. 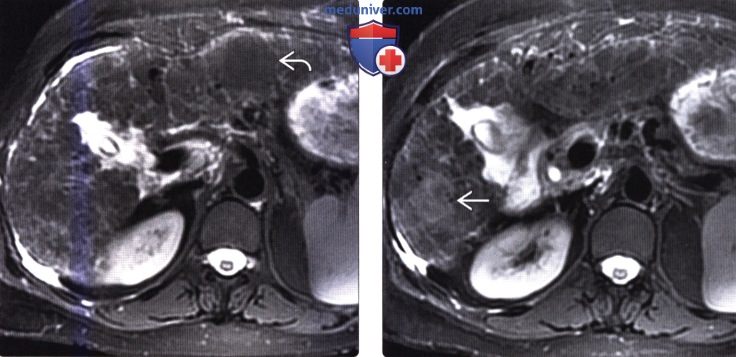
(Справа) На другой аксиальной Т2 ВИ МР томограмме у этой же пациентки визуализируется относительно гиперинтенсивный узел ГЦР (повышение интенсивности сигнала типично для злокачественного узла или объемного образования).
4. МРТ признаки регенераторных и диспластических узлов:
• Т1 ВИ:
о Регенераторные узлы:
— Характеризуются вариабельной интенсивностью сигнала
— Обычно изоинтенсивны по отношению к паренхиме печени (вследствие чего не визуализируются)
о Диспластические узлы:
— Сигнальные характеристики вариабельны
— Обычно изо- или гиперинтенсивны по отношению к печени
• Т2 ВИ:
о Регенераторные узлы:
— Низкая интенсивность сигнала по сравнению с печенью (из-за содержания железа)
— Узлы высокой степени дисплазии могут быть немного более гиперинтенсивными по сравнению с печенью
о Повышение интенсивности сигнала коррелируете высокой степенью дедифференцировки и подозрительно на ГЦР
• T2*GRE:
о РУ: снижение интенсивности сигнала по отношению к печени:
— Увеличение размеров вследствие эффекта повышения чувствительности, обусловленного железом
• DWI:
о Для РУ и ДУ низкой степени дисплазии нетипично ограничение диффузии (узлы не «светятся»)
о ДУ высокой степени дисплазии и ГЦР обычно «светятся» на DWI
• Т1 ВИ с контрастным усилением:
о РУ:
— Изоинтенсивны печени (не обнаруживаются) либо слегка гипоинтенсивны
о ДУ:
— Вариабельно гиперинтенсивны по отношению к печени:
Увеличение васкуляризации подозрительно на злокачественную трансформацию диспластического узла
• На МРТ сдимеглюмина гадобенатом или препаратами гадоксетовой кислоты регенераторные и диспластические узлы интенсивно накапливают и удерживают контрастное вещество:
о Что означает наличие функционирующих гепатоцитов
о И свидетельствует о доброкачественности изменений (РУ):
— В диспластических узлах высокой степени дисплазии и ГЦР нет функционирующих гепатоцитов, экскреция желчи отсутствует:
Вследствие чего накопления контраста не происходит (узлы гипоинтенсивны в отсроченную фазу)
5. УЗИ признаки регенераторных и диспластических узлов:
• Узлы могут выглядеть гипо-, изо- или гиперэхогенными:
о Большинство регенераторнных и диспластических узлов не очевидны на УЗИ
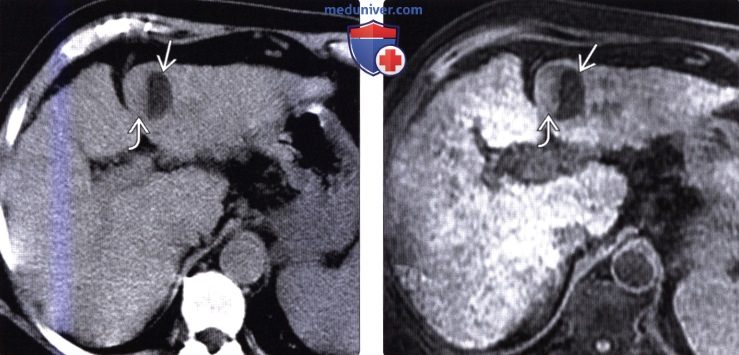
(Справа) На другой Т1 ВИ МР томограмме в артериальную фазу у этой же пациентки определяется типичное неравномерное накопление контраста узлом ГЦР. 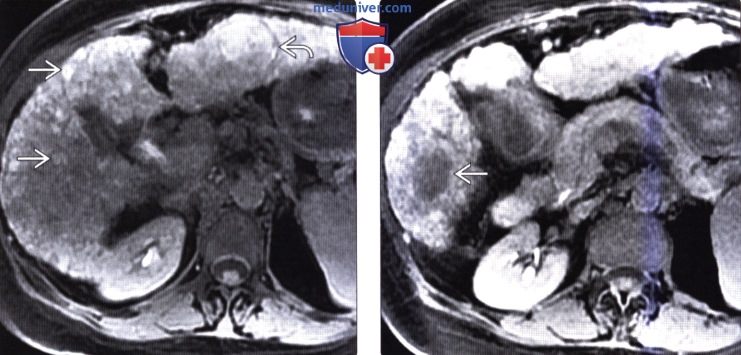
(Справа) На другой Т1 ВИ МР томограмме в отсроченную фазу (эта же пациентка) накопление контраста в узле ГЦР не определяется. 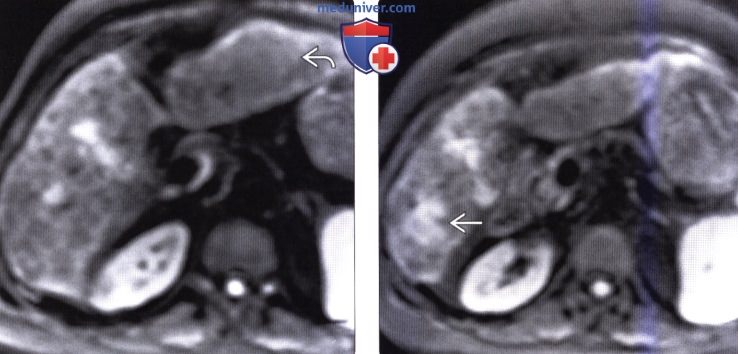
(Справа) На другой диффузионно взвешенной томограмме (эта же пациентка) определяется рестрикция диффузии в узле ГЦР (узел выглядит «ярким»), что типично для злокачественных новообразований.
в) Дифференциальная диагностика регенераторных и диспластических узлов печени:
1. Гепатоцеллюлярный рак:
• Плотность ГЦР ниже по сравнению с плотностью печени при нативной КТ и при КТ в отсроченную фазу контрастного усиления
• Узлы ГЦР неравномерно гиперваскулярны в артериальную фазу; «вымывание» контраста в венозную и отсроченную фазу является характерным признаком гепатоцеллюлярного рака
• Для ГЦР типичен вариабельно гипоинтенсивный сигнал на Т1 ВИ, гиперинтенсивный на Т2 ВИ; опухоль «светится» на DWI
• Размер обычно превышает 20 мм
• Другие характерные признаки: неоднородная структура, множественность поражения, наличие капсулы, прорастание в вены
2. Нодулярная регенераторная гиперплазия:
• Диффузная мелкоузловая трансформация паренхимы печени без фиброзных септ между узлами
• Обнаруживается в цирротически не измененной печени
• Очаговая форма: «крупные регенераторные узлы»:
о Отдельная нозологическая (патологическая) форма, а не просто цирротические регенераторные узлы, имеющие размер больше обычного
о Ассоциирована с (в порядке уменьшения частоты): синдромом Бадда-Киари, врожденными заболеваниями сердца, другими состояниями
• Узлы обычно гиперинтенсивны на Т1 ВИ и изо- или гипоинтенсивны на 12 ВИ
• Возможно появление «кольца» или «гало» на МРТ с контрастным усилением
• На КТ и МРТ с контрастным усилением узлы интенсивно накапливают контраст, в венозную фазу повышение плотности сохраняется
• Узлы обычно множественные, имеют размер 1,5-5 см
(Справа) На аксиальной Т1 ВИ МР томограмме с жироподавлением у этой же пациентки определяется, что мягкотканный компонент (справа) относительно гиперинтенсивен, что типично для диспластического узла. Интенсивность сигнала от левой части образования снижается при использовании программы жиро-подавления, что типично для опухолей, содержащих жир, и подозрительно на ГЦР. 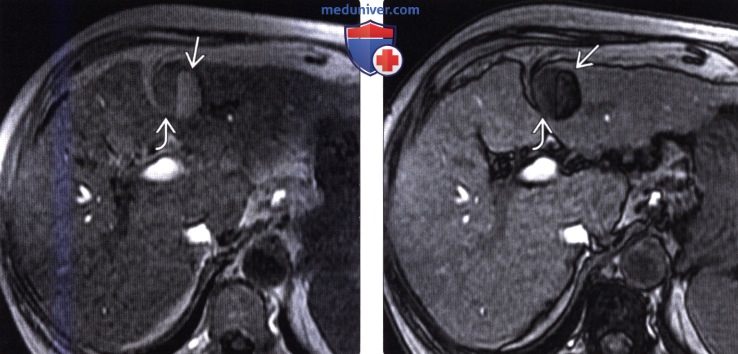
(Справа) На аксиальной МР томограмме (opposed-phase GRE) у этой же пациентки определяется подавление сигнала от участка ГЦР, содержащего жир, и гипоинтенсивный сигнал от диспластического узла. 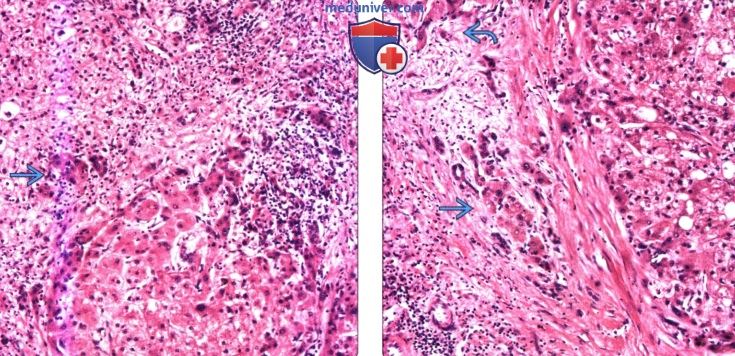
(Справа) Микропрепарат: гепатоцеллюлярный узел с признаками дисплазии высокой степени определяется инфильтрация портального тракта и фиброзной перегородки на периферии узла, что является диагностическим признаком ГЦР на ранней стадии.
1. Общая характеристика:
• Ассоциированные патологические изменения:
о Цирроз печени
• Регенераторные узлы являются доброкачественными, некоторые могут прогрессировать и становиться диспластическими
• Диспластические узлы высокой степени дисплазии представляют собой предопухолевые изменения, однако процесс их злокачественной трансформации протекает достаточно медленно
2. Стадирование, градация и классификация регенераторных и диспластических узлов печени:
• Регенераторные узлы подразделяются на малые (меньше 3 мм) и большие (3 мм и больше)
• Диспластические узлы классифицируются в зависимости от степени выраженности дисплазии (низкая или высокая)
3. Макроскопические и хирургические особенности:
• Регенераторные узлы:
о Функция гепатоцитов в регенераторных узлах не нарушена, клетки Купфера имеют нормальную плотность
о Имеют округлую форму, четкие контуры, размер большинства узлов не превышает 2 см
о Множественные, с диффузным распределением по всей печени
• Диспластические узлы:
о Для ДУ высокой степени дисплазии характерна преимущественно артериальная перфузия вследствие ангиогенеза
о По мере дедифференцировки функция гепатоцитов снижается, уменьшается плотность клеток Купфера
• Перфузия регенераторных узлов и диспластических узлов низкой степени дисплазии преимущественно портальная
• В узлах отсутствуют некротические изменения, кровоизлияния, признаки локальной инвазии
4. Микроскопия:
• Ограниченная пролиферация гепатоцитов и стромы, окруженных фиброзными перегородками
• Дифференциальная диагностика регенераторных и диспластических узлов затруднительна даже на микроскопическом уровне
• Регенераторные узлы:
о Нормальная васкуляризация, интактная ретикулярная «сеть» о Сохранная архитектоника гепатоцитов
о Отсутствие митотической активности
о Увеличение числа гепатоцитов с двумя и большим количеством ядер
• Диспластические узлы:
о Нарушение архитектоники
о Атипия, сгруппированность ядер
о ДУ низкой степени дисплазии напоминают регенераторные узлы и представляют сложность в плане дифференциальной диагностики
о ДУ высокой степени дисплазии напоминают высокодифференцированный ГЦР
д) Клинические особенности:
1. Проявления:
• Другие признаки/симптомы:
о Проявления цирроза и портальной гипертензии:
— Увеличение живота, желтуха, асцит, варикозное расширение вен и др.
2. Демография:
• Возраст:
о Взрослые люди
• Пол:
о Половая предрасположенность отсутствует:
— Алкогольный цирроз печени чаще встречается у мужчин
3. Течение и прогноз:
• Уровень трансформации диспластических узлов в ГЦР относительно невысокий
• Ведение и лечение пациентов с диспластическими узлами в печени не должно быть таким же, как и у пациентов с новообразованиями
• По мере увеличения размера узла возрастает вероятность диспластических изменений высокой степени выраженности или озлокачествления:
о Высокая степень дисплазии крайне нехарактерна для узлов размером меньше 2 см
е) Диагностическая памятка:
2. Необходимо отразить в заключении:
• Параметры плотности и интенсивности узлов в цирротически измененной печени во всех фазах контрастного усиления:
о Также необходимо оценить васкуляризацию узлов и «вымывание» контраста
ж) Список использованной литературы:
1. Rich N et al: Hepatocellular carcinoma tumour markers: current role and expectations. Best Pract Res Clin Gastroenterol. 28(5):843-53, 2014
2. Ronot M et al: Hepatocellular carcinoma: diagnostic criteria by imaging techniques. Best Pract Res Clin Gastroenterol. 28(5):795-812, 2014
3. Bartolozzi C et al: Contrast-enhanced magnetic resonance imaging of 102 nodules in cirrhosis: correlation with histological findings on explanted livers. Abdom Imaging. 38(2):290-6, 2013
4. Quaia E et al: Predictors of dysplastic nodule diagnosis in patients with liver cirrhosis on unenhanced and gadobenate dimeglumine-enhanced MRI with dynamic and hepatobiliary phase. AJR Am J Roentgenol. 200(3):553-62, 2013
5. Giorgio A et al: Characterization of dysplastic nodules, early hepatocellular carcinoma and progressed hepatocellular carcinoma in cirrhosis with contrast-enhanced ultrasound. Anticancer Res. 31(11):3977-82, 2011
6. Lee JM et al: Hepatocellular nodules in liver cirrhosis: MR evaluation. Abdom Imaging. 36(3):282-9, 2011
7. Ouedraogo NA et al: Dysplastic hepatic nodules: radiological abnormalities and histopathological correlations. Eur J Radiol. 79(2):232-6, 2011
8. Chou CT et al: Characterization of cirrhotic nodules with gadoxetic acidenhanced magnetic resonance imaging: the efficacy of hepatocyte-phase imaging. J Magn Reson Imaging. 32(4):895-902, 2010
9. Hanna RF et al: Cirrhosis-associated hepatocellular nodules: correlation of histopathologic and MR imaging features. Radiographics. 28(3):747-69, 2008
Редактор: Искандер Милевски. Дата публикации: 23.2.2020
Опухоли печени
Опухоли печени – новообразования злокачественного и доброкачественного характера, исходящие из паренхимы, желчных протоков или сосудов печени. Наиболее частыми проявлениями опухолей печения служат тошнота, похудение, потеря аппетита, гепатомегалия, желтуха, асцит. Диагностика опухолей печени включает проведение УЗИ, исследование печеночных проб, КТ, биопсию печени. Лечение опухолей печени хирургическое и заключается в резекции пораженного участка органа.
Общие сведения
В гепатологии принято различать первичные доброкачественные опухоли печени, первичные и вторичные (метастатические) злокачественные новообразования (рак печени). Знание вида и происхождения опухоли печени позволяет проводить дифференцированное лечение. Доброкачественные опухоли печени встречаются сравнительно редко. Обычно они протекают бессимптомно и выявляются случайно. Чаще в гастроэнтерологии приходится сталкиваться с первичным раком печени или вторичным метастатическим поражением органа. Метастазы в печени нередко обнаруживаются у пациентов с первичным раком желудка, легких, толстой кишки, раком молочной железы.
Доброкачественные опухоли печени
Классификация
Среди доброкачественных опухолей печени в клинической практике встречаются аденомы (гепатоаденомы, аденомы желчного протока, билиарные цистаденомы, папилломатоз). Они происходят из эпителиальных и соединительнотканных элементов печени или желчных протоков. К опухолям печени мезодермального происхождения относятся гемангиомы, лимфангиомы. Редко встречаются гамартомы, липомы, фибромы печени. Иногда к опухолям печени причисляют непаразитарные кисты.
Аденомы печени представляют собой одиночные или множественные круглые образования сероватого или темно-красного цвета различного размера. Они располагаются под капсулой печени или в толще паренхимы. Считается, что развитие аденом печени у женщин может быть связано с длительным использованием пероральной контрацепции. Некоторые виды доброкачественных опухолей печени (трабекулярные аденомы, цистаденомы) склонны к перерождению в гепатоцеллюлярный рак.
Сосудистые образования (ангиомы) встречаются среди доброкачественных опухолей печени наиболее часто. Они имеют пещеристое губчатое строение и исходят из венозной сети печени. Среди сосудистых опухолей печени различают кавернозные гемангиомы и каверномы. Существует мнение, что сосудистые образования печени являются не истинными опухолями, а врожденной васкулярной аномалией.
Узловатая гиперплазия печени развивается вследствие локальных циркуляторных и билиарных нарушений в отдельных зонах печени. Макроскопически данная опухоль печени может иметь темно-красный или розовый цвет, мелкобугристую поверхность, различную величину. Консистенция узловатой гиперплазии печени плотная, микроскопически обнаруживаются явления локального цирроза. Не исключается перерождение узловатой гиперплазии в злокачественную опухоль печени.
Происхождение непаразитарных кист печени может быть врожденным, травматическим, воспалительным.
Симптомы
Большая часть доброкачественных опухолей печени не имеет четко выраженной клинической симптоматики. В отличие от злокачественных опухолей печени, доброкачественные образования растут медленно и длительно не приводят к нарушению общего самочувствия.
Гемангиомы печени больших размеров могут вызывать боли и тяжесть в эпигастрии, тошноту, отрыжку воздухом. Опасность гемангиомы печени заключается в высокой вероятности разрыва опухоли с развитием кровотечения в брюшную полость и гемобилии (кровотечения в желчные протоки), перекрутом ножки опухоли. Крупные кисты печени вызывают тяжесть и давление в подреберье и эпигастрии. Осложнениями кист печени могут являться разрыв, нагноение, желтуха, кровоизлияние в полость опухоли.
Аденомы печени при достижении значительных размеров могут вызывать боли в животе, а также пальпироваться в виде опухолевидного образования в правом подреберье. В осложненных случаях может произойти разрыв аденомы с развитием гемоперитонеума. Узловатая гиперплазия печени обычно не имеет выраженных симптомов. При пальпации печени может отмечаться гепатомегалия. Спонтанные разрывы данной опухоли печени наблюдаются редко.
Диагностика
С целью диагностики доброкачественных опухолей печени используются УЗИ печени, гепатосцинтиграфия, КТ, гепатоангиография, диагностическая лапароскопия с прицельной биопсией печени и морфологическим исследованием биоптата. При аденомах или узловатой гиперплазии возможно проведение чрескожной биопсии печени.
Лечение доброкачественных опухолей печени
Ввиду вероятности малигнизации и осложненного течения доброкачественных опухолей печени основная тактика их лечения – хирургическая, предполагающая резекцию печени в границах здоровых тканей. Объем резекции определяется локализацией и размерами опухоли печени и может включать краевую резекцию (в т. ч. лапароскопическую), сегментэктомию, лобэктомию или гемигепатэктомию.
При кисте печени может производиться иссечение кисты, эндоскопическое или открытое дренирование, наложение цистодуоденоанастомоза, марсупиализация.
Злокачественные опухоли печени
Классификация
Злокачественные опухоли печени могут быть первичными, т. е. исходить непосредственно из структур печени, или вторичными, связанными с разрастанием метастазов, занесенных из других органов. Вторичные опухоли печени встречаются в 20 раз чаще, чем первичные, что связано с фильтрацией через печень крови, идущей от различных органов и гематогенным заносом опухолевых клеток.
Первичные злокачественные опухоли печени – явление относительно редкое. Встречается преимущественно у лиц мужского пола старше 50 лет. По происхождению выделяют следующие формы первичных злокачественных опухолей печени:
Причины
Среди причин образования первичных злокачественных опухолей печени первенство принадлежит хроническим вирусным гепатитам В и С. Вероятность развития гепатоцеллюлярного рака у пациентов с гепатитом увеличивается в 200 раз. Среди других факторов, связанных с риском развития злокачественных опухолей печени, выделяют цирроз печени, паразитарные поражения (шистосомоз, описторхоз), гемохроматоз, сифилис, алкоголизм, канцерогенное воздействие различных химических соединений (тетрахлористого углерода, нитрозаминов, органических хлорсодержащих пестицидов), алиментарные причины (пищевой микотоксин – афлатоксин).
Симптомы злокачественных опухолей печени
К начальным клиническим проявлениям злокачественных опухолей печени относятся недомогание и общая слабость, диспепсия (ухудшения аппетита, тошнота, рвота), тяжесть и ноющая боль в подреберье справа, субфебрилитет, похудание.
С увеличением размеров опухоли печень выступает из-под края реберной дуги, приобретает бугристость и деревянистую плотность. В поздних стадиях развивается анемия, желтуха, асцит; нарастает эндогенная интоксикация, печеночная недостаточность. Если опухолевые клетки обладают гормональной активностью, то возникают эндокринные нарушения (синдром Кушинга). При сдавлении растущей опухолью печени нижней полой вены, появляются отеки нижних конечностей. При эрозии сосудов возможно развитие внутрибрюшного кровотечения; в случае варикозного расширения вен пищевода и желудка может развиться желудочно-кишечное кровотечение.
Диагностика
Типичными для всех злокачественных опухолей печени являются сдвиги в биохимических показателях, характеризующих функционирование органа: снижение альбуминов, увеличение фибриногена, рост активности трансаминаз, повышение мочевины, остаточного азота и креатинина. В связи с этим при подозрении на злокачественную опухоль печени необходимо исследовать печеночные пробы и коагулограмму.
Для более точной диагностики прибегают к проведению ультразвукового сканирования, компьютерной томографии, МРТ печени, ангиографии печени. С целью гистологической верификации образования проводится пункционная биопсия печени или диагностическая лапароскопия.
При признаках метастатического поражения печени необходимо установление локализации первичной опухоли, для чего может потребоваться выполнение рентгенографии желудка, ЭГДС, маммографии, УЗИ молочных желез, колоноскопии, ирригоскопии, рентгенографии легких и т. д.
Лечение злокачественных опухолей печени
Полное излечение злокачественных опухолей печени возможно только при их радикальном удалении. Как правило, при опухолях печени производится резекция доли печени или гемигепатэктомия. При холангиокарциномах прибегают к удалению протока и наложению соустий (гепатикоеюноанастомоза, гепатикодуоденоанастомоза).
При единичных опухолевых узлах печени возможно выполнение их деструкции с помощью радиочастотной абляции, химиоабляции, криоабляции. Методом выбора при злокачественных опухолях печени является химиотерапия (системная, внутрисосудистая).
Прогноз
Неосложненные доброкачественные опухоли печени в прогностическом плане благоприятны. Злокачественные опухоли печени характеризуются бурным течением и без лечения приводят к гибели пациента в течение 1 года. При операбельных злокачественных опухолях печени продолжительность жизни в среднем составляет около 3-х лет; 5-летняя выживаемость — менее 20%.


