УЗИ эпителиального копчикового хода (ЭКХ)
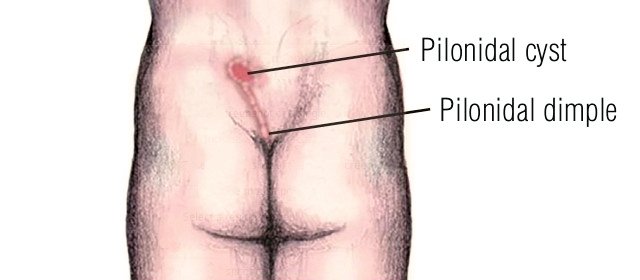
Эпителиальный копчиковый ход (ЭКХ) – аномалия внутриутробного развития. Это трубчатое образование, выстланное эпителием с волосяными фолликулами, сальными железами, расположенное под кожей в крестцово-копчиковой области. Имеет выходное отверстие наружу, через которое выделяется эпителиальное содержимое. В силу ряда причин отток может нарушиться, начинается воспаление, сопровождающееся образованием абсцесса, гнойное содержимое ищет выход в виде вторичных свищей, процесс охватывает близлежащие области.
Ультразвуковое исследование эпителиального копчикового хода не только подтверждает диагноз, но и дает специалисту полную картину распространения патологического процесса. На основании полученных данных врач может спланировать предстоящую операцию, так как данная болезнь лечится только хирургически.
Достоинства проведения УЗИ копчикового хода в «СМ-Клиника»:
Цель проведения УЗИ копчикового хода
Ультразвуковое исследование копчикового хода проводится, прежде всего, с целью подтверждения диагноза ЭКХ, а также для понимания степени распространения патологического процесса в окружающих мягких тканях. Так как отток экссудата через первичное отверстие в острой стадии заболевания затруднен, в том числе и из-за отечности и сдавливания места воспаления, возникают дополнительные свищи.
Радикальное иссечение осложненного ЭКХ, иначе называемого пилонидальной кистой, а также всех свищей, сформировавшихся и новых, вместе с пораженными тканями является плановой операцией и проводится во время ремиссии заболевания.
В острой же стадии осуществляются только хирургические мероприятия скорой помощи – расширение свищевого отверстия, очистка хода от гнойного содержимого. Назначается медикаментозная терапия, в том числе антибиотики, ванночки, мази на водной и жировой основе, помогающие оттоку экссудата. После снятия острых симптомов врач может планировать основную операцию.
УЗИ копчикового хода позволяет врачу-колопроктологу поставить точный диагноз, является простым, доступным, при этом очень информативным методом обследования больного.
С помощью ультразвуковых аппаратов осуществляется диагностическое сканирование крестцово-копчиковой области. Исследование осуществляется в поперечной и продольной плоскостях. Динамичная картинка, выведенная на экран монитора, дает полное представление о степени развития патологического процесса. Обследование проводит опытный врачультразвуковой диагностики, иногда при непосредственном участии хирурга-колопроктолога. Врач может точно определить место расположения ЭКХ, глубину его расположения, размеры. Кроме того, определяется наличие и количество сформировавшихся и формирующихся свищей, их форма и направление. Во время диагностики изучается степень вовлеченности в процесс окружающей жировой клетчатки. Все эти данные определяют алгоритм будущего лечения.
Показания к проведению УЗИ ЭКХ
Данная болезнь довольно распространена (3–5 % населения), является врожденной, чаще встречается у мужчин и никак не влияет на развитие ребенка. Диагностируется уже при визуальном осмотре межъягодичной складки, так как имеет характерные признаки – наличие одного или нескольких первичных выходных отверстий диаметром 1–2 мм.
Чаще всего болезнь не беспокоит до наступления пубертатного периода. Проблемы в этой связи могут появиться в возрасте 15–30 лет, когда по каким-либо причинам затрудняется отток экссудата из ЭКХ; это, например:
Первопричиной возникновения осложнений считается аномальное врастание волос в кожу, что и вызывает развитие гнойного процесса. Так как первичные отверстия находятся в непосредственной близости от анального отверстия, возможно инфицирование полости хода.
Осложненный ЭКХ также имеет другие названия – пилонидальная киста, волосяная киста, копчиковый свищ, киста копчика. Все эти названия отражают основные симптомы острого заболевания:
Самолечение здесь недопустимо. Даже если острое состояние пройдет после самостоятельного лечения – примочек, мазей, в дальнейшем очередного обострения болезни не избежать. В запущенных случаях пилонидальная киста приобретает хроническое течение с периодами ремиссии и обострения. При этом количество свищевых ходов увеличивается, в процесс вовлекается все большая область, окружающая эпителиальный копчиковый ход. Свищи могут выходить уже далеко от места локализации гнойного процесса – в паховой области, возле мошонки. Чем больше ареал распространения проблемы, тем сложнее специалисту провести операцию в один этап. Ведь только радикальное иссечение ЭКХ вместе с пораженными окружающими тканями поможет справиться с болезнью.
Воспалившаяся киста во время обострения видна невооруженным глазом при визуальном осмотре пациента. Для дальнейшего подтверждения диагноза и уточнения степени распространения гнойного процесса проводится УЗИ, после чего врач принимает решение о дальнейших действиях.
МРТ копчика что показывает
Копчик – конечная, рудиментарная часть позвоночника, которая представляет собой продолжение пояснично-крестцового отдела. Несмотря на то, что в процессе эволюции людей данное образование утратило большинство своих функций, оно является важной частью костной системы, к которой прикрепляются связки, мышцы. Копчик состоит из 3-5 рудиментарных позвонков, неподвижно соединенных между собой. Размеры последних уменьшаются к концу отростка, благодаря этому образование имеет вид перевернутого конуса. Повреждение отростка может принести серьезные дискомфортные ощущения в области крестцово-копчикового отдела позвоночника, которые иногда распространяются на органы малого таза.
Комплексная диагностика состояния рассматриваемого участка возможна только с применением компьютерного или магнитно-резонансного томографа. В результате воздействия специального поля последнего делают посрезовые снимки крестцово-копчикового отдела, на которых визуализируют патологии позвонков и окружающих мягких тканей. Ниже расскажем, что показывает МРТ копчика, как делают процедуру, и что нужно учесть при подготовке к диагностике.
При каких заболеваниях делают МРТ копчика?
Во время обследования рассматривают одновременно патологические явления в области копчика и крестца, так как они функционально связаны. Соединение вышеуказанных структур образует синдесмоз. Благодаря магнитно-резонансной томографии удается выявить патологии костной и мягких тканей. Врач, назначая МРТ, имеет подозрения на следующие заболевания:
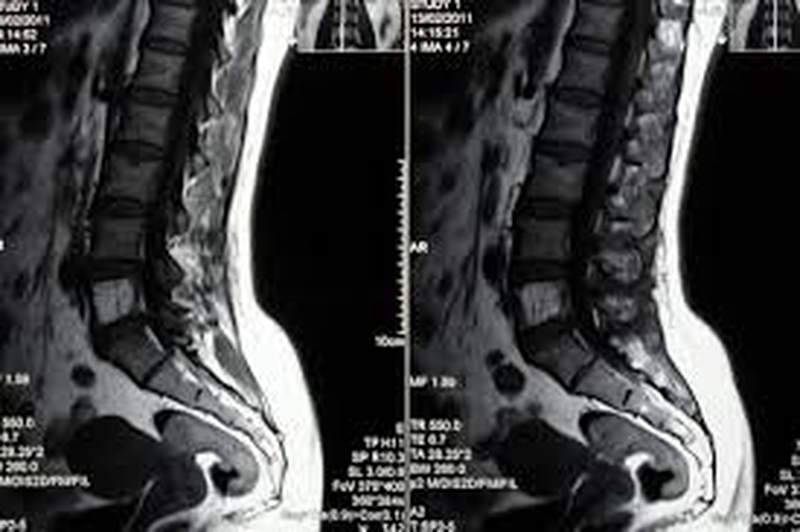
Заболевания копчика имеют непосредственное влияние на функционирование органов малого таза, тазобедренных сочленений. При движениях на отросток распределяется часть нагрузки от вышерасположенных позвонков. Затягивание с обращением в клинику может значительно ухудшить состояние и привести к необратимым изменениям в структуре пояснично-крестцового отдела.
МРТ при боли в копчике
В случае наличия вышеперечисленных симптомов с большой вероятностью можно предположить, что врач назначит МРТ пояснично-крестцового отдела позвоночника. Если вовремя не обратиться за медицинской помощью, костные элементы могут срастись в неправильном положении, что в дальнейшем приведет к хронической боли, воспалению нервных корешков и нарушению функций органов малого таза и ног.
Для точной постановки диагноза целесообразно делать МРТ. Нередко болевые ощущения в малом тазу вызваны именно патологиями копчика, в то время как симптомы могут указывать на заболевания мочеполовой системы.
Как делают МРТ копчика?
Получив направление на обследование, многие пациенты интересуются вопросом, как делают МРТ копчика? Диагностика проходит в специальном помещении, где расположен магнитно-резонансный аппарат. В соседней комнате медперсонал наблюдает за процессом сканирования.
Как подготовиться к МРТ копчика?
После того, как Вы узнали, как сделать МРТ копчика, необходимо выяснить, что включает подготовка к процедуре. Соблюдение специфических мер перед диагностикой рассматриваемой области не требуется. Подготовка к МРТ копчика включает ряд необходимых действий:
Что лучше МРТ, рентген или КТ копчика?
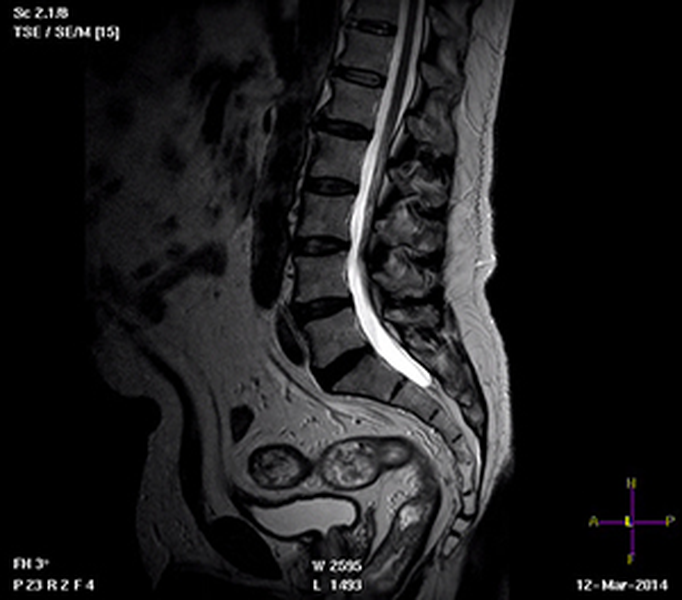
Выбирая метод обследования копчика, следует обратить внимание на то, что все три способа отличаются друг от друга по нескольким критериям. Рутинный рентген используют для определения патологий костей. Данный метод не обладает высокой точностью визуализации, а состояние окружающих тканей невозможно рассмотреть. Произошедшие много лет назад травматические повреждения рентген достоверно показать не сможет (в отличие от МРТ). К преимуществам в данном случае можно отнести дешевизну и доступность исследования.
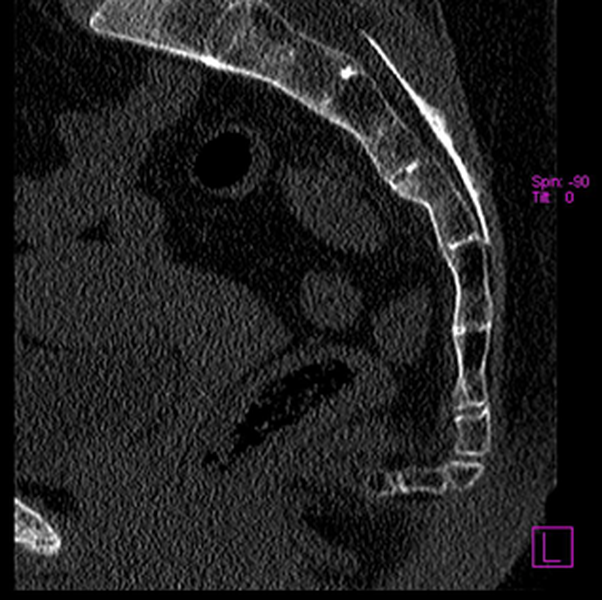
Компьютерная томография, как и вышеуказанный способ диагностики, основана на воздействии рентгеновских лучей на крестцово-копчиковую область. Метод обладает повышенной точностью визуализации костных структур. Применение контрастного вещества позволяет выявить патологические процессы в мягких тканях, оценить размер очага и степень поражения органа заболеванием.
МРТ – наиболее безопасный метод исследования, с помощью которого проводят комплексную диагностику. Костные структуры визуализируются хуже, чем при КТ и рентгене. При данном виде сканирования возможно в деталях рассмотреть поражение мягкотканных структур на ранней стадии, оценить вовлечение окружающих органов в патологический процесс. Использование контрастного усиления во время проведения МРТ позволяет с высокой точностью определить опухоли. Магнитно-резонансная томография, по сравнению с другими методами, является наиболее безопасной диагностикой. КТ и рентген нежелательно планово проводить чаще 2 раз в год.






Возможности ультразвуковой топографической характеристики эпителиального копчикового хода (клиническое наблюдение)
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
В 1949 г. А.Н. Рыжих и М.И. Битман предложили термин «эпителиальный копчиковый ход» [5], который в дальнейшем получил наибольшее распространение в отечественной медицине.
ЭКХ представляет собой узкий канал, выстланный эпителием, содержащий волосяные луковицы, сальные железы с наличием одного или нескольких точечных (первичных) свищевых отверстий, открывающихся на коже межъягодичной складки [11, 12]. Эта врожденная аномалия встречается у 26 пациентов на 100 тыс. населения, чаще у мужчин (соотношение 3-4 : 1) и составляет 1-2% от всех больных хирургического профиля (рис. 1). Чаще болезнь проявляется в возрасте от 15 до 30 лет 14.
ЭКХ может длительное время протекать бессимптомно. В 80-90% случаев заболевание манифестирует с образования острого абсцесса в крестцово-копчиковой области, что, как правило, является поводом для обращения за медицинской помощью [13, 14, 20]. Основной причиной нагноения является нарушение дренажа просвета хода через первичное отверстие. В результате возникают гнойно-воспалительный процесс, инфицирование подкожной клетчатки и формирование абсцесса [5, 14-18, 20]. Предрасполагающими факторами являются травматизация крестцово-копчиковой области, избыточное скопление пота в межъягодичной складке, переохлаждение и повышенное развитие волосяного покрова в этой области [9, 11, 20].
Наиболее полной на сегодняшний день является классификация ЭКХ, предложенная ГНЦ колопроктологии (Ю.В. Дульцев, В.Л. Ривкин, 1988) [11]:
По данным В.К. Гостищева и Л.П. Шалчкова, больные, страдающие ЭКХ, часто поступают в стационар с диагнозом «острый парапроктит», «флегмона поясницы», «абсцесс крестцово-копчиковой области», что свидетельствует о недостаточной осведомленности врачей об этой болезни [14].
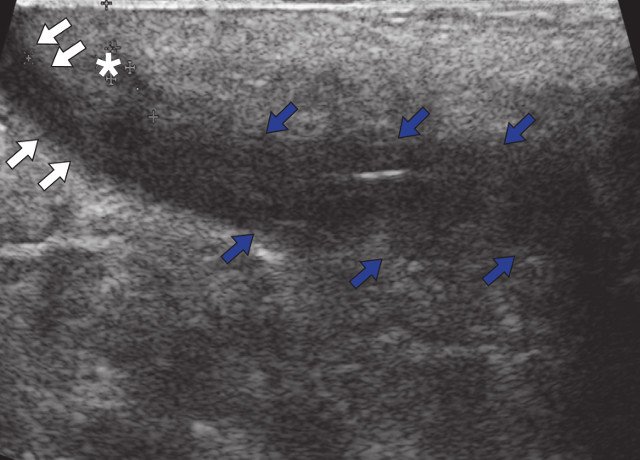
Для топографической характеристики ЭКХ использование ультразвукового метода является доступным и высокоинформативным. УЗИ крестцово-копчиковой области позволяет оценить локализацию, размеры, структуру патологического очага, наличие дополнительных ходов, степень вовлечения в воспалительный процесс окружающих тканей, подкожной жировой клетчатки, глубину расположения патологического очага от кожных покровов [19, 20]. Эхографически ЭКХ выглядит как гипо- или анэхогенное аваскулярное образование вытянутой формы, расположенное в дерме и прилежащей подкожно-жировой клетчатке, неоднородной структуры с наличием гиперэхогенных включений (волосяные луковицы), с отходящими от него свищевыми ходами различной формы и локализации. При присоединении инфекции и развитии абсцесса по периферии образования отмечается сосудистая реакция различной степени выраженности [19].
Сканирование проводят в продольной и поперечной плоскостях на ультразвуковых аппаратах с использованием линейных датчиков частотой не менее 12 МГц в режиме серой шкалы и ультразвуковой ангиографии.
В процессе обследования необходимо в первую очередь лоцировать основной канал ЭКХ и отходящие от него к поверхности кожи свищевые ходы, далее оценить размер основного канала, наличие в нем содержимого, а также количество и размер свищевых ходов, что имеет принципиальное значение для определения объема предстоящего оперативного вмешательства. Исследование следует проводить широким полем сканирования в связи с большой вариабельностью расположения основного канала и свищевых ходов. В режиме ультразвуковой ангиографии оценивают выраженность сосудистой реакции в прилежащей подкожно-жировой клетчатке.
Несмотря на относительную простоту и доступность ультразвуковой диагностики ЭКХ, практические врачи мало осведомлены о возможностях метода как для первичной диагностики, так и динамического наблюдения, что и послужило основанием для представления данного клинического наблюдения.
Клиническое наблюдение
Пациент М., 28 лет, обратился в поликлинику с жалобами на наличие свищевого отверстия в крестцово-копчиковой области с гнойным отделяемым. Из анамнеза заболевания известно, что считает себя больным в течение нескольких лет, периодически отмечал появление болезненного набухания в крестцово-копчиковой области и самопроизвольное вскрытие гнойника, однако к врачам не обращался, лечился самостоятельно.
При осмотре общее состояние удовлетворительное. Кожные покровы и видимые слизистые бледно-розовой окраски. Дыхательных, гемодинамических нарушений нет. Артериальное давление 120/80 мм рт.ст. Пульс 72 уд/мин, ритмичный. Живот мягкий, безболезненный при пальпации. Стул регулярный, оформленный. Дизурии нет.
При осмотре в межъягодичной складке на расстоянии 6 см от ануса определяются 3 точечных первичных свищевых отверстия, от которых отходит при пальпации плотный тяж, идущий в каудальном направлении, на расстоянии 3 см от них и на 1 см латеральнее средней линии определяется вторичное свищевое отверстие до 0,3 см в диаметре с гипергрануляциями и гнойным отделяемым. При пальцевом исследовании прямой кишки без особенностей. Пациенту установлен клинический диагноз: хроническое воспаление ЭКХ с вторичным свищевым отверстием.
а) В-режим. Эпителиальный копчиковый ход (синие стрелки). Краниально расположенный свищевой ход (белые стрелки) и формирующийся свищевой ход (звездочка).
УЗИ копчика: как подготовиться, что показывает, стоимость

УЗИ копчика
Ультразвуковая диагностика широко используется для определения не только различных заболеваний внутренних органов, но и патологических процессов в позвоночнике. Данная методика является высокоинформативной, доступной и безболезненной процедурой.
Исследование копчика не занимает много времени, а результат диагностики УЗИ сразу выдается пациенту на руки. Ввиду безопасности метода, он может повторяться по показаниям многократно при отслеживании динамики в лечебном процессе.
Анатомические особенности строения копчика
Копчик расположен в самом нижнем отделе позвоночника и внешне по строению напоминает перевернутую вверх основанием пирамиду. Анатомически копчик состоит из 3 или 5 позвонков, сросшихся между собой. Соединение копчика с крестцом происходит при помощи сустава, состоящего из суставной прослойки, связки и остатка суставной капсулы.
Срастание копчиковой и крестцовой части позвоночника происходит у ребенка в пубертатном периоде, то есть в 12-15 лет, при этом верхний позвонок сохраняет свою подвижность. Эта особенность анатомического строения органа у женщин играет большую роль. Во время родовой деятельности происходит отклонение нижнего отдела позвоночника назад, и ребенок свободно проходит через тазовое кольцо.
Так как копчиковая область является конечным отделом позвоночника, она играет определенную роль в функции опорно-двигательного аппарата:
Противопоказания и показания к проведению УЗИ копчика
Несмотря на то, что УЗИ является безопасным методом диагностики, который практикуется младенцам и женщинам во время беременности, способ имеет свои противопоказания, к которым относятся:
Эти противопоказания к УЗИ являются относительными. Устранив причины, проведенная диагностика будет иметь высокую информативность.
Показания к ультразвуковому обследованию копчиковой области имеют широкий диапазон. К ним относятся:
Особенно важна ранняя диагностика при травме нижнего отдела позвоночника, даже при возникновении незначительных болей в этой области. При подозрении на перелом копчика обследование с помощью УЗИ дополняется рентгенографией пояснично-крестцового отдела позвоночника, так как при костных патологиях методика дает малоинформативный результат.
Подготовка к проведению обследования
Перед проведением диагностики необходимо провести подготовку для получения достоверного результата диагностики, которая предполагает выполнение следующих мероприятий:
Если назначено УЗИ копчика, то, как его делают, и сколько процедура занимает времени? Диагностика не продолжительна и занимает около четверти часа времени. По рекомендации специалиста пациент на УЗИ должен прийти в свободной, не стесняющей исследуемую область одежде.
Обследование проводится в положении сидя с наклоном корпуса вперед. После нанесения специального геля на исследуемую область, датчик аппарата, скользя по коже, считывает состояние органа, визуальное изображение которого высвечивается на экране монитора. По окончании диагностики специалистом заполняется протокол, и результат обследования выдается пациенту на руки.
Полезное видео
В чем заключается диагностическая ценность УЗИ специалист рассказывает в этом видео.
Что можно выявить при помощи процедуры
Если назначается УЗИ копчика, то, что может показывать диагностика, какие патологические состояния? Несмотря на то, что ультразвук не проходит через твердую костную ткань, обнаружение трещин, неровностей, наличие осколков, является возможным.
Свидетельством перелома или вывиха копчика может служить состояние окружающих тканей. Это наличие гематом, явлений воспаления и изменения структуры органа. Кроме травматического повреждения нижнего отдела позвоночника, с помощью УЗИ возможна диагностика следующих патологических состояний:
В некоторых случаях, при неясной картине патологического процесса в пояснично-крестцовой и копчиковой области, методика УЗИ может меняться на ректальный способ обследования.
Цена услуги будет зависеть от оснащенности медицинского учреждения, а также от квалификации специалистов. Средняя стоимость УЗИ по Москве и Петербургу будет варьировать от 1500 до 2000 рублей. В регионах цена диагностики ниже и составляет от 500 до 1000 рублей.
Что покажет МРТ копчика
Чаще всего основанием сделать магнитно-резонансную томографию копчика является неприятные ощущения в копчике. Как правило, боль в этой зоне возникает у молодых мам, профессиональных спортсменов, офисных сотрудников, людей, что заняты постоянным физическим трудом.
Что такое МРТ копчика
В ходе обследования томограф создает вокруг пациента магнитное поле и радиочастотные импульсы. Под таким воздействием в клетках тканей на некоторое время параллельно полю выстраиваются протоны водорода, а затем возвращаются в исходное положение. В ходе такого изменения выделяет незначительное количество энергии. Ее улавливает компьютер аппарата, оцифровывает и фиксирует в виде трехмерной картинки на экране монитора.
Преимуществами МРТ является:
Показания
Направление на обследование копчика с помощью томографа пациент может получить в случаях:
Что покажет томография копчика
В ходе МРТ исследования можно получить точную информацию по состоянию копчиковой области и:
Копчик на МРТ снимке
Первичный прием
НЕВРОЛОГА
ВСЕГО 1800 рублей!
(подробнее о ценах ниже )
Как подготовиться к томографии копчика и крестца
Специальная подготовка для изучения копчиковой области не требуется. Человек может не менять свои пищевые привычки и образ жизни. Особые указания могут быть установлены врачом только в том случае, если пациенту станут вводить контраст. Как правило, ограничения заключаются в отказе от пищи за 2 часа до процедуры.
Как проводится МРТ исследование копчиковой зоны
При рекомендации врача пройти обследование на МРТ аппарате, у человека сразу возникают мысли, как будет проходить процедура, болезненная ли она. Можно сразу успокоится – этот метод абсолютно безболезненный и безопасный.
Магнитно-резонансная томография копчиковой зоны проходит в несколько этапов:
Далее пациент занимает удобное положение на специальном столе, который въезжает в МРТ аппарат. Лежать придется на спине или животе.
Томографический сканер начнет свою работу. Стоит заметить, что аппарат иногда издает специфические шумы. Когда томограф выполняет снимки, пациент будет слышать шумы и постукивания. Чтобы избавить себя от этих звуков можно применить беруши или шумоподавляющие наушники.
Вся диагностика обычно длится примерно 15-20 минут. Когда стол с обследуемым выедет из МРТ аппарата, диагностическая процедура считается завершенной.
Узнать результаты проводимого исследования можно примерно через 1 час. Изредка это время может быть увеличено до 2-х дней.
Вопросы о диагностике
В МРТ кабинет можно заходить в любой одежде, которая не содержит металл. Для похода в клинику лучше всего надеть просторную, не ограничивающую движение одежду без металлических элементов (молний, заклепок, крючков), в которой удобно лежать. Женщинам мы рекомендуем взять с собой футболку или не одевать бюстгальтер с металлическими косточками и крючками.
Данная томография не требует подготовительных действий от пациента.
МРТ является совершенно безвредным для человеческого организма методом диагностики. Данный способ обследования можно проводить в любом возрасте и при любых заболеваниях не ограниченное количество раз, если у вас нет противопоказаний.
Некоторые вводители ритма и инородные объекты в теле могут представлять собой серьезные ограничения для проведения томографии. В частности, импланты кохлеарного типа, сосудистые клипсы, стенты, сердечные клапаны и инсулиновые помпы, кардиостимуляторы, нейро-стимуляторы, стальные винты, скобы, штифты, пластины, суставные эндопротезы могут стать противопоказанием к диагностике. Обо всех имплантированных объектах в теле пациент должен предупредить врача-рентгенолога. Диагност сможет по информации о составе и модели импланта оценить возможность проведения диагностики.
Если вам предстоит проведение МРТ с контрастом, обязательно сообщите о наличии аллергии на медицинские препараты или нарушениях в работе почек. Также необходимо сообщить рентгенологу о возможной беременности.
Зубные импланты и коронки не являются противопоказанием к магнитно-резонансной томографии. Магнитное поле не оказывает никакого негативного влияния на них. Несъемные брекет системы могут давать артефакты на томограммах при МРТ головы. Если эффект засвета будет слишком сильным, врач остановит исследование и предложит пациенту альтернативные методы диагностики.
Открытый томограф – это оптимальное решение для пациентов, страдающих паническими атаками в закрытом пространстве. Он открыт по бокам с трех сторон и не создает клаустрофобичных ощущений.
Если вы немного нервничает, перед томография можно принять легкие успокоительные препараты, например, валерьянку, настой пустырника или афобазол. Прием седативных средств не оказывает негативного влияния на качество МРТ.
Любое движение в ходе исследования снижает качество получаемых изображений. На снимках могут появиться множественные артефакты движения, и результаты МРТ окажутся неинформативными.
Безусловно, да. Вы может пригласить в МРТ кабинет любого сопровождающего из числа родных и близких. Важно, чтобы ваш сопровождающий не имел металлических имплантов и искусственных вводителей ритма в теле.
Расшифровка результатов МРТ копчика
Пример расшифровки МРТ копчика
Область исследования: МРТ копчикового отдела позвоночника
На серии МР-изображений, взвешенных по Т1 и Т2 в сагиттальной и аксиальной плоскостях, структура тел копчиковых позвонков довольно однородная, интенсивность МР-сигнал от костного мозга тел копчиковых позвонков умеренно повышена на Т2 и Т1-ВИ за счет жировой дегенерации. Расположение копчиковых позвонков по 1 типу.
Признаков отека костного мозга тел позвонков не выявлено. Прямых МР-признаков посттравматических изменений не определяется. Пресакральная жировая клетчатка не изменена.
Заключение: Начальные дегенеративно-дистрофические изменения копчикового отдела позвоночника.
Обычному человеку сложно самостоятельно понять и интерпретировать результаты, которые после проведения МРТ выдадут ему на цифровом носителе. Поэтому с заключением врача рентгенолога и снимками он должен направиться на консультацию к лечащему врачу, который и поставит окончательный диагноз по суммарным данным осмотра, истории болезни и данным томографии. В нашей клиники после МРТ вы можете пройти бесплатную консультацию у невролога или ортопеда. Врач
Противопоказания
Основные противопоказания к томографии связаны с использованием сильного магнитного поля. Поэтому данное исследование наследует осуществлять, если есть: