Увеличение поджелудочной железы
У пациента может быть увеличена поджелудочная железа при наличии тяжелых заболеваний. Однако на ранних стадиях болезнь далеко не всегда удается выявить. Связано это с тем, что данный орган располагается глубоко в брюшной полости. В тех случаях, когда размеры железы увеличены незначительно, ее невозможно пропальпировать. При этом симптомы нередко возникают только на стадии развитого патологического процесса.
В данный статье рассмотрим, почему могут увеличиваться размеры органа, с чем это связано, и что делать, чтобы вовремя выявить и вылечить болезнь.
Более подробно об увеличении поджелудочной железы у ребенка можно прочитать здесь.
Причины увеличения размеров железы
Стоит отметить, что не всегда этот симптом является проявлением патологии. У некоторых пациентов поджелудочная железа может иметь увеличенные размеры с рождения. Однако чаще всего это связано с различными заболеваниями:
Увеличение поджелудочной железы может быть двух типов. Тотальное, или диффузное, характеризуется равномерным расширением границ органа. Локальное отличается изменением только части, например, хвоста или головки. Тип увеличения зависит от патологии, которая его вызвала. Рассмотрим подробно перечисленные разновидности изменения размеров органа.
Тотальное увеличение
Диффузное расширение границ железы отмечается при воспалительных заболеваниях. Чаще всего это происходит у пациентов с острым панкреатитом или при обострениях хронической формы болезни. В этом случае возможно вовлечение в патологический процесс и других органов, особенно печени.
Причины увеличения поджелудочной железы тотального типа:
Кроме перечисленных выше патологических состояний, привести к расширению границ органа могут аутоиммунные процессы. В этих случаях развивается воспаление из-за того, что клетки иммунной системы начинают воспринимать ткани как чужеродные.
Причины увеличения части органа
В железе выделяют головку, тело и хвост. Локальное увеличение отличается от диффузного тем, что в данном случае происходит увеличение только одной или двух частей органа. Наиболее часто бывает увеличен хвост или головка поджелудочной железы.
Основная причина такого варианта патологического процесса – острый панкреатит с поражением только одной части органа. Рядом с головкой располагается двенадцатиперстная кишка. Вследствие этого нередко заболевания желудочно-кишечного тракта приводят к изменению размеров этой части.
Головка поджелудочной железы может быть увеличена вследствие следующих причин:
Хвост поджелудочной железы нередко увеличивается вследствие образования опухолей или гнойников. По этой причине поражение данной части органа встречается немного реже, чем расширение головки.
Симптомы
Увеличенная поджелудочная железа у взрослого может проявлять себя большим количеством разнообразных симптомов. На ранних стадиях болезни пациент обычно не предъявляет никаких жалоб, у него не ухудшается самочувствие. В некоторых случаях отмечается возникновение выраженной симптоматики уже в первые дни патологического процесса.
Наиболее характерные симптомы увеличения поджелудочной железы – боли. Они могут иметь различный характер – от тупых ноющих до острых и стреляющих. Некоторые пациенты могут жаловаться на ощущение жжения. Локализация боли также может быть различной. Чаще всего симптом локализуется в области над пупком, но иногда она может отдавать в левую руку или в спину.
При панкреатите и злокачественных новообразованиях возможно повышение температуры тела. В зависимости от интенсивности патологического процесса она может быть как субфебрильной, так и довольно высокой.
Поражение печени вместе с поджелудочной железой проявляют себя пищеварительными нарушениями. Их симптоматика довольно разнообразна. Нередко возникает диарея и метеоризм. В тяжелых случаях возможно появление тошноты и рвоты. Связано это с недостаточностью пищеварительных ферментов. В результате пища переваривается в недостаточной степени и раздражает стенки кишечника.
Если поджелудочная увеличена в области головки, что приводит к сдавливанию двенадцатиперстной кишки, могут быть запоры. В тех случаях, когда данная часть органа имеет значительные размеры, возможно развитие кишечной непроходимости. Такое состояние требует неотложной хирургической помощи, так как угрожает возникновением тяжелых осложнений.
Диагностика и лечение
Если у пациента имеются признаки, которые могут свидетельствовать об увеличении поджелудочной, необходимо провести УЗИ брюшной полости. Для того чтобы оценить общее состояние организма, выполняют также анализы крови и мочи. При наличии показаний проводят и другие виды обследования.
Лечение заболевания определяется данными, полученными при ультразвуковом исследовании. Если выявлены признаки острого панкреатита, больного госпитализируют в терапевтический стационар, где его лечат при помощи медикаментов. В тех случаях, когда в органе определяются камни, гнойники или псевдокиста, пациента направляют к хирургу. В таком случае необходимо проведение операции, но иногда возможно использование консервативных методов.
Хронические воспалительные процессы требуют консервативного лечения, которое обычно проводится в стационаре. Если есть подозрение на онкологический процесс, пациента направляют к онкологу, который назначает дополнительные обследования для уточнения диагноза.
Медикаментозная терапия включает в себя следующие этапы:
Применение этих способов лечения достаточно для того, чтобы вылечить воспалительные патологии органа. Наиболее важную роль играет лечебное питание, которое снижает нагрузку на больную железу.
Увеличение размеров поджелудочной может долгое время не беспокоить человека. Тем не менее это явление, которое может свидетельствовать о наличии тяжелой патологии. Ранняя диагностика повышает шансы на успешное излечение и предотвращение осложнений болезни.
Увеличена поджелудочная чем лечить
По тяжести заболевания воспаление поджелудочной железы, которое врачи называют «панкреатит», занимает третье место среди болезней органов пищеварения. Опаснее панкреатита только острый аппендицит и острый холецистит.
При развитии воспаления в поджелудочной железе происходят дегенеративные изменения. Вначале патологический процесс протекает только в головке, средней части или хвосте поджелудочной железы, а затем происходит поражение всего органа. Смертность среди больных, страдающих хроническим панкреатитом, составляет около 11%.
Чтобы понять всю серьезность воспаления поджелудочной железы, надо знать строение и функцию этого органа, а также то, что человек, заболевший один раз панкреатитом, чаще всего всю жизнь страдает хроническим типом этого заболевания. Дело в том, что ни один врач в случае с панкреатитом не может гарантировать полное излечение, так как для этого требуется приложить множество усилий. Грамотно подобранная терапия, правильное питание и профилактика нарушений ЖКТ позволяют избавить пациента от его проявлений даже после острой тяжелой стадии, но не дают гарантий того, что приступы болезни опять не повторятся.
Такой уязвимой делает поджелудочную железу ее сложная анатомия. В течение суток она вырабатывает около 0,8 кг панкреатического сока, который обладает колоссальной переваривающей способностью. В составе этого сока присутствуют ферменты липаза, амилаза и трипсин, соответственно расщепляющие жиры, белки и углеводы. Кроме того, поджелудочная железа производит специальные вещества, подавляющие активность этих ферментов, чтобы не допустить их негативного действия на собственные стенки. В норме липаза, амилаза и трипсин должны начать действовать только после того, как попадают в кишечник и смешаются с пищей.
Протоки, по которым панкреатический сок попадает в двенадцатиперстную кишку из поджелудочной железы и желчь из желчного пузыря, при впадении в нее сливаются в единую ампулу. Если по каким-то причинам, например, при наклонах на полный желудок, давление в двенадцатиперстной кишке резко повышается, то желчь может попасть в поджелудочную железу, активизировать ее ферменты и запустить процесс саморазрушения.
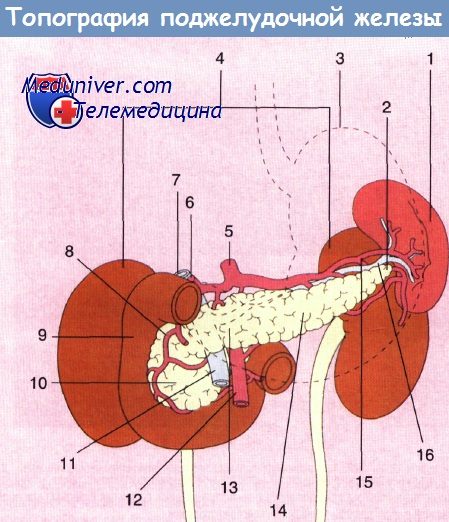
1 — селезенка; 2 — хвост поджелудочной железы; 3 — желудок; 4 — почки;
5 — чревный ствол; 6 — печеночная артерия; 7 — воротная вена; 8 — гастродуоденальная артерия;
9 — двенадцатиперстная кишка; 10 — головка поджелудочной железы; 11 — верхняя брыжеечная вена; 12 — верхняя брыжеечная артерия;
13 — поджелудочная железа; 14 — тело поджелудочной железы; 15 — селезеночная артерия; 16 — селезеночная вена.
Причин, которые приводит к активизации ферментов поджелудочной железы и развитию воспаления может быть множество, но самые распространенные среди них травмы живота, простудные и вирусные заболевания, гепатит, аппендицит, гастрит, холецистит, пищевая аллергия, вредные привычки и переедание.
Чаще всего развитию панкреатита способствуют патологии двенадцатиперстной кишки, желудка и желчных путей. Как самостоятельное заболевание панкреатит, как правило, встречается только у хронических алкоголиков и людей, страдающих ожирением. Воспалиться поджелудочная железа может в любом возрасте, но в большинстве случаях оно проявляется у людей в 40-60 лет.
Основным симптомом острого панкреатита является сильная боль в верхней части живота, носящая опоясывающий характер. Часто больной, кроме боли, жалуется на тошноту, может появляться рвота, но она не приносит облегчения. Температура тела может не повышаться совсем или быть не более 37,4 градусов. При панкреатите также могут появиться и такие симптомы, как вздутие живота, запор, понос, общая слабость и быстрая утомляемость. Острый панкреатит обычно длится двое суток, а далее при отсутствии лечения переходит в тяжелую форму.
В стационаре, чтобы срочно вывести из организма продукты воспалительного процесса и токсины, часто производят внутривенное введение заменителей плазмы и, по показаниям, кровезаменителей. Также могут ввести препараты, увеличивающие общий объем крови, за счет чего происходит резкое снижение концентрации вредных веществ в плазме. Дополнительно врач назначает мочегонные препараты для ускорения очищения организма от токсинов и продуктов распада через почки.
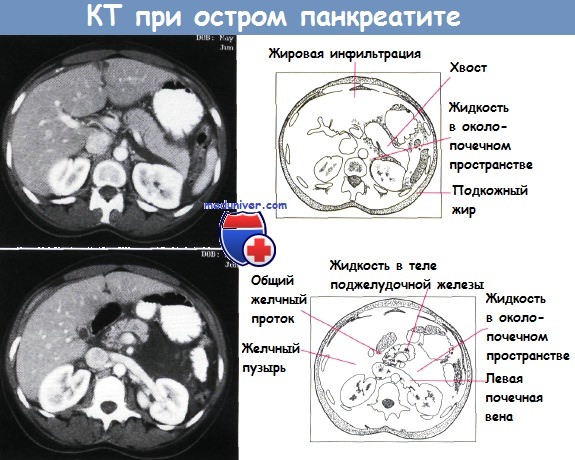
Видны следы жидкости в переднем околопочечном пространстве. Обнаружены различия в уменьшении жидкости в левом переднем околопочечном пространстве и подкожном жире.
Найдено крошечное скопление жидкости в теле поджелудочной железы. Жидкость инфильтрирует клетчатку левого переднего околопочечного пространства.
Избежать обострений хронического панкреатита просто. Для этого нужно соблюдать диету, не переедать, принимать препараты, улучшающие пищеварение, не курить и не злоупотреблять алкоголем. Существует множество средств народной медицины, которые помогают отсрочить приступы панкреатита. Вот самые эффективные среди них:
1. Овсяной кисель. Купите неочищенные зерна овца, залейте их водой и оставьте на несколько суток в теплом месте. Когда зерна дадут небольшие ростки, слейте лишнюю воду и высушите проросший овес. Затем измельчите зерна в ступе или блендере в муку и приготовьте из нее кисель, как из обычного порошка. Пить кисель лучше по утрам на голодный желудок, только при этом надо учесть, что он всегда должен быть свежим, то есть заваривать его нужно каждый день.
2. Смесь из лимона, чеснока и петрушки. Купите 1 кг лимона, пучок свежей петрушки и 3 головки чеснока. Почистите головки чеснока, тщательно помойте. Лимон с кожурой, чеснок и петрушку пропустите через мясорубку или перемешайте в блендере так, чтобы получить однородную смесь. Оставьте смесь настояться на 2 недели. Затем принимайте ее перед едой по одной чайной ложке 3-4 раза в день.
3. Отвар корней. Соберите корни лопуха, одуванчика, цикория и девясила, помойте их и возьмите в равных количествах. Измельчите корни, залейте кипятком из расчета одна чайная ложка на стакан воды, оставьте настояться на 30 минут. Пить настой кореньев нужно перед едой 3-4 раза в день.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Болезни поджелудочной железы: причины, симптомы, диагностика, лечение
Воспаление поджелудочной железы сопровождается постоянными или периодическими болями разного характера. Это основной симптом панкреатита, который может развиваться в острой и хронической форме. При первом проявлении опоясывающих болей вокруг живота необходимо обратиться к врачу для прохождения обследования. В большинстве случаев показано лечение медикаментами и длительным соблюдением диеты.
Основные заболевания поджелудочной железы
Большинство патологий поджелудочной железы начинают развиваться с панкреатита. Он может иметь 2 формы – острая и хроническая. В свою очередь, острый панкреатит бывает 3 видов:
Отечный – сопровождается сильным отеком железы, который походит за 5-10 дней.
Стерильный панкреонекроз – часть клеток железы отмирает, что не связано с инфекцией.
Инфицированный панкреонекроз – в этом случае клетки отмирают из-за инфицирования. Это самое опасное состояние, которое приводит к смерти в 80% случаев.
Хронический панкреатит развивается в течение длительного времени и не сопровождается острыми болями. Это заболевание чаще всего встречается в возрастной группе 35-50 лет. Боли могут иметь как постоянными, так и приступообразными (вокруг живота). Именно этот симптом является наиболее характерным.
Увеличена поджелудочная железа: причины
При поражении панкреатитом поджелудочная железа увеличивается в размерах, что хорошо заметно даже на рентгеновских снимках. К развитию патологии приводят такие причины:
Поражение, разрушение поджелудочной железы или ее удаление после операции.
Наследственные проблемы с выработкой пищеварительных ферментов.
Осложнения после удаления желудка.
Ферменты синтезируются железой, но не могут пройти через протоки из-за скопления камней или опухоли.
Пища и ферменты поступают в кишечник в разное время.
Панкреатит появляется на фоне неправильного питания (избыток жиров), вредных привычек (злоупотребление алкоголем, курением), инфекционных поражений, отравлений, приема отдельных лекарственных препаратов (в том числе антибиотиков).
Симптомы панкреатита у мужчин и женщин
У мужчин и женщин панкреатит проявляет себя сходными симптомами. Основным является резкая боль, которая опоясывает живот и может отдавать в спину, лопатки. При этом ощущения не усиливаются во время кашля, чихания или глубокого вдоха, что характерно для холецистита, аппендицита. Иногда болевые ощущения сопровождаются рвотой и тошнотой, которые, однако не приводят к ослаблению симптомов. Для заболевания характерны и другие проявления:
побледнение или посинение кожи;
резкое снижение, поднятие температуры;
колики в кишечнике;
Панкреатит в острой форме может повлечь внутреннее кровотечение, что часто приводит к летальным исходам. Поэтому при первом возникновении болезненных ощущений хронического характера необходимо пройти диагностику.
Диагностика заболевания
Диагностика проводится только в клинических условиях – первоначально пациент обращается к терапевту. В ходе обследования врач уточняет жалобы, назначает ряд процедур:
анализ крови (общий и биохимический);
анализ кала с определением содержания жира;
забор секрета поджелудочной железы через зонд (вводится непосредственно через пищевод);
метод Лунда исключает введение зонда, но является не таким эффективным, поэтому применяется заметно реже.
Поджелудочная железа: лечение, где купить препараты
В большинстве случаев лечение поджелудочной железы консервативное, т.е. без хирургического вмешательства. Курс лечения подразумевает прием препаратов и соблюдение диеты. Зачастую пациенты с панкреатитом полагают, что им необходимо исключить прием жирной пищи. На самом деле организм должен регулярно получать жиры, поскольку они помогают быстрее восстановить потерянный вес, а также способствуют усвоению жирорастворимых витаминов.
Поэтому в рационе на постоянной основе должны присутствовать такие продукты:
сыры мягкие, твердые;
десерты на сливках, В том числе мороженое;
молоко и молочные продукты с нормальной жирностью.
Пищу лучше разделить на 6-7 приемов, поскольку чем меньше объем еды, тем меньше нагрузки на поджелудочную железу.
Наряду с корректировкой питания необходимо применять ферментные препараты, которые назначает врач. Дозировка, кратность и длительность приема определяются индивидуально – самолечение опасно. К тому же многие лекарства можно купить только при наличии рецепта.
Спустя 6 месяцев после начала терапии врач снова оценивает состояние пациента, назначает необходимые анализы. Далее при необходимости может быть назначен прием препаратов, являющихся ингибиторами протонной помпы, или другие лекарства:
аналоги соматостатина и другие.
К основным ферментным препаратам относятся:






