Утолщение слизистой оболочки верхнечелюстных пазух что это
Гайморит
Информация в статье является справочной и не может использоваться для самодиагностики и самолечения. При обнаружении у себя симптомов заболевания обращайтесь к Вашему лечащему врачу.
Гайморит – воспалительное поражение слизистой оболочки, выстилающей внутреннюю поверхность верхнечелюстной пазухи.
Болезнь проявляется головной болью, ощущением дискомфорта в околоносовой зоне, а также симптомами общей интоксикации. Заболевание протекает остро или имеет хроническое течение. Оно поражает взрослых и выявляется у детей старшего возраста. Гайморит имеет код МКБ – J32.0
Виды гайморита
Разделение синусита на формы определяется характером течения, причинами возникновения и локализацией патологического процесса. Поражение может быть двусторонним и односторонним.
Гнойный
Вариант синусита, при котором возникает бактериальное поражение слизистой оболочки верхнечелюстных пазух. Эти пространства заполнены гноем. Патологический процесс захватывает одну или обе пазухи. При гнойном синусите у больного появляются болезненные ощущения в средней части лица. Этот вид патологии тем, что гной в пазухах может спровоцировать воспаление оболочек головного мозга.
Катаральный
При этом виде синусита происходит инфильтрация слизистой оболочки, выстилающей пазухи. Он проявляется отеком, сопровождается выделением серозно-слизистой жидкости в умеренном количестве. При катаральном синусите слизистая гиперемирована, полнокровна. Отмечается пристеночное утолщение сосудистых сплетений в одной или обеих пазухах. Нередко возникает сразу двухсторонний катаральный гайморит.
Одонтогенный
Для него характерно наличие воспаления слизистой оболочки синуса, которое вызвано проникновением возбудителя из основного очага инфекции. Он находится в области верхней челюсти. Наиболее вероятный источник инфекции при одонтогенном синусите – больной зуб. Это происходит у тех людей, которые имеют особенности строения челюсти. У них верхушки корней зубов находятся сразу под слизистой оболочкой.
Двусторонний
Для этой разновидности характерно поражение сразу придаточных пазух носа с двух сторон. Оно встречается реже, чем одностороннее поражение. Двусторонний синусит имеет более тяжелое течение по сравнению с односторонним воспалительным процессом. Он чаще принимает хроническое течение.
Острый
Данная форма заболевания выявляется у больных чаще других. Для острого синусита характерно возникновение как осложнения острой респираторно вирусной инфекции. В пазухах быстро формируется отек и скапливается экссудат. Молниеносно возникают клинические проявления болезни. Оно протекает не более трех месяцев. Затем проявления заболевания проходят.
Хронический
Данная форма является осложнением острого синусита. Он возникает при несвоевременном, неправильном лечении болезни или преждевременного его завершения. Хронизации процесса способствует: искривление носовой перегородки, гипертрофированные аденоиды, разрастание полипов, наличие опухоли в полости носа.
Причины гайморита
В острую форму переходит по причине развития осложнений вирусных инфекций с поражением носоглотки. Это возникает по причине отека слизистой, из-за которого начинается сужение отверстия для сообщения пазухи с носоглоткой. Экссудат накапливается в ее полости. Создаются отличные условия для размножения бактерий.
Основные причины:
На фоне снижения иммунитета у больного может развиться острое воспаление грибковой природы. С острым синуситом удается быстро справиться при получении адекватной терапии.
Причины перехода в хроническую форму:
Симптомы и признаки гайморита
Синусит имеет яркие характерные симптомы. Основным проявлением болезни считают болевые ощущения, которые локализуются в средней трети лица и околоносовой области. Боли при гайморите имеют особенности. Их интенсивность нарастает вечером, а утром они практически отсутствуют. Как проявляется гайморит?
Симптомы острого гайморита
Если процесс перешел на надкостницу, отмечают отечность области орбиты и щеки на стороне поражения. У детей симптомы гайморита резко выражены. Признаки общей интоксикации преобладают над местными признаками воспаления.
Симптомы хронического гайморита
Гайморит у взрослых без симптомов
Без каких-либо симптомов гайморит часто протекает у пожилых и ослабленных людей. Единственными проявлениями заболевания может быть повышенная слабость и быстрая утомляемость, но это списывается на другие проблемы со здоровьем.
Гайморит без симптомов опасен своими осложнениями. Инфекция распространяется на другие органы. Поэтому при подозрении на заболевание надо немедленно обращаться к врачу.
Гайморит без температуры
Наличие температурной реакции служит проявлением борьбы организма с инфекцией. Если иммунитет снижен, то этого не происходит. Температура остается нормальной. Синусит течет без нее при хронических формах.
Гайморит без насморка и заложенности носа
Инфекция течет без насморка, если кариес растворил перегородку рта ротовой и проник внутрь. Этому способствуют травмы лицевых костей, изогнутая перегородка носа.
Диагностика гайморита
Перед тем, как лечить гайморит, надо тщательно обследовать больного. Больного обследуют следующим образом:
При необходимости для уточнения диагноза применяют дополнительные методы диагностики.
Лечение гайморита
Как вылечить гайморит? Сейчас существует несколько эффективных методов, которые позволяют избавиться от него.
При воспалении слизистой гайморова пазуха заполняется экссудатом, который может быть очень вязким. Он не отходит сам. Его приходится эвакуировать. Одним из методов лечения является прокол этой полости.
Пункция гайморовой пазухи
Пункция верхнечелюстной пазухи – это прокол ее стенки с помощью острого инструмента. Это нужно для эвакуации воспалительного содержимого. Ее часто применяют для дренирования при синуситах, в случае накопления внутри пазухи вязкого содержимого, который не отходит самостоятельно. Он не поддается извлечению другими методами.
Пункция при гайморите быстро облегчает состояние больного сразу после эвакуации воспалительного экссудата. Еще синус пунктируют, когда состоянию больного угрожает прорыв гнойного экссудата в окружающие ткани с развитием необратимых последствий (менингит, отит, энцефалит, сепсис).
Этапы проведения процедуры:
Методы лечения гайморита без прокола
Предпочтительнее лечить без применения прокола пазухи, так как при этом методе лечения нередко бывают осложнения – кровотечения, тромбоз сосудов и другое. Существуют другие методы, которые эффективны при этом заболевании.
Применение антибиотиков при гайморите
Антибиотики при синусите бактериального происхождения являются средствами выбора. Для лечения используют несколько этих групп этих средств. Чаще всего применяют – пенициллины, фторхинолоны, макролиды, цефалоспорины. Препарат для лечения выбирает врач.
Лечебные процедуры
Для лечения применяют менее инвазивные методики. Их используют при гайморите для промывания пазух.
Используют следующие методы:
С помощью процедур проводят эффективное лечение гайморита. Методики позволяют без проколов синусов удалять из них воспалительный экссудат. Они настолько безопасны, что ими лечат гайморит при беременности.
Физиотерапия
Применяется в комплексной терапии при лечении синусита. Методики активизируют биохимические процессы, восстанавливают обмен веществ.
При лечении используют:
Физиотерапевтические методы в совокупности с другими видами терапии позволяют существенно ускорить процесс выздоровления.
Лекарственная терапия
Успех в лечении заболевания зависит от рационального сочетания всех методов терапии. При неэффективности консервативного лечения при гайморите проводят операции. При гайморотомии вскрывают пазуху и удаляют патологическое содержимое.
Что можно делать в домашних условиях?
Лечить гайморит в домашних условиях опасно. Не стоит заниматься самолечением. Домашнее лечение используют, чтобы облегчить состояние перед походом к врачу. Разберем, что можно дома сделать при гайморите.
Капли в нос при гайморите
Эти средство от гайморита оказывают местное действие. Их обязательно дополняют препаратами общего воздействия.
Применяют следующие капли:
Эти средства являются хорошим дополнением к основному лечению.
Промывание носа
Чем промывать нос при гайморите? Растворы для промывания носовой полости способствуют выведению содержимого из пазух. Промывом носа при гайморите увлажняют слизистую. Для этого используют готовые растворы, которые продаются в аптеке – Хьюмер, Долфин, Аква Марис. Можно промывать нос солевым раствором или раствором фурацилина.
Ингаляции
Ингаляции рекомендуют проводить при лечении хронического гайморита. Самый простой способ – это применение паровых процедур. Ингаляции при синусите лучше проводит при помощи небулайзера. Он распыляет лекарственные растворы в виде мелкодисперсных частиц. Они хорошо проникают в пазухи.
Обезболивающие и жаропонижающие
При высокой температуре свыше 38С0 можно принять жаропонижающие средства. Они помогут ее сбить. При головной боли могут временно ее снять обезболивающие препараты.
Самомассаж
Процедуру выполняют не более пяти минут. Массаж можно делать до пяти раз в день.
Перед применением массажа надо проконсультироваться с лечащим врачом.
Народные средства
Лечение гайморита народными средствами проводят только как дополнительное мероприятие. Оно не должно заменять традиционную терапию.
Киста верхнечелюстной пазухи
Записаться на прием

Причины возникновения кисты верхнечелюстной пазухи
Верхнечелюстная киста постепенно разрастается все больше, заполняя пазуху без ярко выраженных клинических симптомов. Заподозрить наличие образования можно в период обострений, которые вызываются простудами, ОРВИ, локальным переохлаждением, снижением иммунитета.
Симптомы кисты гайморовой пазухи
Киста верхней челюстной пазухи не имеет специфических симптомов на ранних стадиях, первые жалобы появляются при значительном разрастании новообразования (15 мм и более). Интенсивность роста – индивидуальный показатель для каждого пациента, как и выраженность симптоматики.
Поражение пазухи одонтогенным (то есть через зуб) путем чаще развивается в синусах с широким дном и глубокими выбуханиями альвеолярного отростка в челюсть. Важное значение имеет наполненность пазухи воздухом – при умеренной пневматизации риск формирования кисты меньше.
Врач при диагностическом исследовании выявляет отверстие в дне синуса. При обострении одонтогенного гайморита из носа выделяются резко пахнущие гнойные массы, при промывании обнаруживаются крошковато-зернистые включения белого оттенка. Рентгенограмма, как правило, подтверждает диагноз кисты гайморовой пазухи, после чего врач составляет план лечебных мероприятий.
Виды операций
При выявлении кисты верхнечелюстной пазухи ограничиться одними терапевтическими мероприятиями не удастся, однако перспектива сохранения зуба все же имеется. Лечением кист занимается стоматолог хирург, который на основании клинической картины и данных инструментального обследования выбирает методику оперативного вмешательства:

Лечение кисты верхнечелюстной пазухи
Сначала врач определяет, какой зуб стал причиной воспалительного процесса в синусе, причем пораженными могут оказаться корни сразу нескольких зубов. При помощи рентгенограмм анализируется размер пазухи, локализация кисты, подбирается вид обезболивания (обычно это местная анестезия препаратами последнего поколения). Хирург приложит все усилия, чтобы сохранить зуб, если это возможно. При неглубоком погружении в полость кисты хороший эффект показывают зубосохраняющие операции (например, резекция корня). При погружении зуба внутрь новообразования более чем на 1/3 длины показано удалить его с целью предупреждения рецидивов заболевания.
В «Факторе Улыбки» для заполнения полости верхнечелюстной кисты используются биосовместимые современные материалы, обеспечивающие ускоренную регенерацию тканей. Такая тактика позволяет восстановить кость челюсти безопасным путем, прогноз вмешательства благоприятный.
Протокол работы с придаточными пазухами также включает в себя консультацию ЛОР-врача. Лечение считается успешным при исчезновении клинических симптомов заболевания и отсутствии патологических изменений костной ткани на контрольных рентгенограммах.
Реабилитация, особенности ухода

Посещать стоматологическую клинику после проведенного лечения следует один раз в 3-4 месяца на протяжении года. Лечащий врач на осмотрах контролирует ход восстановления, предупреждая рецидивы.
Возможные осложнения

Самым грозным осложнением кисты верхнечелюстной пазухи считается распространение воспаления на оболочки головного мозга и собственно мозг, что крайне опасно для жизни пациента.
Профилактические мероприятия
Следующие меры помогут предотвратить возникновение верхнечелюстной кисты и минимизируют риск осложнений при уже существующих новообразованиях:
Врачи «Фактора Улыбки» владеют современными методиками лечения челюстных кист любых размеров. Особый акцент делается на безболезненность и безопасность вмешательства, что достигается применением проверенных препаратов и расходных материалов.
Пациент получает грамотную консультативную помощь в реабилитационном периоде, благодаря чему восстановление протекает с максимальным комфортом. Точная цена лечения кисты зуба определяется объемом работ, видом операции и другими факторами.
Наши преимущества
Личный консультант на весь период лечения
Консультация всех специалистов в одном месте
Фиксированная стоимость на весь период лечения
План лечения в распечатанном виде на руки – сразу
Утолщение слизистой оболочки верхнечелюстных пазух что это
Кафедра оториноларингологиии Российского университета дружбы народов, Москва, Россия, 117198
Кафедра оториноларингологии Российского университета Дружбы народов, Москва
Кафедра оториноларингологии, кафедра патологической анатомии Российского университета дружбы народов, Москва, Россия, 117198
Хронический гиперпластический ринит и хронический сфеноидит: причинно-следственные связи и выбор метода лечения
Журнал: Российская ринология. 2014;22(3): 33-35
Аксенов В. М., Попадюк В. И., Коршунова И. А. Хронический гиперпластический ринит и хронический сфеноидит: причинно-следственные связи и выбор метода лечения. Российская ринология. 2014;22(3):33-35.
Aksenov V M, Popadiuk V I, Korshunova I A. Chronic hyperplastic rhinitis and chronic sphenoiditis: causal relationships and choice of a treatment option. Russian Rhinology. 2014;22(3):33-35.
Кафедра оториноларингологиии Российского университета дружбы народов, Москва, Россия, 117198
В представленном клиническом наблюдении по данным анамнеза заболевания пациентки и результатам проведенной КТ околоносовых пазух установлен диагноз «правосторонний хронический сфеноидит», в связи с чем было предложено хирургическое лечение, от которого пациентка отказалась. После госпитализации в оториноларингологическое (гнойное) отделение ГКБ №4 на основании данных обследования был выставлен диагноз «гипертрофический ринит». Была произведена операция: резекция задних отделов нижних носовых раковин. После проведенного хирургического вмешательства носовое дыхание было восстановлено, исчезли патологические выделения из носа и головная боль, нормализовалось артериальное давление. Таким образом, установлен точный диагноз и прослежена четкая причинно-следственная связь между заболеванием полости носа (гипертрофический ринит) и клинической симптоматикой.
Кафедра оториноларингологиии Российского университета дружбы народов, Москва, Россия, 117198
Кафедра оториноларингологии Российского университета Дружбы народов, Москва
Кафедра оториноларингологии, кафедра патологической анатомии Российского университета дружбы народов, Москва, Россия, 117198
Хронический сфеноидит встречается значительно реже, нежели хроническое воспаление верхнечелюстной пазухи. Во многих случаях это заболевание вовремя не диагностируют: иногда из-за несвоевременного обращения к врачу самого больного, иногда ввиду недостаточного опыта врача. Определенное значение имеет недостаточная информативность обычной рентгенографии. Компьютерная томография, несомненно, более информативна. Ведущее значение для диагностики имеет классическая симптоматика, которая развивается при этом заболевании: стекание слизисто-гнойного отделяемого по задней стенке глотки, нарушение носового дыхания, головная боль диффузного характера или проецирующаяся в теменно-затылочную область, нарушения зрения. Хронический сфеноидит развивается после перенесенной вирусной инфекции у больных, имеющих заболевания полости носа, которые сопровождаются нарушением носового дыхания (деформация носовой перегородки, гипертрофический ринит, полипозный этмоидит и другие). В диагностике хронического сфеноидита зачастую важнейшую роль играют данные компьютерной томографии. Рентгенолог в протоколе описывает изменения со стороны клиновидной пазухи и высказывает свое мнение, что в данном случае имеются изменения, характерные для хронического сфеноидита. Таким образом, на основании рентгенологических данных устанавливается клинический диагноз, что не всегда соответствует истине.
Любое заболевание, а тем более хроническое, имеет этиологический фактор. Клиническое наблюдение, о котором пойдет речь ниже, подтверждает наше суждение [1, 2].
Больная С., 63 года, поступила в ЛОР-отделение ГКБ №4 Москвы с диагнозом «правосторонний хронический сфеноидит». При поступлении предъявляла жалобы на заложенность носа (больше справа), слизистые выделения на задней стенке глотки, ощущение тяжести в голове (больше справа), ощущение «щелканья» в правом ухе при глотании, водянистые выделения из обеих половин носа. Тяжесть в голове и водянистые выделения из носа отмечает в течение последних 10 лет, наличие их ни с чем не связывает. Обратилась к оториноларингологу в поликлинику по месту жительства. Была проведена рентгенография околоносовых пазух, установлен диагноз «вазомоторный ринит» и рекомендованы сосудосуживающие капли. Каплями пациентка пользовалась редко. В течение последних 5 мес отметила ухудшение: появилась заложенность правой половины носа и правого уха, тяжесть в области правого глаза и гнойные выделения у внутреннего края глазницы. Обратилась к офтальмологу, которым был установлен диагноз «конъюнктивит» и проведено лечение.
При отоскопии справа отмечена втянутость барабанной перепонки. Барабанная перепонка серого цвета с опознавательными контурами.
Следует также отметить, что перед операцией в течение трех дней проводилась синус-эвакуация устройством нашей конструкции (патент на изобретение №2402330 от 27.10.2010). Было получено слизистое отделяемое в небольшом количестве. Больная отметила некоторое ослабление головной боли.
Пациентка осмотрена через 2 года после проведенного лечения. Жалоб нет. Объективно: носовое дыхание свободное, слизистая оболочка полости носа розовая. Патологического отделяемого нет. За прошедший период носовое дыхание у пациентки свободное, острых насморков не отмечала.
В заключение следует отметить, что диагноз гипертрофического ринита не был установлен вовремя и явился причиной возникновения и развития хронического сфеноидита. Не вызывает сомнения тот факт, что хронический сфеноидит явился следствием гипертрофического ринита.
Врачам-оториноларингологам следует более тщательно обследовать задние отделы полости носа и носоглотку. Необходимо также более тщательно анализировать и сопоставлять рентгенологические и клинические данные.
Врач-рентгенолог в данном случае, описывая снимки, высказывает суждение о наличии воспаления в клиновидной пазухе и тем самым акцентирует свое внимание на этих изменениях. А врач-оториноларинголог, принимая решение в пользу хирургического лечения (вскрытия клиновидной пазухи), неправильно оценивает имеющиеся клинические данные (нарушение носового дыхания, головная боль, выделения из носа), не выявляет причинный фактор (гипертрофия задних отделов нижних носовых раковин). При этом при обследовании больной убедительных клинических данных за наличие хронического сфеноидита выявлено не было.
Конфликт интересов отсутствует.
Концепция и дизайн, сбор и обработка материала: В.А.
Написание текста и редактирование: В.А., В.П., И.К.
Утолщение слизистой оболочки верхнечелюстных пазух что это
Заболевания полости носа и околоносовых пазух – наиболее распространенные поражения верхних дыхательных путей. На сегодняшний день, по данным отечественных исследователей, известно, что с каждым годом частота этих заболеваний в России возрастает на 1,5-2% в год [1]. Из заболеваний верхнечелюстных пазух наибольшую частоту имеют воспалительные заболевания (55%): острые синуситы (32,0%) и хронические синуситы (25,0%). Реже встречаются кисты и кистоподобные заболевания, доброкачественные и злокачественные новообразования, а также травмы [2]. Эти заболевания приводят к качественным изменениям и нарушению нормальной физиологической функции структур гайморовых пазух. Все изменения и нарушения физиологических функций в свою очередь проявляются возникновением объемных образований, которые могут приобретать различные формы течения [3; 4].
Например, по данным клинических наблюдений отечественных исследователей, процесс озлокачествления в случаях несвоевременной диагностики и игнорирования рекомендаций по лечению заболеваний полости носа и околоносовых пазух наступает очень быстро [5].
Хронический синусит представлен округлым утолщением слизистой, частичным или полным затемнением верхнечелюстной пазухи. Острый синусит или риносинусит представлен уровнем жидкости. В источниках зарубежной литературы сообщается о распространенности острого и хронического синусита от 7,48 до 19,04% [6; 7; 9].
Распространенность одонтогенных кист и псевдокист, по данным зарубежных авторов, составляет от 5,75 до 28,2% 10, а доброкачественные и злокачественные новообразования встречаются в 2,03% случаев [6].
В доступной нам литературе мы не встретили сведений о частоте встречаемости объемных образований гайморовых пазух при исследовании компьютерных томограмм на стоматологическом приеме, что явилось целью проведения нашего исследования.
Материалы и методы
Нами были изучены и проанализированы ортопантомограммы и компьютерные томограммы пациентов первого периода зрелого возраста, обратившихся в стоматологическую поликлинику ВолгГМУ по поводу ортодонтического лечения. При обнаружении объемных образований в гайморовых пазухах все пациенты были направлены на консультацию к оториноларингологу с целью уточнения постановки диагноза.
Из 90 ортопантомограмм пациентов, обратившихся в поликлинику Волгоградского государственного медицинского университета, было выявлено 13 (14,4%) случаев данной патологии. В результате дополнительного исследования при помощи компьютерной томографии и на основании заключения оториноларинголога все пациенты были разделены на 3 группы:
· I группа – пациенты с пристеночным утолщением слизистой оболочки (n=9, или 69,2%), что было характерно для хронического риносинусита;
· II группа – с округлыми новообразованиями (n=2, или 15,4%), которые представляли собой кистозные разрастания;
· III группа – с патологическим содержимым в гайморовых пазухах (n=2, или 15,4%), что сопровождало обострение хронического синусита.
По данным ортопантомограмм и конусно-лучевой компьютерной томографии, все объемные образования мы классифицировали по локализации, форме и размеру.
Результаты исследования и их обсуждение
По локализации в I группе у шести пациентов объемное образование находилось в обеих верхнечелюстных пазухах.
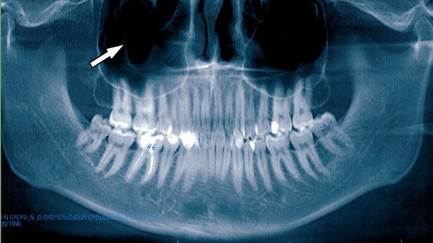
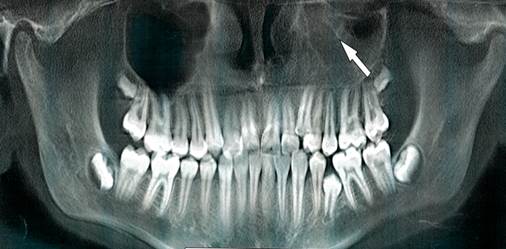
У трех пациентов из I группы объемные образования располагались только в одной верхнечелюстной пазухе (рис. 1.).
Рис. 1. Ортопантомограмма верхней и нижней челюстей. Стрелкой указано пристеночное утолщение слизистой оболочки в одной верхнечелюстной пазухе справа
Таким образом, наиболее распространенной локализацией объемных образований в I группе пациентов было дно верхнечелюстных пазух (44,4%).
В остальных случаях это были области: переднемедиального угла (11,1%), заднебокового угла (5,6%), проекции корней зубов (11,1%), всех стенок (16,6%), медиальной стенки (5,6%), верхнечелюстных воронок (5,6%).
Выявленные объемные образования были представлены в основном подушкообразным утолщением слизистой оболочки (33,3%) и утолщением слизистой без определенной формы (33,3%), циркулярным утолщением с волнистым контуром (11,1%), утолщением слизистой оболочки без определенной формы с пузырями по типу «пены» (11,1%) или с горизонтальным уровнем жидкости (11,1%).
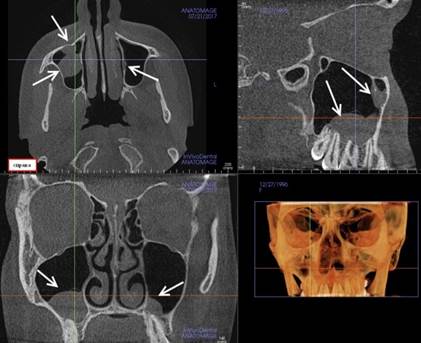
По размеру у 9 пациентов из I группы как с односторонней, так и с двухсторонней локализацией объемные образования варьировали от 5 до 15 мм (рис. 2).
Рис. 2. Компьютерная томограмма пациента. Стрелками указаны объемные образования в обеих верхнечелюстных пазухах
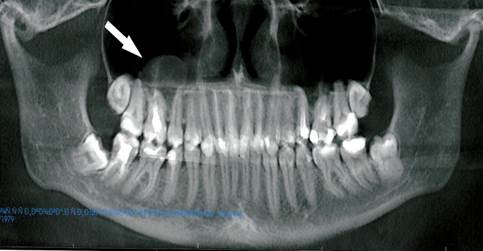
Во II группе в одном клиническом случае новообразование локализовалось в области дна и медиальной стенки верхнечелюстной пазухи справа, а во втором случае – справа в области дна, медиальной, заднелатеральной стенки и слева в области дна. В первом случае округлое образование имело мягкотканную плотность, с ровным контуром диаметром 17 мм, а во втором более 20 мм (рис. 3).
Рис. 3. Ортопантомограмма верхней и нижней челюстей. Стрелкой указано округлое новообразование мягкотканной плотности в правой гайморовой пазухе
Таким образом, наиболее распространенной локализацией объемных образований во II группе было дно верхнечелюстных пазух (50%). В остальных случаях это были области: медиальной (33,3%) и заднелатеральной стенок (16,7%).
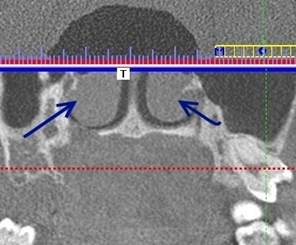
При отклонении носовой перегородки вправо или влево у пациентов с наличием объемных образований в гайморовых пазухах с обеих сторон встречались большие воздушные буллы средней носовой раковины (рис. 4).
Рис. 4. Компьютерная томограмма пациента. Стрелками указаны большие воздушные буллы средних носовых раковин
В III группе в двух клинических случаях у пациентов одна из верхнечелюстных пазух была заполнена патологическим содержимым субтотально, которое также определялось в клетках решетчатого лабиринта. Наблюдалась картина синдрома «молчащего» синуса (рис. 5).
Рис. 5. Ортопантомограмма верхней и нижней челюстей. Стрелкой указана левая гайморова пазуха, субтотально заполненная патологическим содержимым
В результате исследования определено, что частота встречаемости объемных образований в гайморовых пазухах составляет 14,4%. В 69,2% случаев объемное образование было представлено пристеночным утолщением слизистой оболочки гайморовой пазухи, что было характерно для хронического риносинусита. В 15,4% случаев обнаружены округлые образования мягкотканной плотности, которые представляли собой кистозные разрастания. В 15,4% случаев обнаружено субтотальное заполнение гайморовой пазухи патологическим содержимым, что сопровождало обострение хронического синусита. Объемные образования имели в большинстве случаев двухстороннюю локализацию, чаще в области дна гайморовых пазух. В размере образования варьировали от 5 до 20 мм.
Таким образом, на основании полученных результатов нами сделано заключение, что имеется высокая распространенность данной патологии, причиной которой могут быть различные заболевания полости носа и околоносовых пазух. Так как объемные образования в гайморовой пазухе могут приобретать различные формы течения, обязательным диагностическим условием на стоматологическом приеме должно быть проведение компьютерной томографии. Результаты исследования могут быть использованы в клинике ортопедической, терапевтической и детской стоматологии, а также на диагностических этапах ортодонтического лечения.