Признаки рака пищевода, их нельзя пропустить…
Данное онкологическое заболевание характеризируется такими симптомами, как дискомфорт в грудной области во время глотания, боль в грудной области, резкое снижение веса, дисфагия. Первая фаза заболевания может протекать и вовсе бессимптомно, и этот период длится около 1-го-2-х лет. Как только опухоль вырастает до больших размеров и постепенно суживает пищевод, тогда и должны проявиться первые симптомы нарушения пассажа пищи, которые перерастают в ярко выраженную дисфагию. Дисфагии возникает у 70-85% всех больных раком желудка, и характеризируется, как поздний признак, который возникает из-за сужения просвета пищевода раковый новообразованием на 2/3 и больше. Рак пищевода часто сопровождается быстрым нарастанием дисфагии, на какие еще симптомы нужно обратить внимание?
Первые симптомы рака пищевода
Первые симптомы рака пищевода могут и не насторожить
Нарушение нормальной проходимости пищевода может быть обусловлена не только наличием ракового новообразования, но и возникновением перифокального воспаления или спазмом пищевода. На начальной стадии первым симптомом выступает дисфагия, которая возникает при недостаточном пережевывании пищи.
Пациент может ощущать мнимое прилипание еды к стенкам пищевода, или ее некоторую задержку на каком-то уровне пищевода. Чаще всего эти неприятные ощущения устраняет глоток воды, но спустя время перестает проходить даже тщательно пережеванная пища, из-за чего пациент вынужден принимать исключительно жидкую или полужидкую пищу.
Иногда осле длительной дисфагии может возникнуть период улучшения пищеводной проводимости, что может быть вызвано началом распада опухоли. Перед началом дисфагии могут наблюдаться ощущения чужеродного тела в пищеводе, чувство царапания в грудной области, болезненные ощущения, которые наблюдаются при глотании пищи.
Общие симптомы опухоли в пищеводе
Болевые ощущения возникают только у 30% всех пациентов. Чаще всего они наблюдаются во время приема пищи. Если боль постоянная, и наблюдается независимо от приема еды или после него, то это говорит о прорастании опухоли в соседствующие ткани и органы, что приводит к сдавливанию блуждающих и симпатических нервных окончаний. Причинами боли могут также служить метастазы в области спины.
Рвота и срыгивание едой наблюдается у 20% всех больных. Эти симптомы могут появиться только при большом сужении пищеводного просвета, и скоплением ниши над этим местом. Также при раке пищевода усиливается слюноотделение.
Очень редко можно наблюдать кровотечения, связанные с началом распада опухоли, когда опухолью разрушаются стенки крупного сосуда. Общие характерные симптомы болезни – слабость, похудание, анемия, — встречаются из-за интоксикации организма или голодания.
При росте опухоли также наблюдаются и некоторые изменения с голосом больного. Если поражены узлы симпатического нерва, то это будет проявлено синдромом Бернара-Горнера. Если опухоль прорастает в бронхи и трахею, то может возникнуть пищеводно-трахеальный или бронхо-пищеводный свищи. Они проявляются в виде кашля во время питья, а также сопровождаются пневмонией, гангреной или абсцессом легкого.
Если воспалительный процесс переходит из пищевода на окружающие его органы и ткани, то у пациента может наблюдаться перикардит, может развиться имедиастинит.
Клиническая картина болезни
Клинические симптомы зависят от степени заболевания
Клиническая картина напрямую зависит от степени поражения пищевода. Особенно мучительно протекают рак верхнее-грудного и верхнего отделов пищевода. Больные часто жалуются на такие признаки, как ощущение инородного тела в пищеводе, царапанье во время приема пищи и т.д.
Немного позже появляются также и признаки глоточной недостаточности – частые срыгивания, дисфагия, иногда асфиксия.
Если опухоль поразила средне-грудный отдел пищевода, то в первую очередь у больного будут наблюдаться дисфагия, боль за грудиной. После того, как опухоль начнет прорастать в соседние ткани и органы, боль усилится. Опухоль нижнее-грудного отдела пищевода характерна проявлением дисфагии на левую часть грудной клетки, а также прогрессирующей стенокардией.
Диагностика
Самыми главными методами диагностики рака пищевода являются рентгенологические обследования, а также биопсия и эзофагоскопия опухоли. В современной медицине широко распространился метод эндоскопического ультразвукового обследования опухоли. Этот метод позволяет максимально точно определить глубину поражения пищеводной стенки и метастаз в лимфатических узлах средостения.
Чтобы четко определить конечные границы опухоли, а также ее распространение на соседние ткани и органы, используют исключительно компьютерную томографию. Если наблюдается дисфагия, а данные об рентгенологических исследованиях отсутствуют, это не исключает развития опухоли. Диагноз можно уточнить при помощи эндоскопии с прицельной биопсией и дальнейшим морфологическим исследованием полученных данных.
Весьма ценные данные о раке на ранней стадии могут предоставить ультразвуковые и эндоскопические исследования, которые не только позволяют обнаружить опухоль, но и определить ее глубину, и степень проникновения в стенки пищевода.
При всех подозрениях на рак также приписывают эзофагоскопию. На начальной стадии рак может выделяться бугорком или полипом. Если форма онко-заболевания инфантильная, отмечается ригидность стенок пищевода, которая определяется путем надавливания на нее кончиком эзофагоскопа.
Для диагностики рака пищевода применяют разные методы исследования
Если опухоль экзофитного характера, отмечаются большие бугристые массы, которые покрыты серым налетом. Такая поверхность опухоли будет кровоточить даже при незначительном надавливании.
Опухоль провоцирует концентрическое или одностороннее сужение стенок пищевода. При такой опухоли можно легко провести биопсию, но очень трудно получить участок зараженной ткани для дальнейшего обследования. В некоторых случаях биопсию делают повторно.
В сочетании с биопсией можно сделать также и цитологическое исследование, что в большинстве случаев быстро подтверждает или отвергает факт заболевания раком.
Дифференциальное диагностирование
На стадии определения рака пищевода крайне важно исключить все другие виды заболеваний, для которых характерна дисфагия: рубцовые сужения после химических ожогов, стенозы у больных эзофагитом, туберкулез, доброкачественные новообразования. Также необходимо исключить оттеснение пищевода извне опухолями заднего средостения внутригрудным зобом, увеличение лимфатических узлов.
Смещение пищевода – первый признак сдавливания, которые определяется рентгенологическим путем. Даже значительное увеличение соседних органов не может вызывать дисфагию, потому как вероятность смещения пищевода очень велика.
Если пищевод сдавлен и проходимость нарушена, это может быть обусловлено также и фиброзным медиастинитом, который может развиваться после воспалительных процессов в легких и лимфатических узлах. В сочетании с биопсией можно использовать и эндоскопию, что повышает точность диагностирования до 90%.
Исходя из всего описанного выше, стоит отметить, что процедура обследования пациента при подозрении на рак пищевода должна включать в себя рентгенологическое обследование, эзофагоскопию, эндоскопию, УЗИ, множественную биопсию, компьютерную томографию легких.
Лечение опухоли пищевода
Хирургическое вмешательство
При таком типе лечение производится путем частичного или полного удаления пищевода. Кроме того, в тех участках, где образовались метастазы, проводят полное удаление лимфатических узлов. При хирургическом лечении рака пищевода существует летальный риск – 7-10%. Иногда в роли трансплантата выступает часть толстой или тонкой кишки.
Лучевая терапия
Этот метод лечения рака пищевода единственный, который можно использовать для тех пациентов, которым противопоказано прямое хирургическое вмешательство из-за наличия какой-либо патологии. Благодаря современным технологиям практически в 40% удается добиться эффективного лечения.
Химиотерапия
Этот вид лечения рака используется только в том случае, когда у больного выявлена низкодифференцированная форма онко-заболевания или мелкоклеточный рак.
Прогнозы при раке пищевода
Хирургическая операция как метод лечения рака пищевода
К сожалению, полностью вылечиться от рака пищевода в наше время невозможно. Но чем раньше больной обратиться за помощью к квалифицированным врачам, тем больше у него есть шансов на то, что опухоль можно будет полностью ликвидировать, сократив до минимума возможность рецидива.
Стоит отметить, что рак пищевода может очень длительное время никак себя не проявлять, если сравнивать его с другими онко-заболеваниями, при средней тяжести злокачественности.
Очень часто эта болезнь может проявить себя только на последней стадии, когда уже пациент приходит в больницу за помощью, а заболевание уже слишком запущено. Если не лечить эту болезнь, то последствия всегда одни и те же – летальный исход.
Причем срок жизни составит порядка 6-8 месяцев. Если считать от момента возникновения болезни, то срок жизни может растянуться до 5 лет. В случае, когда опухоль разрослась очень сильно, и уже начала пускать метастазы, то оперировать ее уже нет никакого смысла. В таком случае может помочь только лучевая терапия, которая способна продлить жизнь на 1 год, но только в 10% случав. Современные методы лечения рака существенно улучшили все эти показатели.
Возьмем для примера пациентов, которые прошли полны курс лучевой и химиотерапии. Среди и числа выживаемость более 5 лет, в зависимости от стадии рака, составляет:
Также успешность лечения зависит еще и от особенностей заболевания: скорости роста опухоли, ее размеры, распространенность, наличие метастазов и других болезней, а также общего состояния здоровья человека.
Рак пищевода глазами простых людей и специалистов:
Опухоли пищевода
Доброкачественные опухоли пищевода
Встречаются редко, протекают бессимптомно до определенных размеров, могут выявляться как случайная находка при рентгенологическом исследовании или фиброгастродуоденоскопии. Опухоли могут расти преимущественно в просвет (экзофитные эпителиальные опухоли, полипы) или интрамурально (эндофитные, неэпителиальные опухоли).
Внутрипросветные или эпителиальные:
1. Папиллома (из многослойного плоского эпителия пищевода) — единичные или множественные папилломы имеют четкие, ровные или бугристые контуры с характерным внутренним рельефом (сосочковый, бородавчатый или шагреневый). Иногда выступающие в просвет пищевода папилломы напоминают цветную капусту. Опухоли растут на ножке или широком основании. Врожденные папилломы (папиллярная фиброма из эктопированных клеток) чаще выявляются в раннем возрасте, приобретенные обычно развиваются на фоне хронического эзофагита
2. Аденома (аденоматозные полипы) — из железистого эпителия или в нижней трети пищевода — из эктопированных участков слизистой желудка; чаще встречается в абдоминальном отделе пищевода; бывает на ножке, на широком основании, имеет гладкую поверхность ярко-розового цвета; на длинной ножке — флоттирующая папиллома.
Внутрипросветные опухоли могут осложниться кровотечением.
Опухоли имеют высокий процент малигнизации, поэтому их необходимо удалять.
Внутристеночные, или интрамуральные, являются подслизистыми, выявляются тогда, когда опухоль больших размеров, происходит выбухание слизистой:
• лейомиомы (75% от общего числа внутристеночных опухолей) ;
Внутристеночные опухоли могут осложняться кровотечением, изъязвляться, нарушать нормальную проходимость пищевода вплоть до субстеноза, малигнизироваться.
Лейомиома пищевода — доброкачественная опухоль, которая выявляется в виде выбухающего в просвет округлого образования на широком основании с гладкой поверхностью и четкими границами, которая при инструментальной «пальпации» имеет плотноэластичную консистенцию и легко смещается. Лейомиомы растут в плотно-эластичной капсуле, рост медленный, слизистая оболочка под опухолью хорошо смещается, подвижна (это очень важный диагностический симптом). Как правило, слизистая над образованием не изменена, но в ряде случаев слизистая над опухолью может воспаляться вплоть до эрозирования и изъязвления. При выявлении лейомиомы, если слизистая над опухолью не изменена, биопсия не рекомендуется.
Наблюдать через полгода и впоследствии 1 раз в год в зависимости от характера дисплазии, если производилась биопсия слизистой оболочки, покрывающей опухоль, так как при этом возрастает риск малигнизации.
Если опухоль растет, нарушает проходимость пищевода, изъязвляется, осложняется кровотечением, показано оперативное лечение.
Липома пищевода — размерами до 10 мм, имеет вид уплощенного образования с фестончатыми краями серо-желтого цвета.
Злокачественные опухоли пищевода
Рак пищевода встречается у 5% больных злокачественными опухолями.
Преобладают мужчины пожилого и старческого возраста (80% пациентов старше 60 лет). На долю аденокарциномы приходится 5-10% злокачественных опухолей, а более 90% всех злокачественных опухолей пищевода являются плоскоклеточным раком.
К предрасполагающим факторам относят курение, злоупотребление алкоголем, особенности питания (горячая, жирная пища, копчености), ахалазию кардии, гастроэзофагеальную рефлюксную болезнь, стриктуры, полипы, дивертикулы пищевода.
Эзофагоскопия с биопсией имеет ключевое значение в диагностике злокачественных опухолей пищевода, в том числе для выявления ранних признаков рака и морфологической верификации диагноза.
Ранними эндоскопическими признаками рака пищевода являются локальное утолщение и ригидность стенки, сглаженность складки или складок, выявление участка измененного цвета, контактное кровотечение.
Раки пищевода могут расти как экзофитно, так и эндофитно или иметь смешанный рост.
Для экзофитной формы рака пищевода характерны раковые узлы с неровными краями и грубой поверхностью, на которой наблюдаются кровоточащие изъязвления, некротические массы и фибринозные налеты, сужение просвета. Нередко опухоль изъязвляется и имеет вид кратера с распадом в центре, плотными и ригидными краями.
При эндофитном росте наблюдаются стенозирующий (характерны циркулярное сужение просвета пищевода с ригидными стенками, сглаженность складок, измененная окраска с цианотичным оттенком и контактной кровоточивостью) и инфильтративно-язвенный (сопровождается также плоскими кровоточащими изъязвлениями, создающими картину «рваного рельефа») варианты опухоли.
Во всех случаях выявления злокачественных опухолей пищевода необходима множественная биопсия, особенно на границе опухоли со здоровыми тканями.
Аденокарцинома эндоскопически выглядит следующим образом:
• мозговидно-язвенная форма имеет вид бугристых образований серо-желтого цвета или узлов, похожих на цветную капусту, с геморрагиями и очагами некроза на поверхности; опухоль обычно распространяется вдоль пищевода и деформирует его просвет, имеет тенденцию быстро изъязвляться, а при инструментальной «пальпации» и биопсии определяется ригидность образующих опухоль тканей;
• сосочковая форма представлена разрастающимися полиповидными образованиями красного цвета, деформирующими просвет пищевода; при инструментальной «пальпации» и биопсии ткани опухоли мягкие, отделяются крупными фрагментами, легко и обильно кровоточат;
• фунгоидная, или грибовидная, форма представляет собой одиночный сплющенный узел на широком основании;
• язвенная форма выявляется как язва неправильной формы с несколько приподнятыми и изъязвленными краями, дно язвы неровное, с серо-грязным налетом; при инструментальной «пальпации» и биопсии определяется ригидность дна, краев язвы и периульцерозной зоны.
Плоскоклеточные ороговевающие или базально-клеточные раки обычно растут эндофитно, подслизисто, равномерно циркулярно суживая просвет пищевода, стенка в зоне опухолевого роста ригидная, имеет белесый оттенок, легко контактно ранима, кровоточит.
ЭНДОСКОПИЧЕСКАЯ КЛАССИФИКАЦИЯ РАКА ПИЩЕВОДА
1. Ранний рак пищевода. Его обнаружение зависит от оценки изменений цвета. И белые, и красные пятна могут быть первым проявлением небольшого рака.
Выделяются следующие типы:
а) белый — приподнятый;
б) красный — эрозивный;
в) смешанный — эрозивный и приподнятый;
г) скрытый (диагностируется только с помощью окрашивания).
2. Более поздние стадии рака пищевода
а) полиповидный «злокачественный полип»;
б) язвенная форма («злокачественное изъязвление»).
• Рак более поздних стадий, неклассифицируемый.
По данным В. Т. Ивашкина и соавт. при эндоскопии рак пищевода I стадии выглядит как небольшое выбухание слизистой оболочки. У больных II стадией рака отмечается ригидность стенки пищевода — она остается неподвижной не только под влиянием пульсаций сердца, аорты,
дыхательных движений, но и при инструментальной «пальпации». Рак III и IV стадии выглядит как бугристая сероватая масса, легко кровоточащая при инструментальной «пальпации». При развитии распада виден кратер с подрытыми краями. Рекомендуется брать биопсийный материал
из не менее чем 5-6 мест из краев кратера.
Саркомы пищевода встречаются в 200 раз реже рака и составляют 8% сарком пищеварительного тракта; эндоскопически делятся на экзоэзофагеальные, интрамуральные (инфильтрирующие), эндоэзофагеальные. Наиболее частыми видами саркомы являются изолированный лимфогранулематоз, ретикулосаркома и лимфосаркома (злокачественные лимфомы), имеющая очаговую и диффузную формы. Реже встречаются фибросаркомы, миосаркомы, меланосаркомы и другие виды сарком.
Саркома пищевода мало отличима от рака, ей более свойственны плоские и многочисленные изъязвления, мягкость консистенции, сохраненная эластичность стенок, меньшая контактная кровоточивость, большая протяженность поражения, отсутствие супрастенотического расширения, яркость цвета.
Более точный ответ дают биопсия и цитологическое исследование биоптата.
Опухоли пищевода могут осложняться кровотечением, нарушением проходимости (стенозом), пенетрацией, перфорацией.
Утолщение пищевода что это
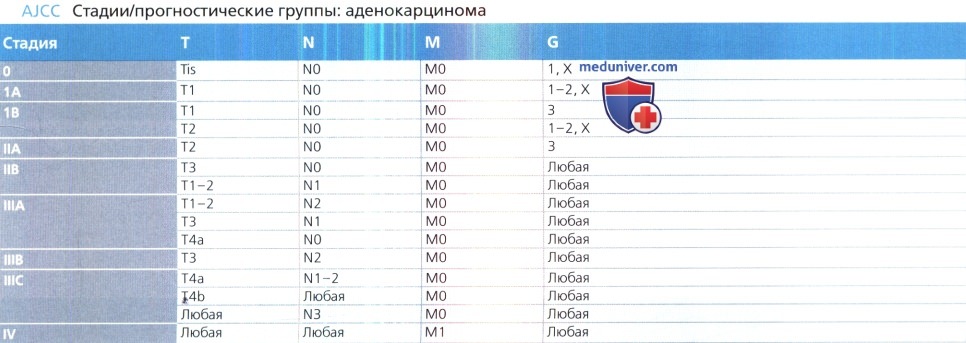
а) Классификация рака пищевода:
• Аденокарцинома (АК)
• Плоскоклеточный рак:
о Разновидности:
— Базалоидный
— Веретеноклеточный
— Веррукозный
— Лимфоэпителиомоподобный
б) Патоморфология рака пищевода:
1. Пути распространения:
• Местное распространение:
о Отсутствие анатомического барьера, способного препятствовать быстрому распространению опухоли:
— В стенках пищевода отсутствует серозный слой, а сам пищевод посредством адвентиции из рыхлой соединительной ткани прикрепляется к соседним органам
о Рак пищевода легко распространяется на прилежащие структуры:
— Верхний отдел пищевода => трахея, щитовидная железа, гортань
— Средний отдел пищевода => трахея, бронхи, аорта, легкие, перикард
— Нижний отдел пищевода => аорта, легкие, перикард, диафрагма
• Гематогенный путь:
о Печень, легкие, кости, надпочечники, забрюшинное пространство и головной мозг
• Диссеминация по плевре или брюшине:
о Диссеминация по плевре происходит после распространения опухоли на париетальный ее листок
о Диссеминация по брюшине обычно возникает после формирования метастазов в лимфатических узлах брюшной полости или забрюшинного пространства
2. Макроскопические патоморфологические и хирургические особенности рака пищевода:
• Аденокарцинома:
о Объемные образования или узелки в слизистой оболочке пищевода, обычно в дистальной его 1/3
о Характер роста:
— Полиповидный (5-10%)
— Инфильтративный (40-50%)
— Грибовидный (20-25%)
— Плоский (10-1 5%)
• Плоскоклеточный рак:
о Поверхностные опухоли:
— Белые/серые бляшки на поверхности слизистой оболочки о Глубже расположенные опухоли характеризуются 3 разновидностями роста:
— Полиповидный (60%):
Выступают в просвет пищевода
— Язвенный (25%):
Могут пенетрировать в аорту, трахею, перикард
— Инфильтративный (15%):
Вызывают сужение просвета пищевода
Могут изъязвляться
о Локализация:
— Проксимальная 1/3 (10-20%)
— Средняя 1/3 (50-60%)
— Дистальная 1 /3 (30%)
в) Лучевые признаки стадии рака пищевода:
• Критерий Т:
о Эндоскопическое ультразвуковое исследование (ЭУЗИ):
— Наиболее точный метод диагностики, позволяющий осуществлять первичное стадирование опухоли (критерий Т):
В 80-90% случаев позволяет с точностью определить глубину инвазии
Позволяет дифференцировать опухоли на стадии Т1,Т2 и ТЗ
— Датчики 7,5 и 12 МГц:
Визуализация в стенке пищевода пять слоев с различной эхогенностью
Первый гиперэхогенный слой: граница между катетером и поверхностью слизистой оболочки
Второй гипоэхогенный слой: собственная и мышечная пластинки слизистой оболочки
Третий гиперэхогенный слой: подслизистый
Четвертый гипоэхогенный слой: мышечная оболочка
Пятый гиперэхогенный слой: граница между адвентицией и прилежащими тканями
— Датчик 20 МГц:
Позволяет различать девять отдельных слоев
— Чем больше стадия Т, тем выше точность:
Т1 (75-82%)
Т2 (64-82%
Т3 (89-94%)
Т4 (88-100%)
о КТ с контрастным усилением:
— Возможности определения глубины инфильтрации стенок пищевода ограничены:
Не позволяет дифференцировать опухоли на стадии Т1, Т2 и ТЗ
— По сравнению с ЭУЗИ обладает меньшей точностью установления стадии: Т
КТ с контрастным усилением: 49-59%; ЭУЗИ: 76-89%
— Основная роль КТ заключается в подтверждении стадии Т4 опухоли
— Томографические критерии местнодеструирующего роста:
Отсутствие жировой клетчатки между опухолью и прилежащими структурами средостения
Смещение структур средостения или вдавление на их поверхности
— Инвазия аорты:
> 90° аорты контактирует с опухолью
Облитерация треугольного клетчаточного пространства между пищеводом, аортой и позвоночником первичной опухолью
— Инвазия трахеи и бронхов:
Смещение трахеи или бронхов
Вдавление от опухоли на задней поверхности трахеи или бронхов
Трахеобронхиальный свищ или явное распространение опухоли в просвет дыхательных путей
— Инвазия перикарда:
Отсутствие жировой клетчатки между объемным образованием пищевода и перикардом
Перикардиальный выпот
Утолщение перикарда
Вдавление на поверхности перикарда О ПЭТ/КТ:
— Чувствительность: 78-95%:
Ложноотрицательные результаты: опухоли на стадии Т1 или небольшие опухоли на стадии Т2
Ложноположительные результаты: эзофагит или гастроэзофагеальная рефлюксная болезнь
— Возможности оценки определения стадии Т ограничены:
Не позволяет установить глубину инвазии опухоли
Существует связь между уровнем поглощения ФДГ и глубиной опухолевой инвазии
• Критерий N:
о Наиболее важный прогностический фактор
о Стадирование по данному критерию осуществляется в зависимости от количества пораженных лимфатических узлов:
— К регионарным лимфатическим узлам относят лимфатические узлы от параэзофагеальных шейных до чревных
— Критерий N имеет подкатегории в соответствии с количеством пораженных регионарных лимфатических узлов
о ЭУЗИ:
— Критерии наличия метастазов в лимфатических узлах:
Размер > 10 мм по короткой оси, округлая форма, четкий контур
Гомогенная гипоэхогенная структура, эхогенность в центре
При наличии всех признаков точность составляет 100%
— По возможностям выявления метастазов в лимфатических узлах превосходит КТ:
Точность варьируется от 72 до 80%
Точность повышается при выполнении биопсии под контролем ЭУЗИ
о КТ с контрастным усилением:
— Меньшая точность по сравнению с ЭУЗИ и биопсией
— Критерий размера:
Размер лимфатических узлов в грудной и брюшной полости > 1 см в диаметре
Размер надключичных лимфатических узлов> 5 мм по короткой оси
— Ограничения:
В неувеличенных лимфатических узлах могут быть выявлены метастазы
Увеличение некоторых лимфатических узлов может быть реактивным
В некоторых случаях разграничить лимфатические узлы и первичную опухоль не представляется возможным
— Выявление регионарной лимфаденопатии посредством КТ с контрастным усилением:
Чувствительность: 63-87%; специфичность: 14-43%
о ПЭТ/КТ:
— Чувствительность и специфичность зависят от локализации лимфатических узлов относительно первичной опухоли:
На фоне интенсивного поглощения ФДГ первичной опухолью накопление ФДГ прилежащими регионарными лимфатическими узлами может не визуализироваться
— Точность обнаружения повышается при большем расстоянии между лимфатическими узлами и первичной опухолью
— Метод позволяет подтвердить метастатическую природу увеличения лимфатического узла
— Чувствительность: 51 %; специфичность: 84%:
Чувствительность ниже, чем при КТ
Специфичность выше, чем при КТ
• Критерий М:
о Метастазы на момент выявления опухоли обнаруживают в 20-30% случаев
о Печень (35%), легкие (20%), кости (9%), надпочечники (5%); редко поражается брюшина и головной мозг
о ЭУЗИ: не позволяет выявлять отдаленные метастазы
о КТ с контрастным усилением:
— Метастазы в печени:
Патологические образования низкой плотности с нечетким контуром; лучше визуализируются в портальную фазу контрастирования
— Метастазы в легких:
Единичные или множественные узелки; округлая форма, ровный контур, отсутствие кальцификатов
— Метастазы в костях:
Обладает меньшей чувствительностью, чем остеосцинтиграфия, ПЭТ/КТ и МРТ
— Метастазы в надпочечниках:
Изолированное увеличение органа с гетерогенной структурой
о ПЭТ/КТ:
— Метастазы поглощают ФДГ
— В сочетании с КТ с контрастным усилением позволяет повысить точность стадирования:
Локализация отдаленных метастазов, выявляемая при ПЭТ, но пропускаемая при КТ: кости и печень
ПЭТ/КТ позволяет обнаруживать метастазы почти у 15% пациентов, у которых они ранее выявлены не были
о MPT облегчает обнаружение метастазов в головном мозге, печени и надпочечниках:
— МРТ в режиме визуализации химического сдвига позволяет дифференцировать метастазы в надпочечниках с доброкачественными аденомами
• Диссеминация по плевре:
о Обычно односторонняя:
— Может быть двухсторонней
о Узелки в плевре, плевральный выпот и неравномерное утолщение плевры
• Диссеминация по брюшине:
о Обычно возникает после формирования метастазов в лимфатических узлах брюшной полости или забрюшинного пространства:
— Следует заподозрить при наличии асцита или узловых образований в брюшине
2. Рестадирование:
• Рестадирование важно осуществлять после проведения неоадъювантной химиотерапии, чтобы определить резектабельность опухоли
• Рекомендации к проведению лучевых исследований: о ПЭТ/КТ:
— Позволяет повысить точность дифференцирования рецидивирующей опухоли с патологическими изменениями, возникшими после лечения
— Наиболее чувствительный метод определения эффективности химиотерапии
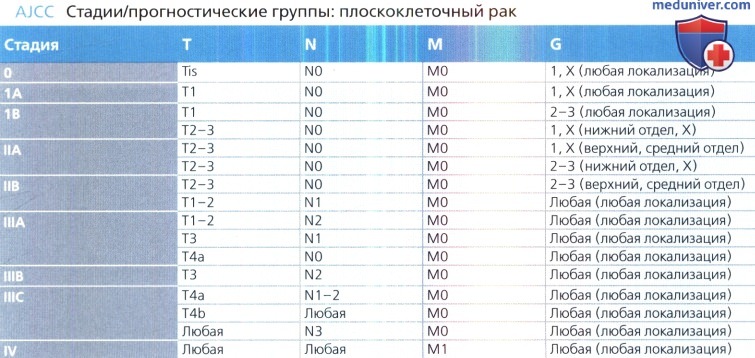
г) Клинические аспекты стадии рака пищевода:
1. Естественное течение заболевания и прогноз:
• Опухоли на момент выявления более чем в 50% случаев являются нерезектабельными, в том числе по причине наличия метастазов
• Пятилетняя выживаемость:
о Локализованная опухоль: 40%:
— Злокачественная опухоль ограничена пищеводом
— Опухоли на стадии I согласно классификации AJCC и некоторые опухоли на стадии II (Т1, Т2 или ТЗ, N0, М0)
о Регионарное распространение: 21 %:
— Распространение злокачественной опухоли в прилежащие лимфатические узлы или ткани
— К этой группе относят опухоли на стадии Т4 и опухоли, поражающие лимфатические узлы (N1, N2 или N3)
о Отдаленные метастазы: 4%:
— Распространение метастазов в отдаленные от первичной опухоли органы или лимфатические узлы
— К этой группе относят все опухоли на стадии М1 (IV)
• Факторы неблагоприятного прогноза:
о Более высокая стадия опухоли
о Больший возраст
о Потеря веса > 1 0%
о Дисфагия
о Крупные опухоли
о Лимфогенные микрометастазы
о Гистологический тип опухоли:
— После резекции АК долговременный прогноз более благоприятен
— Общий показатель пятилетней выживаемости при АК и ПКК составляет 47% и 37% соответственно
2. Варианты лечения:
• Варианты лечения в зависимости от стадии опухоли
о Т1a, N0, М0: эндоскопическая абляция (предпочтительна) или резекция
о Т1b, N0, МО: резекция
о Т1b, N1-3, М0: резекция ± предоперационная химиотерапия; химиолучевая терапия для лечения пациентов, отказавшихся от хирургического вмешательства
о Т2-Т4а, N0-3, М0: резекция ± предоперационная химиотерапия; химиолучевая терапия для лечения пациентов, отказавшихся от хирургического вмешательства
о Т4b, любая N, М0: химиолучевая терапия
о Любая Т, любая N, М1: паллиативная терапия
д) Пункты диагностического заключения:
1. Критерий Т:
• Глубина опухолевой инвазии:
о ЭУЗИ является наиболее чувствительным методом для определения глубины инвазии:
о КТ с контрастным усилением:
— Не позволяет дифференцировать опухоли на стадии Т1, Т2 и Т3
— Оценка признаков инвазии:
Т3: опухоль, прорастающая адвентицию и жировую клетчатку средостения
Т4а: резектабельная опухоль, прорастающая плевру, перикард или диафрагму
Т4b: нерезектабельная опухоль, прорастающая аорту, тело позвонка, трахею
3. Критерий М:
• Наиболее частая локализация метастазов: печень, легкие, кости, надпочечники, брюшина, головной мозг
• КТ с контрастным усилением и ПЭТ/КТ являются наиболее чувствительными методами:
о Почти в 15% случаев по результатам ПЭТ/КТ опухоли присваивают более высокую стадию
е) Список литературы:
1. Hong SJ et al: New TNM Staging System for Esophageal Cancer: What Chest Radiologists Need to Know. Radiographics. 34(6): 1722-40, 2014
Редактор: Искандер Милевски. Дата публикации: 11.2.2019