Ультразвуковое исследование лимфатических узлов при онкологических заболеваниях
Природа наделила наш организм лимфатической системой. Её функции заключаются в противостоянии негативным факторам внешней среды, защите от внешнего воздействия и фильтрации патогенных единиц.
Первичные раковые опухоли лимфатических узлов включают: лимфому Ходжкина, Неходжкинская лимфому и хронический лейкоз. Но, очень часто у пациентов встречается вторичное поражение лимфатических узлов метастазами при любом другом онкологическом заболевании. В связи с этим, специалисты обязательно включают ультразвуковое исследование лимфатических узлов в комплекс обследования больных с онкологическим заболеванием.
Онкологические пациенты могут проводить обследование лимфатических узлов на предмет воспаления или болезненности самостоятельно. Они расположены поверхностно и доступны к пальпации: на шее, на ключице, в подмышечной впадине и в паху.
При осмотре стоит обратить особое внимание на:
Если при обследовании выявляются настораживающие симптомы, то стоит запланировать визит ко врачу. После осмотра, он отправит больного на ультразвуковое исследование, которое позволит исключить или подтвердить наличие злокачественного процесса в лимфатических узлах. Поражение лимфатических узлов при онкологических заболеваниях имеет определенные ультразвуковые признаки.
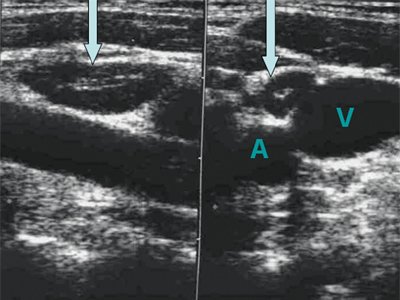
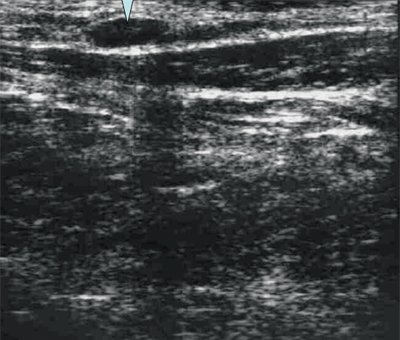
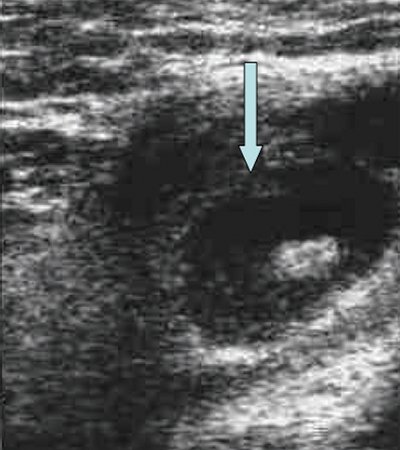
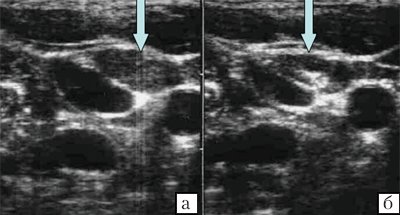
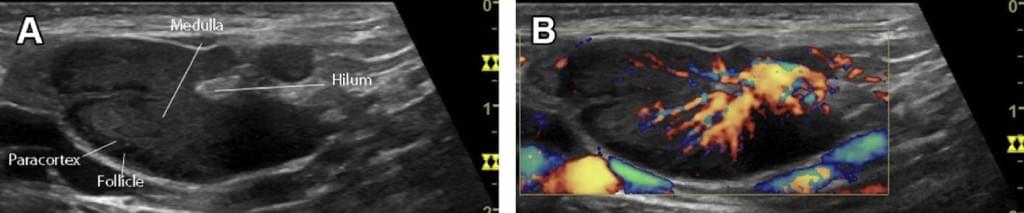
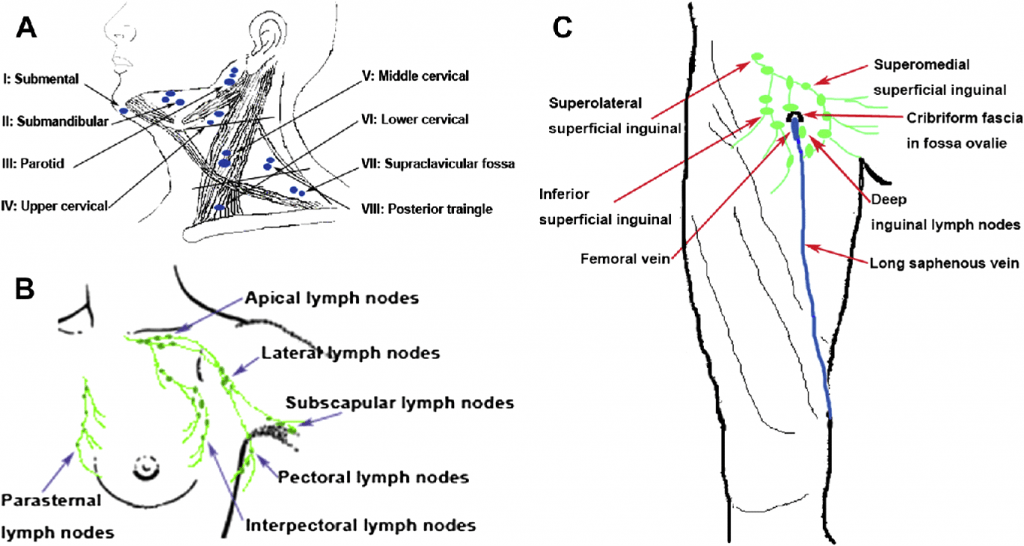
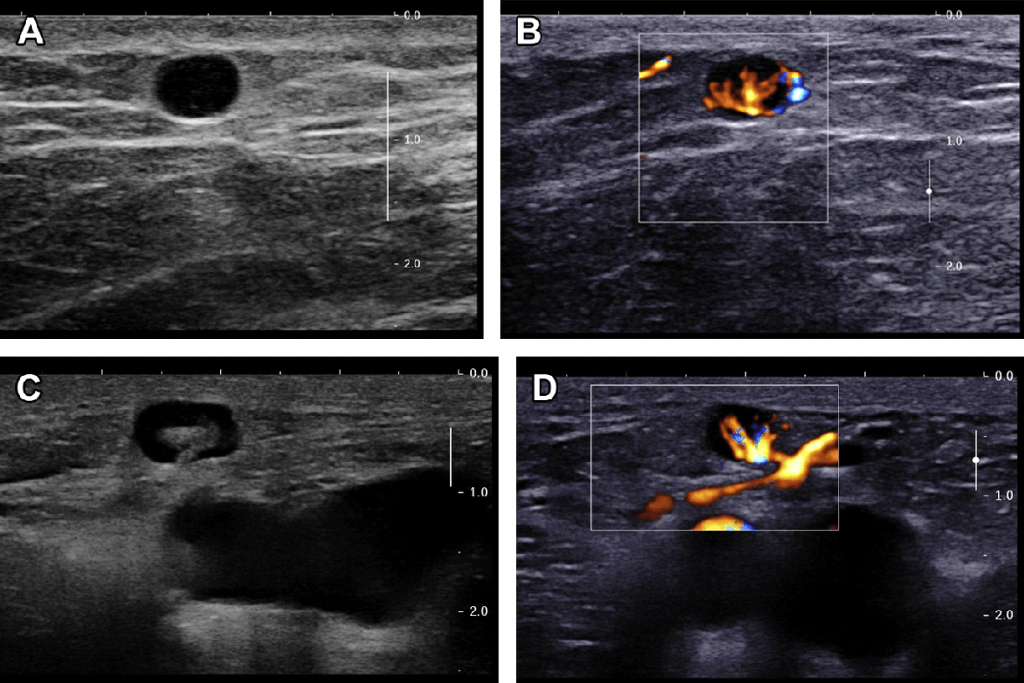
Нормальный лимфатический узел имеет овальную форму с преобладанием длины над шириной, чёткие, ровные контуры с дифференцированными структурными элементами (рис.1).
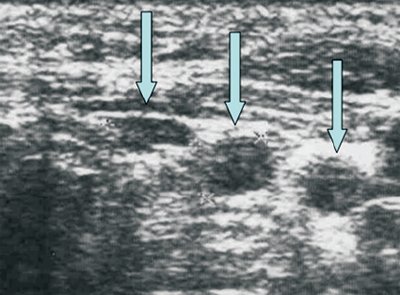
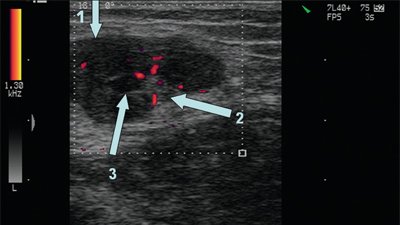
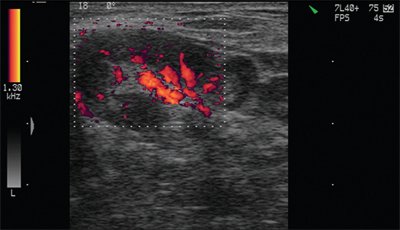
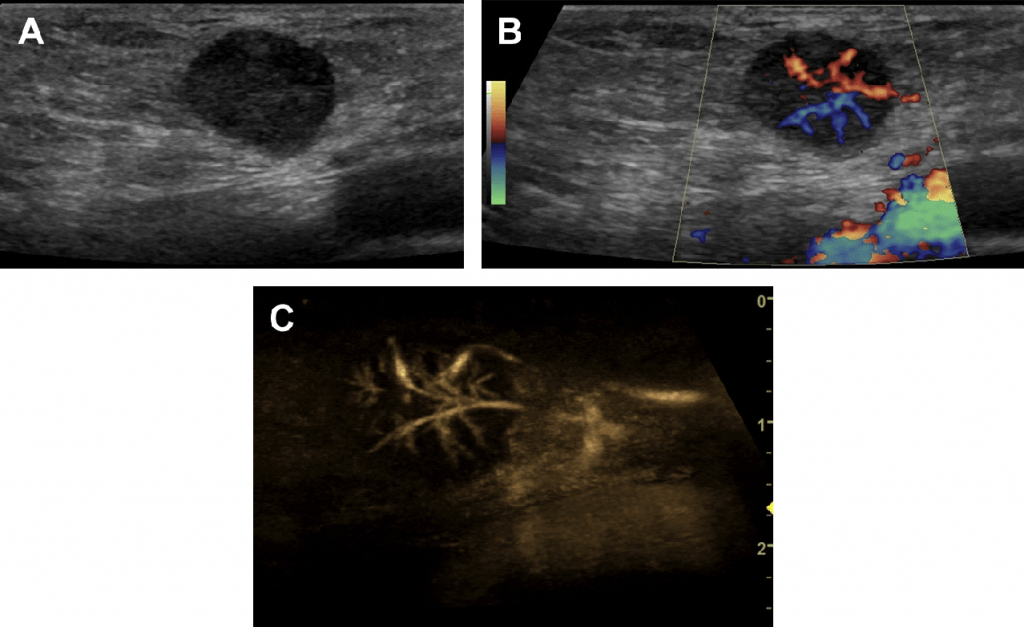
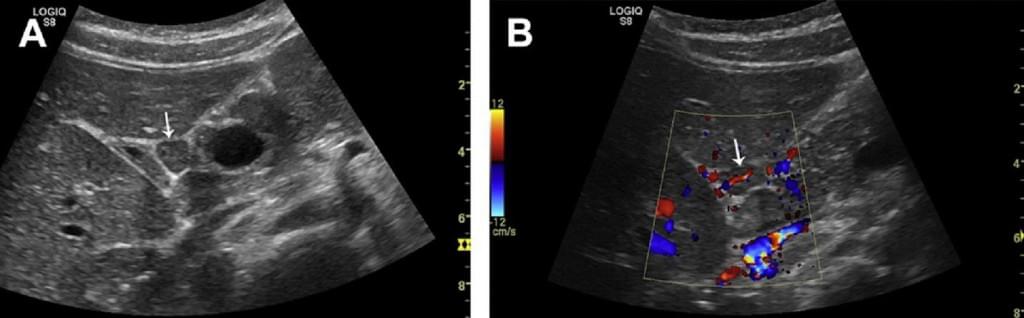
При раковой опухоли лимфатической системы чаще всего бывает поражен не один, а группа лимфоузлов в нескольких областях. Они увеличиваются в размерах и визуализируются на экране в виде новообразования из слившихся лимфоузлов между собой или с близлежащими тканями. Контуры лимфоузлов чаще остаются четкими. Отмечается разрастание дополнительных кровеносных сосудов (рис.2)
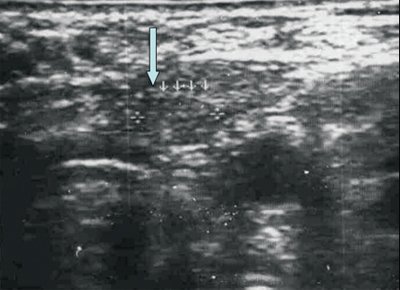
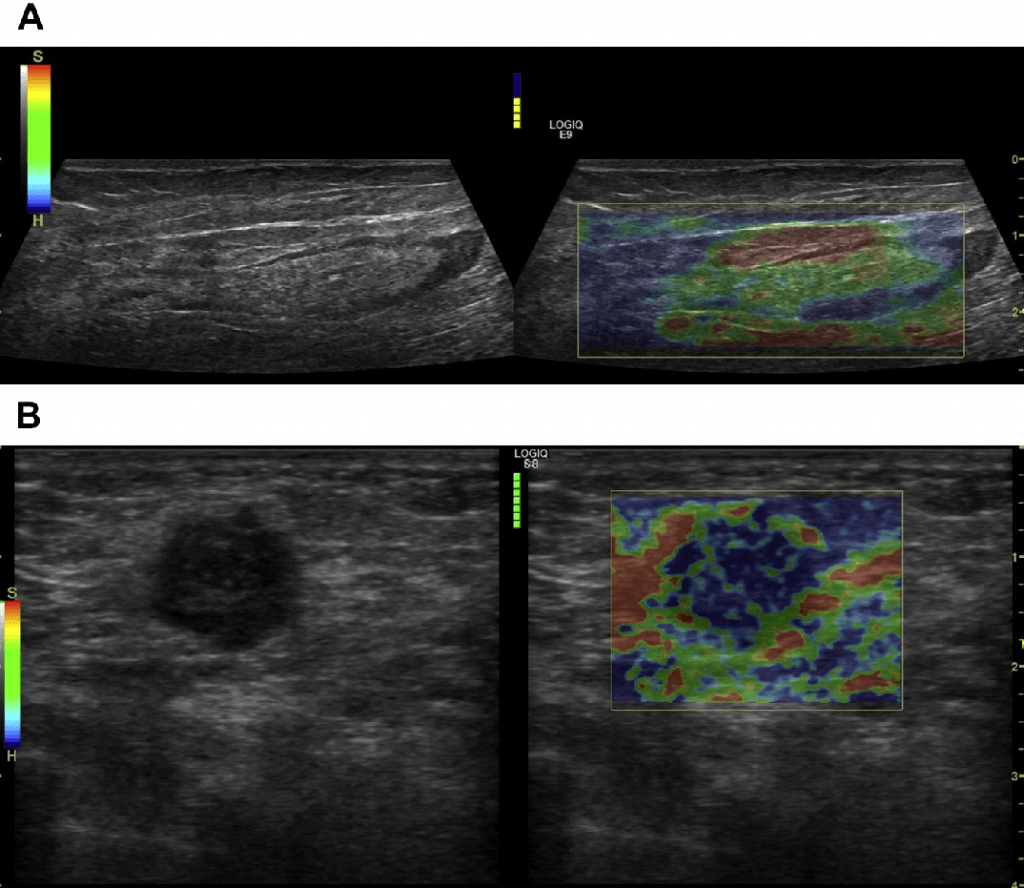
Вторичное поражение (метастазы) лимфатических узлов характеризуется изменением формы на округлую с размытыми контурами (рис. 3). 
Все полученные результаты исследований обсуждаются с врачами клинических подразделений.
Ультразвуковое исследование лимфатических узлов
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Оценка состояния зон регионарного лимфооттока при обследовании онкологических больных имеет решающее значение в определении лечебной тактики и прогнозе течения заболевания. Знание путей лимфооттока позволяет вести целенаправленный поиск метастатически измененных лимфатических узлов у больных со злокачественными новообразованиями. Уточнение локализации и количества выявленных измененных лимфатических узлов дает возможность уточнить стадию опухолевого процесса.
Выявление лимфатических узлов при физикальном осмотре не всегда возможно. Так, по данным R. Chandawarkar и S. Shinde [1], J. Verbanck и соавт. [2], чувствительность пальпации в выявлении лимфатических узлов колеблется от 50 до 88%. Глубоко залегающие лимфатические узлы, например, ретромаммарные, интрапекторальные и др., недоступны для клинической оценки при пальпации. Одним из ведущих методов обнаружения патологии лимфатических узлов является ультразвуковое исследование (УЗИ). Точность УЗИ в выявлении лимфатических узлов различна, она во многом зависит от локализации лимфатических узлов, качества аппаратуры, а также опыта исследователя. Специфичность УЗИ в выявлении и дифференциальной диагностике поражения лимфатических узлов составляет от 30 до 100% 5. Число работ, посвященных ультразвуковой диагностике метастатического поражения поверхностных лимфатических узлов, увеличивается [7, 8].
Периферические лимфатические узлы исследуют линейными датчиками с рабочей частотой 5-12 МГц, линейные и конвексные датчики с рабочей частотой 3-5 МГц можно использовать для осмотра больших периферических конгломератов.
Исследование регионарных чаще проводят на стороне поражения, иногда и на контралатеральной стороне, а при лимфогранулематозе, неходжкинских лимфомах, лейкозах и др. УЗИ необходимо проводить с учетом возможного поражения разных групп лимфатических узлов.
При проведении УЗИ следует определить локализацию лимфатических узлов, их число, форму, размер и структуру.
В норме лимфатические узлы представляют собой образования бобовидной, овальной или лентовидной формы и располагаются группами, чаще по несколько узлов.
Размеры лимфатических узлов зависят от возраста обследуемого, особенностей конституции и др. У клинически здоровых людей можно обнаружить лимфатические узлы, длина которых достигает 3,5 см. Существует разница в величине и форме лимфатических узлов разных регионарных групп и лимфатических узлов, расположенных в разных областях у одного и того же индивидуума.
Форма лимфатических узлов в значительной мере зависит от их топографоанатомических отношений с прилежащими органами, обычно она несколько продолговатая и сплюснутая, немного выпуклая с одной стороны и с небольшой впадиной с другой, напоминает фасоль. Иногда форма лимфатического узла может быть округлой. В пожилом и старческом возрасте нередко встречаются лентовидные формы лимфатических узлов, которые можно рассматривать как результат слияния более мелких узлов. На участках, ограниченных фасциями (например, в затылочной области), узлы более вытянуты в длину, чем те, которые располагаются в рыхлой клетчатке (например, подмышечные) (рис. 1, 2).
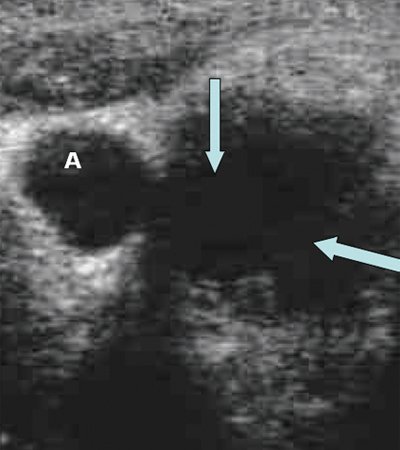
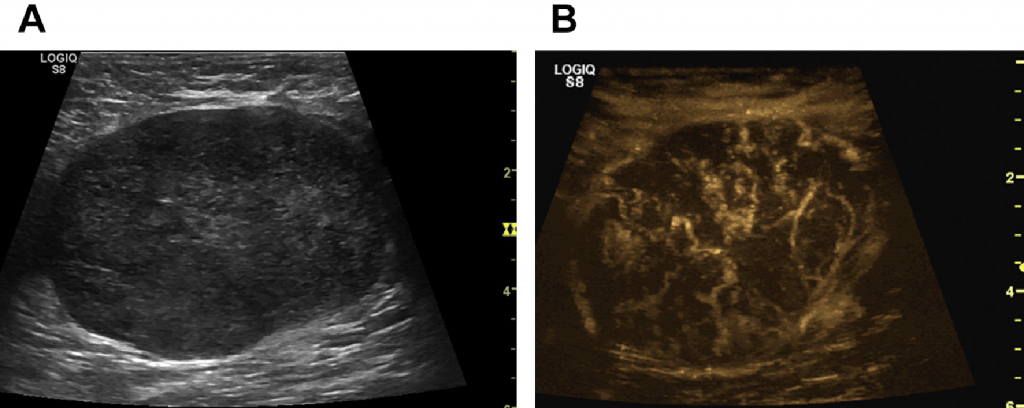
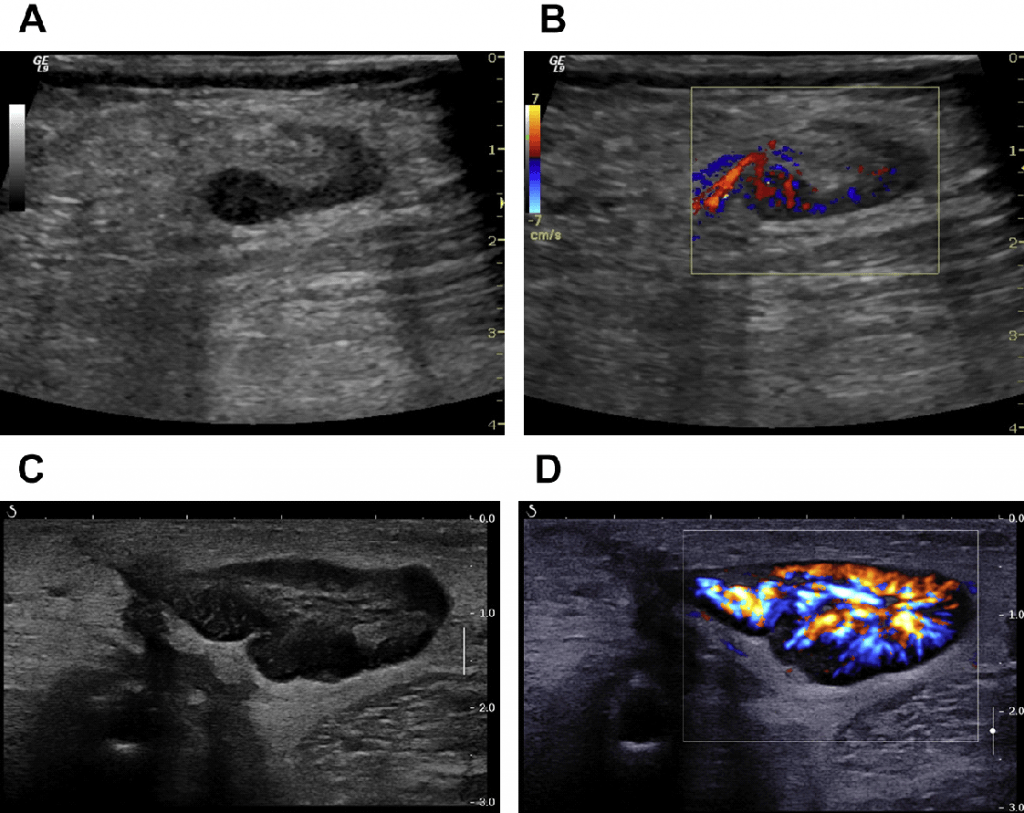
Эхогенность лимфатических узлов оценивают по отношению к окружающим тканям (чаще клетчатке) и описывают как высокую, среднюю и низкую (гипер- или гипоэхогенные, изо- или анэхогенные лимфатические узлы) (рис. 3, 4).
Рис. 3. Метастазы в лимфатические узлы (LN) шеи (Ln. Рretrachealis и Lnn. laterotracheales sinistri). Гипоэхогенные округлые гомогенные лимфатические узлы.
Рис. 4. Состояние после тиреоидэктомии. Изоэхогенный лимфатический узел претрахеальный (слева).
Паренхима лимфатического узла подразделяется на корковое вещество, расположенное ближе к капсуле, и медуллярную (мозговую) часть, занимающую центральные отделы узла, находящиеся ближе к воротам органа. Соотношение коркового и мозгового вещества варьирует в зависимости от локализации лимфатических узлов.
Структура лимфатических узлов изменяется в зависимости от этапности их расположения. Так, при оценке структуры лимфатических узлов шеи, расположенных рядом с органом, видно, что наиболее близко расположенные к органу лимфатические узлы (непостоянно присутствующие) имеют относительно небольшие размеры, округлую или веретенообразную форму, в них в меньшей степени выражено корковое вещество. В лимфатических узлах, расположенных дальше от органа, корковое вещество развито лучше.
Под взаимоотношением лимфатического узла с окружающими тканями понимается взаиморасположение узла и окружающих тканей: отсутствие связи или сохранение капсулы лимфатического узла и наличие прослойки клетчатки (или соединительной ткани) между лимфатическим узлом и другими структурами; соприкосновение или прилегание к органу (сосуду и др.) без нарушения его целости; вовлечение в опухолевый процесс.
У лиц пожилого возраста выявляют редукцию и склерозирование лимфатических узлов, некоторые из них срастаются между собой (у пожилых чаще определяются крупные лимфатические узлы). При этом наблюдается замещение больших участков узла жировой тканью. Жировая инфильтрация в старческом возрасте разрушает капсулу узла. Проросшие жиром лимфатические узлы (чаще периферические) выглядят как округлые и овальные структуры с гиперэхогенной гетерогенной (иногда сетчатой) центральной частью и относительно тонким гипоэхогенным ободком. Капсула узла может быть видна фрагментарно.
Локализация лимфатического узла описывается по отношению к анатомической области, сосудисто- нервному пучку либо к органу, рядом с которым находится выявленный лимфатический узел (в средней трети шеи, кнаружи от сосудисто-нервного пучка).
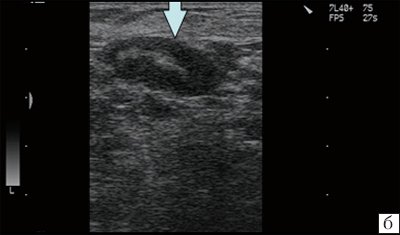
Для удобства диагностики банальные (неспецифические) лимфадениты дифференцируют следующим образом:
Рис. 6. Острый лимфаденит (лимфатический узел в средней трети шеи слева кнаружи от сосудистого пучка у больного с тромбозом яремной вены). Капсула четко не дифференцируется.
Реактивные изменения, возникающие в ответ на различные патологические процессы в организме (воспалительный процесс, проведение вакцинации и др.), способствуют увеличению лимфатического узла, напряжению его капсулы, усилению сосудистого рисунка, расширению корковой и околокорковой зон, отеку и разволокнению капсулы, расширению синусов, в лимфатическом узле могут встречаться единичные анэхогенные «кистозные » структуры, в дальнейшем может происходить абсцедирование. Следует учитывать, что изменения в лимфатических узлах, расположенных рядом с опухолью, могут выражаться в неспецифической реакции воспалительного характера (рис. 8).
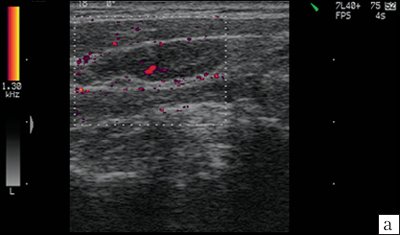
а, б) Увеличение лимфатического узла, утолщение гипоэхогенной периферической части, утолщение капсулы (показано стрелкой).
По мнению M. Choi и соавт. [9], сосуды в воспаленном расширены в сравнении с сосудами метастатически измененного лимфатического узла, которые, напротив, могут быть сдавлены клетками опухоли.
В нормальных и реактивно измененных при воспалении лимфатических узлов видимые сосуды чаще расположены в области ворот лимфатических узлов или не определяются вовсе. В крупном гиперплазированном лимфатическом узле сосудистый рисунок в периферических отделах упорядочен, сосуды (артерии) определяются вдоль капсулы и радиально от ворот к периферии.
При гиперплазии в случае положительного эффекта лечения лимфатических узлов становятся менее контрастными, размеры их уменьшаются. При хроническом лимфадените часто отмечается утолщение капсулы, спаяние ее с окружающими тканями.
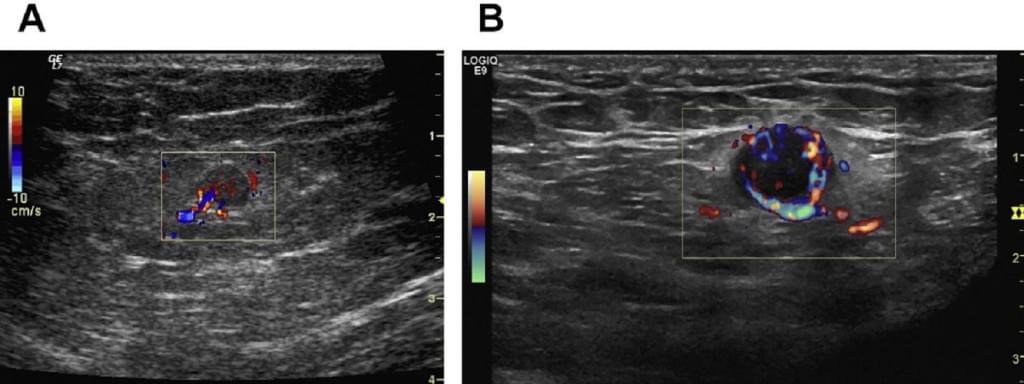
О метастатическом поражении при больших размерах узлов, их неправильной форме, неровных или нечетких контурах уверенно можно говорить при наличии анэхогенных участков в узлах, выявлении конгломератов лимфатических узлов (рис. 9, 10).
а) Метастаз в лимфатический узел.
б) Гиперплазированный лимфатический узел (сохраняется центральная гиперэхогенная структура).
Рис. 10. Сосудистый рисунок периферического гиперплазированного лимфатического узла (подострый лимфаденит).
При метастатическом поражении лимфатического узла происходит изменение его формы, размеров, эхогенности и структуры. Описанный феномен лежит в основе использования УЗИ для диагностики метастатического поражения лимфатических узлов.
P. Vassallo и соавт. (1993) показали, что опухолевая инфильтрация приводит к изменению формы лимфатического узла (отношение поперечного и продольного размеров или длинной и короткой осей лимфатического узла менее 1,5): он становится округлым, гипо- или анэхогенным, видно расширение кортикального слоя. Таким образом, чем ближе форма лимфатического узла к округлой, тем больше вероятность опухолевого поражения лимфатического узла. Капсула узла при инфильтрации и прорастании в окружающие ткани четко не определяется, контур становится размытым.
Известно, что при метастатическом поражении лимфатических узлов в них увеличивается содержание жидкости. При проведении УЗИ отмечают стирание рисунка лимфатического узла уже на начальном этапе (замещение клетками опухоли) 10. Капсула лимфатического узла дифференцируется, но при прорастании за пределы капсулы контур узла становится размытым. При инфильтрации капсулы, в дальнейшем (прорастании окружающих тканей) распространении за пределы лимфатического узла и срастании нескольких узлов отмечается образование конгломератов.
Таким образом, изображение структуры метастатически пораженных лимфатических узлов может быть: гипоэхогенной вплоть до анэхогенной, гиперэхогенной гетерогенной (полиморфной неоднородной) за счет чередования гипер- и гипоэхогенных участков и с наличием локальных гипоэхогенных участков на фоне неизмененной или гиперплазированной структуры лимфатических узлов.
При злокачественных процессах в лимфатических узлах наиболее часто отсутствует гиперэхогенная центральная часть или отмечается ее истончение, что соответствует диффузному или тотальному замещению центральных отделов опухолевой тканью. В некоторых случаях при метастатическом поражении только центральной части лимфатического узла он может выглядеть неизмененным, так как происходит имитация изображения ворот опухолевой тканью (чаще встречается при высокодифференцированном плоскоклеточном раке или других формах рака, которые сопровождаются коагуляционным некрозом, в случае ишемической дегенерации). Иногда можно наблюдать лимфатический узел в виде полностью гиперэхогенного образования. Хотя последнее более характерно для жировой инфильтрации, в этих случаях все же нельзя полностью исключать опухолевый генез изменений.
Структура лимфатического узла при замещении опухолевой тканью чаще гетерогенная или гипоэхогенная. Встречаются анэхогенные лимфатические узлы (например, при меланоме) или изо- и гиперэхогенные (при папиллярном раке). Иногда могут визуализироваться гиперэхогенные включения (кальцинаты) в метастатически измененном лимфатическом узле, может наблюдаться также внутриузловой некроз с характерной гетерогенной ультразвуковой картиной.
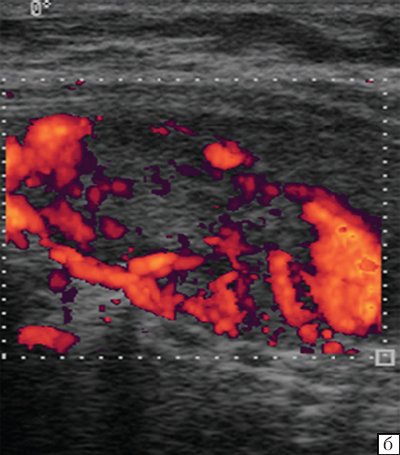
В метастатически измененных лимфатических узлах отмечается диффузное усиление васкуляризации с широким диапазоном скоростей и атипичным сосудистым рисунком (хаотично расположенные сосуды с наличием артериовенозных шунтов). По данным спектрального анализа, имеются низкие значения индекса резистентности при одновременной высокой диастолической составляющей.
Экстракапсулярный рост метастазов в лимфатических узлах часто приводит к объединению нескольких пораженных лимфатических узлах в бесформенный конгломерат и вовлечению в опухолевый процесс окружающих тканей. Признаком инфильтративного роста за пределы капсулы узла является нечеткость его контуров. Следует также определять вовлечение в опухолевый конгломерат прилежащих органов и структур, описывать характер этого вовлечения.
По данным T. Arita и соавт. (1993), УЗИ эффективно и при оценке изменений лимфатических узлов в динамике.
Оценивая состояние лимфатических узлов, следует помнить, что наличие измененного лимфатического узла может свидетельствовать как о гиперплазии узла, так и о метастатическом его поражении, однако при множественном опухолевом поражении метастазы могут принадлежать разным опухолям. Так, Н.И. Богданская (1978) описала случай одновременного поражения шейного лимфатического узла метастазами рака щитовидной железы и лимфосаркомы (рис. 11).
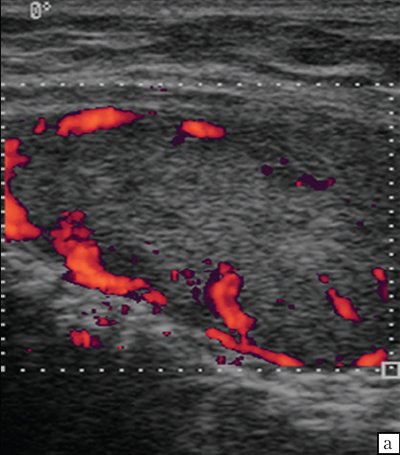
Рис. 11. ЛГМ. Кровоток в лимфатических узлах шеи.
Достаточно характерная ультразвуковая картина лимфатических узлов наблюдается при лимфогранулематозе. При этом в большинстве случаев видно несколько увеличенных лимфатических узлов (одна или несколько групп лимфатических узлов). Узел имеет овальную или округлую форму, четко видимую капсулу, гомогенную, чаще слабо гипоэхогенную структуру. Группа увеличенных лимфатических узлов («пачка») представлена четко отграниченными, не прорастающими капсулу и не сливающимися между собой лимфатические узлы (как при метастатическом поражении, в виде конгломерата) и может локализоваться в какой-либо одной области (например, надключично справа или слева) или в нескольких областях (увеличенные лимфатические узлы средостения, надключичные и в нижней трети шеи с одной или обеих сторон и др.).
Литература
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
УЛЬТРАСОНОГРАФИЯ В ДИАГНОСТИКЕ ЗАБОЛЕВАНИЙ ЛИМФАТИЧЕСКИХ УЗЛОВ
Лимфатическая система состоит из сети взаимосвязанных лимфатических капилляров собирающих лимфу из интерстиция. Сонография стала методом выбора у пациентов с воспалительными или злокачественными заболеваниями для оценки как периферических, так и брюшных ЛУ.
Ханс-Петер Вескотт, MDA, Саншань Инь, MDB
ОСНОВНЫЕ ПОЛОЖЕНИЯ
● Лимфатическая система состоит из сети взаимосвязанных лимфатических капилляров собирающих лимфу из интерстиция. Лимфа может содержать антигены, входящие в лимфоузел (ЛУ); в тоже время ЛУ принимают и фильтруют лимфу на своем пути через лимфатическую сеть.
● Сонография стала методом выбора у пациентов с воспалительными или злокачественными заболеваниями для оценки как периферических, так и брюшных ЛУ. Сонографическое исследования для характеристики ЛУ включает ряд режимов: B-режим, эластография, цветной и импульсно-волновой допплер, B-поток и ультразвуковое исследование с контрастным усилением (УЗКУ).
● Чувствительность для обнаружения метастазов региональных ЛУ на B-режиме зависит от первичной опухоли, размера и эхогенности, но ограничена мизерными размерами опухолевых инфильтратов. Кроме серой шкалы, оценка кровоснабжения и перфузии имеет большое значение для характеристики ЛУ и разграничения нормальных от подозрительных ЛУ. Также внимательно выбирайте стационарный/портативный ультразвуковой сканер.
● Типичный реактивный ЛУ имеет овальную форму с равномерной толщиной, с сохраненной корой и правильной ангиоархитектоникой.
● ЛУ-метастазы – в основном круглые и гипоэхогенные (вплоть до анэгохенных “киста”); эхогенные ворота отсутствуют, с хаотичной ангиоархитектоникой.
● Наличие доминантной периферической васкуляризации в ЛУ очень подозрительно на злокачественность.
● В настоящее время нет единых критериев серошкального или цветного допплеровского УЗИ, которые позволяли бы надежно дифференцировать реактивное увеличение ЛУ от неходжкинской лимфомы.
● Есть существенные совпадения ультразвуковых особенностей, особенно между воспалительным изменениями в ЛУ и неходжкинской лимфомой.
● Биопсия под УЗИ контролем в большинстве случаев эффективна в определении характеристик ЛУ.
● Использование контрастных веществ в большинстве случаев наиболее эффективно в обнаружении тканевой перфузии, тем самым оценивая влияния на ЛУ химио- или лучевой терапии.
ЛИМФАТИЧЕСКАЯ СИСТЕМА
Лимфатическая система состоит из сети множества связанных лимфатических канальцев, собирающих лимфу из интерстиция с помощью слепозаканчивающихся лимфокапилляров, а затем выносящих её на следующий региональный уровень лимфатических узлов (ЛУ).
Около 2 л лимфатической жидкости производится в течение 24 часов. Размер этих крошечных трубок позволяет только небольшим молекулам и частицам (в том числе антигенам) пройти эту сеть. Лимфатические сосуды имеют клапанную систему, которая позволяет лимфе течь только в одном направлении, предотвращая внутрипросветный ток жидкости обратно.
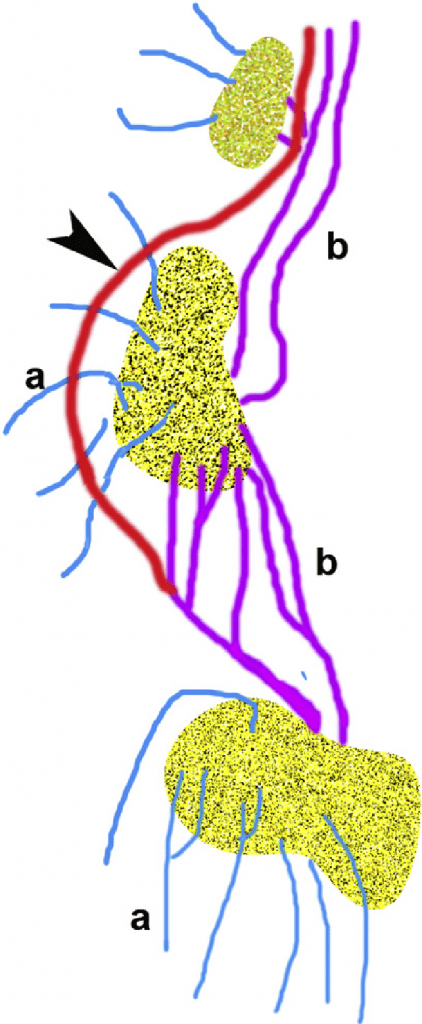
В зависимости от размера ЛУ, лимфа входит в ЛУ одним или несколькими афферентными лимфатическими сосудами и проходит через ретикулярную сеть, фильтруется и анализируется на своем пути через ЛУ. Очищенная лимфа дренируется эфферентными лимфатическими сосудами и поступает в системный кровоток через грудной проток в левую и правую подключичную вены. Эфферентные лимфатические сосуды могут также функционировать, как афферентные лимфатические сосуды, если снова впадают в следующий ЛУ для фильтрации. Некоторые лимфатические сосуды могут обойти первый (сторожевой ЛУ) или вторичный ЛУ и войти в следующий, или один из следующих ЛУ (Рис. 1).
Рис. 1. Схема цепи ЛУ (а – афферентный сосуд, b – эфферентный сосуд). Стрелка указывает на обходной эфферентный лимфососуд, дренирующийся в ЛУ 2-го порядка.
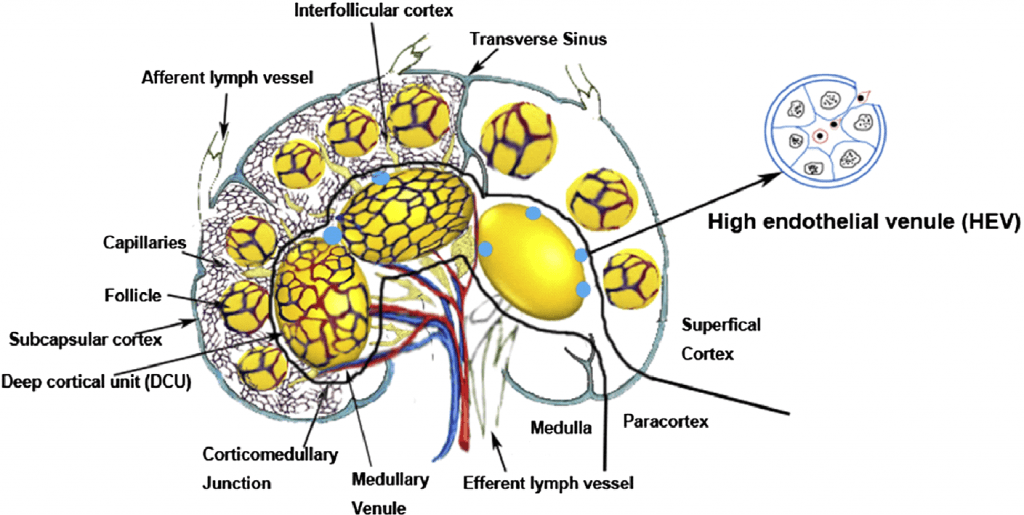
Лимфатические узлы имеют капсулу из плотной соединительной ткани. Каждый ЛУ состоит из 3 частей. Субкапсулярная кора состоит из первичных и вторичных фолликулов, которые окружены и отделены друг от друга интерфолликулярной корой. Вторичные фолликулы развиваются, когда они сталкиваются с антигенами. Лимфа может содержать антигены входящие в ЛУ через афферентные лимфатические сосуды, в то время как большинство лимфоцитов входят в ЛУ через кровеносные сосуды. B-лимфоциты находятся в фолликулах в поверхностной коре, где они взаимодействуют с фолликулярными дендроцитами. Паракортикальный слой состоит из глубоких кортикальных единиц (ГКЕ), где находятся Т-лимфоциты и взаимодействуют с дендроцитами (Рис. 2). При контакте с антигенами через специализированные венулы, а именно венулы с высоким эндотелием (ВВЭ), сеть, состоящая из ВВЭ открывается и позволяет лимфоцитам мигрировать в интерстиций чтобы встретиться со специфическим антигеном. ВВЭ являются специализированными посткапиллярными венозными сосудами с толстыми эндотелиальными клетками, в отличие от обычных, с тонкими эндотелиальными клетками, которые находятся в обычных венулах.
ВВЭ позволяют обычным лимфоцитам двигаться туда и обратно между ЛУ и сосудистой системой. В отличие от эндотелиальных клеток других сосудов, эндотелиальные клетки ВВЭ имеют толстый эндотелий, отличающийся от плоской морфологии эндотелиальных клеток, выстилающих другие сосуды и поэтому называемые высокими эндотелиальными клетками из-за их толщины. Лимфоциты, которые не вовлечены в этот процесс, покидают ЛУ через эфферентные лимфатические сосуды. Мозговое вещество с медуллярными тяжами находится в центре ЛУ. Лимфоузлы забирают и фильтруют лимфу через сеть ЛУ. Эта сеть предоставляет лимфоциты, антиген-представляющие клетки и макрофаги для взаимодействия с иммунокомпетентными клетками. Питающие и дренирующие сосуды входят в ворота ЛУ и их ветви произвольно достигают фолликулов (Рис. 3). Некоторые лимфоузлы кровоснабжаются добавочными артериями и венами, входящие в ЛУ вне его ворот.
В противоположность ЛУ, лимфатические узелки не имеют капсулы; они также известны как слизистоассоциированная лимфатическая ткань (САЛТ) и чаще всего встречаются в верхних отделах желудочно-кишечного тракта (ЖКТ). Часть САЛТ состоит из Пейеровых бляшек подвздошной кишки. Желудочно-кишечный тракт является самым частым экстранодальным местом неходжкинской лимфомы (НХЛ), составляя только 5% НХЛ.
УЛЬТРАСОНОГРАФИЯ РЕЖИМЫ ИССЛЕДОВАНИЯ
Сонографическая оценка ЛУ включает: количество и размер ЛУ, форму, эхогенность (включая микрокальцификацию и кистозные изменения), структуру в B-режиме, край, упругость, сосудистые особенности и оценку болезненности лимфоузлов. Чтобы оценить эти различные морфологические и перфузионные особенности доступно несколько эхографических режимов. В-режим, эластография, цветовая и импульсно-волновая (ИВ) допплерография, В-поток, ультразвуковое исследование с контрастным усилением (УЗКУ) и биопсия под ультразвуковым контролем – важные инструменты в диагностике ЛУ, если вы решили купить стационарный аппарат УЗИ. B-режим является основным сонографическим исследованием для обнаружения, характеристики и определения размеров и локализации ЛУ.
Рис. 2. Лимфоидные дольки, функциональный блок из ЛУ. Внешняя зона состоит из фолликулов, за ней паракортикальное и мозговое вещество. Лимфа проходит через ретикулярную сеть, где иммунокомпетентные клетки взаимодействуют с антигенами. Высокие эндотелиальные венулы являются посткапиллярными венулами с кубическими эндотелиальными клетками, которые позволяют лимфоцитам мигрировать в паренхиму лимфатических узлов из кровеносных сосудов.
По возможности должны применяться высокочастотные линейные датчики. Для визуализации внутриорганных сосудов должен быть выбран наиболее чувствительный метод с самой низкой вероятностью артефактов. Цветной допплер и методы ИВ допплера используются с целью демонстрации сосудов ЛУ, ИВ допплер дает информацию о скорости и отношение скорости, такие как индекс резистивности (ИР) и индекс пульсации (ИП), которые легко могут быть вычислены. B-поток является техникой без эффекта Допплера, которая способна отображать картинку почти без артефактов, гораздо меньше зависит от угла атаки и не нуждается в цветном мониторе, так как информация о потоке отражается на всем изображении.
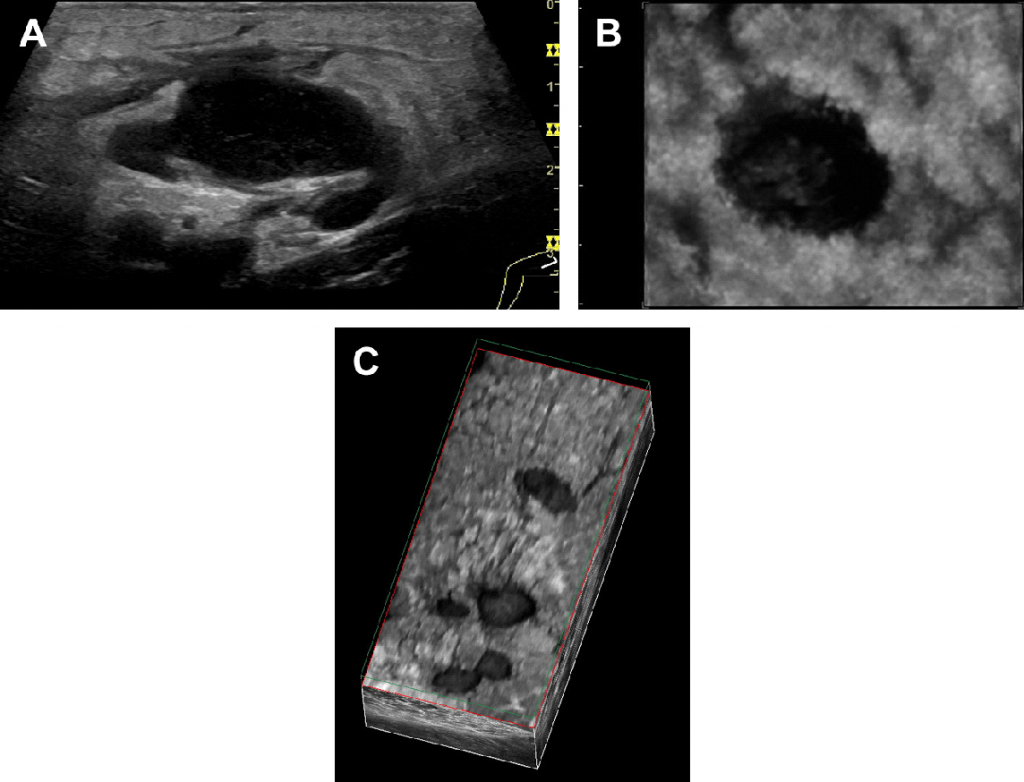
Следовательно, В-поток является хорошим методом визуализации строения ЛУ, хотя и является ограниченным, потому что для исследования направление потока необходима дополнительно информация эффекта Допплера (Рис. 4). Кроме того, 3-х мерное изображение помогает лучше визуализировать прилегающие к ЛУ ткани или оценить рубцы после лимфодиссекции.
Как при пальцевой пальпации, плотность подкожных образований (и их болезненность) оценивается с помощью эластографии, что позволяет продемонстрировать плотность ЛУ и отдифференцировать твердые и мягкие области ЛУ. Предлагаются два разных технических решения. Компрессионная эластография использует внешнее давление датчика, чтобы сжать ткань и отразить смещение рассеивания на цветной карте между различными оттенками красного и синего (Рис. 5). Сдвиговолновая эластография использует короткие импульсы высокой интенсивности и изображает деформацию тканей перпендикулярно к направлению распространение звуковой волны.
Контрастные вещества (КВ) являются наиболее чувствительными для обнаружения перфузии ЛУ с высоким пространственным разрешением, но при этом требуется специализированное программное обеспечение. Оценка движения КВ и направления его накопления является важными критерием в характеристике ЛУ. Из-за того, что в редких случаях могут возникать побочные реакции, показания для использования КВ должны быть тщательно взвешены (КВ для исследования ЛУ доступны только для недокументированного использования).
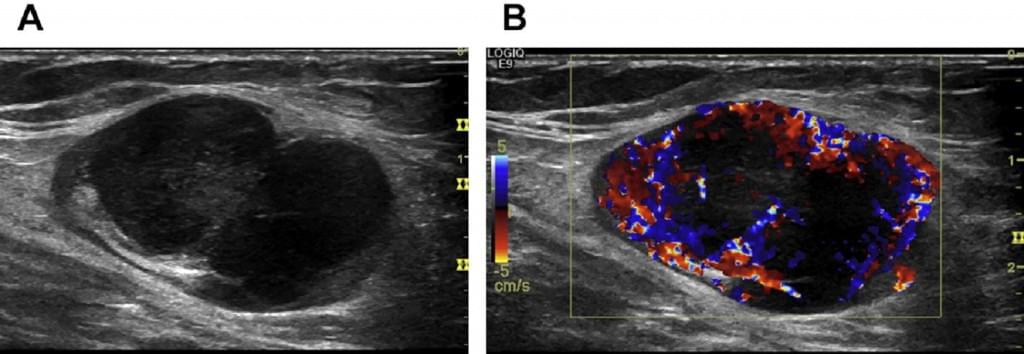
Рис. 3. (А, В) Реактивный паховый ЛУ у пациента с атопическим дерматитом. (A) B-режим показывает корковые эхонегативные фолликулы, окруженные паракортексом, центральным мозговым слоем и эхогенными воротами. Есть подозрение, что ЛУ у этих пациентов могут иметь признаки плазмоклеточного лимфаденита. (B) Двунаправленный цветной энергетический Допплер подтверждает насыщенную васкуляризацию, проходящую прямо через мозговой слой. (Данные: Мюллер К.М. Плазмоклеточный лимфаденит при нейродермите).
Рис. 4. (А-C). Реактивный ЛУ в правой паховой области (мононуклеоз). (A) B-режим. (B) Энергетический Допплер. (С) B-поток. На цветном допплеровском изображении показан центральный сосудистый пучок с правильным ветвлением артерий и отсутствием интранодальных вен. B-поток показывает дополнительные крошечные периферические сосуды.
Рис. 5. (А) Компрессионная эластография реактивного ЛУ, демонстрирующая то, что кора плотнее, чем ворота. (В) ЛУ метастазы в левой подмышечной впадине (меланома). Плотная ткань отображается голубым, мягкая ткань – красного цвета.
ОБНАРУЖЕНИЕ ЛИМФОУЗЛОВ
Считается, что ультразвуковое исследование (УЗИ) превосходит пальпацию в выявлении и описании подкожных ЛУ. При оценке периферических ЛУ, УЗИ стало методом исследования первой линии у пациентов с воспалительными или злокачественными заболеваниями. Частота выявления и характеристика брюшных ЛУ зависит от условий сканирования, оборудования и, не в последнюю очередь, навыка и знаний оператора.
Предполагается, что у человека существует, по крайней мере, 1000 ЛУ. Крошечные лимфоузлы (меньше чем 2 мм) не отличаются от окружающих тканей и их акустических свойств и, следовательно, не могут быть обнаружены. Сонография направлена на выявление и определение характеристик всех заболеваний ЛУ (доброкачественных и злокачественных). У пациентов с известным заболеванием целью визуализации являются: стадирование, оценка ответа на терапию и идентификация новых ЛУ, или рецидива заболевания, или осложнений терапии. Лимфатические сосуды и узлы следуют за ходом сосудов; они могут располагаться в разных частях тела, таких как шея, подмышки, пах или живот. При использовании высокочастотного линейного датчика, поверхностные ЛУ от 2 до 3 мм могут быть идентифицированы, когда они находятся в окружении жировой ткани. ЛУ-метастазы от 0,2 до 2 мм рассматриваются как микрометастазы, а менее 0,2 мм, как субмикрометастазы. Они чаще всего находятся патологом в сторожевых ЛУ. Эти крошечные метастазы не могут быть обнаружены каким-либо сонографическим режимом.
Для анатомических областей, в которых чрескожная сонография невозможна (средостение или области ворот легких), может быть выполнена эндоскопическая сонография, но компьютерная томография (КТ) является методом выбора. То же самое для пациентов с неблагоприятным строением брюшной стенки. В зависимости от расположения, эндосонография является высоконадежным инструментом для обнаружения и характеристики медиастинальных и параэзофагеальных ЛУ, или ЛУ в воротах печени, или парапанкреатического пространства. Возможность выполнения тонкоигольной аспирационной пункции является еще одним важным преимуществом.
Лимфатические сосуды и их узлы следуют по направлению сосудов. На шее зоны расположения ЛУ могут быть разделены на 8 областей (Рис. 6), разделенных мышцами, трахеей и костями.
Метастазы рака молочной железы распространяются в основном в подмышечные ЛУ, подключичную и внутреннюю грудную области (Рис. 6В). Подмышечная область может быть сложной задачей из-за неблагоприятных условий сканирования у худых пациентов или после лимфодиссекции.
Рис. 6. ЛУ шеи (А), подмышечной области (В), и паховой области (С).
Обзорное исследования рака щитовидной железы проведенное Mulla et al. сообщает о низкой чувствительности метода для обнаружения ЛУ-метастазов, до 27% для сонографии и КТ по сравнению с гистологией.
В паху поверхностные лимфоузлы можно найти супрамедиально, латерально и ниже паховой связки. Медиальнее паховых сосудов, встречаются глубокие ЛУ (см. рис. 6C). Наивысший ЛУ на ноге находится в проксимальной части бедренного канала вблизи паховой связки и медиальнее бедренной вены, или может быть первым узлом в области таза (узел Клоке). Эта область также должна быть исследована очень тщательно. Если этот ЛУ увеличен, его иногда можно ошибочно принять за бедренную грыжу.
Важно не только обнаружить ЛУ, но и определить очаговые изменения в коре ЛУ (Рис.7). Поэтому обнаружение – это уже часть характеристики ЛУ.
Для точного определения стадии, прогноза и оптимальных терапевтических возможностей, крайне необходимо отличить нормальный от злокачественного ЛУ. Кроме исследования в серой шкале, васкуляризация и перфузия играют большое значение в характеристике ЛУ, а также для выявления различия между нормальными и злокачественными ЛУ.
ВАСКУЛЯРИЗАЦИЯ И ПЕРФУЗИЯ ЛИМФОУЗЛОВ
Паравазальное скопление жидкости является отличительной чертой воспаления и рака. При воспалении, одновременная экстравазация плазмы происходит для иммунного ответа и поддержки перфузии тканей. В опухолях подобные механизмы работают, но не очень хорошо регулируются (Рис. 8). Поэтому перфузия крови в опухолях неоднородна, а общая или локальная экстравазация плазмы взаимосвязана с перфузией. Острое воспаление характеризуется вазодилятацией, увеличением проницаемости и повышением артериального потока, которые индуцируются различными эндогенными медиаторами. Злокачественные опухоли имеют более высокую плотность сосудов, которая может составлять до 10% от объема опухоли. В большинстве раковых опухолей типичная сосудистая сеть разрушается и, в пределах сосудистой сети несовершенных опухолевых сосудов с хаотичной ангиоархитектоникой, сосудистые веточки выглядят атипично. Опухолевые сосуды часто имеют атриовентрикулярные шунты. Перициты отсутствуют или слабо связаны с опухолевым эндотелием. Опухолевые артерии могут иметь разный диаметр или быть раздвоенными. Поэтому плотность сосудов может отличаться в опухоли или злокачественных ЛУ (смотр. Рис. 8В).
Для характеристики ЛУ, таким образом, обязательным является проведение исследования их сосудов путем применения техники Допплера, B-потока или, при необходимости, УЗИ с контрастными веществами (см рис. 8).
Опухолевые сосуды не имеют мышечного слоя; их стенки характеризуются порами различных размеров. Размер пор варьируют в диапазоне от 200 нм до 1,2 мм в пределах одной опухоли. В зависимости от размера этих пор, жидкость будет просачиваться в интерстиций, тем самым увеличивая внутриопухолевое давление, что приводит к ишемии, которая сама по себе стимулирует неоангиогенез. В то же время существует внутрисосудистое увеличение гематокрита, которое также способствует гипоксии и некрозу центра опухоли.
Рис. 7. (А-F) Различные результаты B-режима региональных корковых поражений. (A) эхонегативных подмышечных ЛУ с кортикальным утолщением у пациента с саркоидозом. (B) Метастазы меланомы в паховые ЛУ. (С) Болезнь Ходжкина паховых ЛУ. (D) Ме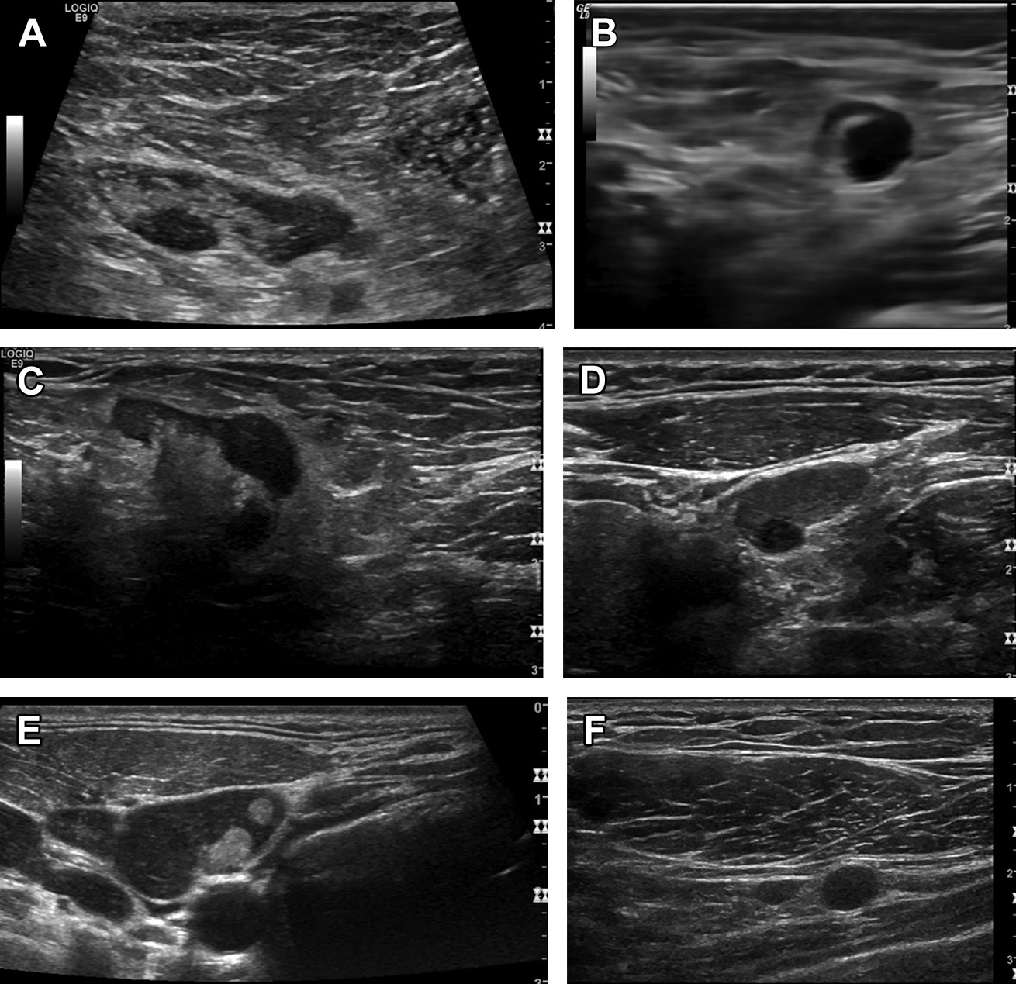
Рис. 8. B-режим (А) и В-поток (B) изображения интранодального распределения сосудистой плотности и архитектоники в ЛУ-метастазах (меланома).
Когда внутринодулярное давление растет, ИР также возрастет. Маленькие венозные сосуды сжимаются и не могут быть обнаружены с помощью цветной допплерографии технически. Только крупные периферические вены ЛУ можно визуализировать. На данном этапе начинает развиваться внутриопухолевая ишемия. При дальнейшем увеличении давления, меньшие, а позже и большие интрамуральные артерии не будут визуализироваться. Ahuja et al. отметил, что периферическая васкуляризация не определяется в нормальном или реактивном ЛУ, а наличие периферической васкуляризации, независимо от того только периферическая или смешанная васкуляризация, очень подозрительно в пользу злокачественности. До тех пор пока орган имеет интактную капсулу, давление будет повышаться. Когда в капсулу врастает опухоль и она разрушается, внутриопухолевое давление в большинстве случаев падает снова, а межклеточная жидкости из ЛУ распределяется в прилегающей жировой ткани (Рис. 9). УЗУК способно демонстрировать опухолевую инфильтрацию в прилегающие ткани рядом с ЛУ если произошла неоваскуляризация (рис. 10).
ИР будет уменьшаться снова и цветной допплер покажет более низкую интранодулярную васкуляризацию. Таким образом, первичная опухоль с несколькими ЛУ-метастазами может иметь различные образцы васкуляризации.
Эти варианты могут быть объяснены не только количеством шунтов и крупных неососудов, это также результат различия в интранодулярном давлении, как результат различной внутриопухолевой перфузии. Известно, что по сравнению с реактивными ЛУ, метастатические узлы имеют более высокий ИР и ИП.
В воспалительных ЛУ значительно меньше вариантов перфузии, в которых, вследствие местного отека развивается ишемия, что может привести к абсцессу и некрозу.
Полемика о ценности ИР и ИП для дифференциации доброкачественных и злокачественных узлов, вероятно, может быть решена с помощью изучения влияния интранодулярного давления на резистивные показатели, которые могут изменяться даже в единичном злокачественном ЛУ.
Уменьшенная, или даже частично сниженная васкуляризация, также может быть вызвана высокой локальной плотностью небольших опухолевых клеток, например в лимфомах. В связи с этим, плотно упакованные опухолевые клетки будут механически сдавливать интранодальные сосуды.
Цветной допплер или B-поток может изобразить изменения васкуляризации во время систолы и диастолы, особенно в метастатических ЛУ (Рис. 11). B-поток может дополнительно характеризовать интранодальные опухолевые сосуды.
РЕАКТИВНЫЕ ЛИМФАТИЧЕСКИЕ УЗЛЫ
Увеличение ЛУ может быть вызвано воспалительным, аутоиммунным или злокачественным процессом. Бактериальные и вирусные заболевания, такие как мононуклеоз, герпес, гепатит, инфекции кишечника или носоглоточного пространства являются наиболее распространенными причинами реактивного лимфаденита. Мононуклеоз часто протекает вместе с увеличения селезенки. При остром и активном хроническом гепатите определяются увеличенные лимфоузлы в воротах печени (Рис. 12).
Реактивные ЛУ обнаруживаются и характеризуются типичной картиной в B-режиме: эхонегативная кора на фоне окружающей эхогенной жировой ткани, что будет усиливаться в зависимости от остроты и тяжести воспаления. При использовании высокочастотного конвексного или линейного датчиков иногда можно увидеть эхонегативные кистозные фолликулы в пределах коры.
Реактивная лимфаденопатия – неопухолевое увеличение ЛУ в ответ на антигенную стимуляцию. Клинически реактивные ЛУ в основном болезненные и подвижные. В зависимости от клеточного ответа, могут быть выделены 3 гистологических типа. Фолликулярная гиперплазия является наиболее распространенной (дифференциальные диагнозы: ревматоидный артрит, синдром Шегрена и токсоплазмоз). На втором месте паракортикальная гиперплазия с преимущественной стимуляцией Т-клеток, что может быть диагностировано гистологически (инфекционный мононуклеоз или другие вирусные инфекции). Третьей по мере распространения является синусовая гиперплазия, так выглядят ЛУ при гемофагоцитозе и гистиоцитозе.
Следует отметить, что инфекция может вызвать очаговое кортикальное утолщение. В большинстве случаев местный инфекционный очаг может быть обнаружен клинически или с помощью УЗИ. Такой очаг характеризуется правильной сегментарной васкуляризацией (Рис. 13). Так как очаговое кортикальное утолщение характерно и для опухолевой инвазии, должна быть выполнена биопсия.
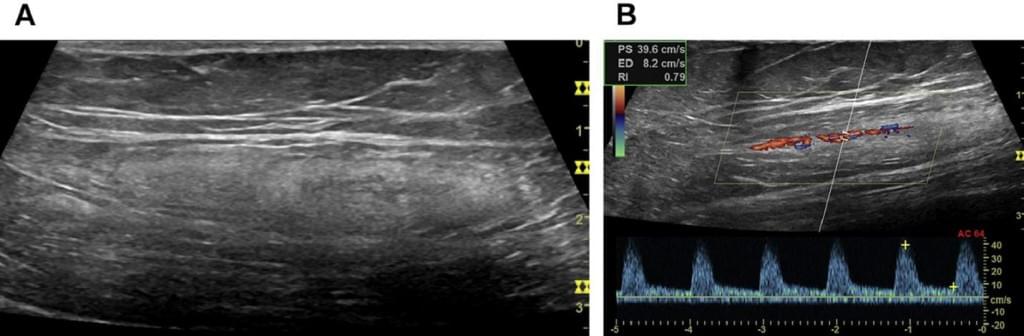
Типичный реактивный ЛУ имеет овальную форму с равномерной толщиной его коры. Ворота, где входят сосуды можно увидеть во всех случаях на ранней стадии. В больших ЛУ сосуды могут быть даже определены на серошкальных изображениях. Цветной допплер показывает направление и пульсацию кровотока. Сосуды древовидно делятся от ворот к коре.
Рис. 9. (А) Абсцедирующее воспалительние ЛУ. (В) Опухоль разрушила капсулу ЛУ, что вызывало отек окружающих тканей (изображение в коронарной плоскости). (C) Пять ЛУ-метастазов меланомы с отеком отображены в коронарной плоскости.
Рис. 10. Опухолевая инвазия в перинодальную жировую ткань. На УЗИ с контрастным усилением, неоваскул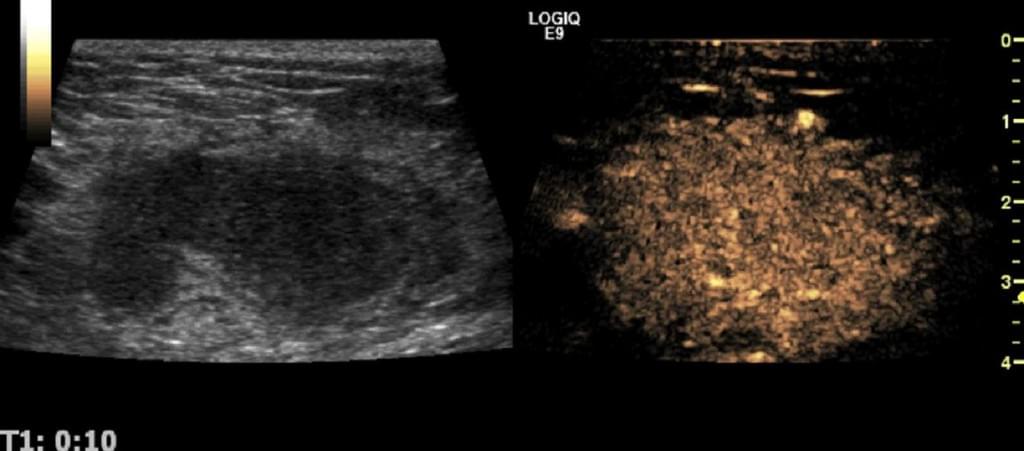
Рис. 11. (A, B) Две метастазы меланомы в один ЛУ.
Рис. 12. (А) Лимфатические узлы пациента с хроническим гепатитом в воротах печени (стрелки). (B) Цветной допплер отображает снабжающую центральную артерию.
Рис. 13. (А) Сегментарное утолщение подмышечного ЛУ. (B) Цветной допплер показывает сегментарную гиперваскуляризацию. Биопсия подтвердила воспалительную корковую реакцию. (С, D) Острый воспалительный ЛУ с неравномерным утолщением коры после шунтирования поверхностной бедренной артерии (инфицированные изъязвления на коже голени).
Рис. 14. (A, B) Жировая инволюция ЛУ овальной формы, индекс резистивности 0,76.
Кроме острых воспалительных ЛУ, часто встречается жировая инволюция ЛУ, особенно в подмышечной и паховой области и может быть ошибочно принята за подкожную липому, так как тонкой слой коры иногда может быть трудно визуализировать (Рис. 14).
ИР в воспалительных ЛУ отражает его интранодулярное давление, и, следовательно, может иметь большую изменчивость, но в большинстве случаев будет меньше, чем 0,70.
Правильно ветвящиеся сосуды, восходящие из ворот, не являются специфичными для реактивных ЛУ или лимфом. В некоторых случаях опухолевая трансформация ЛУ показывает уже повышенный, но правильный поток (Рис. 15 и 16).
Как следствие, ни один критерий не позволяет достоверно установить причину увеличения ЛУ. В дополнение к морфологическим и гемодинамическим критериям, клиническая картина должна быть принята во внимание.
В таблицах 1 и 2 представлены критерии, которые помогают различать реактивные и метастатические ЛУ и лимфомы.
ОПУХОЛЕВЫЕ ЛИМФАТИЧЕСКИЕ УЗЛЫ
Ультразвуковое исследование, в основном, рассматривается в качестве исследования первой линии в диагностике метастатических поражений, лимфом, особенно в поверхностных зонах. Лимфоузлы являются наиболее частым местом метастатического распространения. Чувствительность в обнаружения региональных ЛУ-метастазов в B-режиме зависит от первичной опухоли, размера, толщины коркового слоя и эхогенности ворот (смотри рис. 7A-F). ЛУ-метастазы в основном круглые и гипоэхогенные как кисты, а эхогенные ворота утрачены. Чувствительность для обнаружения кровоснабжения ЛУ и перфузии зависит от ультразвукового метода. Цветной Допплер и B-поток может определить большие сосуды, кровоснабжающие ЛУ. В случаях ранней стадии лимфатической опухоли, центральные сосуды все еще различимы, в то время как опухолевый узел формирует собственную сосудистую сеть. Наряду с нормальными центральными сосудами, опухолевые сосуды будут внедряться в ЛУ с его периферии. Так как опухолевые сосуды в определенной степени негерметичны, интранодальное давление будет отличаться между различными стадиями процесса. Кроме того известно, что неоангиогенез принимает участие и в образовании лимфатических сосудов (лимфангиогенеза за счет сосудистого эндотелиального фактора роста С). Предполагается, что лимфангиогенез в сторожевом ЛУ способствует распространению опухоли в отдаленные места. Способствует ли лимфангиогенез дренажу из опухоли и таким образом уменьшению интранодального давления пока не ясно.
Диагностическая точность УЗИ в установки стадии процессе в брюшной полости ниже, чем у КТ и МРТ, особенно в области грудной клетки.
Регионарные ЛУ расположены вдоль магистральных сосудов и органоснабжающих сосудов. В случае лимфатического распространения, опухолевые клетки входят в ЛУ через афферентный лимфатический сосуд и начинают расти там, где они попали в корковый слой, таким образом, образование новых сосудов начинается от коры (Рис. 17).
При стадировании пациентов с опухолями, знание лимфатических путей из первичной опухоли является обязательным. Трансортировние через лимфатическую систему является наиболее распространенным путем для начального распространение рака. Первоначальный маршрут опухолевых клеток у большинства пациентов с меланомой или раком молочной железы проходит через лимфатические сосуды в региональные узлы. Опухолевые клетки могут, собенно при меланоме, оставаться в пределах лимфатического сосуда и начинать там расти (транзитные метастазы, рис. 18).
Место раковой инфильтрации в ЛУ при раке груди зависит от квадранта расположения
опухоли. Опухоли верхнего наружного квадранта распространяются на ЛУ подмышечной впадины в 75%. Другие места распространения метастазов в начале заболевания над- и подключичные ЛУ и межгрудные ЛУ (ЛУ Роттера).
Применяя функции B-режима, негативная прогностическая ценность низкая при обнаружении метастазов в ЛУ при раке груди. Сравнивая биопсию сторожевого узла с диссекцией у пациентов с раком молочной железы, чувствительность метода составила от 71% до 100%. Тонкоигольная аспирация подозрительных подмышечных ЛУ при раке молочной железы имеет чувствительность только 42%. Причины неудовлетворительных результатов объясняются лимфоваскулярной инвазией и выбора методики тонкоигольной пункции. Поэтому отрицательный результат не исключает подмышечных метастазов. Отрицательный индекс Solbiati, фиксированный в В-режиме, и интранодальная ангиоархитектоника являются причиной нераспознавания опухоли-инфильтрата подмышечных ЛУ. Рис. 19 отражает то, что одного графического критерия зачастую недостаточно для диагностики и при этом, очень важно решить, какой ЛУ взять для биопсии.
У пациентов с меланомой или других опухолей кожи, таких как карцинома Меркеля, региональные ЛУ необходимо тщательно обследовать; при опухоли дистальнее локтя или колена, изгиб локтя или подколеая ямка также должны быть исследованы. Метастатические ЛУ шеи наиболее часто встречаются при раке головы и шеи, раке легких, меланоме, раке молочной железы и лимфомах. Меланома преимущественно распространяется через лимфатические сосуды, что делает первый региональный узловой бассейн важнейшим направлением исследования. Кистозные или кальцинозные изменения увеличивают вероятность канцерозных ЛУ. Крошечные кальцификаты или кистозные изменения в ЛУ в области шеи всегда подозрительны на наличие метастазов рака щитовидной железы, но они не являются специфичными (Рис. 20 и 21).
Рис. 15. (A, B) Два крошечных, округлой формы ЛУ. (А) Реактивные ЛУ с правильно ветвящимися центральными сосудами при терапии интерфероном. (B) ЛУ-метастазы с сосудами по периферии.
Рис. 16. (A, B) Круглой формы ЛУ с правильным ветвлением центральных сосудов и сосудов его капсулы (метастазы меланомы). (C, D) Реактивные, болезненные ЛУ с эхонегативной утолщенной корой, эхогенными воротами и индекс Solbiati ниже, чем 2.
Таблица 1. Лимфатические характеристики лимфоузлов в В-режиме