Подагра
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
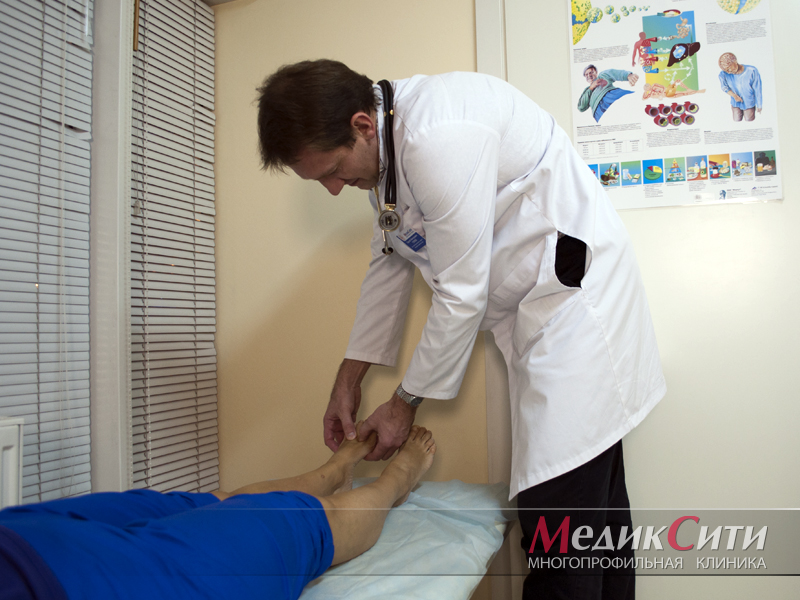
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Подагра (в переводе с греческого языка – «нога в капкане») – заболевание, возникающее в результате нарушения обмена мочевой кислоты и характеризующееся периодическими атаками острого артрита, чаще всего в области большого пальца стопы. При этой болезни кристаллы мочевой кислоты (моноурат натрия) начинают накапливаться в различных тканях, прежде всего в области суставов, почках и других органах.
Подагра – болезнь достаточно древняя и известна еще со времен Гиппократа, который одним из первых дал подробную характеристику основных симптомов болезни и связал ее развитие с перееданием. В средние века подагра считалась заболеванием королевских особ и аристократии, склонных к обильным застольям.
Сегодня «болезнь аристократии и королей» широко распространена в разных социальных слоях общества, однако всех больных объединяет одно – склонность к чрезмерному употреблению мясных продуктов. По-видимому, это частично объясняет тот факт, что мужчины болеют подагрой в 10 раз чаще, чем женщины. Однако неправильный образ жизни, «перекосы» в питании (в частности увлечение новомодными «белковыми» диетами) делают и современных женщин уязвимыми перед этим заболеванием.
Что такое подагра?
В настоящее время подагра считается системным заболеванием, поскольку помимо суставов поражает практически весь организм.
При подагре поражаются внутренние органы, в частности почки, которые длительное время работают в условиях повышенной нагрузки, связанной с необходимостью выведения мочевой кислоты из крови. Со временем развивается мочекаменная болезнь, усугубляющая негативное действие мочевой кислоты на почечную ткань. Дополнительным повреждающим фактором является частый и как правило бесконтрольный прием обезболивающих средств по поводу болей в суставах. Постепенно функция почек нарушается – формируется почечная недостаточность, которая и определяет окончательный прогноз болезни
Виды подагры
Подагра может быть первичной и вторичной.
Первичная подагра передается по наследству и связана с недостаточной функцией ферментов, участвующих в регуляции уровня мочевой кислоты.
Вторичная подагра развивается на фоне уже имеющегося заболевания, при котором в силу тех или иных причин отмечается повышенное образование мочевой кислоты, например, при заболеваниях крови или хронических болезнях почек. В таких случаях лечение должно быть направлено на лечение болезни, приведшей к развитию вторичной подагры.
Нормальными считаются следующие показатели уровня мочевой кислоты в крови:
Превышение этих показателей указывает на нарушение обмена мочевой кислоты и повышенный риск развития симптомов, свойственных подагре. В такой ситуации необходимо пройти обследование для уточнения причины такого нарушения, а также своевременного выявления заболеваний, ведущих к повышению уровня мочевой кислоты. Раннее выявление таких фоновых заболеваний в ряде случаев позволяет своевременно начать лечение и избежать опасных для жизни осложнений. При длительном нарушении обмена мочевой кислоты с повышенным выведением ее с мочой неизбежно развивается мочекаменная болезнь и в конечном итоге почечная недостаточность.
Клиническая картина
Классический острый приступ подагры возникает внезапно, как правило, ночью на фоне хорошего общего здоровья. Развитию приступа обычно предшествуют события, предрасполагающие к резкому повышению уровня мочевой кислоты к крови – фуршеты, дни рождения, застолья с обильным употреблением мясных продуктов. Последние, как известно, нередко используются в качестве закуски после приема алкогольных напитков. Сочетание этих факторов крайне неблагоприятно, поскольку алкоголь ухудшает выведение мочевой кислоты с мочой, что быстро приводит к «скачку» мочевой кислоты в крови и созданию необходимых условий для развития подагрического артрита. Еще одним фактором, предрасполагающим к обострению или возникновению приступа суставной подагры, является обезвоживание организма, что нередко случается при обильном потоотделении после посещения бани или сауны. Спровоцировать начало обострения подагры могут также переохлаждение и травма, в том числе незначительная травма, например, ношение тесной обуви. Приступ подагры достаточно однотипен: возникает чрезвычайно интенсивная боль в 1 плюснефланговом суставе (сустав большого пальца), он резко опухает, становится горячим и красным, а затем сине-багрового цвета. Функция сустава нарушается, больной не может даже пошевелить пальцем.
Приступы подагры обычно продолжаются в течение 3-10 дней, затем боли постепенно исчезают, кожа приобретает нормальный цвет, сустав вновь начинает действовать. Следующий приступ подагры может появиться через несколько месяцев или даже лет. Однако со временем «светлые» периоды становятся все короче и короче.
Если подагрический артрит переходит в хроническую форму, то это приводит к деформации суставов и нарушению их функции.
Подагрический артрит
В последние годы специалисты отмечают рост заболеваемости подагрой. Лечение далеко не всегда способно предупредить очередной подагрический приступ. Часто это связано с непониманием пациентами необходимости лечения подагрического артрита в состоянии ремиссии, что приводит к хронизации патологического процесса и постепенной утрете функции суставов.
Общие сведения о заболевании
Подагрический артрит – это системное заболевание обмена веществ, связанное с отложением солей мочевой кислоты в суставных и околосуставных тканях. Болеют чаще мужчины после 40 лет. У женщин подагра встречается реже и начинается позже – в постменопаузальном периоде после 50-60 лет. Всего подагрой страдают около 2,5% данных контингентов населения. С возрастом этот процент значительно увеличивается и к 80 годам составляет 9% у мужчин м 6% у женщин. Код по МКБ-10 — М10.
Подагрический артрит коморбиден (часто сочетается) с заболеваниями почек и хронической почечной недостаточностью, сердечно-сосудистыми заболеваниями (стенокардией, высоким АД), сахарным диабетом 2-го типа, ожирением.
Несмотря на то, что лечение этого заболевания разработано, держать под контролем атаки подагры удается далеко не всегда. В основном это происходит из-за непонимания пациентами механизма развития (патогенеза) подагры и отказа или нерегулярного проведения поддерживающей терапии.
Подробнее об артрите, его симптомах и лечении в этой статье.
Причина и механизм развития (этиология и патогенез) заболевания
Причиной подагрического артрита является нарушение пуринового обмена. Пурины – это химические соединения, составляющие основу нуклеиновых кислот, необходимых для образования молекул ДНК и РНК. При распаде клеток пурины разлагаются до мочевой кислоты (МК). Последняя попадает в межклеточное пространство и в плазму крови, соединяется там с натрием, образуя соль – моноурат натрия (МУН).
При избытке уратов, когда они уже не могут растворяться в окружающей жидкости (концентрация МУН более 0,4 ммоль/л), соли кристаллизуются, откладываются в суставных и околосуставных тканях и окружаются белковыми кольцами. Такое образование называется тофусом. Высвобождение МУН из тофуса вызывает иммунологическую реакцию: в синовиальной оболочке и суставной жидкости появляется большое количество нейтрофилов (один из видов лейкоцитов, отвечающих за клеточный иммунитет).
Нейтрофилы заглатывают кристаллы МУН, что вызывает выброс провоспалительных (вызывающих и поддерживающих воспаление) цитокинов и развитие острой воспалительной реакции в синовиальной оболочке. Острые атаки в виде синовитов протекают очень болезненно, но не оставляют после себя каких-либо последствий. Длительное хроническое течение заболевания с частыми повторными атаками приводит к разрушению суставного хряща, разрастанию костной ткани, деформации и нарушению функции сустава. Отложение МУН в почках вызывает снижение их функции.
Факторы, способствующие повышению уратов в крови:
Классификация
По причинам возникновения подагрический артрит делится на формы:
По механизму накопления МУН подагра делится на типы:
По степени тяжести:
Симптомы подагрического артрита
Появлению первых симптомов подагрического артрита предшествует порой длительное увеличение концентрации уратов в крови. Поэтому мужчинам после 40 лет, а женщинам после наступления менопаузы нужно периодически проверять содержание солей мочевой кислоты (МК) в крови. Особенно важно это для тех, у кого близкие родственники страдают подагрой. Подагрический артрит развивается при концентрации в крови уратов свыше 0, 4 ммоль/л. Но при наличии такого показателя артрит проявляется только у пятой части больных, остальные могут не подозревать о наличии у себя риска развития подагры.
Первичные признаки
Первый приступ острого подагрического артрита начинается внезапно. Появляются резкие боли в пораженном суставе, ткани над ним отекают, кожа краснеет. Боли очень сильные. Может повышаться температура тела, нарушаться общее состояние больного.
В половине случаев подагрический артрит начинается с поражения одного сустава. Обычно это первый плюснефаланговый сустав стопы. Могут также поражаться коленный, локтевой, мелкие суставы кисти и др.
Явные симптомы
Атака подагрического артрита продолжается от 2 дней до 2 – 3 недель. Затем наступает полная ремиссия без каких-либо последствий. Следующий приступ обычно развивается в течение года, но иногда ремиссия продолжается несколько лет.
Острый подагрический артрит может рецидивировать в течение ряда лет, но постепенно его течение становится хроническим. Асимметрично поражается несколько суставов, в том числе, обязательно I плюснефаланговый на нижних конечностях.
Под кожей на разгибательной поверхности суставов, а также в области ушных раковин появляются тофусы – мелкие поверхностные узелки или более крупные подкожные узлы, имеющие хрящевую консистенцию. Они безболезненные, но могут воспаляться во время обострения подагрического артрита. В таком случае они становятся болезненными и иногда прорываются на поверхность кожи в виде беловатой массы.
Могут появиться приступы мочекаменной болезни – ураты отлагаются на стенках мочевыводящих путей, а также в почках, что приводит к нарушению их функции.
Когда нужно срочно обращаться к врачу
За медицинской помощью нужно обращаться, если:
Чем опасно заболевание
Подагрический артрит опасен тем, что может осложниться:
Стадии подагрического артрита
Подагрический артрит протекает в 4 стадии:
Если подагрический артрит не лечить
Что делать при обострениях
При появлении сильных суставных болей в сочетании с резким отеком и покраснением тканей, повышением температуры тела, недомоганием, следует:
Локализации
При подагре чаще всего развивается подагрический артрит суставов нижних конечностей. Могут быть и другие локализации, в том числе, поражение суставов верхних конечностей. Для подагры также характерно асимметричные суставные поражения.
Подагрический артрит нижних конечностей
При первичной подагрической атаке в патологический процесс в половине случаев вовлекается 1-ый плюснефаланговый сустав стопы. И даже если этот сустав не поражается самым первым, в дальнейшем в нем все равно развивается подагрический артрит. Околосуставные ткани отекают, кожа краснеет. В дальнейшем на тыльной поверхности стопы появляются мелкие и крупные тофусы.
Подагрический артрит голеностопного сустава встречается реже, в большинстве случаев это происходит при повторных атаках. Голеностоп воспаляется, отекает и краснеет, воспаление переходит на пятку. Возникает сильная боль и невозможность наступить на стопу.
Колено поражается часто, поражения асимметричные, часто сочетаются с поражение м 1-го плюснефалангового и локтевого суставов. Сильные боли, отек и покраснение сочетаются вначале с нарушением функции конечности из-за болей, но при длительном течении подагры происходит суставная деформация и анкилоз (неподвижность).
Тазобедренный подагрический артрит встречается редко, покраснение и отек не так заметны под мощным слоем мышц и связок. Но боли могут быть сильные.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Подагрический артрит верхних конечностей
Мелкие суставные сочленения кисти и пальцев воспаляются часто, при этом пальцы делаются похожими на сосиски. Боли, воспаление и отек очень сильные. На тыле кисти появляются крупные тофузы.
Не менее часто поражается локоть. Поражения асимметричные и часто сочетаются с вовлечением мелких суставчиков кисти и стопы. На разгибательной поверхности плеча и предплечья появляются мелкие и крупные тофусы.
Плечевой подагрический артрит развивается гораздо реже, но протекает болезненно. Отек и покраснение не выражены, на сгибательной поверхности плеча появляются тофусы.
Тофусное поражение позвоночника
В середине 50-х годов прошлого века было впервые выявлено поражение позвоночника при подагре. При этом происходит разрастание тофусов в мягких тканях и суставах позвоночника с разрушением их структур.
Чаще всего поражается поясничный отдел, затем – шейный. В спине появляются боли, которые часто принимаются за симптомы остеохондроза. При разрушении позвонков и сдавливании спинномозговых нервов и спинного мозга появляются неврологические симптомы. При поражении шейного отдела – это парезы и параличи верхних конечностей, корешковые боли.
При поражении пояснично-крестцового отдела может осложняться сдавливанием конечного отдела спинного мозга – конского хвоста. При этом нарушается функция органов малого таза – происходит непроизвольное мочеиспускание, дефекация, нарушения потенции.
Диагностика
Несмотря на то, что подагрический артрит имеет ярко выраженную симптоматику, правильный диагноз при первой атаке удается поставить только 10% больных. В остальных случаях выставляется диагноз других видов артритов. Диагностическими критериями подагры являются:
Лечение подагрического артрита
Целью лечения подагрического артрита является улучшение исходов заболевания. Для этого применяются в основном медикаментозные методы лечения. Немедикаментозные методы имеют вспомогательное значение.
Медикаментозное лечение
Основными задачами медикаментозного лечения подагрического артрита являются:
Лечение острого приступа артрита
В купировании приступа подагрического артрита используют препараты:
Снижение содержания мочевой кислоты в крови в межприступный период
Вне приступов пациентам, страдающим подагрическим артритом, назначают длительные курсы уратснижающей терапии (УСТ), понижающие содержание мочевой кислоты (МК) в сыворотке крови, предупреждающие образование кристаллов МК в тканях. При низком содержании МК в крови уже имеющиеся в тканях кристаллы постепенно рассасываются. При наличии хронического подагрического артрита, тофусов содержание МК снижают до минимального (ниже 0,3 ммоль/л), что способствует ускоренному устранению тофусов. При отсутствии тофусов допустимо содержание МК равное 0,36 ммоль/л.
Для уратснижающей терапии при подагрическом артрите применяют следующие группы лекарственных препаратов:
Пегуриказа – это уриказа с полиэтиленгликолем, который подавляет повышенную аллергенность. Более современный препарат, но он также применяется строго по показаниям.
Таблетки от подагры, сэр
Поделиться:
Вопреки шествующим один за другим экономическим кризисам, ухудшению экологической обстановки и снижению качества продуктов продолжительность жизни в большинстве стран мира растет. Мы стали жить дольше, а есть — вкуснее и разнообразней, чем каких-то полвека назад. Именно с этими тенденциями связывают рост распространенности подагры.
За последние 30 лет люди стали в 2 раза чаще страдать от болезни, причину которой определил еще до нашей эры знаменитый лекарь Гален, сказавший, что виной всему — несдержанность. Последователи Гаргантюа и Пантагрюэля, ценители вкусной, но не очень здоровой пищи обрекают себя на риск развития хронического артрита, для которого характерны периодически повторяющиеся крайне болезненные приступы воспаления, чаще всего — сустава у основания большого пальца.
Как по битому стеклу
Непосредственная причина воспалительного процесса при подагре — накопление в суставе острых, как осколки стекла, солей мочевой кислоты, уратов. Они физически повреждают суставную оболочку, что сопровождается мучительной болью, отеком и покраснением в зоне поражения.
Триггером, т. е. спусковым крючком, для развития приступа часто становится сытный обед или изобильный ужин. Именно с продуктами, в частности мясом, рыбой, кофе, чаем, алкоголем (особенно пивом), в организм поступают пурины, в результате разложения которых образуется мочевая кислота.
Подагра почти всегда приходит ночью, внезапно. Настигая любителя вкусной еды в постели, она нередко не позволяет ему покинуть спальню на протяжении нескольких дней — настолько сильна бывает боль. По окончании приступа, как правило, через 5–7 дней, уровень мочевой кислоты нормализуется, и подагра на какой-то период уходит сама собой.
К счастью, в наше время ждать неделю, изнывая от мучительной боли в тесных подагрических оковах, не нужно, ведь есть препараты, способные довольно быстро улучшить самочувствие.
И снова НПВП
Подагра — это артрит. А любое воспалительное заболевание суставов лечат прежде всего с помощью нестероидных противовоспалительных препаратов. Они не влияют на уровень мочевой кислоты, но позволяют достаточно быстро и эффективно купировать болевой синдром и снизить выраженность воспаления.
Группа НПВП обширна. И хотя все ее представители обладают как противовоспалительными, так и анальгетическими свойствами, при остром приступе подагры отдают предпочтение тем препаратам, который проявляют мощный и быстрый обезболивающий эффект: напроксену, кетопрофену, ибупрофену, диклофенаку и индометацину. Для достижения оптимального результата назначается максимальная дозировка препаратов на протяжении 10–14 дней, в зависимости от ответа на терапию.
При этом следует помнить, что на фоне приема НПВП могут развиваться желудочно-кишечные побочные эффекты, а потому людям, страдающим язвенной болезнью, гастритом и другими заболеваниями ЖКТ, средства этой группы могут быть противопоказаны.
Урикозурические препараты
Урикозурические препараты блокируют обратное всасывание мочевой кислоты в почечных канальцах, вследствие чего снижается ее уровень в крови. Но в то время как содержание уратов в суставах снижается, в моче их наоборот становится больше (они попросту фильтруются из крови в мочу). А это уже сопряжено с риском появления камней и развития почечнокаменной болезни.
К урикозурическим препаратам относятся колхицин и пробенецид. Они входят в международные рекомендации по лечению острого приступа подагры. Для того чтобы не допустить образования камней, колхицин и пробенецид назначают краткими курсами и в низких дозах. Впрочем, россиянам не придется переживать о переносимости урикозурических средств, поскольку на сегодняшний день они не зарегистрированы в нашей стране.
Блокаторы синтеза мочевой кислоты
Их название в фармакологии для большинства потребителей звучит весьма «тяжеловесно» — ингибиторы ксантиноксидазы. Впрочем, большинство страдающих подагрой знают это название наизусть и принимают соответствующие препараты.
К ингибиторам ксантиноксидазы относятся известный противоподагрический препарат аллопуринол, который сочетает довольно выраженную активность с доступностью, а также гораздо менее экономичный фебуксостат. И первый, и второй блокируют фермент, участвующий в синтезе мочевой кислоты, что приводит к снижению уровня уратов в крови.
Ингибиторы ксантиноксидазы назначают как для лечения, так и для профилактики приступов подагры (длительными курсами). Однако начало приема препаратов этой группы может спровоцировать обострение заболевания, поэтому их не рекомендуют назначать во время острого воспалительного процесса.
Ударить гормонами!
А вот препараты гормонов надпочечников, глюкокортикостероиды, в отличие от ингибиторов ксантиоксидазы как раз способны в краткие сроки и очень эффективно купировать острый приступ подагры. Однако назначают их далеко не всем и не всегда — слишком велик перечень побочных эффектов при системном приеме препаратов этой группы. Среди самых распространенных — отеки, выведение калия, кальция, повышение артериального давления, увеличение уровня глюкозы в крови, повышение свертываемости крови, нарушение менструального цикла.
Во избежание развития неблагоприятных реакций кортикостероидные гормоны назначают только тем, кто не переносит НПВП и колхицин, и только краткими курсами. Чаще всего с этой целью используют преднизолон, триамцинолон, кортикотропин в виде таблеток или инъекций.
Товары по теме: [product strict=»напроксен-акри, налгезин, мотрин»](напроксен), [product strict=»кетопрофен»](кетопрофен), [product strict=»ибупрофен»](ибупрофен), [product strict=»диклофенак»](диклофенак), [product strict=»аллопуринол»](аллопуринол), [product strict=»фебуксостат, азурикс, аденурик»](фебуксостат), [product strict=»преднизолон»](преднизолон), [product strict=»триамцинолон, кеналог, фторокорт, полькортолон»](триамцинолон)
Фармакотерапия подагры
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Институт ревматологии РАМН, Москва
Лечение подагры кажется исчерпанной темой. На протяжении последних 25 лет не было создано ни одного принципиально нового антиподагрического препарата. Тем не менее практика показывает, что не все вопросы в терапии подагры решены. Одна из важных проблем состоит в своевременной и точной диагностике заболевания. Наиболее распространены так называемые Римские диагностические критерии подагры (1961 г.) (см. врезку). По поводу указанных диагностических критериев необходимо сделать ряд замечаний.
Они не учитывают закономерно возникающее при подагре поражение почек и, в частности, тот существенный факт, что у 40% больных обнаружение почечных камней предшествует первому суставному приступу. Верхние границы нормы урикемии, приведенные в Римских критериях, определены при использовании ручных методов (колориметрического и энзиматического уриказного). Применение наиболее распространенных теперь автоматизированных методов определения мочевой кислоты привело к перерасчету нормальных значений – они повышаются на 0,4–1,0 мг% или на 24–60 мкмоль/л (см. таблицу).
К ошибкам в диагностике подагры ведет незнание того факта, что во время острого приступа уровень мочевой кислоты у многих больных (по разным данным, у 39–42%) снижается до нормальных цифр.
Самым надежным методом диагностики считается обнаружение кристаллов уратов с помощью поляризационной микроскопии. Но нужно принимать во внимание относительно невысокую чувствительность этого метода исследования (69%), зависимость результатов от опытности и тщательности микроскописта, а также от количества кристаллов и их размеров. Кристаллы моноурата натрия в синовиальной жидкости можно обнаружить (как правило, вне клеток) у больных с поражением суставов другой этиологии при одновременно существующей бессимптомной гиперурикемии, например, при псориатическом артрите, гиперпаратиреозе, саркоидозе, злокачественных опухолях, почечной недостаточности.
Яркий эффект колхицина, ранее считавшийся диагностическим признаком подагры, теперь в качестве такового не рассматривается, так как может наблюдаться при псевдоподагре и ряде других острых артритах.
Методы купирования острого подагрического артрита
Существует два классических подхода к купированию приступа подагры: назначение колхицина или нестероидных противовоспалительных препаратов (НПВП). В настоящее время признано, что в целом эффективность этих двух методов одинакова. Различия заключаются только в скорости наступления эффекта и переносимости. Колхицин начинает действовать быстрее: между 12 и 48 ч (НПВП – между 24 и 48 ч), но несомненно чаще вызывает побочные явления.
В единственном двойном слепом, плацебо-контролируемом исследовании колхицин оказался эффективным у 2/3 больных острой подагрой (плацебо – у 1/3 больных); лечение было более успешным в случае его начала в первые 24 ч после развития приступа. У более 80% больных перед полным устранением артрита возникали тошнота, рвота, диарея или боли в животе (M. J. Ahbern и соавт.). Стандартный метод применения колхицина при остром приступе подагры состоит в назначении 0,5 мг препарата каждый час. Лечение проводят до наступления эффекта, развития побочных проявлений или достижения максимальной дозы (обычно не более 6 мг на протяжении 12 ч; у больных с почечной недостаточностью и пожилого возраста доза должна быть меньше).
Среди НПВП предпочтение отдается наиболее эффективным в противовоспалительном отношении: раньше, как правило, назначали фенилбутазон (сейчас его почти не применяют из-за риска гематологических осложнений), в настоящее время чаще назначают диклофенак натрия или индометацин (в дозах до 200 мг в сутки). Известен метод одновременного применения колхицина (в низких дозах 1–1,5 мг в день) и НПВП.
Судя по данным опросов американских и канадских врачей, преобладающее большинство из них назначают при остром подагрическом артрите НПВП (E. McDonald и С. Marino; М. Harris и соавт.). Во Франции, наоборот, среди 750 опрошенных ревматологов 63% отдают предпочтение колхицину, 32% – совместному применению этого препарата и НПВП, и только 5% – изолированному назначению НПВП (S. Rozenberg и соавт.).
Известно два альтернативных метода купирования приступа подагры: внутривенное введение колхицина и применение глюкокортикостероидов (внутрисуставно, внутрь или парентерально) или АКТГ.
Первое сообщение об успешном внутривенном применении колхицина было опубликовано в 1954 г. После нескольких лет увлечения этим методом от него почти отказались в связи с возможностью развития тяжелых осложнений (в первую очередь угнетения кроветворения), в ряде случаев приводивших к смертельному исходу. Однако и сейчас к этому методу все же прибегают, например, при развитии тяжелого артрита после хирургических вмешательств, когда противопоказаны другие противовоспалительные средства.
Рекомендуется строго придерживаться следующих правил (S. Wallace и J. Singer):
• однократная доза не должна превышать 2 мг, а суммарная – 4 мг (обычно сначала вводят 1 мг колхицина, растворенного в 20 мл изотонического раствора хлорида натрия, в течение не менее 10 мин);
• если накануне данный пациент получал колхицин внутрь, применять этот препарат внутривенно не следует; после внутривенного введения полной дозы нельзя применять колхицин ни в каком виде как минимум 7 дней;
• при наличии заболеваний почек или печени доза колхицина должна быть уменьшена (наполовину, если клиренс креатинина ниже 50 мл/мин; если же этот показатель ниже 10 мл/мин, колхицин не применяют); у пациентов пожилого возраста перед внутривенным применением колхицина желательно исследовать клиренс креатинина (если это невозможно, дозу снижают вдвое);
• следует принимать меры предосторожности для устранения опасности попадания колхицина вне вены. Начало действия внутривенно вводимого колхицина отмечается в пределах 6–12 ч.
Намного безопаснее использование глюкокортикостероидов. Помимо давно, хотя и нечасто практикуемого внутрисуставного введения этих препаратов, возможен прием их внутрь: обычно назначают преднизолон в начальной суточной дозе 30–50 мг. Через 1–2 дня дозу быстро снижают, в среднем через 10 дней препарат отменяют. Показанием к такому методу купирования приступа подагры является невозможность применить НПВП или колхицин из-за непереносимости этих препаратов, почечной недостаточности или язвенного поражения желудочно-кишечного тракта (в последнем случае кортикостероиды вводят парентерально). По данным одного из исследований, терапия преднизолоном внутрь приводила у всех больных к улучшению в пределах 48 ч, полное исчезновение симптомов артрита в большинстве случаев отмечали в среднем через 3,8 дня и не позже 7 дней. Рецидив артрита сразу после отмены преднизолона наблюдали только в одном случае. Переносимость была хорошей, побочные явления (преходящая гипергликемия) выявлены лишь у 1 из 12 пациентов (G. Groff и соавт.).
Собственно противоподагрическая терапия
Несмотря на многолетний опыт проведения терапии подагры, не до конца ясными остаются два принципиальных момента: когда начинать лечение при бестофусной подагре, и какой препарат лучше избрать при отсутствии гиперэкскреции уратов.
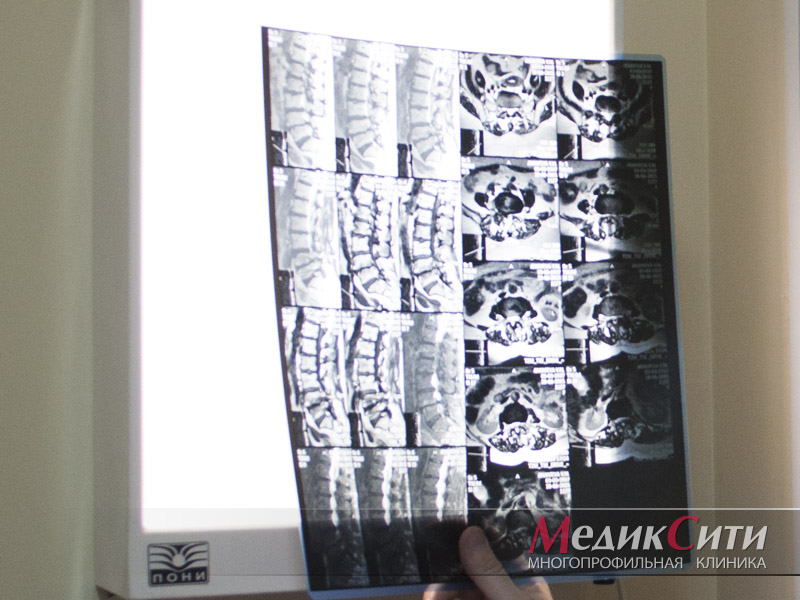
Безусловным показанием к началу противоподагрической терапии считается обнаружение тофусов (см. рисунок). С практической точки зрения целесообразно относить к тофусам не только подкожно расположенные узелки, но и типичные для подагры деструктивные изменения, обнаруживаемые на рентгенограммах суставов, а также характерные изменения почек (уратная нефропатия и уролитиаз). Последнее особенно важно, так как именно поражение почек определяет прогноз течения подагры у многих больных. Показано проведение соответствующих обследований: рентгенография тех суставов, которые наиболее часто подвергались атакам, исследования почек и анализы мочи. Хорошо известно, что подагрическая нефропатия характеризуется малосимптомным течением. Поэтому важно обращать внимание даже на небольшие изменения в анализах мочи (микропротеинурия, микролейкоцитурия, микрогематурия, и, особенно, стойкая резкокислая реакция мочи – рН 4,5–5,5, при норме 7,4–7,5), внимательно изучать анамнез (почечные колики, боли в области почек, макрогематурия), не забывать контролировать артериальное давление и проводить ультразвуковое исследование почек в поисках конкрементов.
Примерно в 20% случаев камни у больных подагрой состоят из оксалата и фосфата кальция. Однако в большинстве случаев в камнях этого состава выявляют центральное уратное “ядро” (S. Noda и соавт.), этим объясняют снижение частоты образования кальциевых камней при лечении аллопуринолом.
По поводу времени начала терапии при бестофусной подагре имеются три различных мнения. В соответствии с первым из них специфическая терапия должна откладываться до тех пор, пока не будет исчерпано симптоматическое профилактическое лечение или не будет отмечено образование тофусов. Это мнение обосновывается тем, что тофусы и хронический артрит развиваются лишь у меньшинства больных подагрой.
Большинство специалистов ставят назначение противоподагрической терапии в зависимость от частоты атак подагры в течение года, считая “критическим” число 3–4.
Третье, реже других встречающееся мнение состоит в том, что специфическую терапию нужно начинать уже вслед за первой суставной атакой, поскольку и после стихания приступа можно обнаружить микротофусы и кристаллы уратов в синовиальной оболочке – признак хронизации воспаления. Однако убедительных доказательств развития деструкции суставов при бессимптомном течении подагры не имеется. В связи с тем, что у ряда больных второй приступ подагры может наступить лишь через много лет после первого, и учитывая серьезность решения о применении противоподагрической терапии (пожизненный характер, риск развития побочных реакций), такой подход к лечению подагры на практике не используется.
Профилактическая противовоспалительная терапия подразумевает, чаще всего, ежедневное применение колхицина в небольшой суточной дозе (0,5–1,5 мг). Переносимость длительного приема колхицина в этих дозах, как правило, удовлетворительная, побочные явления (преимущественно диарея) наблюдаются лишь у 4% пациентов. Частота осложнений возрастает в случае нарушений функции почек. Именно у таких больных чаще развиваются угнетение кроветворения, проксимальная миопатия (слабость в проксимальных группах мышц и повышение креатинфосфокиназы) и периферическая нейропатия. К 1990 г. известны 16 случаев смерти от осложнений терапии колхицином в небольших дозах. Рекомендуется соблюдать осторожность и у пациентов с нарушениями функции печени, а также при одновременном применении циметидина, толбутамида и эритромицина (замедляют метаболизм колхицина).
Выбор между аллопуринолом и урикозурическими препаратами
Для решения этого вопроса прибегают к измерению суточной экскреции мочевой кислоты. Это позволяет установить ту относительно небольшую субпопуляцию больных подагрой, у которых выведение уратов повышено (более 800 мг за сутки в случае проведения исследования без ограничений в диете или 600 мг после предварительного применения малопуриновой диеты), что считается признаком гиперпродукции мочевой кислоты. Перед этим исследованием следует убедиться в нормальной функции почек (в случае снижения клиренса креатинина уменьшение экскреции мочевой кислоты не исключает ее гиперпродукции), а также исключить возможные лекарственные влияния на выведение уратов. Считается, что у таких больных должен применяться только аллопуринол, а урикозурические препараты опасны из-за повышенного риска развития нефропатии и уролитиаза.
Аллопуринол. Доза аллопуринола подбирается индивидуально и может составлять от 100 до 800 мг в сутки. Рекомендуется начинать терапию с относительно небольшой дозы (100–300 мг в день), не допуская очень резкого снижения урикемии: оптимально не более 0,6–0,8 мг% в течение 1 мес терапии. Это позволяет уменьшить риск развития приступов подагры после назначения противоподагрических препаратов (Н. Yamanaka и соавт.). Подбирая дозу аллопуринола, нужно иметь в виду, что максимальный эффект достигается не позже чем через 14 дней.
Побочные явления отмечаются примерно у 5–20% пациентов, причем отмена аллопуринола требуется почти у половины из них. Наиболее часты аллергические кожные сыпи (обычно макулопапулезного характера), диспепсические явления, диарея и головная боль. Серьезные осложнения редки, они учащаются при почечной недостаточности и у пациентов, принимающих тиазидные диуретики. Наибольшую опасность представляет симптомокомплекс, считающийся отражением гиперчувствительности к аллопуринолу: сочетание дерматита, признаков повреждения печени, нарушений функций почек, лейкоцитоза, эозинофилии или угнетения кроветворения.
Поскольку у ряда больных аллопуринол является единственным эффективным препаратом в лечении подагры, в случае развития гиперчувствительности к нему может оказаться необходимым проведение “десенсибилизации”, иногда позволяющей возобновить терапию. Такая процедура целесообразна при развитии нетяжелых реакций, преимущественно рецидивирующего дерматита. Готовят водные суспензии препарата очень небольших концентраций (0,05 мг в 1 мл). Медленно (1 раз в 3 дня) и постепенно (каждый раз не более чем в 2 раза) концентрации аллопуринола повышают. Вся процедура “оральной десенсибилизации” занимает около 30 дней (Т. Gillott и соавт.).
Если нет гиперурикозурии, аллопуринол и урикозурические препараты показаны в равной степени, выбор между ними определяется в основном личными предпочтениями и опытом врача. Объективных сравнений, позволяющих в полной мере взвесить все достоинства и недостатки этих двух групп средств, почти не проводилось. Известно мнение о предпочтительности назначения урикозурических средств пациентам в возрасте не старше 60 лет, при удовлетворительной функции почек (клиренс креатинина не менее 50 мл/мин) и при отсутствии мочекаменной болезни.
Бензбромарон. Бензбромарону уделяется наибольшее внимание по следующим причинам:
• он не только усиливает выведение уратов почками (тормозит канальцевую реабсорбцию), но также тормозит синтез пуриновых оснований и всасывание мочевой кислоты из кишечника;
• его дозу можно не уменьшать при умеренной почечной недостаточности (в отличие от аллопуринола);
• ему не присущи серьезные побочные реакции (у 3–4% пациентов развивается диарея и зудящие кожные сыпи);
• препарат удобен в применении (суточная доза, составляющая обычно 100–200 мг, принимается однократно).
Преимущества бензбромарона перед аллопуринолом были установлены в двух недавно проведенных исследованиях. В первом из них (открытое исследование в параллельно наблюдавшихся группах) эффективность бензбромарона (в дозе 100 мг в день) сравнивали с результатами применения аллопуринола (в дозе 300 мг в день) у 86 мужчин с хронической подагрой при отсутствии гиперэкскреции мочевой кислоты. С помощью бензбромарона удалось достичь более значительного снижения уровня мочевой кислоты, чем при лечении аллопуринолом: урикемия уменьшилась соответственно на 5,04 и на 2,75 мг%. Улучшение функции почек и отсутствие образования новых камней отмечено только у пациентов, получавших бензбромарон (F. Perez-Ruiz и соавт., 1998). Следует заметить, что к недостаточной эффективности аллопуринола, установленной в этом исследовании, могло привести использование неполной дозы препарата (не более 300 мг). По степени снижения урикемии бензбромарон (в суточной дозе 100–200 мг) оказался эффективнее аллопуринола (100–300 мг/день) и у больных хронической подагрой при наличии почечной недостаточности (F. Perez-Ruiz и соавт., 1999). Причем бензбромарон был эффективен у больных, получавших диуретики (в этих случаях эффект аллопуринола был явно хуже), и оказывал достаточное действие при неэффективности аллопуринола.
Другие урикозурические средства
По-прежнему в терапии подагры используют пробенецид – самое “старое” урикозурическое средство, с применения которого в 1949 г. началась “эра” специфической терапии этого заболевания.
Пробенецид назначают в первоначальной дозе 0,25 г 2 раза в день. При недостаточном снижении уровня мочевой кислоты в крови каждые 1–2 нед дозу препарата повышают на 0,5 г (максимальная суточная доза составляет 3 г). Недостатками пробенецида считается нередко развивающаяся резистентность, а также относительно частое возникновение нежелательных явлений (примерно у 8% больных отмечается желудочная диспепсия, а у 5% – аллергические кожные сыпи). Среди редких серьезных побочных реакций описаны некроз печени, нефротический синдром и апластическая анемия. Пробенецид может удлинять действие пенициллина, цефалоспоринов, рифампицина и ряда других лекарственных средств, а также повышает концентрацию в крови напроксена и индометацина. Ацетилсалициловая кислота полностью блокирует урикозурический эффект пробенецида.
Сульфинпиразон является аналогом метаболита фенилбутазона, что объясняет возможность развития таких побочных эффектов, как угнетение кроветворения и нарушения функции печени, и привело к постепенному урежению использования этого препарата. Начальная суточная доза сульфинпиразона составляет 100 мг, ее разделяют на 2 приема в течение дня. Через 3–4 дня, при отсутствии достаточного снижения уровня мочевой кислоты в крови, суточную дозу постепенно (каждую неделю) повышают на 100 мг (но не более 800 мг). Препарат способен тормозить агрегацию тромбоцитов, что ценно, учитывая частое наличие у больных подагрой сердечно-сосудистых заболеваний. Наиболее частым побочным эффектом является желудочная диспепсия.
В лечении подагры возможно применение комбинации аллопуринола с урикозурическими средствами (обычно с сульфинпиразоном или бензбромароном, но не с пробенецидом). Такой метод оправдан у особо тяжелых больных, после установления торпидности к монотерапии. В этих случаях требуется тщательный подбор доз отдельных препаратов, так как урикозурические средства усиливают экскрецию аллопуринола. Возможна также и комбинация отдельных урикозурических средств. Специальных исследований, оценивающих достоинства и недостатки подобных комбинаций противоподагрических препаратов, не проводилось.
При назначении как аллопуринола, так и урикозурических средств следует помнить о двух важных обстоятельствах.
Первое. Вследствие увеличения выведения мочевой кислоты уже в первые дни применения этих препаратов повышается риск образования камней и развития уратной нефропатии. В связи с этим необходимо предварительное обследование состояния почек и мочевыводящих путей (определение уровня креатинина, его клиренса, ультразвуковое исследование почек), а также исследование pH мочи. Для исследования pH мочи можно использовать бумажные анализаторы, обычно прилагаемые к коммерческим цитратным препаратам. У пациентов со стойко низким pH мочи (меньше 6) перед назначением антиподагрических препаратов желательно добиться ее ощелачивания путем применения цитратов, бикарбоната натрия или ацетозоламида (ингибитора карбоангидразы). Эти препараты применяют, регулярно проверяя pH мочи, оптимальный уровень которого составляет 6,2–6,6. В целях профилактики камнеобразования необходимо также обильное питье (диурез должен составлять не менее 2 л в сутки). Превентивные меры предпринимаются в течение всего времени подбора оптимальной дозы противоподагрического препарата (обычно не менее 1–2 мес).
Второе. После назначения противоподагрических средств на протяжении 6–12 мес повышается риск развития атак подагры. Поэтому, как правило, рекомендуется не начинать терапию при еще незакончившемся артрите и использовать в течение нескольких месяцев с профилактической целью колхицин в небольших дозах (0,5–1,5 мг в день) или НПВП. Показано, что применение колхицина позволяет предупредить возникновение острых артритов примерно у 85% пациентов, которым начата антиподагрическая терапия. Вместе с тем ряд специалистов высказывают сомнение в целесообразности обязательного применения профилактической терапии, указывая на относительно небольшой риск обострения подагры и потенциальную токсичность колхицина.
Критерии эффективности противоподагрической терапии
В первые месяцы терапии основным критерием эффективности считается достижение оптимального уровня мочевой кислоты в крови. Он составляет не более 6 мг% (у мужчин), а в идеале – 4–5 мг%. Если концентрация мочевой кислоты не падает ниже 6,8 мг%, растворение уратов во внеклеточной жидкости и тканях не происходит, и сохраняется опасность прогрессирования подагры. После 6 мес терапии ее эффективность определяется также урежением приступов подагры, рассасыванием подкожных тофусов, сохранностью функции почек и отсутствием прогрессирования уролитиаза.
Список литературы Вы можете найти на сайте http://www.rmj.ru
1. Ahbern M.J., Reid C., Gordon T.P. Does colchicine work? Results of the first controlled study in gout. Austr. N. Z. J. Med. 1987; 17: 301–4.
2. Gillott T.J., Whallett A., Zaphiropoulos G. Oral desensitization in patients with chronic tophaceous gout and allopurinol hypersensitivity. Rheumatology 1999; 38: 85–6.
3. Groff G.D., Frank W.A., Raddatz D.A. Systemic steroid therapy for acute gout: a clinical trial and review of the literature. Seminars in Arthr. Rheum. 1990; 19: 329–36.
4. Harris M.D., Siegel L.B., Alloway J.A. Gout and hyperuricemia. Am. Fam. Physician. 1999; 15: 925–34.
5. McDonald E., Marino C. Stopping progression to tophaceous gout. When and how to use urate-lowering therapy. Postgrad. Med. 1998; 104: 117–27.
6. Noda S., Hayashi K., Eto K. Oxalate crystallization in the kidney in the presence of hyperuricemia. Scanning Microsc. 1989; 3: 829–36.
7. Perez-Ruiz F., Alonso-Ruiz A., Calaabozo M. et al. Efficacy of allopurinol and benzbromarone for control of hyperuricemia: a pathogenic approach to the treatment of primary chronic gout. Ann. Rheum. Dis. 1998; 57: 545–9.
8. Perez-Ruiz F., Calaabozo M., Fernandez-Lopez J. et al. Treatment of chronic gout in patients with renal function impairment: an open, randomized, actively controlled study. J. Clin. Rheumatol. 1999; 5: 49–55.
9. Rozenberg S., Lang T., Laatar A., Koeger A.T. et al. Diversity of opinions on the management of gout in France: a survey of 750 rheumatologists. Rev. Rhum. 1996; 63: 255–61.
10. Singer J.Z., Wallace S.L. The allopurinol hypersensitivity syndrome. Unnecessary morbility and mortality. Arthr. Rheum. 1996; 29: 82–7.
11. Talbott J.H., Terplan K.L. The kidney in gout. Medicine 1960; 39: 405–68.
12. Wallace S.L., Singer J.Z. Review: systemic toxicity associated with the intravenous administration of colchicine – guidelines for use. J. Rheumatol. 1988; 15: 495–9.
13. Yamanaka H., Togashi R., Hakoda M. et al. Optimal range of serum urate concentrations ti minimize risk of gouty attacks during anti-hyperuremic treatment. Adv. Exp. Med. Biol. 1998; 431: 13–8.
14. Yu: T-F., Gutman A.B. Uric acid nephrolitiasis in gout: pridisposing factors. Ann. Intern. Med. 1967; 67: 1133–48.
15. Yu: T-F. Urolitiasis in hyperuricemia and gout. J. Urol. 1981; 126: 424–30.
| Приложения к статье |
| Римские критерии диагноза подагры: 1. Гиперурикемия (мочевая кислота в крови более 7 мг% у мужчин и более 6 мг% у женщин) 2. Наличие подагрических узелков (тофусов) 3. Обнаружение кристаллов уратов в синовиальной жидкости или тканях 4. Наличие в анамнезе острого артрита, сопровождавшегося сильной болью, начавшегося внезапно и стихнувшего за 1-2 дня Диагноз подагры считается достоверным, если выявляются, по крайней мере, два любых признака. |