Урахус
Урахус (др.-греч. οὖρον — моча + χέω — лью, выливаю) (другое название: мочевой проток) — трубчатое образование у эмбриона, соединяющее передний отдел верхушки мочевого пузыря и пупок между брюшиной и поперечной фасцией живота, образуется из верхнего отдела аллантоиса. По данному протоку моча плода выводится в околоплодные воды. С 5 месяцев внутриутробной жизни начинается облитерация протока, которая завершается к моменту рождения, с превращением его в срединную пупочную связку. Однако при определенных условиях проток перекрывается не полностью, в результате чего формируются его аномалии:
Полезное
Смотреть что такое «Урахус» в других словарях:
УРАХУС — (urachus) остатки аллантоиса, которая обычно полностью исчезает во время эмбрионального развития. У взрослых людей урахус обычно представляет собой фиброзный тяж, соединяющий мочевой пузырь с пупком; иногда может наблюдаться аномальный урахус в… … Толковый словарь по медицине
урахус — ЭМБРИОЛОГИЯ ЖИВОТНЫХ УРАХУС – мочевой проток, функционирующий у зародыша. Часть пупочного канатика, соединенная с мочевым пузырем. У новорожденного превращается в твердую фиброзную связку … Общая эмбриология: Терминологический словарь
урахус — (urachus, греч. uron моча + cheo лить, выливать) см. Мочевой проток … Большой медицинский словарь
Урахус (Urachus) — остатки аллантоиса, которая обычно полностью исчезает во время эмбрионального развития. У взрослых людей урахус обычно представляет собой фиброзный тяж, соединяющий мочевой пузырь с пупком; иногда может наблюдаться аномальный урахус в виде… … Медицинские термины
Пуповина — Новорождённый после кесарева сечения. Пуповина не перерезана Пуповина, или пупочный канатик (лат. funiculus umbilicalis) особый орган, соединяющий эмб … Википедия
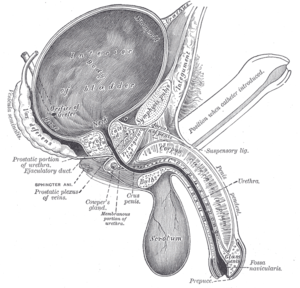
Мочевой проток — Вертикальные разрез мочевого пузыря, пениса и уретры. Урахус находиться на самом верху Урахус (греч. uron моча + греч. cheo лить, выливать) (другое название: мочевой проток) трубчатое образование у зародыша, соединяющее передний отдел верхушки… … Википедия
мочевой проток — (urachus, LNE; син.: мочевой ход, урахус) трубчатое образование у зародыша, соединяющее верхушку мочевого пузыря с пупком и являющееся производным аллантоиса; в ходе эмбрионального развития облитерируется, превращаясь к моменту рождения в… … Большой медицинский словарь
Мочевой проток — I Мочевой проток (urachus) мочевой ход, образующийся из верхнего отдела аллантоиса, по которому моча плода отходит в околоплодные воды; облитерация протока начинается с 5 мес. внутриутробной жизни и завершается к моменту рождения, с превращением… … Медицинская энциклопедия
Аллантоис (Allantois) — зародышевая оболочка, развивающаяся из задней кишки эмбриона. Ее внешний слой (мезодерма) содержит подходящие к плаценте кровеносные сосуды, образуя таким образом часть пуповины. Данная зародышевая оболочка невелика по размеру, и в процессе… … Медицинские термины
БЕРЕМЕННОСТЬ — (Graviditas), физиологическое состояние организма самки в период плодоношения, то есть с момента оплодотворения до рождения зрелого плода или до аборта. Б. характеризуется повышенной деятельностью отдельных органов, систем и всего организма в… … Ветеринарный энциклопедический словарь
Киста урахуса как врожденная аномалия
Медицинский эксперт статьи
Среди кист – патологических образований в виде закрытых полостей с различным содержимым – выделяется такое отклонение в эмбриональных структурах, как киста урахуса, возникающая в период внутриутробного развития. По МКБ-10 это врожденная аномалия мочевого протока, код – Q64.4
Код по МКБ-10
Эпидемиология
Патологии, связанные с нередуцированным остатком урахуса, по некоторым данным, затрагивают чуть более 1% населения, и на долю кисты приходится до 30% случаев (в то время как полностью открытый урахус составляет почти 48% случаев его аномалии).
Чаще всего (в 40% случав) встречается киста урахуса у детей первых двух лет жизни (примерно один случай на 5 тыс. новорожденных); более 30% данных кистозных образований диагностируется у детей в возрасте двух-шести лет и почти 24% – у детей старше семи лет. [1]
Специалисты указывают на то, что аномалии урахуса у взрослых достаточно редко себя проявляют и обнаруживаются случайно. При этом, по сравнению с женщинами, киста урахуса у мужчин выявляется в полтора-два раза чаще. [2]
Причины кисты урахуса
Как и омфаломезентериальный (кишечно-желточный) проток, мочевой проток плода – урахус, дренирующий мочевой пузырь и соединяющий его с пуповиной, является временным внезародышевым (провизорным) органом. По мере развития зародыша человека такие органы или структуры обычно регрессируют или подвергаются естественной облитерации (заращению). [3]
Причины аномалий урахуса, в том числе, и образования его кисты, заключаются в неполном заращении данной эмбриональной структуры, то есть, связаны с его не до конца завершенной инволюцией, что и приводит к различным патологиям.
Таким образом, киста урахуса, локализующаяся в области пупка (ниже пупка или выше мочевого пузыря), относится к дизонтогенетическим кистозным образованиям. [4]
Факторы риска
На сегодняшний день общими факторы риска развития врожденных кист считаются генетически обусловленные особенности эмбриогенеза, а также определенные нарушения клеточного и межклеточного обмена веществ мезенхимы в перинатальный период, которые вызывают патологические изменения в тканях различных анатомических структур плода. [5]
В качестве вероятных факторов, повышающих риски аномалий внутриутробного развития, рассматриваются: патологии беременности, в частности, позднее созревание плаценты; тератогенное воздействие окружающей среды; алкоголь и курение во время беременности и др.
Патогенез
Механизм формирования – патогенез кисты урахуса – объясняют нарушениями сроков формирования и последующей анатомической трансформации внеэмбриональных структур плода, скорости образования брюшной стенки и опущения мочевого пузыря.
Так, урахус является остатком аллантоиса, который формируется из энтодермы и внезародышевой мезенхимы примерно на третьей неделе беременности. В первые недели внутриутробного развития связан с эмбрионом, обеспечивая процессы газообмена и выведения в амнион (амнионический пузырь) продуктов обмена веществ.
Редукция аллантоиса с дальнейшей трансформацией его в отходящий от передней стенки мочевого пузыря трубчатый проток – урахус – отмечается между пятой и седьмой неделями эмбрионального развития. При этом в первые три месяца беременности, поскольку мочевой пузырь только начинается формироваться (с седьмой недели гестации), этот проток открыт и функционирует подобно аллантоису. [6]
Однако в начале второго триместра беременности, когда мочевой пузырь плода начинает опускаться в полость таза, урахус растягивается, и к шестому месяцу внутриутробного развития просвет в нем исчезает с образованием срединной пупочной связки (median umbilical ligament) между брюшиной и поперечной фасцией передней брюшной стенки.
В случаях, когда средняя часть рудиментарной трубчатой структуры (между пупком и мочевым пузырем) не зарастает, в оставшемся просвете формируется замкнутая полость, выстланная переходным эпителием – киста урахуса, стенки которой состоят из мышечных волокон, а внутри может находиться жидкость и отслоившийся эпителий. [7]
Симптомы кисты урахуса
Аномалии урахуса – если не возникает воспалительного процесса – часто присутствуют бессимптомно.
У многих первые признаки могут появиться при ее бактериальном инфицировании кисты Staphylococcus, E. coli, Pseudomonas или Streptococcus. [8]
У детей грудного возраста размер имеющегося в околопупочной области кистозного образования может увеличиваться в десятки раз, и это вызывает такие симптомы, как более частое мочеиспускание, метеоризм, неприятные ощущения в забрюшинном пространстве, которые проявляются беспокойством и плачем ребенка. А у новорожденных с такой аномалией мокнет и долго не заживает пуповина.
При значительных размерах киста у взрослых проявляется как постоянное ощущение распирания в брюшной полости и переполненности мочевого пузыря, возникают проблемы с работой кишечника. Во время беременности может проявить себя киста урахуса у женщин, которые жалуются на тянущие боли ниже пупка, усиливающиеся при движении.
Кисты могут открываться через свищ в области пупка, также их содержимое может выходить в виде выделений из пупка.
При воспаленной кисте появляются боли в животе – ниже пупка (особенно сильные при дефекации) и лихорадка; зона около пупка краснеет и может опухать; возможна боль при мочеиспускании и/или гематурия (примесь крови в моче). [9]
Нагноившаяся киста урахуса может разорваться – с выходом гнойного экссудата через пупок или попаданием его внутрь мочевого пузыря или брюшной полости. В первом случае наблюдается пиурия, а во втором существует угроза перитонита.
Осложнения и последствия
Инфицирование кисты и ее воспаление чреваты серьезными последствиями и осложнениями, в частности, ее нагноением, о котором говорилось выше, а также образованием пупочной фистулы.
Результатом длительного истечения гнойного экссудата может стать омфалит пупка.
Долгосрочное осложнение кисты – малигнизация, частота случаев которой, согласно клиническим данным, не превышает 0,01%.
Диагностика кисты урахуса
Диагностика начинается с осмотра и пальпации брюшной стенки. Также могут быть назначены анализ крови и мочи – на наличие бактериальной инфекции.
Инструментальная диагностика кистозного образования урахуса проводится с помощью методов визуализации: сонографии (УЗИ) брюшной полости и надлобковой области живота (мочевого пузыря), компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ). Также проводится цистография.
Визуализируется киста урахуса на УЗИ в виде внебрюшной массы с низкой эхогенностью, расположенной между кожей и передней брюшной стенкой, ниже пупка – по средней линии живота. Содержимое воспаленной кисты может выглядеть неоднородным.
Урахус, дивертикул мочевого пузыря
Подробная информация об урахусе и лечении дивертикула мочевого пузыря в Омске. Иллюстрации.
Урахус, дивертикул мочевого пузыря.
Аномалии мочевого протока. Урахус, что это такое? Мочевой проток у зародыша человека является остатком аллантоиса и уже в ранней стадии внутриутробного развития теряет свои функции в связи с переходом плода на плацентарное кровообращение. Несмотря на это, обратного развития аллантоиса не происходит и бывший мочевой проток сохраняется. Он принимает участие в формировании пупочного канатика, в дальнейшем превращаясь в срединную пузырно-пупочную связку. К моменту рождения ребенка мочевой проток обычно облитерируется. Однако в ряде случаев, особенно у недоношенных детей’, он остается открытым и его облитерация может произойти на 1-м году жизни. Но и у лиц зрелого возраста нередко отмечается частичное незаращение мочевого протока, клинически ничем не проявляющееся.
Частичное или полное незаращение мочевого протока является пороком развития. Полное незаращение (пузырно-пупочный свищ) встречается чрезвычайно редко. Чаще наблюдается незаращение одного из участков мочевого протока (рис. 170): пупочного (пупочный свищ), среднего (киста) или пузырного (дивертикул мочевого пузыря).
При полном незаращении мочевого протока из пупка выделяется моча, в большинстве случаев — только во время мочеиспускания. При этом большая часть мочи вытекает через мочеиспускательный канал. Это соотношение зависит от диаметра просвета незаращенного мочевого протока. Иногда выделение мочи из пупка прекращается (отек слизистой оболочки канала мочевого протока, его заполнение грануляционной тканью или белковой массой), но затем возобновляется. Кожа вокруг пупка мацерирована, иногда виден бугорок грануляционной ткани (сохраненный участок пуповины).
Незаращение средней части мочевого протока также встречается сравнительно редко. При этом, поскольку оба конца мочевого протока облитерированы, между ними остается слепой с обоих концов участок канала. Выстилающий канал эпителий продуцирует слизь, которая, не имея выхода, скапливается в канале, растягивает его стенки, придает ему округлую форму, постепенно превращаясь в кисту. Такая киста пальпируется между пупком и мочевым пузырем в виде округлой или яйцеподобной малоподвижной опухоли разной величины. Если содержимое кисты инфицируется, она начинает быстрее расти, становится болезненной. У ребенка развиваются симптомы гнойного процесса: повышение температуры тела гектического типа, явления сепсиса, высокий уровень лейкоцитов в крови, сдвиг лейкоцитарной формулы крови влево и др. Киста может вскрыться наружу, но чаще она вскрывается в полость брюшины, что приводит к развитию острого разлитого перитонита.
Частичное незаращение мочевого пузыря реже отмечается в нижней его части, примыкающей к верхушке мочевого пузыря. Как правило, такая аномалия ничем не проявляется. Самым частым клиническим признаком служит дизурия, которая наступает вследствие инфицирования мочевого пузыря и сообщающейся с ним полости мочевого протока. В данном случае эта полость фактически является дивертикулом мочевого пузыря. Вследствие постоянного застоя мочи в канале мочевого протока воспалительный процесс плохо поддается лечению. У девочки в возрасте 1 года мы наблюдали скопление гноя в канале с перфорацией гнойника в полость брюшины и развитием гнойного перитонита. Больная умерла от перитонита.
Чаще встречается незаращение пупочного конца мочевого протока (обычно в виде пупочного свища). Свищ то закрывается, то открывается и выделяет слизь. При открытом свище область пупка постоянно влажная, на белье остаются пятна, кожа пупочной области мацерирована.
Многие случаи незаращения мочевого протока не диагностируются, поскольку больные к врачу не обращаются.
Нередко из элементов мочевого протока развиваются доброкачественные (фиброма, аденома и др.) или злокачественные (рак различного строения, смешанные опухоли) опухоли. Из 78 случаев незаращения мочевого протока А. Б. Бабаян (1965) у 14 наблюдал опухоли: у 7 больных — доброкачественные, у 7 — злокачественные. У детей опухоли мочевого протока встречаются чрезвычайно редко.
При полном незаращении мочевого протока диагностика основывается на наличии выделений из пупка, инфекции в моче, а также данных цистоскопии, цисто- и фистулографии. Наличие пузырно-пупочного свища можно подтвердить пробой с метиленовым синим. В случае незаращения мочевого протока окрашенная жвдкость, введенная через мочеиспускательный канал в мочевой пузырь, выделяется из пупка.
При цистоскопии определяется картина дивертикула мочевого пузыря. Достаточно информативны цистография (контрастная жидкость проникает в канал мочевого протока) и фистулография (иногда через свищ удается наполнить контрастным веществом мочевой пузырь; рис. 171).
При незаращении нижнего (околопузырного) отдела мочевого протока диагноз ставится на основании результатов цистоскопии и цистографии.
При полном незаращении мочевой проток иссекают от верхушки мочевого пузыря до пупка. Операцию следует выполнять в первые месяцы жизни ребенка ввиду опасности развития воспалительных процессов. Срединным внебрюшинным доступом выделяют свищевой канал (иногда вместе с прилегающей брюшиной) и удаляют. Если мочевой пузырь притянут к пупку и имеет коническую форму, резецируют верхушку пузыря вместе с прикрепленным мочевым протоком (рис. 172) и на несколько дней оставляют катетер в мочеиспускательном канале.
При неполных свищах мочевого протока проводят консервативную терапию: ванны с перманганатом калия, обработка пупка 1 % раствором бриллиантового зеленого и прижигание 1 % раствором серебра нитрата. Операцию предпринимают лишь при неэффективности консервативного лечения у детей старше 1 года. Кисту удаляют.
При инфицированной кисте мочевого протока с целью предупреждения повреждения брюшины и развития перитонита вначале необходимо опорожнить кисту от гноя и затампонировать. Только после этого можно приступить к удалению кисты.
Дивертикул мочевого пузыря
Дивертикул мочевого пузыря представляет собой мешковидное выпячивание его стенки. Дивертикулы могут быть одиночными и множественными. Причиной этой аномалии является неправильное формирование стенки мочевого пузыря. Дивертикулы чаще всего располагаются в области отверстий мочеточников и боковых стенок мочевого пузыря, в редких случаях — на верхушке или в области его дна. Врожденный дивертикул сообщается с полостью мочевого пузыря узким каналом. Стенка дивертикула состоит из таких же слоев, как и стенка мочевого пузыря. Нередко дивертикул имеет большие размеры и превосходит по объему мочевой пузырь (рис. 174).
В большинстве случаев дивертикул мочевого пузыря в течение длительного времени не проявляется. В таких случаях его обнаруживают случайно во время цистоскопии или цистографии. Иногда дивертикул диагностируют при инфицировании мочевого пузыря. В таких случаях цистит не поддается лечению, так как из-за слабости мышц дивертикул не полностью опорожняется, в нем застаивается моча, то есть в организме имеется постоянный очаг инфекции. При этом развиваются пиелонефрит, недостаточность почек.
Расположение дивертикула в области отверстия мочеточника сопровождается нарушением его замыкательной функции, в результате чего может возникнуть пузырно-мочеточниковый рефлюкс. Застой мочи в дивертикуле может стать причиной камнеобразования и возникновения в нем опухоли.
Основными симптомами дивертикула мочевого пузыря являются затруднение мочеиспускания (вплоть до полной его задержки) и мочеиспускание в два этапа (сначала опорожняется мочевой пузырь, а потом — дивертикул).
Диагностика дивертикула мочевого пузыря несложна. При цистоскопии обнаруживают вход в дивертикул (рис. 175). Цистография позволяет выявить дополнительную полость, сообщающуюся с мочевым пузырем (рис. 176). Тень дивертикула часто определяется в косой или боковой проекции. Для диагностики дивертикула можно применить ультразвуковое сканирование (рис. 177).
Небольших размеров дивертикул, если он не является причиной болезненных явлений, у маленьких детей можно оставить без лечения. В остальных случаях показано полное иссечение дивертикула. Если мочеточник открывается в дивертикуле, его пересаживают в стенку мочевого пузыря (уретероцистонеоанастомоз).
Урологические обследования в Омске.
Какие исследования наиболее часто применяются в урологии?
Лабораторная диагностика
Лабораторных методов диагностики некоторых заболеваний, например, гиперактивного мочевого пузыря не существует. Исследование при воспалительных заболеваниях, основывается, прежде всего, в оценке мочи с целью поиска гематурии, пиурии, глюкозурии, протеинурии и бактериурии. При исследовании крови при иных заболеваниях, определяют уровень ПСА и глюкозы сыворотки крови. Бактериологические обследование необходимо для уточнения характера микроорганизмов, вызывающих воспалительный процесс и чувствительности антибиотиков к ним.
Цитологическое исследование мочи. Факультативная диагностика.
Цитологическое исследование центрифугата мочи используют у больных с подозрением на рак мочевого пузыря и карциному in situ, которые нередко вызывают учащенное мочеиспускание. На исследование сдается свежевыпущенная утренняя порция мочи. Для достижения оптимального результата исследование необходимо выполнить не менее трех раз.
Более 20 лет наша клиника занимается диагностикой и лечением урологической патологии.
Расписание работы Хлебова Андрея Олеговича: с понедельника по пятницу с 8.00 до 18.30, суббота с 11.00 до 14.00. Получите подробное расписание в виде sms-сообщения и запишитесь на прием в удобное для Вас время по тел. +79095377482 (пожалуйста, нажмите для звонка с телефона) или напишите в whatsapp. Задержка с ответом возможна, если доктор занят на операции.
Мы находимся в нескольких метрах от остановки транспорта «Санаторий Омский», здесь же Вы можете оставить свой автомобиль на одной из двух парковок. Лестница оборудована удобным пандусом для людей с ограниченными возможностями. Великолепная диагностическая аппаратура экспертного уровня сочетается с уютным интерьером. Мы можем предложить для гостей и посетителей нашего центра замечательное кафе.
Ультразвуковая диагностика является весьма ценным методом исследования и в ряде случаев она сочетается с биопсией и последующим гистологическим исследованием биоптата.
Комплексное уродинамическое исследование. Факультативная диагностика.
На современном этапе доказано, что ценность комплексной уродинамической диагностики является весьма и весьма сомнительной.
Однако в некоторых случаях она должна быть выполнена обязательно:
Исследование выполняется в следующем варианте: цистометрия наполнения в клино- и ортостазе, урофлоуметрия с электромиографией, статическая и динамическая профилометрии уретры. При этом оцениваются активность, чувствительность и емкость детрузора, синергизм между детрузором и уретральным сфинктером, наличие детрузорной гиперактивности — непроизвольные сокращения детрузора амплитудой более 5 см водного столба. Возможно применение провокационных и фармакологических тестов (холодная вода, лидокаин, КС1, быстрая скорость наполнения, кашель и т.д.).
У избранных пациентов необходима дифференцировка инфравезикальной обструкции и гипотонии детрузора. Единственным методом, позволяющим это оценить, является исследование «давление — поток» в составе выделительной цистометрии. Одновременно с этим по электромиограмме судят о мышечной активности тазовой диафрагмы и уретрального сфинктера.
Лучевая диагностика (УЗИ, МРТ). Факультативная диагностика.
МРТ костей позвоночника выполняется в случае подозрения на нейрогенный характер ГАМП. УЗИ мочевого пузыря используется для поиска опухолей и конкрементов последнего.
Объем остаточной мочи должен быть определен при подозрении или уже определенной предыдущими диагностическими этапами нейрогенной патологии детрузора, в случае обструктивной микции, чувстве неполного опорожнения мочевого пузыря, при пальпируемом при физикальном осмотре мочевого пузыря и если обследуются пожилые пациенты.
Оценивается резидуальная моча в интервале не более 15 минут после мочеиспускания. Измерение может быть неинвазивным (при помощи УЗИ мочевого пузыря) либо выполняться путем катетеризации мочевого пузыря. В том и другом случае объем остаточной мочи менее 50 мл считается нормативным.
Весьма часто выполняется мультиспиральная компьютерная томография, она незаменима для диагностики мочекаменной болезни.
Уретроцистоскопия, Факультативная диагностика.
Цистоскопия с учетом инвазивности метода должна быть последней факультативной опорой исследователя в диагностическом поиске
Выполняется при наличии гематурии, болевом синдроме со стороны мочевого пузыря, в случае хронической рецидивирующей инфекции мочевых путей и для оценки анатомии пузырно-уретрального сегмента. Исключаются опухоль мочевого пузыря, интерстициальный цистит.
Резюмируя диагностическую тактику при синдроме гиперактивного мочевого пузыря, необходимо отметить, что в большинстве случаев диагноз может быть установлен при изучении анамнеза и симптомов пациента, физикальном обследовании, лабораторной диагностике в виде оценки рутинных анализов мочи и крови.
Специализированная же диагностика (уродинамика, цистоскопия, лучевые исследования) применяется факультативно при обследовании избранных пациентов.
Диагностика урологических заболеваний выполняется хорошо обученным персоналом. При этом требуется высокостоимостное оборудование и специализированные в уродинамике врачебные кадры, что диктует необходимость направления пациентов на этом этапе диагностики в специализированные исследовательские центры.
Анализ обеспеченности населения квалифицированной медицинской помощью в условиях роста числа урологических заболеваний в Российской Федерации показывает, что при этом слабым звеном оказывается амбулаторный — наиболее важный в диагностике, лечении и профилактике — этап. За основу качественной реорганизации урологической службы следует взять высокий уровень профессионализма врачей и среднего медперсонала, базирующийся на современных знаниях и освоении новейших технологий. Не следует также забывать и об эффективном использовании людских и финансовых ресурсов, особенно в условиях отечественного здравоохранения, где ощущается недостаток материальных средств. Вместе с тем в существующей системе здравоохранения в РФ основополагающее место в оказании медицинской помощи пациенту с любым заболеванием, в том числе и с урологическим, занимает районная поликлиника — амбулатория. Подобная система распределения ответственности по оказанию медицинской помощи характерна и для многих стран Запада. Так, в Германии 80% урологической помощи оказывается в условиях поликлиники. При этом эффективность немецкого здравоохранения ни у кого не вызывает сомнений. Врач поликлинической службы является первым и основополагающим звеном, который должен правильно оценить состояние больного и начать оказание первой помощи. От врача поликлиники напрямую зависит дальнейшая судьба пациента и течение его заболевания. При современных возможностях медицины своевременно поставленный правильный диагноз практически любого заболевания позволяет выполнить адекватное в полном объеме лечение, что дает возможность сохранить пациенту здоровье, а, следовательно, и качество его жизни на высоком уровне. Так, внедрение инновационных технологий, даже у онкологических пациентов, при своевременной установке диагноза, позволяет выполнить радикальное лечение и добиться полного его излечения, но все это возможно только при грамотном подходе к диагностике и лечению болезни у каждого конкретного больного на этапе поликлинического приема.
Эффективно лечить урологические заболевания нам помогают:
Центр хирургии и дневной стационар для урологических больных, который работает бесплатно для наших пациентов (по полису ОМС).
Хирургический/урологический стационар.
Научное сотрудничество с кафедрой урологии и отделением крупной клинической больницы.
Друзья, если вы живете в Омске или Омской области у Вас остались вопросы получите подробное расписание в виде sms-сообщения и запишитесь на прием в удобное для Вас время по тел. +79095377482 (пожалуйста, нажмите для звонка с телефона) или напишите WhatsApp. Задержка с ответом возможна, если я буду занят на операции.
Одними из важнейших характеристик отечественного здравоохранения, которые заимствовали многие страны Запада, являются этапность и преемственность оказания медицинской помощи. Эффективность проведенного стационарного лечения пациента с использованием высокотехнологичных методов лечения напрямую зависит от качества оказания амбулаторной специализированной помощи в послеоперационном периоде — адекватного проведения послеоперационной реабилитации пациента.
Следует заметить, что в современной медицине помимо этапное оказания медицинской помощи важны такие моменты, как квалифицированность, высокотехнологичность и инновационность. Применительно к разделению оказания урологической помощи эта концепция отражается в преемственности амбулаторного, стационарного и последующего реабилитационного периода, который вновь осуществляется амбулаторно. Достижения современной медицины позволяют проводить комплексное радикальное лечение большинства уро-онкологических заболеваний с использованием оперативных методов и ряда высокотехнологичных инструментальных методов лечения, что ведет к постоянному росту числа пролеченных онкологических пациентов. При этом важным моментом является умение врача поликлиники правильно подготовить пациента к оперативному вмешательству, провести все необходимые обследования, а далее осуществлять грамотное ведение пациента на послеоперационном этапе лечения и в период реабилитации. Научно-технический прогресс в медицинской науке позволил сделать многие процедуры малоинвазивными и безопасными. Кроме того совершенствование существующих методов обследования и лечения позволет изменить подходы к объему медицинских услуг, оказываемых в амбулаторных условиях. Так, теперь возможно проведение некоторых эндоскопических и малоинвазивных операций в амбулаторных условиях или в так называемых стационарах одного дня. Поэтому важным звеном в оказании высокотехнологичной урологической помощи является амбулаторная урологическая практика. В последние годы отмечается значительные проблемы в объеме медицинских услуг, оказываемых в государственных поликлиниках, обусловленных сложившимися новыми экономическими условиями (недостаточностью финансовых ресурсов, высокой стоимостью стационарного лечения).
Мы можем предложить Вам обследование на аппаратуре экспертного класса в комфортных условиях. Мы находимся в нескольких метрах от остановки транспорта «Санаторий Омский», здесь же Вы можете оставить свой автомобиль на одной из двух парковок. Лестница оборудована удобным пандусом для людей с ограниченными возможностями. Великолепная диагностическая аппаратура экспертного уровня сочетается с уютным интерьером. Мы можем предложить для гостей и посетителей нашего центра замечательное кафе.