Укажите что характерно для симптома бенье мещерского
Л.К. Глазкова, О.Е. Акилов
Клинические симптомы в дерматовенерологии
Цель предлагаемого сборника – напомнить медикам о типичных признаках дерматовенерологической патологии, что в конечном счете должно способствовать пониманию механизмов болезни и упрощать вопросы диагностики.
В дерматовенерологической практике находят применение лишь несколько десятков симптомов, что существенно отличает данную отрасль медицины от таких врачебных специальностей как хирургия, неврология и педиатрия, оперирующих сотнями симптомов. Тем более важно студентам при изучении кожных и венерических болезней обратить внимание на ряд наиболее распространенных признаков, способных оказать вспомогательную роль в повседневной работе врача.
Кроме того, мы посчитали необходимым дополнить данное пособие разделом «Изменения кожи при патологии внутренних органов». Даже исходя из того, что данный раздел по объему получился не менее значительным, чем раздел дерматологических симптомов, можно сделать вывод об особой роли поверхностного покрова человека. По сути кожа является зеркальным отображением большинства патологических процессов, происходящих внутри организма. В этом плане, мы надеемся, что данное пособие окажется интересным не только узким специалистам, но и врачам общего профиля.
Все симптомы классифицированы по нозологическому принципу. Внутри раздела признаки представлены в соответствии с русским алфавитом. В многословных названиях признаков симптомы расположены, как правило, по определяющему (смысловому) существительному (например, «пятна белого» симптом) или фамилии автора. Также приведены и те признаки, в названии которых употребляется термин «феномен».
«ЗИМНЕЙ СТОПЫ» симптом – гиперемия и умеренная инфильтрация подошв с шелушением и трещинами
ЛИМБАРСКОЙ симптом – мокну тие у больных с детской экземой выявляется при прикладывании промокательной бумаги к эрозивным элементам, при этом на бумаге проявляются точки Селма – отпечатки «серозных колодцев»
«ПОЛИРОВАННЫХ НОГТЕЙ» симптом – исчезновение продольной исчерченности и характерный вид ногтя в следствие постоянного расчеса кожи
«МЕХОВОЙ ШАПКИ» симптом – дистрофия волос затылочной области.
МАРШАЛА-УАЙТА симптом (Marshall, White) ; пятна Бира; хронические вазокнострикторные пятна – бледные и холодные пятна ангиоспастического характера на коже кистей; ранний признак васкулита.
«СОСУДИСТОЙ ПНЕВМОНИИ» симптом – наличие базальных дисковидных ателектазов на фоне усиленного и деформированного легочного рисунка, а также высокого стояния диафрагмы; рентгенологический признак поражения легких при системной красной волчанке.
Красный плоский лишай
Симптомы характерные для прогрессирующей стадии
Симптомы характерные для стационарной стадии
Симптомы характерные для стадии регресса
НИКОЛЬСКОГО симптом прямой – интенсивное скользящее трущее движение около пузыря вызывает легкую отслойку эпидермиса.
«КИСЕТА» симптом – веерообразно располагающиеся линейные рубцы около рта у больных склеродермией, при этом больные неспособны открыть рот.
«МЕДОВЫХ СОТ» симптом – рентгенологический признак поражения легких при склеродермии: наличие двустороннего усиленного и деформированного легочного рисунка с мелкоячеистой структурой, напоминающей медовые соты.
БЕРТОНА симптом (Burton H.) – серая кайма на деснах у нижних резцов, признак свинцовой интоксикации.
АРДИ симптом (Hardy) – преобладание единичных гнойных корок в области одного из локтей или немногочисленные пустулы вокруг локтевых суставов.
ГОРЧАКОВА симптом; – точечные кровянистые корочки на коже локтей и в их окружности.
СЕЗАРИ симптом – чесоточный ход немного возвышается при пальпации.
«ТРЕУГОЛЬНИКА» симптом ; симптом ромба Михаэлиса – атипичные высыпания при чесотке в виде импетигинозных элементов, пузырьков, корочек, располагающихся вершиной в области межъягодичной складки и переходящих на крестец своим основанием.
БЕНЬЕ симптом; симптом конусов Бенье – фолликулярные остроконечные красно-бурые мелкие папулы на разгибательной поверхности проксимальных фаланг пальцев кистей при красном волосяном лишае Девержи.
БО поперечных борозд симптом – дистрофия ногтей, обусловленная нарушением роста ногтя при энтеропатическом акродерматите.
«КНОПКИ ЗВОНКА» симптом – наличие грыжевидных выпячиваний над глубоко расположенными опухолями, при надавливании в зоне которых палец проваливается как в пустоту при нейрофиброматозе.
ЛЕЗЕРА-ТРЕЛА симптом ( Lezer, Trelat) – появление большого количества пигментных пятен, сенильных бородавок и рубиновых ангиом у пожилых людей как предвестник злокачественных опухолей.
СИТА симптом (феномен) – при сдавливании с двух сторон очага поражения при хронической пиодермии и при глубокой трихофитии выделяется гной.
БИЙТТА ВОРОТНИЧОК – отслойка рогового слоя эпидермиса в виде периферического венчика, появляющегося при разрешении папулезного сифилида.
БАЙЯРЖЕ симптом (Baillarger) – неодинаковая величина зрачков у больных прогрессивным параличом.
БАМБЕРГА симптом (Bamberger) ; аллохейрия – у больных спинной сухоткой при уколе иглой в одну руку возникает боль в другой руке.
БЕЙЕРА симптом (Bayer) – больные спинной сухоткой затрудняются определить направление перемещения складки кожи.
БЕРГЕРА симптом (Berger) – в ранней стадии нейросифилиса могут быть эллипсовидные или неправильно округлые зрачки.
БЕРНАЦКОГО симптом (Biernacki) – нечувствительность при давлении локтевого нерва у больных спинной сухоткой.
ВЮЛЬПИАНА симптом (Vulpian) – нечувствительность к теплу и повышенная чувствительность к холоду у больных спинной сухоткой.
ПИТРА 2 симптом (Pitres A.) – гипестезия яичек и мошонки у больных спинной сухоткой.
РЕМАКА симптом (Remak) – ощущение двойного прикосновения к коже при раздражении её иглой у больных спинной сухоткой.
ФРЕНКЕЛЯ симптом (Frankel) – снижение мышечного тонуса в области тазобедренного сустава у больных спинной сухоткой.
ШАРБО симптом (Sharbo) – отсутствие чувствительности в области иннервации малоберцового нерва; возможный признак спинной сухотки.
Ранний врожденный сифилис
Поздний врожденный сифилис
Достоверные (безусловные) симптомы
ГЕТЧИНСОНА триада – паренхиматозный кератит, специфический лабиринтит, гетчинсоновские зубы
ЗУБЫ ГЕТЧИНСОНА – дистрофия верхних средних резцов второго прорезывания.
ГАНДОЛЬФА симптом – ложно-белая опухоль крупных, чаще коленных суставов при отсутствии регионарного лимфаденита
ЗАУФАЛЯ симптом (Zaufal) – седловидный, «козлиный» нос и нос в виде лорнетки у больных третичным или поздним врожденным сифилисом (разрушение носовой перегородки).
ПАРРО симптом – пояснично-ягодичные рубцы
ПАРРО ягодицеобразный череп – череп, расширенный в верхне-задней части на 2 шаровидные половины из-за шарообразного расширения затылочно-теменной области. По срединнной линии имеется желобок в передне-заднем направлении
Дистрофии и стигмы
КАРАБЕЛЛИ бугорок – пятый добавочный бугорок на жевательной поверхности первого моляра верхней челюсти
» КЛУБНИЧНОЙ» ШЕЙКИ симптом – петехии на слизистой влагалищной части шейки матки, придающие характерный вид cervix у пациенток с трихомонадным вагинитом и экзоцервицитом.
Изменения кожи при патологии внутренних органов
«АПЕЛЬСИНОВОЙ КОРКИ» симптом – изменение рельефа кожи при раке молочной железы
БЕРА симптом (Ber ); симптом «грязных коленей» – чрезмерное ороговение и утолщение эпидермиса на коленях и локтях, иногда на тыле стоп и внутренних лодыжках, вследствие чего кожа легко загрязняется, возможный признак гипотиреоза.
ГЕДА симптом – гипералгезия кожи, усиливающаяся при менструации; возможный признак туберкулеза легких у женщин.
ГРЮНВАЛЬДА симптом – экхимозы вокруг пупка при остром панкреатите.
ЕЛЛИНЕКА симптом (Jellinek) – потемнение кожи век при базедовой болезни
КЕРРА симптом (Kerr) – трофические изменения кожи ниже места повреждения спинного мозга
«КРАСНЫХ ПЕРЧАТОК И НОСКОВ» симптом – гиперемия и отечность ладоней, тыла кистей и подошв; признак йерсиниоза (псведотуберкулеза)
КРОЛЯ симптом – чрезмерное оволосение или выпадение волос на ноге на стороне воспаления седалищного нерва.
КУЛЛЕНА симптом – цианоз кожи вокруг пупка при остром панкреатите.
ЛОЖА НОГТЕВОГО симптом – частичное обнажение ногтевого ложа по свободному краю ногтевой пластинки при поражении периферических нервов.
МАНЬЯНА 1 симптом (Magnan V.J.J.) – ощущение инородных тел под кожей (тактильные галлюцинации); возможный признак наркомании.
ПЕНДЕ симптом (Pende) – появление «гусиной кожи» после растирания. Возможный признак недостаточности надпочечников.
ПУУСЕПА симптом (Puusepp) – пигментация кожи по ходу ветвей седалищного нерва еще до клинических признаков ишиаса.
ПЯТНА БЕЛОГО симптом – феномен длительно не исчезающего после надавливания белого пятна на коже кисти или тыла стопы; признак недостаточности кровообращения, дисфункции симпатической нервной системы.
СЕРЖАНА 1 симптом (Sergent E.) – стойкий выраженный красный дермографизм; признак лабильности вегетативной нервной системы, возможный признак недостаточности коры надпочечников.
ТУЖИЛИНА симптом ; «красных капелек» симптом – мелкие аневризмы кожных сосудов на животе, спине, груди; наблюдается при хроническом панкреатите.
Клиническая картина, дифференциальная диагностика и терапия пациентов с красным плоским лишаем
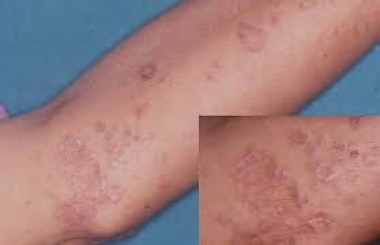
В статье приводятся данные о красном плоском лишае, хроническом заболевании кожи слизистых оболочек, волосистой части головы, ногтевых пластин. Приводятся этиологические и патогенетические механизмы, приводящие к развитию красного плоского лишая, описывае
The article presents data on the red flat lichen, chronic skin disease of mucous membranes, scalp, nail plates. Etiological and pathogenetic mechanisms leading to the development of lichen planus, the clinical picture and differential diagnosis of the disease are given, information about the methods of therapy and prevention is presented.
Красный плоский лишай — это хроническое заболевание, особенностью которого является папулы, располагающиеся преимущественно на сгибательных поверхностях верхних конечностей, передней поверхности голеней, чаще на слизистой оболочке рта и красной кайме губ, сопровождающиеся зудом различной тяжести [1]. Гебра впервые ввел термин lichenruben в 1860 г., а впервые описал дерматоз Вильсон в 1869 г. Первое отечественное описание красного плоского лишая принадлежит В. М. Бехтереву. Красный плоский лишай относится к сравнительно редким заболеваниям. По мировым данным красный плоский лишай составляет 0,5% всех кожных заболеваний, встречается в 6 раз реже, чем псориаз, чаще в возрасте от 35 до 55 лет. Дети и люди пожилого возраста, как правило, болеют редко, хотя описаны случаи заболевания у 6-месячного ребенка и в возрастной группе 80 и 90 лет. В последние годы отмечается тенденция увеличения заболеваемости красным плоским лишаем, нет отчетливого преобладания одного пола над другим [2].
Исследования многих авторов указывают, что красный плоский лишай является реакцией гиперчувствительности замедленного типа на различные химические агенты, включая краски, химикаты для проявления фотопленок, золото. Среди лекарственных препаратов, вызывающих красный плоский лишай, могут быть такие препараты, как стрептомицин, тетрациклин, препараты золота, препараты ртути и йода, хлорохин, хинин, препараты сурьмы, ПАСК, аммоний [2]. Теории неврогенного происхождения поддерживали А. Г. Полотебнов, П. В. Никольский, А. И. Поспелов, J. Darier, H. Kobner. Провоцирующими факторами являются эмоциональное возбуждение, нервные перегрузки. Больные красным плоским лишаем — лица возбудимые, страдающие бессонницей, неразговорчивые, подчас плаксивые. Одним из доказательств неврогенной теории являются случаи высыпаний по ходу нервов — чаще седалищного нерва.
Инфекционная теория не подкреплена убедительными данными. Высказывались предположения о бактериальной или вирусной инфекции под влиянием провоцирующих факторов. Развитие заболевания базируется также на клинических наблюдениях. Описано развитие красного плоского лишая у ассистента, производившего биопсию очага у больного. Через месяц возникли высыпания на правой руке, а затем и на других участках кожи [3]. Сторонники инфекционной природы данного заболевания в доказательство приводят клинические наблюдения о возникновении красного плоского лишая после различных травм, указывая, что травма создает входные ворота для внедрения предполагаемого возбудителя [2].
В патогенезе красного плоского лишая большое значение имеют иммунные изменения, которые характеризуются снижением общего количества Т-лимфоцитов, функциональной активности Т-лимфоцитов, увеличением иммунорегуляторного индекса Т-хелперов/Т-супрессоров за счет повышения уровня Т-хелперов или снижения уровня Т-супрессоров. В первой фазе Т-лимфоциты взаимодействуют с макрофагами и клетками Лангерганса, что сопровождается увеличением числа последних. Во второй фазе повышается количество лимфоцитов: в свежих очагах содержание Т-лимфоцитов в дермоэпидермальном соединении и в том числе Т-супрессеров. В длительно существующих очагах, в инфильтрате вокруг сосудов, Т-хелперов, что расценивается как проявление цитотоксического иммунного процесса, направленного против кератиноцитов базального слоя эпидермиса. Методом прямой иммунофлюоресценции в биоптатах очагов поражения обнаруживается отложение IgG и IgM в дермоэпидермальной зоне, гранулы IgG, IgM, IgA и компонента — в тельцах Сиватта; линейные отложения фибрина и фибриногена — в зоне базальной мембраны; при непрямой иммунофлюоресценции антитела не обнаруживаются. Сообщается об ассоциации заболевания с антигенами HLA-A3, HLA-A5, HLA-Drl, а также о связи его с антигеном HLA-B7 [4].
При красном плоского лишае прослеживаются три стадии заболевания [5]:
Типичная форма красного плоского лишая характеризуется мономорфной сыпью в виде красновато-сиреневых мелких (диаметром 2?5 мм), плоских, блестящих, особенно при боковом освещении, многоугольных папул с пупковидным вдавлением в центре элемента. Папулы могут группироваться в бляшки, приобретать форму колец, гирлянд, линий. При смазывании поверхности папул растительным маслом видны опаловидные белые или сероватые точки и полосы, просвечивающие через роговой слой (симптом Уикхема), что обусловлено неравномерным утолщением зернистого слоя эпидермиса. Положительный симптом Кебнера отмечается в прогрессирующей стадии заболевания (появление новых высыпаний в зоне травматизации кожи).
Элементы высыпания располагаются симметрично, с излюбленной локализацией на сгибательных поверхностях конечностей, на коже нижней части живота, в области половых органов, на пояснице, боковых поверхностях туловища. Сыпь может иметь линейное расположение, чаще на конечностях передней поверхности голеней. Иногда высыпания имеют распространенный характер и проявляются в виде эритродермии. Редко поражается волосистая часть головы, ладони и подошвы, описаны изолированные поражения стоп с отхождением ногтей. Красный плоский лишай обычно проявляется зудом, меняет психосоциональный портрет пациента: бессонница, раздражительность, дисморфофобия, значительное снижение качества жизни приводят к формированию нозогенной депрессии, зачастую именно зуд заставляет пациента обратиться к врачу [4, 6].
Кольцевидная форма красного плоского лишая характеризуется элементами в форме колец с центральной зоной атрофии и возвышающимися краями. Чаще встречается у мужчин на коже половых органов, внутренней поверхности предплечий, характерен зуд. Представлена в виде папул и бляшек, диаметром от 1 до 3 см, образуют колечки, полукольца, центральная часть которых окрашена в коричневый цвет. Чаще дебют заболевания переходит в типичную форму [7].
Эрозивно-язвенная форма красного плоского лишая встречается нередко, является атипичной и весьма трудной для диагностики. Эрозивно-язвенные поражения обычно располагаются на коже нижних конечностей и на слизистых оболочках ротовой полости и гениталий. Наблюдается как раздельное, так и сочетанное поражение кожи и слизистых. На слизистой оболочке появляются эрозии и язвы, а вокруг элементов располагаются папулы. Эрозии имеют неправильную форму, после удаления их легко возникает кровотечение. Во время лечении эрозии могут частично или полностью эпителизироваться, но после прекращения лечения могут рецидивировать [6, 8].
Гипертрофическая форма красного плоского лишая регистрируется примерно в 4% случаев. Проявляется в виде бляшек. Поверхность бляшки неровная, бородавчатые высыпания с множественными углублениями каменистой плотности с фиолетовым оттенком, значительно выступающая над окружающей кожей. Отличительные особенности этой разновидности — мучительный зуд, очень длительное, без изменений существование бляшки, необычайное упорство к терапии [2, 9].
При фолликулярной форме красного плоского лишая наряду с эритематозно-сквамозными очагами образуются узелки, расположенные вокруг фолликулов, очень маленькие, немного выступающие над уровнем кожи. Характерно наличие на вершине узелка точечной, плотно сидящей чешуйки. Эти элементы имеют заостренный вид, при проведении рукой дают ощущение терки. Число их может быть различно, но, даже будучи весьма многочисленными, они никогда не сливаются и не образуют бляшек. Разновидностью этой формы является синдром Little?Lassuer — остроконечные узелки появляются на коже и одновременно на волосистой части головы, обычно группами, не сливаясь. В данном случае процесс заканчивается атрофией и исчезновением волос (псевдопеллада Брока) [2].
Атрофическая форма красного плоского лишая характеризуется несколько возвышающимися над уровнем здоровой кожи узелками, оставляющими атрофические рубцы полигональной формы. Цвет участков атрофии кожи серовато-желтый, с коричневой каймой. На слизистых окраска белесоватого оттенка. Локализация — в крупных складках, на коже и слизистых оболочках половых органов. Больные обычно испытывают умеренный зуд [3].
При пигментной форме красного плоского лишая один из самых важных симптомов — пигментация, характерной для дерматоза конфигурации, локализации и окраски, и отсутствие зуда. В дальнейшем на пигментных пятнах появляются узелковые высыпания, вначале не типичные для красного плоского лишая, но затем переходящие в типичные элементы. Обычно пигментные пятна являются остаточным явлением. Принадлежность этой формы к красному плоскому лишаю доказана гистологически [2].
Пузырная форма красного плоского лишая характеризуется образованием пузырей на бляшках и папулах красного плоского лишая или на неповрежденной коже. Это форма нередко протекает тяжело. У одних больных на папулах и бляшках возникают различной величины пузыри, а у других — остро выступают пузыри, а при их инволюции появляются характерные для красного плоского лишая папулы. Наряду с этим на коже выступают крупные эритематозные пятна с неровной поверхностью и с пузырями на них. Преимущественная локализация — ладони и подошвы. Характерен выраженный зуд [2, 10].
Поражение слизистых оболочек при красном плоском лишае наиболее часто наблюдается в полости рта — на внутренней поверхности щек, языка. Характерна локализация на слизистой оболочке щек по линии смыкания коренных зубов, языка, губ, реже — на деснах, небе, дне полости рта. Узелки мелкие (с булавочную головку), плоские, многоугольные, плотные, серовато-белого цвета с блеском. Встречаются следующие разновидности поражений слизистой оболочки полости рта и красной каймы губ при красном плоском лишае: буллезная; атипичная; эрозивно-язвенная; экссудативно-гиперемическая; типичная; гиперкератическая [11].
Типичная форма поражения слизистых оболочек красного плоского лишая характеризуется папулезными высыпаниями, мелкими, диаметром до 2 мм, беловато-перламутрового или серовато-белого цвета, которые образуют линии, сетку, дуги или имеют вид «листьев папоротника». На языке папулы чаще имеют вид бляшек диаметром до 1 см. На красной кайме губ (чаще нижней) слившиеся папулы иногда принимают звездчатую форму, а при слиянии выглядят как сплошная шелушащаяся полоса.
Характерна локализация на слизистой оболочке щек по линии смыкания коренных зубов, языка, губ, реже — на деснах, небе, дне полости рта.
Атипичная форма поражения слизистых оболочек красного плоского лишая отличается застойной гиперемией слизистой оболочки верхней губы, на фоне которой видны множественные мелкие участки мацерации и неяркие белесоватые папулы. Десневой край передних резцов интенсивно-красного цвета, пастозен, кровоточит при прикосновении шпателя. Указанные формы могут трансформироваться одна в другую.
Эрозивно-язвенная форма поражения слизистых оболочек красного плоского лишая сопровождается выраженным воспалением. На слизистой оболочке рта или губах образуются эрозии, реже — язвы, вокруг которых на гиперемированном и отечном основании располагаются типичные папулы. Эрозии неправильных очертаний, покрыты фиброзным налетом, после удаления которого возникает кровотечение. Эрозии плохо эпителизируются и склонны к рецидивам.
Экссудативно-гиперемическая форма поражения слизистых оболочек красного плоского лишая визуализируется в виде типичных папул, расположенных на гиперемированной и отечной слизистой оболочке. У этих больных наблюдаются выраженные болевые ощущения при приеме горячей, острой и грубой пищи.
При буллезной форме поражения слизистых оболочек красного плоского лишая вместе с типичными узелковыми высыпаниями появляются пузырьки или пузыри размером от булавочной головки до фасоли, с плотной покрышкой, диаметром от 0,2 до 10 мм, мутным или геморрагическим содержанием. Сохраняются от нескольких часов до 2 суток. Эпителизируются быстро.
При гиперкератической форме поражения слизистых оболочек красного плоского лишая на слизистой оболочке полости рта можно увидеть участки гиперкератоза различной формы, с четкими границами на фоне типичных папулезных элементов [12].
Поражение ногтей при красном плоском лишае отмечается в 10–15% случаев, обычно предшествует другим симптомам болезни и редко бывает изолированным. Чаще поражаются ногти кистей, чем стоп. Клинически наблюдаются истончение ногтевой пластинки; продольные борозды (гребешки); подногтевой гиперкератоз; продольное расщепление ногтевой пластинки (онихорексис); слюдообразное расслоение ногтя (онихошизис); точечные участки помутнения ногтевой пластинки; уменьшение ногтевых пластинок в проксимально-дистальном направлении вплоть до лизиса (анонихия); отторжение ногтевой пластинки от ногтевого ложа.
Срединная каналиформная дистрофия Геллера характеризуется появлением на ногтях или пальцах кистей или стоп широкого продольного канала со свободного или проксимального края ногтевой пластинки, которые располагаются ближе к латеральным краям ногтевой пластинки.
В качестве моносимптома изолированно от других проявлений красного плоского лишая может наблюдаться дистрофия всех 20 ногтевых пластинок (трахионихия) — это наиболее тяжелая форма ониходистрофии, которую не следует путать с идиопатической трахионихией при псориазе, очаговой и диффузной алопеции, ихтиозе и недержании пигмента. Трахионихия, обусловленная красным плоским лишаем, чаще поражает детей, клинически характеризуется шероховатостью и матовым оттенком ногтевых пластинок из-за избыточной продольной исчерченности, но не приводит к рубцовой анонихии.
Своеобразная форма ониходистрофии при красном плоском лишае — птеригиум ногтя, проявляющийся кожным лоскутом крыловидной формы (образованным прочным срастанием эпонихиума с истонченной ногтевой пластинкой), растущим вместе с ногтевой пластинкой. Возможны также паронихии, при которых вначале появляются гиперемия и инфильтрация заднего ногтевого валика, постепенно распространяющиеся на боковые валики и захватывающие всю ногтевую фалангу пальца. В области воспалительного валика могут возникать мелкие папулы, везикулы, трещины, шелушение. Иногда из-под ногтевого валика появляется серогнойное отделяемое [13].
Гистопатологически типичный элемент красного плоского лишая представляет собою эпидермодермальную папулу. Эпидермис и собственно кожа в равной степени принимают участие в формировании зрелого элемента. Эпителий утолщен за счет рогового, зернистого и шиповидного слоев. Роговой слой имеет вид компактного толстого слоя, состоящего из вполне ороговевших клеток. Своеобразный блеск папулы объясняется наличием толстого рогового слоя, что изменяет отражение, преломление и поглощение лучей света. Изменение зернистого слоя характеризуется резко выраженным разрастанием клеток в одних местах и почти полным отсутствием в других. Сетка Уикхема обусловлена неравномерным распределением зернышек кератогиалина. Шиповидный слой значительно утолщен. Под давлением утолщенного рогового слоя в центре элемента шиповидный слой истончается, что макроскопически проявляется характерным пупковидным вдавлением в центре папулы. Зародышевый слой отсутствует, граница между эпидермисом и собственно кожей резко изменена, нет нормальной волнообразной линии, исчезают сосочки и межсосочковые выросты. По краям элемента наблюдается акантоз.
В сосочковом слое дермы обнаруживается весьма плотный, горизонтально расположенный инфильтрат, который состоит из лимфоцитов и соединительнотканных клеток. В области инфильтрата коллагеновые волокна исчезают, эластические — не изменены [2].
Диагноз красного плоского лишая ставится на основании данных клинической картины. Для уточнения диагноза проводят стандартные гистологические исследования биоптатов кожи с характерных очагов поражения.
Красный плоский лишай гистологически характеризуется лимфогистиоцитарным инфильтратом в зоне дермоэпидермального соединения, гидропической дегенерацией эпидермиса, дискератозом с наличием дискератических кератиноцитов — телец Сиватта, проникающих в сосочковый слой дермы, субэпидермальными расщелинами, нерегулярным акантозом в виде «зубьев пилы» и гиперортокератозом, а также гипергранулезом, с которым связано возникновение сетки Уикхема. В то же время обнаружение в гистологическом препарате гиперпаракератоза должно вызывать подозрение на наличие лихеноидной лекарственной реакции [13].
Также реакция прямой иммунофлюоресценции может быть необходима больным с буллезной и эрозивно-язвенной формой красного плоского лишая. При исследовании выявляют скопление фибрина, в тельцах Сиватта — IgM, реже IgG и IgA и компонент комплемента С3.
Перед назначением системной медикаментозной терапии или при решении вопроса о дальнейшей тактике лечения необходимо проведение лабораторных исследований: клинического анализа крови; биохимического анализа крови (АЛТ, АСТ, общий билирубин, триглицериды, холестерин, общий белок); клинического анализа мочи.
По показаниям назначаются консультации других специалистов:
Перед постановкой диагноза красного плоского лишая следует исключить вакцинную иммунизацию, воздействие вирусов и стоматологических материалов, а также обратить внимание на прием лекарственных препаратов, для исключения лекарственных реакций, сходных по клинической и гистологической картине с красным плоским лишаем. Особое внимание нужно обратить на прием пеницилламина, β-адреноблокаторов, нестероидных противовоспалительных и синтетических антималярийных препаратов.
При дифференциальной диагностике обычных форм красного плоского лишая следует иметь в виду папулезный сифилис. Папулы при сифилисе круглой или овальной формы, при лишае — многоугольной. При сифилисе папулы более выпуклые, отличаются красно-коричневым цветом, поверхность их блестит, не имеет пупковидного центрального вдавления, окружена отслоенным эпидермисом — воротничком Биетта. Сифилитические папулы не сопровождаются зудом, не существуют без изменений так долго, как при красном плоском лишае, не оставляют столь темную пигментацию.
Сыпь при сифилисе полиморфна, а при красном плоском лишае — мономорфна. При сифилисе поражаются участки кожи, на которых редко встречается красный плоский лишай: лицо, ладони, подошвы, волосистая часть головы. При сифилисе на половых органах и в заднем проходе могут быть мокнущие папулы, чего никогда не бывает при красном плоском лишае. В отделяемом из папул при сифилисе находят белые трепонемы, серологические реакции положительны.
Также проводят дифференциальную диагностику между красным плоским лишаем и псориазом. При псориазе первичным морфологическим элементом является папула розово-красного цвета, покрытая серебристо-белыми чешуйками, при поскабливании обнаруживается положительная псориатическая триада [15–17].
Дискоидная красная волчанка отличается от гипертрофического красного плоского лишая по клинической картине — наличием дисковидной бляшки с мелкими чешуйками и шипиком, погруженным в устье волосяного фолликула (симптом дамского каблучка), в результате чего чешуйки удаляются с большим трудом, что сопровождается болезненностью (положительный симптом Бенье?Мещерского), локализацией на открытых участках кожи, а также течением с ухудшением в летнее время, что связано с фотосенсибилизацией.
Первичный амилоидный лихен от гипертрофической формы красного плоского лишая отличается наличием округлых, уплощенных, блестящих папул застойно-розового или коричневого цвета с желтоватым оттенком, имеющих тенденцию к слиянию с образованием плотных ограниченных бляшек, интенсивным мучительным зудом, отсутствием высыпания на других участках кожного покрова и слизистых оболочках. Различию обоих процессов помогает окрашивание гистологического препарата конгоротом, позволяющее выявить амилоид. При вторичном амилоиде, возникающем в очагах поражения красного плоского лишая, появляется плотность в области очагов поражения и могут формироваться шагренеподобные очаги, сопровождаемые интенсивным зудом. Постановке правильного диагноза способствует выявление типичных элементов красного плоского лишая на слизистых оболочках [13].
Кольцевидный красный плоский лишай может быть иногда ошибочно принят за кольцевидную гранулему, при которой высыпанные элементы большей величины и не имеют характерных для красного плоского лишая признаков: центрального пупковидного вдавления, блеска и полигональных очертаний. Кроме того, отсутствует зуд и совершенно другая излюбленная локализация: тыл кистей, тыл стоп, лицо.
Блестящий лишай Пинкуса проявляется узелками, весьма похожими на элементы при красном плоском лишае. Эти узелки имеют округлую или полигональную форму, резко очерчены, очень маленьких размеров, цвета кожи, едва возвышаются, гладкие и блестящие, с точечным вдавлением в центре. При диаскопии обнаруживается цвет яблочного желе, как при волчанке. Несмотря на столь большое сходство, это заболевание даже клинически легко дифференцируется от красного плоского лишая. Оно отличается очень малой величиной элементов, папулы никогда не сливаются, заболевание не сопровождается зудом, исчезает самопроизвольно, не оставляя ни рубцов, ни пигментации. Характерная локализация — кожа полового члена и его головка, живот, сгибательные поверхности рук. Гистологически при блестящем лишае обнаруживается гранулематозное строение.
Пемфигоидную разновидность красного плоского лишая необходимо дифференцировать с герпетиформным дерматитом Дюринга, которому свойственны полиморфизм, герпетическое расположение, эозинофилия пузырей, положительная проба Яддасона (проба на йодистый калий), обычно более острое течение.
Атрофический красный плоский лишай надо отличать от белого или склерозирующего лишая, который проявляется совершенно мономорфным высыпанием — склерозирующими белыми пятнами без зуда.
Бородавчатую разновидность красного плоского лишая отличает от бородавчатого туберкулеза кожи отсутствие центрального рубцевания, наличие зуда, совершенно другая гистологическая картина.
Коралловидный красный плоский лишай Капоши легко перепутать с коралловидной лихеноидной болезнью, описанный в 1936 г. Визе и Райном. Это заболевание клинически имеет ряд общих черт с красным плоским лишаем, но гистологически строение красного плоского лишая не обнаруживается, поэтому его нельзя считать разновидностью этого дерматоза. При болезни Визе?Райна узелки меньшей величины, чрезвычайно плотны, напоминают келоиды, нет типичных высыпаний красного плоского лишая, в том числе и на слизистой, которая при этом заболевании вообще интактна. Зуд очень незначителен [2, 18–20].
Терапия больных красным плоским лишаем недостаточно эффективна и поэтому должна проводиться комплексно. Выбор метода лечения зависит от формы, стадии заболевания, распространенности высыпаний, их локализации, глубины поражения кожи и слизистых оболочек, вовлечения в патологический процесс придатков кожи — волос и ногтей, вторичных изменений (рубцовая алопеция, атрофия кожи), выраженности субъективных ощущений, соматического состояния и возраста пациента [13].
Больным рекомендуется устранение этиологического фактора. При необходимости дезинтоксикационные, гипосенсибилизирующие, антигистаминные средства. При наличии зуда и нарушений сна в течение 1?4 недель седативные средства. При эрозивно-язвенной, буллезной формах, при поражении слизистых оболочек назначают преднизолон 20?30 мг в сутки до улучшения клинических проявлений, затем суточную дозу уменьшают до полной отмены [2].
При неэффективности проводимой терапии больным красным плоским лишаем могут быть назначены ацитретин или циклоспорин. При наличии ограниченных высыпаний лечение начинают с назначения топических глюкокортикостероидных препаратов с возможным их чередованием [10].
При распространенном кожном процессе применяется фотохимиотерапия в виде фотоактивирования принятого внутрь фотосенсибилизатора под действием длинноволнового ультрафиолетового излучения (ПУВА). В качестве фотосенсибилизатора применяют препарат Пувален из расчета 0,6 мг на 1 кг массы тела больного. Прием таблеток производится за 2 часа до сеанса облучения, так как именно через 2 часа после приема отмечается максимальное накопление препарата в крови и коже. До лечения определяют биодозу, облучение производят с постепенным увеличением дозы.
При гипертрофической форме: лазеродеструкция с использованием углекислотного, инфракрасного лазеров или аппаратная криодеструкция отдельных очагов (процедуры проводят один раз в неделю, на курс 4?6 сеансов) [2].
В период обострения пациентам рекомендуется щадящий режим с ограничением физических и психоэмоциональных нагрузок. Диета с ограничением соленых, копченых, жареных продуктов. С поражением слизистой оболочки полости рта необходимо исключить раздражающую и грубую пищу.
С целью предупреждения возможной малигнизации длительно существующих гипертрофических и эрозивно-язвенных очагов поражения больные должны находиться под диспансерным наблюдением [21, 22].
Профилактикой дальнейшего распространения заболевания служат обращение к врачу в более ранние сроки его возникновения, своевременная диагностика и правильно выбранное лечение, хотя даже оно не гарантирует от развития рецидива заболевания. Именно в борьбе с рецидивами заключается главная задача профилактики красного плоского лишая. В связи с этим большое значение имеют санации очагов фокальной инфекции, своевременное лечение сопутствующих заболеваний, предотвращение приема некоторых лекарственных препаратов, способных спровоцировать развитие заболевания (препараты золота, ртути и др.), проведение оздоровительных мероприятий, предупреждение нервного перенапряжения, санаторно-курортное лечение [21, 23].
Диспансерному наблюдению подлежат пациенты с частыми рецидивами красного плоского лишая, а также больные с длительно существующими гипертрофической, атрофической и эрозивно-язвенной формами заболевания, особенно с локализацией в области языка, десен, слизистой оболочки щек. С учетом повышенного риска озлокачествления очагов красного плоского лишая в полости рта такие больные должны подвергаться регулярному обследованию от 2 до 4 раз в год. Они также должны сообщать врачу обо всех изменениях или о возникновении каких-либо других симптомов заболевания [13, 24].
Таким образом, прогноз в целом для жизни больного благоприятный, однако ладонно-подошвенный красный плоский лишай отличается длительным, рецидивирующим течением, красный плоский лишай слизистых оболочек со временем может трансформироваться в рак, что требует индивидуального подхода при выборе методов диагностики и терапии этих пациентов.
Литература
* ГБОУ ДПО КГМА МЗ РФ, Казань
** ГАУЗ РККВД, Казань
Клиническая картина, дифференциальная диагностика и терапия пациентов с красным плоским лишаем/ Л. А. Юсупова, Е. И. Юнусова, З. Ш. Гараева, Г. И. Мавлютова, К. Ф. Хайретдинова, Е. В. Бильдюк, Д. И. Яппарова
Для цитирования: Лечащий врач № 5/2018; Номера страниц в выпуске: 30-34
Теги: заболевания кожи, слизистые оболочки, дерматоз, зуд



