Ударилась грудной клеткой что делать
Травмы груди
Травмы груди, оказание первой помощи
Травмы груди являются одними из наиболее тяжелых повреждений. В грудной клетке располагаются жизненно важные органы (сердце, легкие), крупные сосуды, повреждение которых может быть смертельно опасно. При повреждениях грудной клетки часто развиваются тяжелые осложнения (например, нарушения дыхания), которых можно избежать при своевременном оказании первой помощи.
Помимо переломов ребер встречаются и ранения груди, при которых нарушается ее герметичность, что, в свою очередь, приводит к резким нарушениям в работе легких и сердца. Без оказания адекватной и своевременной помощи это может привести к смерти пострадавшего в течение короткого промежутка времени. Признаками такого повреждения является наличие раны в области грудной клетки, через которую во время вдоха с характерным всасывающим звуком засасывается воздух; на выдохе кровь в ране может пузыриться. Дыхание у пострадавшего частое, поверхностное, кожа бледная с синюшным оттенком.
Травма груди
При травмах груди часто отмечаются переломы и ушибы ребер, которые характеризуются припухлостью в месте перелома, резкой болью, усиливающейся при дыхании и изменении положения тела пострадавшего.
Перелом и ушиб ребер
При переломах и ушибах ребер необходимо придать пострадавшему полусидячее положение и контролировать его состояние до прибытия скорой медицинской помощи.
Ранения груди
При ранениях груди следует осуществить первичную герметизацию раны ладонью, после чего наложить герметизирующую (окклюзионную) повязку. Для этого непосредственно на рану помещается воздухонепроницаемый материал (упаковка от перевязочного пакета или бинта, полиэтилен, клеенка). После наложения воздухонепроницаемого материала его можно закрепить лейкопластырем и оставить незафиксированным уголок. Оставленный свободный уголок выполняет функцию клапана – не дает воздуху поступать в грудную клетку и позволяет снизить избыточное давление в ней. Другим доступным способом является закрепление воздухонепроницаемого материала бинтом. Такому пострадавшему также следует придать полусидячее положение с наклоном в пораженную сторону.
Ударилась грудной клеткой что делать
Ушибы – это самый частый вид повреждений, встречающийся в медицинской практике как самостоятельно, так и сопутствующий с иными, более тяжелыми травмами (повреждениями внутренних органов, переломами, вывихами).
Зачастую ушиб происходит из-за падения с небольшой высоты или нанесенного тупым предметом удара. Чаще всего случаются ушибы подкожной клетчатки и кожи, но также может быть ушиб внутренних органов (легких, почек, сердца, головного мозга, печени, селезенки и так далее). Ушибы можно распознать по основным симптомам: гематоме, припухлости, боли. Зачастую боль бывает весьма значительной и возникает непосредственно в момент получения травмы.
В этой статье мы уделим внимание понятию ушиба грудной конструкции, узнаем о его симптомах, об оказании незамедлительной помощи, а также дальнейшем лечении.
Ушибы – это самый частый вид повреждений, встречающийся в медицинской практике как самостоятельно, так и сопутствующий с иными, более тяжелыми травмами (повреждениями внутренних органов, переломами, вывихами).
Зачастую ушиб происходит из-за падения с небольшой высоты или нанесенного тупым предметом удара. Чаще всего случаются ушибы подкожной клетчатки и кожи, но также может быть ушиб внутренних органов (легких, почек, сердца, головного мозга, печени, селезенки и так далее). Ушибы можно распознать по основным симптомам: гематоме, припухлости, боли. Зачастую боль бывает весьма значительной и возникает непосредственно в момент получения травмы.
В этой статье мы уделим внимание понятию ушиба грудной конструкции, узнаем о его симптомах, об оказании незамедлительной помощи, а также дальнейшем лечении.
Ушиб грудной клетки
Столь неприятная травма не является редкостью в травматологической практике. Каждый день врачи сталкиваются с непредвиденными осложнениями и новыми способами повреждения. Поэтому они должны располагать информацией, как лечить разные стадии этой травмы.
Для начала определим причины ушиба:
Помните, что ушиб грудной клетки – это своего рода травма мягких тканей этой части тела. Но зачастую при ушибе страдает плевра или же легочная ткань. Травмирование легочной ткани происходит при воздушных контузиях, а также в результате сдавливания грудной конструкции.
Симптомы или клиника ушиба грудной клетки
Ушиб грудной клетки имеет следующие симптомы:
Симптомы ушиба легкого и плевры
Ушиб грудной клетки бывает настолько сильным, что у пациента повреждается легкое или плевра.
Симптомы при ушибе грудной конструкции:
Первая помощь
После ушиба как можно скорее постарайтесь оказать больному первую помощь. Вначале, обеспечьте ему покой. Затем приложить пострадавшему на грудь холодный компресс или пакет с кусочками льда. Холод способен уменьшить кровоизлияние и отек. Если же вы приняли решение использовать пакет с кусочками льда, то постарайтесь через каждые 5-7 минут добавлять в него новую порцию льда. Каждые четверть часа полностью меняйте пакет.
Лечение ушиба грудной клетки
Диагностику и лечение мы уже поверхностно рассмотрели в разделе оказания первой помощи, но есть еще некоторые моменты, которые следует учесть. Для начала опытный травматолог должен наложить давящую круговую повязку. Подобная повязка освободит грудь от лишних напряжений при выдохе и вдохе, соответственно, значительно снизится болевой синдром. Также, чтобы наложить данную повязку можно использовать обычное полотенце или простыню, завязав концы на здоровой стороне груди.
Часто при ушибе, пострадавший испытывает очень резкие и сильные боли, и чтобы уменьшит болевой синдром можно принять такие препараты как Спазган, Анальгин или 1-2 таблетки Баралгина.
Нередко встречается ушиб ребер грудной клетки. Если больному стало сложно дышать, а кожа его лица и губ внезапно посинела – незамедлительно вызывайте врача. Пока врач приедет, помогите больному занять положение полусидя.
Ушиб грудной клетки причины, симптомы, методы лечения и профилактики
Ушибом грудной клетки называют повреждение мягких тканей грудины. Травма носит тяжёлый характер, так как возможна деформация и разрыв внутренних органов — сердца, легких. Нередко сопровождается переломом ребёр. Может не иметь внешних проявлений, например гематом, даже при травмировании жизненно важных систем. Требует лечения под наблюдением врача.
Симптомы
При ушибе грудной клетки проявляются следующие признаки:
При повреждении лёгких симптоматику дополняют:
Чаще встречается повреждение нескольких отделов сердца. Выделяют следующие разновидности повреждения:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 15 Декабря 2021 года
Содержание статьи
Причины
Грудная клетка и находящиеся за ней органы могут быть повреждены посредством удара, причина которого:
Чаще подвержены травмированию спортсмены, например велосипедисты и военные.
Разновидности
Ушиб грудной клетки подразделяется на 2 категории в зависимости от области поражения:
Встречаются ушибы двух видов:
Соответственно тяжести ушиба можно выделить несколько степеней:
Диагностика
Осмотр проводится травматологом. Вначале врач выясняет ситуацию, при которой возникла травма, собирает анамнез. Далее проводит пальпацию поврежденного участка для определения целостности костных тканей. Посредством инструментальных исследований уточняется или опровергается предварительный диагноз. Рентгенография позволяет изучить состояние костей грудной клетки. При помощи магнитно-резонансной томографии обозначается наличие или отсутствие повреждений внутренних органов. Компьютерная томография также предназначена для оценки состояния костных структур, если рентген не дал достаточное количество информации.
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Компьютерная электроэнцефалография
Чек-ап (комплексное обследование организма)
Лечение
До приезда бригады скорой помощи пострадавшему требуется оказать первую помощь:
При наличии разрешения врача на лечение в домашних условиях следует выполнять следующие рекомендации:
Все медицинские препараты назначаются только врачом. Лечение в домашних условиях можно дополнить народными средствами после консультации доктора. Важно помнить что ими нельзя полностью заменить медицинские препараты. Для ускорения лечения ушиба грудной клетки можно использовать следующие народные препараты:
В некоторых случаях пострадавшему потребуется хирургическое вмешательство:
Реабилитационный период будет зависеть от тяжести повреждений и назначенного лечения. Во время восстановления пациенту назначается:
Профилактика
Полностью исключить возможность ушиба груди нельзя, но соблюдая рекомендации можно свести риск повреждения к минимуму:
Последствия и осложнения
При несоблюдении рекомендаций врача по приёму лекарственных средств, режима, реабилитационного периода, несвоевременном обращении в больницу и при тяжёлой степени ушиба грудной клетки возможны осложнения:
Источники
Вестник судебной медицины
Оперативное восстановление каркасности грудной клетки у пациента с тяжелой закрытой травмой груди при политравме Пронских Ал.А. Кравцов С.А. Пронских А.А.
Статью проверил
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Лечение ушиба грудной клетки
Лечение ушиба и травмы грудины в Красноярске
Ушиб грудной клетки является одним из наиболее распространенных видов травм, вызванных падением, ударом или другим механическим воздействием на грудь. Повреждение мягких тканей может сопровождаться деформацией кровеносных сосудов, мышц, нервных окончаний, переломом ребер, разрывом внутренних органов.
Симптомы ушиба грудной клетки
Основными признаками ушиба груди являются:
Повреждение легких при ушибе грудины проявляется в следующем:
Повреждение сердца в связи с травмой грудины может быть:
Разновидности ушибов груди
В зависимости от места поражения ушибы грудной клетки можно разделить на:
Ушиб может быть открытым с поверхностными ранами или закрытым, при котором отмечаются внутренние повреждения мягких тканей, костей, органов.
Врачи выделяют 3 степени ушибов:
Первая помощь при ушибе грудины
В случае сильного травмирования грудной клетки следует вызвать «Скорую помощь». До приезда бригады нужно сделать следующее:
Далее пациентом должен заниматься врач-травматолог. Сотрудник «Скорой помощи» на месте примет решение о необходимости госпитализации или порекомендует обратиться для лечения к специалисту.
Прием ведут врачи-травматологи
Бурмакин Денис Иванович — заместитель директора по медицинской части, врач травматолог-ортопед. Большой опыт работы в неотложной травматологии, детской ортопедии, реабилитации после травм.
Брюханов Анатолий Валентинович — врач микрохирург.
Брюханов Владимир Иннокентьевич — врач травматолог-ортопед, высшая квалификационная категория, заслуженный врач РФ, стаж работы более 35 лет.
Зотов Вячеслав Викторович — врач травматолог-ортопед.
Поспелов Юрий Владимирович — врач травматолог-ортопед.
Климов Владимир Александрович — врач травматолог-ортопед. Оперирующий травматолог-ортопед.
Щербович Дмитрий Анатольевич — врач травматолог-ортопед, мануальный терапевт, физиотерапевт, первая врачебная категория, стаж работы 13 лет. Заведующий отделением реабилитации.
Диагностика ушиба грудной клетки
В случае ушиба грудной клетки мы советуем вам обратиться в многопрофильный медицинский центр КИТ для обследования и исключения риска серьезного травмирования внутренних органов. Наш врач соберет анамнез, выяснит обстоятельства получения травмы и даст рекомендации по лечению.
Пальпация поврежденного участка позволит определить целостность костей.
Рентгенография подтвердит или опровергнет первоначальный диагноз, даст возможность выявить переломы ребер. В случае недостаточности информации мы проведем компьютерную томографию, которая поможет оценить состояние костных тканей.
Для исключения риска повреждений внутренних органов или определения степени тяжести травмы легкого или сердца, врач также может назначить магнитно-резонансную томографию (МРТ).
Помните, что не стоит пускать всё на самотек и пренебрегать тщательной диагностикой и обследованием в клинике. Сильный ушиб может спровоцировать аритмию и другие нарушения сердечного ритма, что станет причиной серьезных заболеваний в будущем.
Лечение ушиба грудной клетки
Легкий ушиб груди можно лечить в домашних условиях, но под наблюдением врача и после точной постановки диагноза. После проведения всех диагностических обследований наш врач предложит оптимальный вариант лечения.
При легком ушибе мы советуем курс холодных компрессов, которые помогут устранить боль в груди и отечность. Через несколько дней холодные компрессы нужно заменить на теплые, чтобы убрать гематомы на теле.
На первой консультации врач примет решение о необходимости приема обезболивающих препаратов, выпишет мази и противовоспалительные средства для устранения симптомов. При необходимости больному будут рекомендованы упражнения специальной дыхательной гимнастики.
В случае ухудшения самочувствия пациенту лучше обратиться к доктору снова, он может назначить дополнительное обследование или скорректировать терапию.
При ушибах средней степени лечение осуществляется исключительно специалистом. Наш врач будет вести наблюдение за процессом выздоровления, но лечиться пациент сможет также в домашних условиях. Для облегчения состояния больного ему порекомендуют ношение тугой повязки, сон на жестком матрасе (под поясницу можно подложить подушку), использование лекарственных препаратов, средств народной медицины.
В тяжелых случаях пострадавшего помещают в стационар. Хирургическое вмешательство необходимо при:
После выздоровления мы рекомендуем нашим пациентам пройти курс реабилитационного массажа и ЛФК.
Отсутствие должного лечения, несоблюдение рекомендаций доктора, несвоевременное обращение к травматологу могут привести к следующим последствиям:
Поэтому мы настоятельно рекомендуем сразу после получения травмы обратиться к нам для консультации и обследования, особенно при наличии таких симптомов, как боль в грудной клетке, отек тканей, гематома.
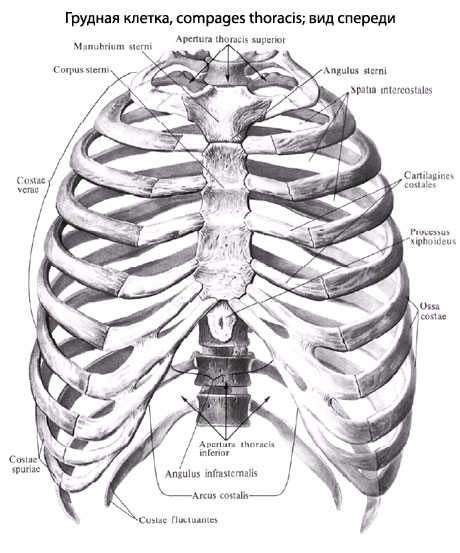
Закрытая травма грудной клетки
Травмы грудной клетки составляют около 10% всех травм мирного времени. В зависимости от механизма травмы, характера и интенсивности силы действующего фактора могут возникать различные повреждения.
Различают закрытые (когда не нарушена целостность кожи) и открытые повреждения (ранения) грудной клетки, причем открытые бывают, что не проникают в грудную полость (когда сохранена целостность париестальной плевры), и такими, которые проникают в плевральную полость.
Закрытые и открытые повреждения могут быть как с переломом, так и без перелома ребер или грудины, без повреждения и с повреждением органов грудной клетки.
При всех видах травмы грудной клетки нарушается глубина и ритм дыхания, нормальное откашливание, что ведет к гипоксии и возможных осложнений.
Закрытые повреждения возникают вследствие удара, сотрясения или сжатия грудной клетки. Характер и тяжесть повреждений зависят от механизма и интенсивности травмы.
Ушиб грудной клетки
Чаще встречаются обычные ушибы грудной клетки, которые иногда сопровождаются переломом ребер. При ударах мягких тканей грудной клетки появляется локальное припухание и болезненность, иногда — подкожная флюктующая гематома (при тангенциальном ударе). Вследствие кровоизлияний в мышцы больной дышит поверхностно, а глубокий вдох усиливает боль. Чтобы уточнить диагноз, обязательно перкуторно и аускультативно обследуют состояние легких и делают рентгенографию травмированной половины грудной клетки.
Лечение больных заключается в назначении обезболивающих лекарственных средств (анальгетических, новокаиновой блокады), пункции гематомы, а после 3-4 дней — тепловых процедур, дыхательной гимнастики. Иногда кровь из гематомы, не рассосалась, удаляют через разрез кожи. Для профилактики осложнений антибиотики не назначают. Работоспособность восстанавливается через 2-3 недели.
Сотрясение грудной клетки
Легкое сотрясение клинически может не проявляться. Больной только чувствует изменение глубины и ритма дыхания, нехватку воздуха. Тяжелые сотрясения грудной клетки сопровождаются кровоизлиянием в легкие и напоминают состояние тяжелого шока. Общее состояние больного тяжелое; цианоз, холодные и влажные конечности, пульс частый, аритмичный, дыхание частое, поверхностное и неравномерное. Тяжелые сотрясения иногда заканчиваются смертью больного. Такие больные нуждаются в интенсивной терапии, иногда реанимационных мероприятий, а затем — симптоматической терапии.
Переломы ребер
Одиночные переломы ребер, как правило, возникают в результате прямой травмы — в месте приложения силы (удар, прижатия к определенному предмету). Случаются двойные переломы ребер. При сжатии грудной клетки в переднезаднем направлении ломаются несколько ребер по подмышечной линии, а в боковом — по паравертебральной и среднеключичной линии. Множественные двусторонние переломы ребер встречаются при тяжелых дорожно-транспортных травмах, завалах т.д. Иногда острый осколок ребра может повредить межреберные сосуды, перфорировать париетальную плевру и даже поранить легкое.
Симптомы. Больной жалуется на резкую боль в месте перелома, увеличивается на высоте вдоха. Общее состояние больного зависит от тяжести травмы (количества поврежденных ребер, степени недостаточности легких, гипоксии, кровопотери, плевропульмонального шока и т.п.).
При переломах единичных ребер общее состояние больного остается удовлетворительным. Больной щадит грудную клетку, дышит поверхностно. Через боль он не может откашлять слизи, которая накапливается в верхних дыхательных путях, и поэтому появляется клокотание, а со временем может развиться пневмония. Кровохарканье указывает на повреждение легких.
При пальпации определяют точки максимальной болезненности. Если легко сжимать грудную клетку, локальная боль увеличивается, и больной указывает на место перелома. При двойных переломах ребер (окончатый перелом) при вдохе этот участок западает, а при выдохе — выравнивается. Такая флотация грудной стенки при каждом вдохе очень болезненна, что влияет на характер дыхания, функции органов средостения, которое также баллотирует, и общее состояние больного.
Лечение по поводу неосложненных переломов ребер
Если повреждены отдельные ребра, лечение сводится к обезболиванию, улучшению условий дыхания и профилактике пневмонии.
Больного устраивают в постели полусидя. Проводят местную или паравертебральную блокаду 1% раствором новокаина, назначают анальгетические средства. После обезболивания улучшается экскурсия грудной клетки, и дыхание становится ровным и глубоким, больной даже может откашливать мокроты, предупреждает возникновение пневмонии. Блокаду повторяют 2-3 раза. Кроме этого, больным назначают дыхательную гимнастику и симптоматическую терапию. Переломанные ребра срастаются за 3-4 недели, работоспособность восстанавливается через 5-6 недель.
При множественных переломах ребер (четырех и более) проводят комплексное лечение, которое определяется тяжестью состояния больного. Чтобы не беспокоить тяжелобольного повторными блокадами и поддерживать постоянное обезболивание, в паравертебральный участок подводят через иглу тонкую трубочку (сосудистый катетер), которую оставляют, приклеивают липким пластырем к грудной стенки, а ее второй конец (канюлю катетера) выводят в область надплечья. При появлении боли, не сдвигая больного, в катетер вводят (4-5 раз в сутки) 15-20 мл 0,5% раствора новокаина.
При двойных окончатых переломах ребер, чтобы устранить флотацию, под местной анестезией фиксируют ребра спицами Киршнера, проведенными чрескожно, или накладывают на западающий участок извлечения (прошивкой за мягкие ткани и надкостницы среднего ребра грубой лавсановой нитью или с помощью пулевых щипцов). Фиксированные следующими способами ребра срастаются в нормальные сроки. Открытый остеосинтез ребер применяют крайне редко.
Комплексное лечение включает также оксигенотерапию, отсасывание слизи из трахеи, антибиотикотерапию т.д.
Осложнения переломов ребер
Переломы ребер, особенно множественные, часто осложняются гемотораксом, закрытым и клапанным пневмотораксом, подкожной эмфиземой.
Гемоторакс
Гемотораксом называют скопление крови в плевральной полости, которая вытекла из поврежденных мышц или межреберных сосудов, при ранении отломков ребра париетальной плевры. Меньше кровотечение при повреждении паренхимы легкого, но тогда, как правило, гемоторакс сочетается с пневмотораксом, т.е. возникает гемопневмоторакс. В зависимости от степени кровотечения гемоторакс бывает небольшим — занимает лишь плевральный синус (100-200 мл крови), средним, не достигает уровня нижнего угла лопатки (300-500 мл). Тотальный гемоторакс (1-1,5 л) встречается чрезвычайно редко.
Уровень гемоторакса определяют перкуторно и рентгенологически в вертикальном положении больного сидя. При перкуссии верхняя граница притупления перкуторного звука особенно четко отмежевывается на фоне коробочного звука пневмоторакса. На рентгенограмме участок гемоторакса затемнен с выраженной горизонтальной верхней границей. Под местной анестезией пункцией плевральной полости уточняют диагноз. Если гемоторакс небольшой, иногда не удается отсосать кровь из синуса.
Симптомы. Небольшой гемоторакс не имеет особых примет, и в клинической симптоматологии доминируют лишь признаки, характерные для переломов ребер. Но по динамике гемоторакса нужно следить, поскольку он может увеличиваться. Средний, особенно тотальный, гемоторакс сжимает легкое, появляются гипоксия, одышка, иногда нарушения гемодинамики и т.д. При гемотораксе преимущественно повышается температура тела (38-39 ° С).
Лечение. Учитывая то, что гемоторакс является одним из осложнений переломов ребер, проводят комплексное лечение больного. Что касается гемоторакса, то при незначительном кровоизлиянии в плевральную полость кровь постепенно рассасывается, хотя пункцию делают, чтобы свести к минимуму количество крови. Вследствие реактивного воспаления плевры и остатков крови плевральная полость со временем облитерируется.
При значительном гемотораксе кровь из плевральной полости немедленно отсасывают пункционной иглой, поскольку через некоторое время она может осесть в сгусток, и тогда уже нужно обязательно делать операцию.
Если после пункции кровь снова появляется, что следует расценивать как неостановленное кровотечение из поврежденных сосудов, больному делают торакотомию — оперативное вмешательство для остановки кровотечения. Но перед тем проводят пункцию и пробу Рувилуа-Грегуара, чтобы определить, свежая кровь. Добытая свежая кровь в пробирке на воздухе быстро оседает в сгусток, а несвежая — не оседает. Тогда можно ограничиться повторной пункцией.
Бывают случаи, когда после гемоторакса развивается экссудативный плеврит. Тогда пункцией уточняют диагноз и проводят консервативное лечение (повторные пункции, медикаментозная терапия и т.д.).
Закрытый и клапанный пневмоторакс
При повреждении висцеральной плевры и паренхимы на вдохе из легкого воздух попадает в плевральную полость, где в норме является отрицательное давление (0,039-0,078 кПа,
4 8 мм вод. в.).
Эластичная легочная ткань сокращается, и легкое спадается — образуется закрытый пневмоторакс. Если кроме воздуха в плевральную полость попадает кровь из поврежденных межреберных сосудов или паренхимы легкого, то образуется гемопневмоторакс.
Бывают случаи, когда легкое ранена так, что над местом разрыва нависает ткань плевры или легкого. Тогда на вдохе в плевральную полость попадает воздух, а на выдохе эта ткань как клапан перекрывает отверстие в легкие и не дает воздуху выйти — образуется клапанный пневмоторакс.
С каждым вдохом количество воздуха в плевральной полости увеличивается, резко повышается его давление (напряженный пневмоторакс), что приводит к сжатию легкого и смещение средостения. Довольно быстро появляется расстройство газообмена и гемодинамики. Общее состояние больного становится тяжелым, возникает резкая одышка, цианоз кожи и слизистых оболочек, тахикардия. Вследствие резкого удушья у больного появляется страх и резкое психомоторное возбуждение.
Наличие пневмоторакса определяют перкуторно по характерному коробочному звуку, сравнивая его со здоровой половиной грудной клетки. При аускультации — дыхание ослаблено, а при колабованом легком — не прослушивается. На рентгенограмме виден четкий контур спали легкого на фоне просветления участка пневмоторакса. Пункцией плевральной полости уточняют диагноз, к тому же при клапанном напряженном пневмотораксе воздух через иглу выходит под давлением.
Лечение. При закрытом пневмотораксе независимо от его степени сразу же отсасывают воздух из плевральной полости. Это, во-первых, улучшает общее состояние больного, а, во-вторых, при длительном пневмотораксе легкое становится ригидной, и тогда расправить ее труднее.
Если при гемотораксе грудную клетку пунктируют в нижнем отделе, то при пневмотораксе — в верхнем, преимущественно во II межреберье промежутке по средне-ключичной линии. Отсасывают воздух с помощью шприца Жане или триампульной системы. Если в плевральной полости давление становится отрицательным, то триампульную систему исключают. Расправления легкого контролируют перкуторно и рентгенологически.
Общее состояние больного с закрытым клапанным пневмотораксом бывает настолько тяжелым, что ему следует немедленно, непосредственно на месте несчастного случая перфорировать (толстой инъекционной иглой) грудную стенку — перевести закрытый пневмоторакс в открытый. После прокола воздух из плевральной полости сразу выделяется под давлением. А затем давление в полости уравнивается с атмосферным, общее состояние больного улучшается. Удушье значительно уменьшается. Через несколько часов при колабованных легких «клапан» может приклеиться фибрином, и образуется обычный закрытый пневмоторакс. В этих случаях воздух из плевральной полости отсасывают триампульной системой. Если легкое расправилась, то триампульную систему не исключают, а удерживают отрицательное давление в полости и наблюдают за ним день-два. Систему отключают только тогда, когда уверены, что клапан закрылся, и воздуха в плевральной полости нет. Это подтверждают перкуссией, аускультацией и рентгенологически.
Если количество отсасываемого воздуха превышает условный объем плевральной полости, то это указывает на то, что воздух продолжает поступать из поврежденного легкого. В таком случае плевральную полость дренируют по методу Бюлау.
Техника выполнения. На один конец стерильной резиновой трубки (диаметр 5 мм и длиной 60 70 см) герметично закрепляют палец хирургической перчатки, верхушку которого рассекают по длине на 1,5-2 см. Проводят торакоцентез и второй конец трубки вставляют в плевральную полость, фиксируют ее, герметизирующие рану кожи швом. Палец опускают в стерильную банку, наполненную водным раствором антисептического вещества (фурацилина (1: 500), етакридину лактата (1: 1000) и т.д.).
Во время вдоха кончик пальца в растворе спадается и закрывает в нем отверстие, мешает раствора засасываться в трубку. При выдохе грудная клетка спадается, и через трубку воздух выходит в банку. Так функционирует отсасывающих дренаж. Через день-два, когда клапан в легких закрывается, в плевральной полости создается отрицательное давление, и легкое расправляется, дренаж перестает работать, и его через сутки вынимают.
Если клапан не закрывается через несколько дней, то это указывает на значительное повреждение легкого, больного оперируют. После ликвидации пневмоторакса больных с переломами ребер лечат по общим принципам.
Подкожная эмфизема
Если пневмоторакс и повреждения париетальной плевры или средостения, то воздух из плевральной полости через рану попадает в мягкие ткани грудной клетки или средостения, перемещается межфасциальными пространствами в подкожную клетчатку надплечья, шеи и лица. Подкожная эмфизема особенно выражена при клапанном пневмотораксе.
Характерные признаки подкожной эмфиземы: припухлость в области скопления воздуха, а при пальпации — специфический хруст в подкожной клетчатке («походка по снегу») вследствие разрыва пузырьков и перемещения воздуха. Перкуторно можно почувствовать над эмфиземой разницу в перкуторном звуке. Воздух в мягких тканях видны также на рентгенограмме грудной клетки.
Подкожная эмфизема постепенно уменьшается, воздух рассасывается и специального лечения не требуется. Только при чрезмерной эмфиземе, когда накопленный под кожей шеи воздух сжимает вены или трахею, над ключицей делают небольшие кожно-фасциальные вскрытия с дренированием, через которые выходит воздух.
Переломы грудины
Переломы грудины возникают, как правило, вследствие прямой травмы. Чаще всего возникает перелом в месте перехода рукоятки в тело грудины, реже — мечевидного отростка и тела грудины. Смещение отломков незначительное.
Симптомы. Больной жалуется на локальную боль, которая усиливается во время глубокого вдоха и кашля. Пальпаторно определяют локальную фолючисть и степень смещения отломков.
Диагноз уточняют рентгенографически в боковой проекции грудины.
Лечение. В область перелома вводят 10 мл 1% раствора новокаина. При переломах без смещения отломков особого лечения не требуется. Грудина срастается через 3-4 недели. Если есть смещение тела грудины назад, больного кладут на кровать со щитом, подкладывают под грудно-поясничный отдел валик, чтобы достичь достаточной реклинации. После сопоставления отломков реклинацию можно уменьшить.
Через 3-4 недели больного выписывают. Средний срок нетрудоспособности 6 недель.
Оперативное лечение при переломах грудины показано только тогда, когда после репозиции остается боль или расстройства функций органов средостения.