Учащенное сердцебиение при беременности на ранних сроках что делать
Нарушения ритма сердца у беременных
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Статья посвящена вопросам нарушений ритма сердца у беременных

Механизмы НРС при беременности изучены недостаточно. Развитие беременности не сопровождается возникновением специфических электрофизиологических изменений в структурах миокарда и проводящей системе сердца, которые способствовали бы формированию или модификации субстрата основных механизмов аритмогенеза (патологического повышенного автоматизма, повторного входа волны возбуждения – «re-entry», триггерной активности) и повышали бы риск НРС. Беременность сопровождают физиологические гемодинамические изменения (увеличение объема циркулирующей крови, ударного объема, сердечного выброса, частоты сердечных сокращений), вегетативные (увеличение плазменных концентраций катехоламинов, повышение чувствительности адренергических рецепторов) и гормональные сдвиги (увеличение синтеза эстрогенов, прогестерона, простагландинов, ренина, ангиотензиногена). Все это может способствовать изменению возбудимости, автоматизма и рефрактерности миокарда, приводить к развитию и/или увеличению его электрофизиологической негомогенности и, таким образом, провоцировать возникновение НРС. Кроме того, перечисленные физиологические процессы могут усугублять гемодинамические нарушения у женщин с заболеваниями сердца, возникшими до беременности, что, в свою очередь, будет способствовать возрастанию риска развития НРС [5, 6].
Б.А. Ребров и О.А. Реброва предложили структурировать все причины, приводящие к развитию НРС у беременных [7], следующим образом:
1. Функциональные факторы, связанные с дисбалансом вегетативной нервной системы:
– физические нагрузки;
– психоэмоциональные нагрузки;
– дисгормональная перестройка организма в связи с гестацией;
– употребление продуктов, вызывающих гиперкатехоламинемию (крепкий чай, кофе, никотин).
2. Органические поражения миокарда, сопровождающиеся его гипертрофией, ишемией, кардиосклерозом, дилатацией предсердий или желудочков, развившиеся вследствие:
– заболеваний сердечно-сосудистой системы (ишемическая болезнь сердца, миокардиты, перикардиты, врожденные и приобретенные пороки, кардиомиопатии, опухоли и травмы сердца);
– патологии органов дыхания с явлениями дыхательной недостаточности;
– системных заболеваний соединительной ткани (системная красная волчанка, системная склеродермия, дерматомиозит, ревматоидный артрит, системные васкулиты).
3. Заболевания центральной нервной системы (опухоли, нарушения мозгового кровообращения) и психогенные аритмии (неврозы, психопатии, стресс-гипокалиемии).
4. Заболевания органов пищеварения (язвенная болезнь, дискинезии пищеварительного канала и желчевыводящих путей, гепатиты).
5. Заболевания эндокринной системы (тиреотоксикоз, гиперпаратиреоз).
6. Наследственные заболевания и синдромы (болезнь Фабри, Кернса – Сейра, Ленегра, Лева, аритмогенная кардиомиопатия левого желудочка (ЛЖ), синдромы преждевременного возбуждения желудочка, синдром удлиненного интервала QT, синдром слабости синусового узла и др.).
7. Нарушения электролитного обмена (гипокалиемия, гипомагниемия, гиперкальциемия, гиперкалиемия).
8. Интоксикация (алкоголь, бытовая и промышленная химия, ксенобиотики, лекарственные препараты, в т. ч. антиаритмики).
НРС чаще прогрессируют и носят более стойкий характер (резистентный к медикаментозной терапии) в случае, если аритмии выявлялись еще до беременности, а также у беременных с органическим поражением сердца. Следует отметить, что даже при отсутствии органической патологии сердца у женщин с нарушениями ритма значительно чаще встречаются осложнения беременности (злокачественные гестозы, невынашивание, гипотрофия плода) [7].
Таким образом, основными направлениями в ведении беременных с нарушениями ритма сердца являются диагностика и лечение заболеваний сердечно-сосудистой системы, органов дыхания, дисфункции щитовидной железы, а также коррекция электролитных нарушений и других патологических состояний, способствующих развитию аритмий сердца. Кроме того, необходимо выявить и устранить факторы, которые могут провоцировать НРС: употребление алкоголя, кофеина, курение, психоэмоциональные перегрузки. Во многих случаях выполнения вышеперечисленных мер оказывается достаточно для профилактики или купирования ряда аритмий либо для существенного снижения выраженности их клинических проявлений [8]. В случае выявления НРС ведение беременной продолжается совместно с врачом-кардиологом.
Основные нарушения ритма и проводимости
1. Экстрасистолия.
Наджелудочковая и желудочковая экстрасистолия – наиболее часто встречающееся НРС у беременных. Часто она протекает бессимптомно и выявляется только при плановой регистрации ЭКГ или при длительном мониторировании ЭКГ по Холтеру.
Однако у части пациенток экстрасистолия может проявляться клинически (перебоями в работе сердца, дискомфортом в грудной клетке, тревогой и т. д.). Выявление патологических факторов, способствующих развитию нарушений ритма сердца, коррекция психоэмоционального статуса позволяют устранить или в значительной степени уменьшить субъективные ощущения, что часто снимает необходимость медикаментозной противоаритмической терапии [8].
За редким исключением наджелудочковая и желудочковая экстрасистолия не является противопоказанием к естественным родам и не требует медикаментозного лечения.
Назначение антиаритмических препаратов, в первую очередь кардиоселективных -адреноблокаторов, показано в редких случаях при плохой субъективной переносимости экстрасистолии, а также у беременных с желудочковой экстрасистолией (≥10 в час) и систолической дисфункцией ЛЖ (систолическая сердечная недостаточность и/или фракция выброса ЛЖ менее 40%) [8].
2. Наджелудочковые тахикардии.
Беременность может спровоцировать развитие наджелудочковой тахикардии (НЖТ) или привести к учащению уже имевшихся пароксизмов, таких как пароксизмальная атриовентрикулярная (АВ) узловая реципрокная тахикардия, АВ-реципрокная тахикардия при наличии дополнительных путей АВ-проведения – синдром Wolf – Parkinson – White, скрытые дополнительные пути. Реже регистрируются предсердные тахикардии, в основном при органическом поражении сердца.
Если пароксизм НЖТ протекает без нарушения гемодинамики, для купирования используют вагусные приемы (проба Вальсальвы, массаж каротидного синуса) (I, С). Если вагусные приемы неэффективны, вводят в/в антиаритмические препараты, назначаемые врачом-кардиологом (АТФ (I, С), -блокаторы (метопролол, пропранолол) (IIa, С), верапамил (IIb, С)).
В случае нестабильной гемодинамики на фоне пароксизма НЖТ (сердечная астма, отек легких, гипотензия) применяется электроимпульсная терапия (I, С).
3. Предсердные тахикардии.
Современные рекомендации предлагают автоматическую, триггерную и реципрокную предсердные тахикардии объединить термином «очаговая предсердная тахикардия», которая развивается преимущественно на фоне органических заболеваний сердца, электролитных нарушений, интоксикаций (дигиталисной, алкогольной). Прогноз для больных в этом случае определяется, как правило, основным заболеванием.
Больные с асимптомными, редкими, непродолжительными пароксизмами очаговой предсердной тахикардии не нуждаются в лечении. Их надо обследовать с целью определения причины НРС и попытаться устранить ее. Фармакотерапия или немедикаментозное лечение необходимы только больным с симптомными приступами аритмии, а также при ее хроническом течении [8].
Учитывая высокую эффективность и небольшое количество осложнений, в настоящее время в лечении больных с НЖТ, в т. ч. очаговой предсердной тахикардией, предпочтение отдают интервенционным вмешательствам (радиочастотная катетерная аблация), а не антиаритмическим препаратам (эффективность профилактической антиаритмической терапии составляет всего 50–60%) [8].
4. Фибрилляция предсердий (ФП).
Основными направлениями в лечении ФП являются:
– установление причины ФП и воздействие на модифицируемые факторы: лечение гипертиреоза, прекращение приема алкоголя, устранение передозировки сердечных гликозидов, симпатомиметиков, нормализация электролитного баланса и др.;
– контроль ЧСС, купирование и предупреждение рецидивов аритмии;
– профилактика тромбоэмболических осложнений.
Короткие, асимптоматические (малосимптомные) пароксизмы ФП не требуют антиаритмической терапии. Профилактическая антиаритмическая терапия может потребоваться при устойчивых, рецидивирующих, симптомных приступах аритмии. Независимо от тактики ведения пациентки и от выбора антиаритмической стратегии проведение антитромботической терапии обязательно [8]]!
5. Желудочковая тахикардия и фибрилляция желудочков (ФЖ).
ЖТ – редкое нарушение ритма при беременности. Она может быть представлена как эпизодами неустойчивой (длительность до 30 с без нарушения гемодинамики), так и устойчивой (длительность более 30 с или гемодинамическая нестабильность) вариантами, а по морфологии комплексов QRS – мономорфной или полиморфной формами.
Развитие ЖТ и/или ФЖ наблюдается в основном у беременных с органическими заболеваниями сердца, включая кардиомиопатии, врожденные и приобретенные пороки сердца, аритмогенную дисплазию (кардиомиопатию) правого желудочка. Перипортальная кардиомиопатия должна быть исключена, если впервые ЖТ развилась в течение последних 6 нед. беременности или в ранние сроки после родов. Желудочковые тахиаритмии могут быть следствием как врожденного удлинения, так и укорочения интервала QT, синдрома Бругада, возможно также развитие катехоламинергической полиморфной («двунаправленной») ЖТ (редкая наследственная аритмия). Вместе с тем ЖТ могут наблюдаться у беременных при отсутствии органического поражения сердца и генетически обусловленных ионных каналопатий. Наиболее часто среди них встречается идиопатическая ЖТ из выносящего тракта правого желудочка. Для предупреждения симптомных рецидивов данной тахикардии назначаются -адреноблокаторы или верапамил (I, С), при неэффективности фармакотерапии или тяжелом течении аритмии рекомендуется радиочастотная катетерная аблация (IIb, С).
Купирование гемодинамически нестабильной ЖТ, а также ФЖ практически не отличается от такового у небеременных и должно включать весь комплекс мероприятий по проведению электрической кардиоверсии, дефибрилляции (I, С) и кардиопульмональной реанимации, предусмотренных соответствующими рекомендациями. Электроимпульсная терапия является безопасной для плода в любом сроке беременности [8].
Исходя из риска внезапной сердечной смерти, всех беременных с ЖТ можно разделить на две группы: пациентки с потенциально злокачественными и злокачественными желудочковыми аритмиями. К потенциально злокачественным аритмиям относятся желудочковая экстрасистолия (≥10 в час) и эпизоды неустойчивой ЖТ при наличии дисфункции ЛЖ (систолическая сердечная недостаточность и/или фракция выброса ЛЖ менее 40%). У пациенток с этими НРС еще не было эпизодов устойчивой ЖТ или ФЖ, но вероятность их развития высока. Целью лечения данной категории пациенток является снижение риска смерти – первичная профилактика (назначение -адреноблокаторов (I, С), а в случае их непереносимости или неэффективности и при отсутствии альтернативного решения – амиодарона (может оказывать отрицательное воздействие на плод, включая гипотиреоидизм, умственное недоразвитие и др.)).
Группу лиц со злокачественными желудочковыми аритмиями составляют беременные с выраженным структурным поражением миокарда и пароксизмами устойчивой ЖТ и/или успешно реанимированные по поводу ФЖ. Прогноз жизни у этих больных крайне неблагоприятен, а лечение должно быть направлено не только на устранение тяжелой аритмии, но и на продление жизни, т. е. на вторичную профилактику внезапной сердечной смерти. Для этого возможно использование амиодарона и соталола, а также комбинации -адреноблокаторов и амиодарона (с учетом вышеизложенного отрицательного влияния его на состояние плода) (IIа, С). Имплантация кардиовертера-дефибриллятора (наиболее эффективный метод вторичной профилактики внезапной сердечной смерти) может быть проведена как до беременности, так и, при необходимости, в любом сроке беременности (желательно не ранее 8-ми нед.) с использованием средств максимальной защиты плода и под контролем эхокардиографии (IIa, С) [8].
На сегодняшний день безопасных для плода противоаритмических препаратов не существует, поэтому их применяют только по строгим клиническим показаниям – при гемодинамически значимых или жизнеугрожающих НРС (табл. 1). В то же время нельзя забывать об антиаритмическом эффекте препаратов магния, которые широко назначаются беременным акушерами-гинекологами. Их применение приводит к уменьшению частоты возникновения аритмий (в т. ч. желудочковых) и обеспечивает их профилактику [9].
6. Нарушение проводимости сердца.
Нарушения проводимости (блокады) сердца возникают при замедлении или полном прекращении проведения электрического импульса из синусового узла по проводящей системе сердца. Выделяют следующие виды блокад:
– синоатриальную;
– внутрипредсердную;
– атриовентрикулярные: I, II (Мобитц I, Мобитц II) и III степени;
– блокады ветвей пучка Гиса.
Причинами возникновения синоатриальной и внутрипредсердной блокад могут быть воспалительные, склеротические, дегенеративные изменения миокарда предсердий, передозировка лекарственных препаратов (-адреноблокаторов, сердечных гликозидов и др.), электролитные нарушения. Эти виды блокад наблюдаются и у практически здоровых лиц при ваготонии.
Синоатриальные блокады в подавляющем случае бессимптомны и не требуют специального лечения. Синоатриальные блокады с симптомной брадикардией (пресинкопе, синкопе) являются показанием для имплантации искусственного водителя ритма.
АВ-блокады характеризуются нарушением проведения импульса от предсердий к желудочкам. При беременности чаще всего встречаются АВ-блокады, которые в большинстве случаев носят врожденный характер. Они, как правило, протекают бессимптомно и не осложняют течение беременности и родов. Вероятным этиологическим фактором является первичное генетически детерминированное заболевание проводящей системы сердца (во многих случаях прослеживается семейный характер заболевания).
Другими причинами поражения проводящей системы сердца являются болезнь Ленегра, болезнь Лева, синдром Кернса – Сейра, болезнь Фабри. Причинами развития блокад у пациенток, кроме того, являются: врожденные и приобретенные пороки сердца, кардиомиопатии, операции на открытом сердце. У практически здоровых лиц может быть блокада правой ножки пучка Гиса.
У беременных с симптомами, связанными с синдромом слабости синусового узла, нарушениями АВ-проводимости II–III степени (пресинкопе и синкопальные состояния) требуется выполнение временной или постоянной эндокардиальной стимуляции сердца [8].
Таким образом, НРС, нередко сопровождающие беременность, требуют своевременной диагностики и устранения провоцирующих их факторов. Сбалансированное питание, нормализация режима сна и бодрствования, коррекция психоэмоционального статуса – всего этого, как правило, оказывается достаточно для уменьшения частоты возникновения НРС, улучшения их переносимости, а также в целях профилактики.
Учащенное сердцебиение при беременности
В период вынашивания организм каждой женщины вынужден трудиться в удвоенном режиме. Из-за этого часто у будущих мам наблюдается тахикардия. Она вызывает неприятные ощущения. Такое учащенное сердцебиение при беременности может как быть нормальной реакцией организма, так и говорить о каких-либо нарушениях. Поэтому не стоит оставлять симптом без внимания. Нужно сразу уведомить врача о беспокоящем вас состоянии.
Симптомы тахикардии
Помимо того, что женщина чувствует сильное биение в груди, у нее также могут появляться и другие неприятные ощущения. Сопровождается тахикардия:
Такой симптом сильно выматывает женщину. Она быстро утомляется, чувствует недомогание и слабость во всем теле. Иногда частое сердцебиение при беременности может сопровождаться онемением конечностей и других частей тела.
Причины тахикардии беременных
Учащенным считается сердцебиение, которое превышает 90 ударов в минуту. В период вынашивания это состояние может возникнуть по множеству причин. Тахикардия у беременных может быть связана с:
Диагностика
Тахикардия у беременных требует экстренного лечения. Уже после первых симптомов женщине необходимо срочно обратиться за квалифицированной помощью. В первую очередь следует обратиться к врачу акушеру-гинекологу. Перед тем как прописать лечение, врач должен выяснить причину патологического состояния. Для этого он проводит диагностику. Специалист назначает пациентке сделать:
| Методика диагностики | Время |
|---|---|
| Анализ крови | 10 минут |
| Электрокардиография | 30 минут |
| Эхокардиография | 30 минут |
Какой врач может помочь?
При появлении учащенного сердцебиения при беременности стоит обратиться к акушеру или гинекологу, который проведет осмотр и поставит верный диагноз.
Лечение сильного сердцебиения при беременности
Принцип борьбы с недугом определяется в зависимости от причины проблемы. Лечение может включать особую диету и прием лекарственных средств. Сильное сердцебиение при беременности можно успокоить и некоторыми народными средствами. Если причина такого состояния в нервном перенапряжении, то женщине рекомендуют пить успокоительные препараты. Например, прекрасно справляются с этой задачей отвар боярышника или ромашки, валериана.
Однако перед употреблением каких-либо народных средств необходимо обязательно проконсультироваться с врачом. Также строго запрещено самостоятельно выбирать и принимать медикаменты. Только специалист после обследования может подобрать лекарства, которые не нанесут вреда ни матери, ни малышу.
Особенно осторожно использовать медикаменты нужно, если тахикардия наблюдается на поздних сроках беременности. Причина этого в том, что некоторые препараты могут спровоцировать преждевременные роды. Необходимо серьезно отнестись к случаям, когда тахикардия сопровождает женщину с первых месяцев беременности. Если проблему не искоренить, то она может привести к развитию патологий у ребенка или выкидышу. Получить квалифицированную помощью можно в одной из клиник столицы. Там работают опытные специалисты, которые готовы взяться за лечение тахикардии на любых сроках беременности. Многие клиники работают круглосуточно.
Учащенное сердцебиение при беременности на ранних сроках что делать
Ознакомьтесь, пожалуйста, с правилами использования информации, размещенной в этом разделе сайта.
В соответствии с положениями Федерального закона «Об обращении лекарственных средств» от 12 апреля 2010 года № 61-ФЗ информация, размещенная на данном разделе сайта, квалифицируется как информация о лекарственных препаратах, отпускаемых по рецепту. Данная информация представляет собой дословные тексты и цитаты монографий, справочников научных статей, докладов на конгрессах, конференциях, симпозиумах, научных советов, а также инструкций по медицинскому применению лекарственных средств, производимых фармацевтической компанией «ПРО.МЕД.ЦС Прага а.о. (Чехия).
В соответствии с действующим законодательством Российской Федерации данная информация предназначена исключительно для медицинских и фармацевтических работников и может быть использована только ими.
Ничто в данной информации не может рассматриваться в качестве рекомендации гражданину (пациенту) по диагностированию и лечению каких-либо заболеваний и не может служить для него заменой консультации с медицинским работником.
Ничто в данной информации не должно быть истолковано как обращенный к гражданину (пациенту) призыв самостоятельно приобретать или применять какое-либо из вышеуказанных лекарственных средств.
Данная информация не может быть использована гражданином (пациентом) для самостоятельного принятия им решения о медицинском применении какого-либо из вышеуказанных лекарственных средств и/или решения об изменении рекомендованного медицинским работником порядка медицинского применения какого-либо из вышеуказанных лекарственных средств.
Данная информация относится только к лекарственным средствам, зарегистрированным в Российской Федерации в установленном законом порядке. Названия вышеуказанных лекарственных средств, зарегистрированных в других странах, а также рекомендации по их медицинскому применению могут отличаться от информации, размещенной в этом разделе сайта. Не все вышеуказанные лекарственные средства, находящиеся в обращении на территории Российской Федерации, являются разрешенными к медицинскому применению в других странах.
Давление и пульс при беременности
Здравствуйте! Беременность 37н и 5д. Вес 94 кг, рост 165.
С 34 недели беременности начались проблемы с давлением. Давление подскакивало до 140/100. В стационаре прописали допегит по 500 3 р в день. Пропила так примерно неделю и потом давление упало до 90/40. Обморочное состояние, головокружение, слабость. Пульс при этом был в пределах нормы. Посоветовавшись с врачами, я уменьшила дозу до 3 таблеток по 250 в день, но из-за этого давление снова поползли вверх до значений 135/90, ужасно болела голова. Решили вернуться к 5 таблетками в день по 250 мг.
Сейчас проблема усугубилась, как мне кажется. Пульс растёт очень. В покое 103-105. Если чем-то начинаю заниматься, то 120. В данный момент стало плохо при уборке, давление 98/59, пульс 123. Полежала немного, поднялось до 103/80 пульс 103. В течение дня все равно могут быть скачки давления до 125/85//130/90. Я уже не понимаю, какую дозу мне принимать, как уменьшить пульс.
По последним анализам пониженный мочи белка нет, отёков нет, прибавки в весе нет. Как облегчить себе состояние? Может ли это быть от гемоглобина в 110 единиц? И отчего вообще такие скачки?Принимаю ферритаб по 2 таблетки перед завтраком. Кроме их и допегита ничего не пью.
До этого ещё был приём урсосана из-за повышенных алт и аст, но и они пришли в норму.
На сервисе СпросиВрача доступна консультация акушера онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Учащенное сердцебиение при беременности на ранних сроках что делать

Поиск
Нарушение сердечного ритма у беременных
Беременность сопровождается увеличением распространенности нарушений сердечного ритма. Аритмии выявляют, по данным литературы, у 15,7% беременных и рожениц, причем 43% из них — это функциональные аритмии. Но, даже при отсутствии органического заболевания сердца осложнения беременности встречаются у женщин с нарушениями сердечного ритма значительно чаще. В связи с этим необходимо решить проблему лечения у этой категории пациентов. В статье представлен обзор работ, посвященных проблеме лечения нарушения сердечного ритма у беременных.
Heart rhythm disorders in Pregnant
Pregnancy is accompanied by an increase in the prevalence of cardiac arrhythmias. Сardiac arrhythmias detected according to the literature in 15.7% of pregnant women and parturient women, with 43% of them is the functional arrhythmia. But, even in the absence of organic heart disease, complications of pregnancy occur in women with heart rhythm disturbances were significantly more likely. In this connection it is necessary to solve the problem of treatment in these patients. The article presents a review of works devoted to the problem of treatment of cardiac arrhythmia in pregnant women.
Нарушение сердечного ритма (НСР) — это изменение основных электрофизиологических свойств сердца (автоматизма, возбудимости, проводимости), ведущее к нарушению координированного сокращения всего сердца или его отделов и проявляющееся изменением частоты, регулярности ритма сердца и проведения возбуждения по проводящей системе сердца [1].
Беременность сопровождается увеличением распространенности НСР, аритмии выявляют у 15,7% беременных и рожениц, причем 43% из них — это функциональные аритмии. Но даже при отсутствии органического заболевания сердца, осложнения беременности — злокачественные гестозы, невынашивания плода, гипотрофия плода встречаются у женщин с НСР значительно чаще [2, 3]. Наиболее часто НСР при гестации представлены наджелудочковой экстрасистолией (НЖЭС) (28-67%) и/или желудочковой экстрасистолией (ЖЭС) (16-59%). При обследовании беременных без признаков структурных заболеваний сердца при наличии ощущений перебоев в деятельности сердца и сердцебиений НЖЭС выявлены у 56% обследованных и ЖЭС — у 59 %; частые НЖЭС (больше 100 в час), частые ЖЭС (больше 50 в час) и полиморфные ЖЭС наблюдали соответственно у 7, 22 и 12%, что достоверно превосходило частоту аналогичных НСР в группе небеременных женщин [4].
Значительно реже во время беременности возникают пароксизмальные и устойчивые наджелудочковые и пароксизмальные желудочковые тахиаритмии. Выявлено, что перечисленные НСР развиваются преимущественно у женщин с заболеваниями сердца, предшествовавшими беременности, нарушениями функции щитовидной железы, электролитными нарушениями. В части случаев НСР, возникшие при гестации, могут явиться первыми проявлениями этих патологических состояний [4, 5].
Механизмы НСР при беременности изучены недостаточно и трактуются неоднозначно. Развитие беременности не сопровождается возникновением специфических электрофизиологических изменений в структурах миокарда и проводящей системы сердца, которые способствовали бы формированию или модификации субстрата основных механизмов аритмогенеза (патологического повышенного автоматизма, повторного входа волны возбуждения — “re-entry”, триггерной активности) и повышали бы риск НСР. Но сопровождающие беременность физиологические гемодинамические изменения (увеличение объема циркулирующей крови, ударного объема, сердечного выброса, возрастание частоты сокращений сердца), вегетативные (увеличение плазменных концентраций катехоламинов, повышение чувствительности адренергических рецепторов) и гормональные сдвиги (увеличение синтеза эстрогенов, прогестерона, простагландинов, ренина, ангиотензиногена) могут способствовать изменениям возбудимости, автоматизма и рефрактерности миокарда, приводить к развитию и/или увеличению его электрофизиологической негомогенности и, таким образом, провоцировать возникновение НСР. Кроме того, перечисленные физиологические процессы могут усугублять гемодинамические нарушения у женщин с заболеваниями сердца, возникшими до беременности, что, в свою очередь, будет способствовать возрастанию риска развития НСР [4, 6].
Большинство известных антиаритмических препаратов токсичны для плода, особенно в первом триместре беременности (тератогенное действие), хотя развитие других побочных эффектов при приеме антиаритмиков сохраняется и в более поздние сроки беременности [1, 7]. Все антиаритмические средства проникают через плаценту, беременность изменяет их фармакокинетику, поэтому необходимо регулярно и постоянно, хотя бы косвенно, определять концентрацию препаратов в крови [8]. Существует ряд факторов, которые осложняют поддержание терапевтического уровня препарата в крови во время беременности. К ним относятся:
— увеличение объема циркулирующей крови (ОЦК), что повышает нагрузочные дозы, необходимые для достижения достаточной концентрации в сыворотке крови;
— уменьшение в крови уровня протеинов, которое снижает количество белковых связей с препаратом, и тем самым ведет к снижению концентрации;
— увеличение почечного кровотока, что, в свою очередь, связано с увеличением сердечного выброса и, следовательно, усиливает выведение препарата;
— усиление метаболизма в печени под влиянием прогестерона.
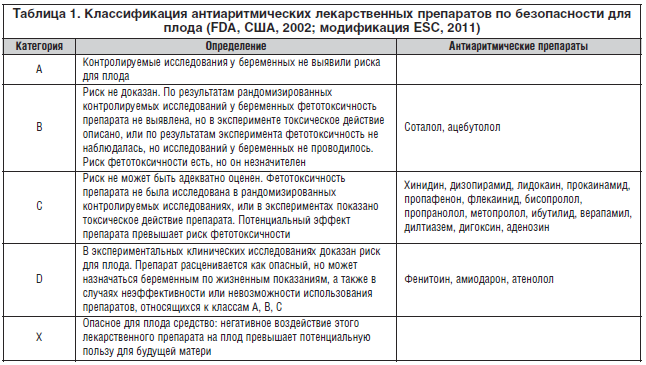
В 1994 году в США United States Food and Drug Administration (FDA) разработана классификация антиаритмических средств по степени риска их применения у беременных [1, 8, 9], ниже представлена более поздняя ее модификация (табл. 1).
Классификации лекарственных препаратов по безопасности для плода (FDA, США, 2002)
Категории
Определение
Антиаритмические препараты
Ниже представлены сведения о безопасности применения антиаритмических препаратов во время беременности и лактации [1] (табл. 2).
Безопасность применения антиаритмических препаратов во время беременности и лактации
Лечение различных типов нарушения сердечного ритма у беременных.
При наличии НСР у беременных, прежде всего, оценивают гемодинамическую стабильность пациентки. Если НСР сопровождается развитием опасных для жизни гемодинамических нарушений у матери и/или выраженного нарушения маточно-плацентарного кровотока с возникновением острой внутриутробной гипоксии плода, то требуется немедленное проведение медикаментозной терапии ААП или выполнения электрической кардиоверсии (или дефибрилляции).
При стабильной гемодинамике проводится активный поиск заболеваний, которые вызвали НСР. Это могут быть заболевания сердечно-сосудистой и бронхолегочной систем, дисфункция щитовидной железы, электролитные нарушения и другие патологические состояния, способствующие развитию НРС, которые требуют коррекции. Так же необходимо устранение факторов, способствующих развитию НРС, к ним относятся: употребление алкоголя, никотина, кофеина, лекарственных препаратов, потенциально провоцирующих НРС (например, симпатомиметиков для интраназального использования), наркотических средств. Необходима так же коррекция психоэмоционального настроя беременной: уменьшение ощущений беспокойства, тревожности, страха [10]. Во многих случаях выполнения перечисленных мер оказывается достаточно для купирования НРС или существенного снижения степени выраженности связанных с ними клинических проявлений.
Если вышеизложенные методы не приносят положительного эффекта, то необходимо назначение медикаментозной терапии, учитывая, что все ААП проникают через плаценту и секретируются в грудное молоко, что определяет потенциальный риск развития неблагоприятных эффектов на плод и новорожденного [4].
Важнейшими требованиями к выбору ААП при беременности являются: выбор препаратов с наименьшим количеством неблагоприятных эффектов на организм матери, плода и новорожденного; использование ААП, обладающих коротким периодом полувыведения; применение наименьших эффективных доз препаратов; при возможности избегание комбинаций ААП; при необходимости пролонгированной поддерживающей терапии — регулярная повторная оценка показаний к ее продолжению и коррекция применяемых дозировок препаратов.
Экстрасистолия.
НЖЭС и ЖЭС при беременности часто протекают бессимптомно. Они выявляются при плановой регистрации электрокардиограммы (ЭКГ) или при холтеровском мониторировании ЭКГ (ХМТ ЭКГ). НЖЭС и ЖЭС могут проявляться перебоями в работе сердца, чувством дискомфорта в грудной клетке, беспокойства, тревожности. В подавляющем большинстве случаев НЖЭС и ЖЭС не является противопоказанием к естественным родам и не требует медикаментозного лечения. Выявление и лечение патологических состояний, приводящих к НСР, исключение факторов, способствующих их развитию, и коррекция психоэмоционального состояния, часто приносят положительный эффект.
Назначение антиаритмических препаратов, в первую очередь кардиоселективных БАБ или верапамила, показано при лечении частой НЖЭС, сопровождающейся гемодинамическими расстройствами, снижением качества жизни и/или предшествующей приступам наджелудочковой тахикардии [6, 11].
При ЖЭС показаниями для назначения антиаритмической терапии являются: частые политопные, групповые или ранние экстрасистолы, угрожающие переходом в более тяжелые аритмии; ухудшение гемодинамики, появление признаков сердечной недостаточности; выраженное ухудшение самочувствия и снижение качества жизни. Для лечения применяются препараты II и III класса, реже I С класса [4, 12].
Наджелудочковые тахикардии.
Наиболее часто встречающимися формами наджелудочковых тахикардий (НЖТ) у женщин во время беременности являются: пароксизмальная АВ узловая реципрокная тахикардия (ПАВУРТ), АВ реципрокные тахикардии при наличии дополнительных путей АВ проведения — ПАВРТ (синдром WPW, скрытые дополнительные пути), предсердная тахикардия. Беременность может спровоцировать развитие НЖТ и привести к учащению уже имевшихся пароксизмов (в
Купирование НЖТ. У беременных с отсутствием поражения сердца и минимальными симптомами антиаритмические препараты могут быть использованы в случаях плохой переносимости тахикардии, или если она сопровождается гемодинамическими изменениями.
По стандартной ЭКГ трудно дифференцировать различные виды НЖТ (тахикардия с узкими комплексами QRS 2 сут.) необходимо назначение антикоагулянтов.
Фармакологическую кардиоверсию можно проводить антиаритмиками, указанными в рекомендациях ACC/AHA/ESC 2006 Guidelines for the management of patient with atrial fibrillation. Основным препаратом для этой цели при отсутствии СН является новокаинамид: в/в инфузия 1,0-1,5 г(до 15 мг/кг со скоростью 30-50 мг/мин. Более быстрое введение (струйно) приводит к выраженной гипотензии. При тахиформе ФП перед купированием новокаинамидом целесообразно урежение ЧСС.
При тяжелых, рефрактерных к медикаментозному лечению пароксизмов ФП возможно применение РЧА; наиболее эффективна РЧА при типичном ТП.
С целью контроля частоты ритма желудочков при пароксизме ТП у беременных можно применять дигоксин, верапамил, дилтиазем или БАБ. Для восстановления синусового ритма применяют прокаинамид, хинидин и соталол. Дофетилид и ибутилид — ААП III класса, получившие в последние годы в зарубежной терапевтической практике признание в лечении ТП — не следует рекомендовать для использования при гестации до получения аргументированного обоснования их безопасности [7]. Представлены свидетельства эффективного и безопасного использования при ТП у беременных быстрой чреспищеводной стимуляции, которая позволяет нормализовать ритм или перевести ТП в более управляемую медикаментозными средствами ФП [4]. В случае развития в ходе пароксизма нарушений гемодинамики у матери или нарушения маточно-плацентарного кровотока показано проведение электрической кардиоверсии.
Желудочковые тахикардии и фибрилляция желудочков.
Желудочковые тахикардии (ЖТ) являются редкими НСР при гестации и могут быть представлены как неустойчивыми (длительностью до 30 с при отсутствии признаков гемодинамической нестабильности), так и устойчивыми (при большей продолжительности эпизода, а также при гемодинамической нестабильности) вариантами, а по форме комплексов QRS — мономорфным или полиморфным типами.
Развитие ЖТ и/или фибрилляции желудочков (ФЖ), главным образом, наблюдается у беременных с органическими заболеваниями сердца, включая кардиомиопатиии, пороки сердца, аритмогенную дисплазию правого желудочка. ЖТ могут быть связаны, как с врожденным удлинением, так и с укорочением интервала QT, синдромом Бругада. Вместе с тем, ЖТ могут наблюдаться у беременных и при отсутствии органического поражения сердца, что связывают с повышенным выбросом катехоламинов.
Купирование гемодинамически нестабильной ЖТ, а также ФЖ не отличается от таковой у небеременных и должна включать весь комплекс мероприятий по проведению электрической кардиоверсии, дефибрилляции и кардиопульмональной реанимации, предусмотренных соответствующими рекомендациями [14].
У пациенток с эпизодами ЖТ, не сопровождающейся гемодинамической нестабильностью, с целью купирования приступа можно использовать лидокаин, новокаинамид. При наличии “идиопатической ЖТ” имеются свидетельства о благоприятных эффектах БАБ [1, 4, 7, 16]. В случае неэффективности вышеперечисленных препаратов, по данным единичных сообщений, при ЖТ у беременных применяют мексилетин, флекаинид и пропафенон [17]. Лишь при рефрактерности или рецидивировании аритмии несмотря на применение указанных лечебных подходов, по жизненным показаниям, при гестации может быть использован амиодарон, что мотивировано весомым риском развития неблагоприятных фатальных эффектов при его применении [4].
Рассматривая вопрос о стратификации риска внезапной сердечной смерти (ВСС) у беременных с ЖТ необходимо разделять пациентов на 2 категории: лица с потенциально злокачественными и злокачественными желудочковыми аритмиями. К потенциально злокачественным относятся желудочковая экстрасистолия (≥ 10 в час), эпизоды неустойчивой ЖТ при наличии дисфункции ЛЖ (систолическая СН и/или ФВ ЛЖ