Кровь у попугая
Принимаем экстренные меры, если у попугая идет кровь!
Если в вашем доме проживает попугай, ему необходимо создавать комфортные условия, чтобы птица не болела и чувствовала себя хорошо. Но этот не всегда удается, особенно тем, кто только начинает разводить этих птиц. Ведь, если не соблюдать некоторые условия содержания, вы подвергаете пернатых друзей различным опасностям.
Так что, если вам не нравиться, как ведет себя волнистый попугай, кровь у него идет, тогда срочно вам необходим орнитолог. Ведь причины появления крови у птицы могут быть разнообразные.
Кровотечение у попугая – опасный симптом!
Вас интересует, что делать, если у попугая кровь, значит, вы уде столкнулись с такой проблемой. Сразу необходимо выяснить, какой характер имеет кровотечение.
Что делать при кровотечении у попугая?
Сразу стоит отметить, что при виде крови, попугаев ни в коем случае греть нельзя, в независимости от ее этиологии! Если кровотечение наружное, тогда нужно поврежденное место смочить ваткой, обработанной дициноном, хлоргексидином либо мирамистином. Нельзя использовать перекись водорода, так как она может вызывать ожоги.
Если у попугая кровь из клюва либо коготка идет в следствии механического повреждения или неправильного подрезания, тоже нужно приложить ватку, смоченную в препаратах, описанных выше. Если кровь обнаружилась в помете, как экстренную меру можно использовать препарат Дицинон, который разводится с водой (соотношение 1Х4) и закапывать в клюв не более 2 капель.
Но запомните, вышеописанные меры, если у попугая идет кровь, необходимы только в экстренных случаях, когда у вас нет возможности срочно вызвать ветеринара.
Обязательно, после оказания необходимой первой помощи, свяжитесь с нашей ветеринарной клиникой, и орнитолог приедет к вам на дом, чтобы диагностировать заболевание и назначить правильное лечение!
Что такое орнитоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
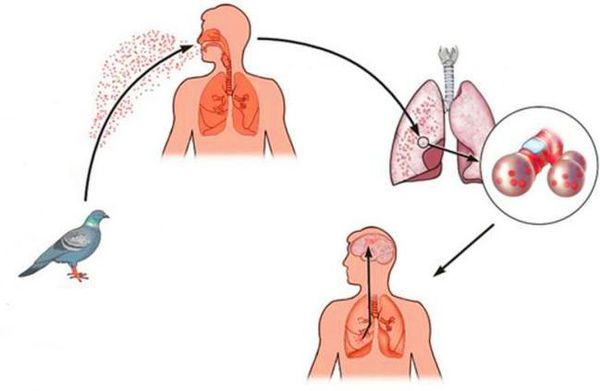
Орнитоз, или пситтакоз (Ornithosis) — это острое, реже хроническое, инфекционное заболевание, вызываемое бактерией Chlamydia psittaci. Зачастую микроб проникает в организм человека через дыхательные пути при контакте с птицами. Болезнь протекает с лихорадкой, кашлем, слабостью и тошнотой, могут поражаться лёгкие, нервная система и внутренние органы.
Возбудитель орнитоза
Вид — Chlamydophila psittaci (Chlamydia psittaci) (имеет 8 серотипов).
Болезнь в 1876 году впервые описал немецкий врач Т. фон Юргенсен как тяжёлую пневмонию, источником которой были попугаи, поэтому заболевание и получило название «пситтакоз» (греч. psittaсos — попугай). В 1930 г. возбудитель был выделен от больного человека. В дальнейшем данный вид хламидий выявили не только у попугаев, но и у других птиц, поэтому во многих странах болезнь переименовали в «орнитоз» (греч. ornis — птица).
Возбудителем орнитоза является грамотрицательная бактерия, которая живёт и размножается только в клетках и неактивна вне их. Микроб содержит ДНК и РНК, клеточную стенку и рибосомы, синтезирующие белок. Не образует спор, не имеет жгутиков и капсулы.
Размножение C. psittaci
Бактерии размножаются бинарным делением: после формирования органелл и генетического материала в материнской клетке образуется перегородка и далее возникают две совершенно идентичные клетки.
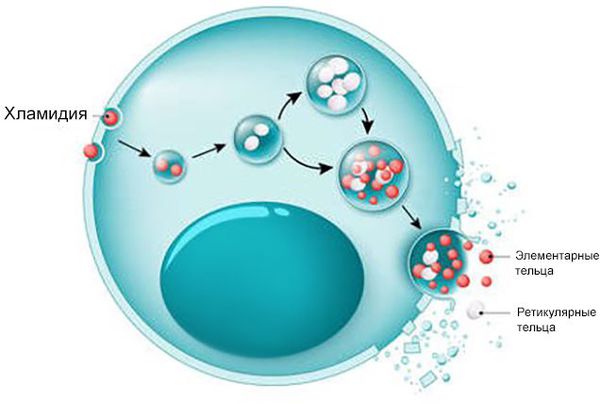
Особенностью всех хламидий является сложный цикл размножения, позволяющий им выживать вне клеток. В этом цикле участвуют две формы бактерии: элементарные тельца (размером 0,25–0,4 мкм) и ретикулярные тельца (0,8–1,5 мкм).
Элементарные тельца могут сохраняться вне клетки и передаваться от одного организма другому. Они прикрепляются к эпителию дыхательных путей и через несколько часов проникают внутрь клетки. Далее они превращаются в ретикулярные тельца, которые имеют активный метаболизм и размножаются. Спустя сутки-полутора ретикулярные тельца уплотняются, покрываются клеточной стенкой и снова формируют элементарные тельца, которые покидают заражённую клетку. Так бактерия распространяется по организму и передаётся от птиц людям.
C. psittaci способна поражать различные типы клеток. Бактерия активно использует энергетические вещества клетки-хозяина, например аденозинтрифосфат (АТФ), а также поглощает питательные вещества, витамины и микроэлементы. Она может контролировать жизнедеятельность поражённой клетки, чтобы завершить свой полный цикл развития.
В лаборатории C. psittaci культивируют только на живых питательных средах, например на желточном мешке куриных эмбрионов и культуре клеток мышиных фибробластов. На искусственных средах бактерия не живёт, так как растёт только внутри клеток-хозяев. Оптимальная температура для развития C. psittaci составляет 39 °С.
Устойчивость во внешней среде
C. psittaci достаточно устойчива во внешней среде, но плохо переносит ультрафиолетовое излучение.
Бактерия может сохраняться:
При обработке 0,1%-м формалином при температуре 19–24 °С бактерия погибает за сутки, 2%-й хлорамин уничтожает её за три часа.
Чувствительность к антибактериальным препаратам
Если лекарства принимались в недостаточных дозах или иммунные реакции не завершились, то могут развиться нетипичные формы бактерии, которые нечувствительны к антибиотикам и вызывают хронические формы болезни.
Эпидемиология
Заболевание распространено повсеместно и связано с миграцией птиц. Является зоонозом, т. е. человек может заразиться от других животных (птиц), и очень редко зооантропонозом — передаётся от птиц человеку и между людьми. Вероятно, заразиться от человека можно при очень тесном контакте с заболевшим или при наличии иммунодефицита.
Орнитозом чаще болеют летом и осенью. Заболеваемость одиночная, но возможны и групповые вспышки. Восприимчивость к заражению высокая: при контакте с возбудителем большинство людей заболевает.
Источник инфекции
Заболевание распространяется домашними и дикими птицами, чаще всего попугаями (например, кореллами и волнистыми попугайчиками), голубями, утками, индейками, воронами и воробьями. Птицы секретируют возбудитель с помётом и респираторными выделениями, которые загрязняют перья. При высыхании бактерии с частичками пыли рассеиваются в окружающей среде, поднимаются в воздух (например, когда птица хлопает крыльями) и при вдыхании попадают в респираторный тракт человека.
Инфицированные птицы могут иметь больной вид: вялые, много спят, слабо реагируют на внешние раздражители, сидят нахохлившись, не чистят перья, не едят и не пьют, тяжело дышат. Но могут выглядеть и совершенно здоровыми. Сами птицы заражаются через еду, воду и пыль, также бактерия передаётся от матери к птенцу.
Орнитозом могут болеть некоторые млекопитающие (кошки, крупный и средний рогатый скот, свиньи и лошади), но заразиться от них человек не может. У этих животных болезнь протекает в форме полиартритов, пневмоний и вызывает аборты.
Механизмы передачи орнитоза
При приготовлении или употреблении мяса больных птиц орнитоз не передаётся.
Факторы риска
Орнитозом чаще заражаются:
Симптомы орнитоза
Инкубационный период орнитоза длится от 5 до 17 суток.
Лёгкая форма орнитоза
Чаще всего пациенты переносят орнитоз в лёгкой форме и выздоравливают примерно через 10 дней. Болезнь может протекать без симптомов или напоминать другие острые респираторные заболевания.
К основным симптомам орнитоза относятся:
Среднетяжёлая форма орнитоза
Орнитоз в среднетяжёлой форме начинается с острого повышения температуры до 38–40 °С, слабости, головной боли, озноба, потливости и выраженной интоксикации (недомогание, апатия, вялость, тошнота). Пропадает аппетит, возникает ломота в теле, кожа бледнеет, резко снижается физическая активность. Появляется сухой кашель, боль в груди и иногда одышка.
Как правило, в начале болезни признаков поражения верхних дыхательных путей нет. Они могут появиться, если заболевание прогрессирует или присоединилась вторичная инфекция.
Тяжёлая форма орнитоза
При тяжёлой форме болезни развивается генерализованный, или тифоподобный, орнитоз. Чаще он возникает при алиментарном заражении, т. е. при употреблении сырых яиц. Симптомы включают все признаки орнитоза, кроме поражения лёгких. Как правило, болезнь протекает длительно: без лечения — до месяца.
На фоне лихорадки и интоксикации к концу первой недели болезни увеличивается печень и селезёнка, сохраняется кашель, может появиться скудная слизистая и вязкая мокрота.
Ближе к концу второй недели температура снижается, однако слабость и интоксикация сохраняются. Далее, в течение нескольких месяцев, состояние постепенно улучшается, но у части больных возникает вторая волна лихорадки и симптомы повторяются. Без адекватного лечения у пациентов с ослабленной иммунной системой болезнь может стать хронической.
Хронический орнитоз
Хроническая форма болезни протекает волнообразно и может длиться годами.
Признаки хронического орнитоза:
Орнитоз у беременных
Орнитоз может вызвать выкидыш на ранних сроках и преждевременные роды на поздних. Случаев инфицирования плода и пороков развития не зарегистрировано.
Орнитоз у детей
Патогенез орнитоза
Возбудитель орнитоза попадает в организм человека через слизистую оболочку верхних и нижних дыхательных путей, реже через глаза. Затем он легко проникает в клетки бронхов, бронхиол и альвеол, где размножается, разрушает клетки и распространяется дальше. При этом развивается воспаление, отравление организма бактериальными токсинами и разрушенными остатками клеток.
При прогрессировании болезни возбудитель попадает в кровь, разносится по всему организму и проникает в органы: печень, селезёнку, сердце, головной мозг и суставы. Из них бактерия может снова попасть в кровь, что поддерживает интоксикацию и патологический процесс. В результате происходит специфическая сенсибилизация (аллергизация), т. е. организм вырабатывает повышенное количество факторов аллергии и воспаления, снижается порог чувствительности к аллергенам. Также может присоединиться вторичная бактериальная инфекция, что сопровождается повторным повышением температуры и усилением интоксикации.
Если у человека хорошая иммунная система, то орнитоз обычно проходит за 7–10 дней, болезнь при этом протекает легко или совсем без симптомов. После чего вырабатываются защитные антитела и возбудитель за несколько недель покидает организм.
Классификация и стадии развития орнитоза
В Международной классификации болезней 10-го пересмотра (МКБ-10) орнитоз кодируется как A70 Инфекция, вызываемая Chlamydia psittaci (Орнитоз, Попугайная болезнь, Пситтакоз).
По степени тяжести выделяют следующие формы орнитоза:
По длительности болезни выделяют:
Осложнения орнитоза
Диагностика орнитоза
При одиночных случаях орнитоза поставить правильный диагноз затруднительно. Болезнь часто протекает под маской ОРЗ, и специальные тесты, как правило, не проводятся.
Заподозрить орнитоз можно по следующим признакам:
Достоверно определить орнитоз по симптомам нельзя. Чтобы назначать лечение, потребуется лабораторное подтверждение.
Лабораторная и инструментальная диагностика
Дифференциальная диагностика
Лечение орнитоза
Лёгкие формы орнитоза, как правило, не распознаются и лечатся дома, как обычная простуда. Пациентам со среднетяжёлой и тяжёлой формой болезни показана госпитализация. Разобщать и изолировать больных не нужно.
Этиотропная терапия
Этиотропная терапия направлена на уничтожение возбудителя. При орнитозе она заключается в приёме антибиотиков макролидного и тетрациклинового рядов. Эффект от их применения заметен уже на 2–3-е сутки от начала лечения: быстро снижается температура, ослабляются симптомы и интоксикация. Чтобы не было рецидивов, препараты нужно принимать не менее 10–14 дней.
Одновременно с лечением и после него могут быть назначены средства, нормализующие микрофлору кишечника: пробиотики и сахаромицеты. Эти препараты применяются для защиты и восстановления микрофлоры кишечника при приёме антибиотиков.
Симптоматическая терапия
При кашле нужно увлажнять воздух в помещении и принимать лекарства, улучшающие образование и отхождение мокроты. При затруднённом дыхании и частом сухом кашле показаны ингаляции с кислородом.
Диета
Ограничений по питанию нет. Нужно пить достаточно жидкости и есть продукты, содержащие основные питательные вещества, витамины и микроэлементы.
Критерии выздоровления:
Реабилитация
Прогноз. Профилактика
При неосложнённом орнитозе прогноз, как правило, благоприятный. Пациенты выздоравливают в среднем за две недели. В хроническую форму болезнь переходит редко.
Специфическая профилактика (вакцина) не разработана.
Меры неспецифической профилактики:
Клиническая картина аскаридозa и энтеробиозa у детей на современном этапе
В чем заключаются трудности диагностики гельминтозов? Какова терапия гельминтозов? На фоне глобальных экологических изменений, широкого применения иммунных, антибактериальных и прочих лекарственных препаратов, частых нарушений адаптационных процессов
В чем заключаются трудности диагностики гельминтозов?
Какова терапия гельминтозов?
На фоне глобальных экологических изменений, широкого применения иммунных, антибактериальных и прочих лекарственных препаратов, частых нарушений адаптационных процессов (болезни адаптации), постоянного стресса, повышения уровня образованности и культуры населения многие давно известные заболевания человека изменили свою клиническую картину. Некоторые симптомы практически перестали встречаться, другие, наоборот, стали выходить на первый план. Это относится и к заболеваниям, вызываемым гельминтами, в частности, круглыми паразитическими червями (нематодами). В умеренном поясе наиболее широко распространенные нематоды — аскарида и острицы.
Гельминты могут вызывать нарушения функции желудочно-кишечного тракта (ЖКТ), быть причиной аллергических (или псевдоаллергических) реакций или усугублять их, вызывать интоксикацию, а также быть фактором, ослабляющим иммунитет [2]. В настоящее время редко встречаются случаи массивной инвазии, когда диагностика не вызывает затруднений, а клубки гельминтов вызывают обтурации кишечника, — значительно чаще гельминты стали являться причиной развития аллергических проблем. При этом гельминтозы относятся к тем заболеваниям, которые трудно диагностировать в связи с объективными и субъективными трудностями (длительные периоды отсутствия яйцекладки, возможность отсутствия среди паразитирующих особей самок, вероятность технических ошибок). Поэтому важно знать клиническую картину данных заболеваний, чтобы иметь возможность назначать углубленное обследование или эффективную терапию по совокупности косвенных признаков, даже не имея прямых доказательств наличия гельминтоза.
С целью оценить клиническую картину при нематодозах проанализированы жалобы, анамнез и результаты осмотра 150 детей, у которых были обнаружены аскариды (116 детей), острицы (27 детей), аскариды и острицы (7 детей). Гельминты выявлены стандартными методами: обнаружение яиц аскарид в фекалиях методом мазка или яиц остриц в соскобе на энтеробиоз, а также визуальное обнаружение аскарид или остриц в фекалиях, рвотных массах или при оперативном или эндоскопическом вмешательстве в брюшной полости или в области прямой кишки [3].
Среди детей было 67 мальчиков, 83 девочки. Распределение по возрасту представлено в табл. 1. Преобладали дети младшего дошкольного возраста (от одного до трех лет), их количество составило 63%. Именно в этом возрасте — наибольшие эпидемиологические предпосылки появления нематодозов.
У 150 детей с доказанными инвазиями аскаридами и/или острицами отмечались следующие клинические проявления.
У 107 детей (71,3%) были аллергические проблемы: кожные высыпания, диатез, атопический дерматит, нейродермит — у 99 (66%), из них у 18 эти проблемы носили периодический характер, у двух детей, кроме кожных высыпаний, отмечались конъюнктивиты; у десяти (6,7%) отмечалась доказанная пищевая аллергия на какие-то продукты с высоким уровнем специфических IgE в сыворотке крови; у шести детей (4%) отмечался астматический компонент или был установлен диагноз бронхиальная астма.
У 113 детей (75,3%) отмечались нарушения функции желудочно-кишечного тракта: неустойчивый стул, непереваренный стул, наличие в кале «зелени», слизи — у 66 (44%); запоры или склонность к запорам — у 55 (36,7%), у 17 детей (11,3%) отмечался неустойчивый стул со склонностью к запорам, т. е. периоды нормального или разжиженного стула чередовались периодами запоров; метеоризм, проявляющийся повышенным газообразованием, вздутием живота, урчанием, отрыжками, проявлялся у 30 детей (20%); тошнота, рвота, регургитация отмечались у 29 детей (19,3%).
У 60 (40%) детей, которые по возрасту могли пожаловаться на боли в животе, отмечался болевой абдоминальный синдром: чаще всего отмечались так называемые «летучие боли», которые возникали независимо от еды, периодически, как правило, без конкретной локализации или локализованные вокруг пупка (в параумбиликальной зоне). Такие боли проходили сами по себе без медикаментов или на фоне приема сорбентов, спазмолитиков, некоторым детям нужно было какое-то время полежать; болевой синдром такого характера отмечался у 54 детей (36%). У восьми детей (5,3%) боли в животе носили постоянный характер, часто были связаны с едой (возникали после еды), были интенсивными, часто требовали медикаментозного лечения и госпитализации для исключения острой хирургической патологии; одному ребенку была проведена по этому поводу аппендэктомия, и в аппендиксе с катаральными изменениями обнаружены аскариды; у двух детей отмечался болевой абдоминальный синдром обоих типов.
У 66 детей (44%) отмечались нарушения аппетита: у 54 (36%) аппетит был чаще снижен или избирательный; у 12 (8%) — повышен (ребенок постоянно хочет есть). Часто на вопрос об аппетите родители отвечали «когда как», т. е. были периоды нормального аппетита и снижения или повышения аппетита. В оценке данного показателя не обходится без большой доли субъективности, т. к. родители по-разному оценивают аппетит своих детей.
Бруксизм (скрежетание зубами) — симптом, который часто связывается с глистными инвазиями, но фактически является неспецифическим признаком интоксикации центральной нервной системы и может сопровождать любые хронические интоксикации — отмечался у 25 детей (16,7%).
Нарушения ночного сна отмечались у 81 ребенка (54%): беспокойство к вечеру, затруднения засыпания — у 15 детей (10%); беспокойный ночной сон (вскрикивания, постанывания, метания во сне, пробуждения, плач, бессонница, кошмарные сновидения) — у 76 (50,7%). Некоторые родители старших детей затруднялись охарактеризовать ночной сон ребенка, т. к. ребенок спит в другой комнате. Проблемы с засыпанием и ночным сном — важный симптом глистных инвазий, т. к. известно, что кишечные нематоды (в том числе аскариды и острицы) часто активизируются именно ночью.
У 54 детей (36%) отмечались зуд и/или покраснения в области заднего прохода (анальная эскориация) — у 43 детей (28,7%); зуд — у 38 (25,3%); оба симптома — у 27 (18%). Анальная эскориация и зуд считаются симптомами энтеробиоза (острицы), но при этом из 54 детей, у которых отмечались данные симптомы, энтеробиоз был доказан у 17 детей (31,5% от числа детей с этими симптомами). У других 37 детей (68,5% от числа детей с данными симптомами) было доказано наличие аскаридоза, но ни визуально, ни в анализах не были обнаружены острицы. Это может свидетельствовать либо о том, что в данных случаях присутствовали острицы, которые не были диагностированы, т. е. гельминтоз был смешанным, либо о том, что анальная эскориация и зуд — симптомы, характерные не только для энтеробиоза, но и аскаридоза.
У 29 детей (19,3%) отмечались признаки общего ослабления иммунитета: часто или длительно болеющие дети (по общепринятой классификации Monto J. et al., 87) — 18 детей (12%); рецидивирующие стоматиты, гингивиты отмечались у 13 детей (8,7%); кариес зубов — у шести (4%); рецидивирующие гнойные заболевания кожи или слизистых — у трех (2%).
У 15 детей (10%) имелись результаты исследования иммунного статуса по крови: у 13 детей было снижено количество Т-клеток; у всех 15 детей было снижено количество Т-хелперов, причем у шести из них — существенно; у 12 детей было снижено хелперно-супрессорное соотношение; у семи детей отмечалось снижение уровня IgA (секреторный иммуноглобулин), в том числе у трех — существенное, у остальных же восьми детей уровень IgA в сыворотке крови был либо нормальным, либо повышенным; у шести детей отмечалось снижение количества лимфоцитов, в том числе у одного ребенка была выраженная лимфо- и нейтропения. Эти результаты подтверждают известные данные о том, что аскариды и острицы угнетающе влияют на функции иммунитета, а также что у людей с ослабленным иммунитетом большая вероятность появления гельминтоза [1].
У 49 детей (32,7%) отмечались различные симптомы, которые также можно связать с воздействием гельминтов на организм: «географический» язык — у 12 детей (8%); отставание в физическом развитии, недостаточная прибавка в весе или похудание за какой-то период времени — у 21 ребенка (14%); болезненный вид (синева под глазами, бледность) выявлен при осмотре у семи детей (4,7%); неприятный запах изо рта, особенно по утрам, отмечался у десяти детей (6,7%); повышенная утомляемость, астенический синдром — у восьми детей (5,3%); эмоциональная лабильность, капризность, раздражительность ребенка — у четырех (2,7%), причем этот показатель субъективен, как и оценка родителями аппетита; гиперсаливация — еще один симптом, который обычно ассоциируют с гельминтозами, отмечался у трех детей (2%); различные проявления гиповитаминозов, в том числе рахит — у пяти детей (3,3%). Нередко при осмотре выявлялись изменения кожного покрова в виде «гусиной кожи».
У большинства детей отмечалось более одного симптома. Обобщенные данные по клинической картине представлены в табл. 2.
Терапия во всех случаях состояла из двух этапов: сначала — антигельминтная терапия, причем назначались два разных препарата (декарис и вермокс) с интервалом три — пять дней между ними, чтобы максимально охватить различные стадии жизни гельминтов; через некоторое время после антигельминтной терапии — препараты для микробиологической и функциональной коррекции. Соответственно оценивались результаты противоглистной терапии, результаты всего лечения, а также катамнез в течение шести месяцев после терапии. В большинстве случаев улучшение наступало быстро в процессе лечения. У 36 детей только после антигельминтной терапии существенно уменьшились или полностью исчезли аллергические проявления, у 39 детей после первого этапа терапии нормализовалась работа ЖКТ, у 41 ребенка сразу прекратились боли в животе, по остальным симптомам также наступало улучшение после противоглистных препаратов. Это подтверждает то, что симптомы были вызваны наличием гельминтов.
У 92 детей после всего лечения не было никаких жалоб; о 37 нет данных об изменениях состояния в процессе и после лечения; у 16 детей эффект был неполным, т. е. какие-то симптомы сохранялись и после окончания лечения; у четырех детей эффект от терапии оказался нестойким, поскольку возникли рецидивы после окончания лечения; у трех детей эффекта от терапии не было.
Энтеробиоз у детей
Содержание
Возбудитель паразитарной инфекции – острица
Энтеробиоз провоцируется паразитом острицей. Этот гельминт – круглый червь, относящийся к классу нематодов. Он имеет некоторые особенности внешнего вида. Самки вырастают до длины 9-12 мм, у них есть «хвост» – заостренный конец. Он сильно травмирует слизистую оболочку кишечника, когда глист находится в организме. Самцы меньше самок в 2-3 раза, а их «хвосты» загнуты по спирали. Источник:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2306321/
J. P. Caldwell
Pinworms (Enterobius Vermicularis)
Can Fam Physician. 1982 Feb; 28: 306–309.
Через несколько часов зародыш из яйца становится личинкой, которая уже сама начинает паразитировать. Таким образом энтеробиоз распространяется. Острицы могут проникать в толщу слизистых покровов кишечника, провоцируя образование гранулем. Иногда глисты переползают во влагалище, матку и яичники. Из-за этого женские органы воспаляются.
Причины заражения острицами
Личинки и яйца паразита невозможно увидеть невооружённым взглядом. Энтеробиоз передаётся по-разному: от человека или через предметы обихода. Острица откладывает яйца на коже ануса, что вызывает у инфицированного сильный дискомфорт, особенно ночью.
Какими осложнениями опасна болезнь?
Когда паразит прикрепляется к стенке кишечника, он выделяет вредный секрет, повреждает слизистую оболочку. В последнем случае образуются плохо заживающие язвы, возникают кровоизлияния. Если ткани повреждаются глубоко, появляются воспаленные гранулемы. Они состоят из аномально разросшихся клеток, лимфы и крови. Из-за того, что острицы травмируют кишечник, дети испытывают боли в животе. Нарушается микрофлора, возникает дисбактериоз.
Когда самка выползает наружу, она повреждает мягкие ткани. Перианальная область раздражается секретом глиста – появляются ссадины, трещины, экзематозная сыпь, нейродермит. Если гельминт проникает у девочек в половые органы, возможно развитие эндометрита и других гинекологических заболеваний.
В присутствии остриц снижается кислотность желудка, хуже усваивается пища, усложняется течение кишечных заболеваний. Паразиты снижают иммунитет, из-за них снижается действенность прививок и растет число побочных эффектов от них. Медицине известны случаи, когда острицы протыкали прямую кишку насквозь и выходили в брюшную полость с последующим перитонитом.
Находясь в органах желудочно-кишечного тракта, паразиты вызывают следующие осложнения:
Симптомы заболевания
Есть много признаков того, что ребенок заражен острицами. Однако не все они характерны именно для этого заболевания. Поэтому часто детей начинают лечить от колита или гастрита. Если паразитов в организме мало, то симптомов может вообще не быть. Если заболевание протекает долго, то возникает анемия, ухудшается состояние ногтей, волос, кожи, трескаются уголки рта.
Энтеробиоз имеет инкубационный период 1-1,5 месяца. «Яркость» клинической картины зависит от силы иммунитета и количества глистов.
Различают два вида заболевания – острое и хроническое. Для каждого есть свои симптомы.
Острый период
Чаще всего возникает тошнота, дискомфорт в животе, слабость по утрам, учащение стула, хотя он хорошо оформлен.
Хроническая стадия
С момента заражения до хронической стадии проходит 1-2 месяца. Симптомы могут оставаться такими же, как при острой форме, или усиливаться. Основные проявления хронического энтеробиоза:
Методы диагностики наличия паразитов
Если есть подозрение, что у ребенка паразиты, нужно обратиться к педиатру. Врач назначит ребенку анализ кала и соскоб на гельминтов. Эту процедуру нужно сделать утром как можно раньше после пробуждения. Анализы берут на протяжении лечения не менее трёх раз с интервалом в 5-7 дней.
Методики лечения при обнаружении у ребенка остриц
Для лечения энтеробиоза врач назначает противогельминтные препараты. Дозировка определяется согласно возрасту и весу больного. Нужно помнить, что все эти лекарства обладают высокой токсичностью и могут вызвать побочные реакции. Педиатры медицинского центра «СМ-Клиника» не рекомендуют подбирать препараты без консультации со специалистом.
Если у ребёнка обнаружены острицы, то курс лечения нужно пройти всем членам семьи. Если в доме живёт домашнее животное, для него также необходимо приобрести лекарства от глистов.
В ходе лечения также обязателен приём сорбентов, так как противогельминтные препараты не выводят паразитов из организма.
Эффективную схему приёма препаратов и необходимых процедур назначает врач.
Необходим ряд гигиенических процедур для дома:
Профилактика болезни
Чтобы ребёнок не заразился паразитами, ему нужно привить навыки личной гигиены и следить за тем, чтобы:
При подозрении на энтеробиоз у ребёнка необходимо как можно раньше обратиться к врачу и пройти курс лечения. На приём к педиатру медицинского центра «СМ-Клиника» вы можете записаться круглосуточно по телефону или оставить заявку на вызов врача на дом.