В Башкирии врачи рассказали, как новорожденные переносят COVID-19
Врачи уфимской больницы №17 рассказали о том, как новорожденные переносят COVID-19.
Как заключают специалисты, в республике в настоящее время наблюдается рост числа детей, инфицированных коронавирусом. Только с начала текущего года уже зафиксировано 6 100 случаев заболевания, всего с начало пандемии заболели 7 680 детей.
С июля этого года стали резко увеличиваться случаи коронавирусной инфекции у новорождённых, от 0 до 1 месяца. В связи с чем, было принято решение о развертывании инфекционного госпиталя для младенцев на базе клинической детской больницы №17 г. Уфы. Отделение было открыто 23 августа. С начала его функционирования в клинику поступило 39 новорождённых, выписано 24 маленьких пациента.
Отделение рассчитано на 10 детей, реанимационные койки — по востребованию, в реанимации могут находиться по двое детей, рассказали в региональном Минздраве.
«В отделении оказывается специализированная медицинская помощь новорожденным пациентам в соответствии с временными методическими рекомендациями Минздрава России по профилактике, диагностике и лечению новой коронавирусной инфекции, утвержденными клиническими рекомендациями и стандартами оказания медицинской помощи по профилю «неонатология», — отметила главный врач ГДКБ №17 Нурсиля Абсалямова. — Территория зонирована на «грязную» и «чистую». Вход в «чистую» зону осуществляется через санитарный пропускник. Выход из «грязной» зоны — через шлюз (снятие использованных СИЗ для дезинфекции и обработки с последующей утилизацией). Работа в «красной» зоне ведется в защитном комбинезоне, шапочке, респираторе класса защиты FFP3, защитных очках, бахилах, медицинских перчатках. С родителями ведется беседа о состоянии детей по видеосвязи на платформе Zoom. Это очень удобно как нам, так и родителям, переживающих о своих чадах. После получения отрицательного результата ПЦР анализа на COVID-19, ребенок переводится в отделение патологии новорожденных на долечивание.
«Детей принимаем, начиная с суточного возраста. Самый маленький пациент, поступивший сюда — первые сутки своей жизни, — рассказала заведующая инфекционным отделением новорожденных Ирина Тихонова. — Как правило, дети заболевают в семьях, сначала болеют взрослые, затем подхватывают дети. Болеют все по-разному. Некоторые дети поступают с симптомами поражения желудочно-кишечного тракта, часть детей — с остро-респираторной вирусной инфекцией. Всегда дети испытывают недостаток кислорода (гипоксия), и многих сопровождает синдром гипервозбудимость. Тяжело и морально и физически. Самое тяжёлое — когда ребенок уходит в реанимационную койку, когда приходится подключать к аппарату искусственной вентиляции легких. Один случай — малыш приехал с температурой, родители жаловались на беспокойство ребенка. Одно легкое у него практически не дышало. На сегодня состояние его остается крайне тяжелым, малыш находится в реанимации уже более 15 дней».
«Сложно лечить новорожденных детей, так как они требуют особого внимания. Не все препараты, которыми лечатся взрослые подойдут детям. — добавила заместитель главного врача по детской части Регина Федорова. — Новорожденные, как и все взрослые, болеющие ковидом, непредсказуемы. Это и усугубляет ситуацию. Трудно предсказать как будет болезнь развиваться. Конечно хочется помочь детям всеми разрешенными всевозможными способами неонтологии».
Как COVID-19 протекает у детей
18 августа
С каждым днём появляется все больше новой информации о группах риска, течении, лечении новой коронавирусной инфекции. Есть новые сведения и о течении этой инфекции у детей.
Так, в результате крупномасштабного исследования, проведённого в Южной Корее, обнаружили, что дети младше 10 лет передают вирус другим людям намного реже, чем взрослые, хотя риск не равен нулю. Дети старшего возраста и подростки в возрасте от 10 до 19 лет так же заразны, как и взрослые.
У большинства детей заболевание протекает бессимптомно или в легкой форме.
Наиболее частыми симптомами COVID-19 у детей являются:
У некоторых пациентов отмечаются боль в горле, заложенность носа, симптомы поражения желудочно-кишечного тракта (боли в животе, диарея, рвота). Диарея у детей на фоне инфекции COVID-19 отмечается чаще, чем у взрослых.
Выздоровление в легких и среднетяжелых случаях обычно наступает в течение 1 – 2 недель. Не менее четверти детей переносят инфекцию бессимптомно.
Несмотря на то, что дети заболевают COVID-19 достаточно редко, некоторым из них необходима госпитализация.
Госпитализации в стационар требует до 10% детей. Тяжесть состояния пациента характеризуется наличием четырех степеней тяжести (легкая, среднетяжелая, тяжелая и критическая).
Тяжелое течение отмечается в среднем в 1% случаев инфекции COVID-19 у детей. Чаще всего осложненные формы болезни развиваются у детей с тяжелыми сопутствующими и хроническими заболеваниями. У части детей, перенесших новую коронавирусную инфекцию COVID-19, возможно развитие синдрома мультисистемного воспалительного ответа.
На первой стадии заболевания, которая длится в течение 3-7 суток, происходит репликация вируса. В этот период заболевания принципиально важным является проведение противовирусной терапии. Вирус SARS-CoV-2 может инициировать патологический ответ иммунной системы, который у части пациентов, в основном, подросткового возраста может достигать уровня цитокинового шторма. Извращенный ответ иммунной системы приводит к патологической активации системы гемостаза с диффузным тромбообразованием.
Это вторая стадия COVID-19, которая длится около 7 суток. Тромбозы могут образовываться в любых органах, но типичной локализацией являются сосуды легких.
Третья стадия COVID-19 наступает приблизительно после 14-15 суток с момента начала заболевания. Эта стадия характеризуется или выздоровлением пациента при благоприятном течении заболевания, или развитием осложнений при неблагоприятном его течении.
Мультисистемный воспалительный синдром (МСВС) характеризует тяжелую и крайне тяжелую степень течения COVID-19, причем дети могут иметь как «+» так и «—» ПЦР, и могут иметь уже сформированные IgG к новой коронавирусной инфекции. Это свидетельствует об отсроченном развитии осложнения данного заболевания. Развитие МСВС возможно спустя 4-6 недель после бессимптомно перенесенной новой коронавирусной инфекции.
Люди любого возраста с сопутствующими заболеваниями, такими как диабет II типа, подвержены более высокому риску тяжёлого течения COVID-19. Кроме того, дети с врождённым пороком сердца, генетическими заболеваниями, поражениями нервной системы или нарушениями обмена веществ, также подвержены более высокому риску тяжёлого течения COVID-19. В группе риска дети первого года жизни. Вероятно, это связано с их незрелой иммунной системой и меньшим размером дыхательных путей.
► Если ваш ребёнок болен COVID-19 или вы обеспокоены его симптомами, обратитесь к педиатру.
► Маленький ребёнок не скажет, что его беспокоит, следите за его самочувствием.
► Заболевающий ребёнок может капризничать, быть более активным или наоборот, заторможённым.
► Мышечная боль может вызвать громкий плач, проблемы со сном или капризность у маленьких детей
Защитите себя и ребёнка от распространения COVID-19, соблюдайте правила личной гигиены, социальную дистанцию. Постарайтесь оставить ребёнка дома, но под присмотром, когда вы отправляетесь в магазин или по своим делам.
Ведение новорожденных от матерей с COVID-19
Тезисы
Распространение COVID-19 привело к беспрецедентной глобальной пандемии. Инфекция, вызванная новым коронавирусом SARS-CoV-2, поражает людей любого возраста. Тяжелое респираторное заболевание чаще возникает у взрослых, в основном, у пожилых и людей с сопутствующими заболеваниями. Имеется ограниченное количество данных о беременных женщинах и новорожденных с COVID-19. Небольшая серия случаев показывает, что возможность передачи возбудителя от матери к плоду до рождения или в ходе родов возникает редко. Опыт педиатров показывает, что влиянию SARS-CoV-2 подвержены дети всех возрастов, а у детей первого года жизни есть риск развития тяжелой формы заболевания, хотя это все еще достаточно редкие случаи. Данный отчет основан на материалах, имеющихся на 30 марта 2020 года; он представляет собой временное руководство по тактике ведения новорожденных от матерей с подтвержденным или подозреваемым COVID-19.
Ключевые моменты
Введение
Новый коронавирус SARS-CoV-2, вызывающий COVID-19, распространился более чем на 200 стран и территорий [1]. В США случаи коронавирусной инфекции были отмечены во всех 50 штатах, в округе Колумбия и на неинкорпорированных территориях [2]. Международные эпидемиологические исследования показывают, что коронавирусная инфекция может быть причиной различных клинических состояний от бессимптомного вирусоносительства и легких форм, напоминающих обычную простуду, до тяжелого гриппоподобного заболевания и вирусной пневмонии [3]. Хотя летальные исходы от COVID-19 в основном отмечаются среди пожилых и коморбидных пациентов, были зафиксированы случаи смертей среди здоровых людей молодого и среднего возраста.
Множество отчетов зафиксировали случаи COVID-19 у беременных женщин [4–12]. По имеющимся данным новый коронавирус не оказывает такого же негативного влияния на их состояние, как коронавирусы, вызывающие SARS и MERS (которые были причиной тяжелых и зачастую летальных состояний беременных) или вирус гриппа (который ассоциирован с высокими показателями заболеваемости и летальности беременных женщин в третьем триместре гестации).
Описанные случаи коронавирусной инфекции в педиатрической практике пока говорят о том, что у детей это заболевание протекает менее тяжело, чем у взрослых. Однако отчет из педиатрического отделения в Китае показал, что 11,8 % (86/731) подтвержденных случаев были зарегистрированы у детей в возрасте до одного года, причем в 24 % случаев (21/86) болезнь протекала в тяжелой или крайне тяжелой форме [13]. Среди всех заболевших (731 человек) не было описано ни одной смерти. Кроме того, случаи COVID-19 были зарегистрированы у детей в двухдневном возрасте [14–16].
Перинатальный путь передачи и врожденная инфекция
Пока точно неизвестно, возможна ли вертикальная передача SARS-CoV-2 от зараженной беременной женщины новорожденному. Руководства, основанные на принципах доказательной медицины в отношении антенатальной, интранатальной и неонатальной помощи при COVID-19, требуют данных адекватной статистической силы для понимания следующих аспектов:
В разгар пандемии таких данных пока не существует, и информация, с помощью которой можно было бы ответить на эти вопросы, очень ограничена. Тем не менее, проблема ведения новорожденных от матерей с COVID-19 актуальна уже сейчас. Целью данного руководства является определение подходов, которые могут быть использованы немедленно, пока система здравоохранения борется с беспрецедентным кризисом. Как отмечено ниже в разделе «Рекомендации по ведению новорожденных», это руководство не может в полной мере применяться в клинических условиях, где существуют ограничения по проведению тестов и применению средств индивидуальной защиты (СИЗ).
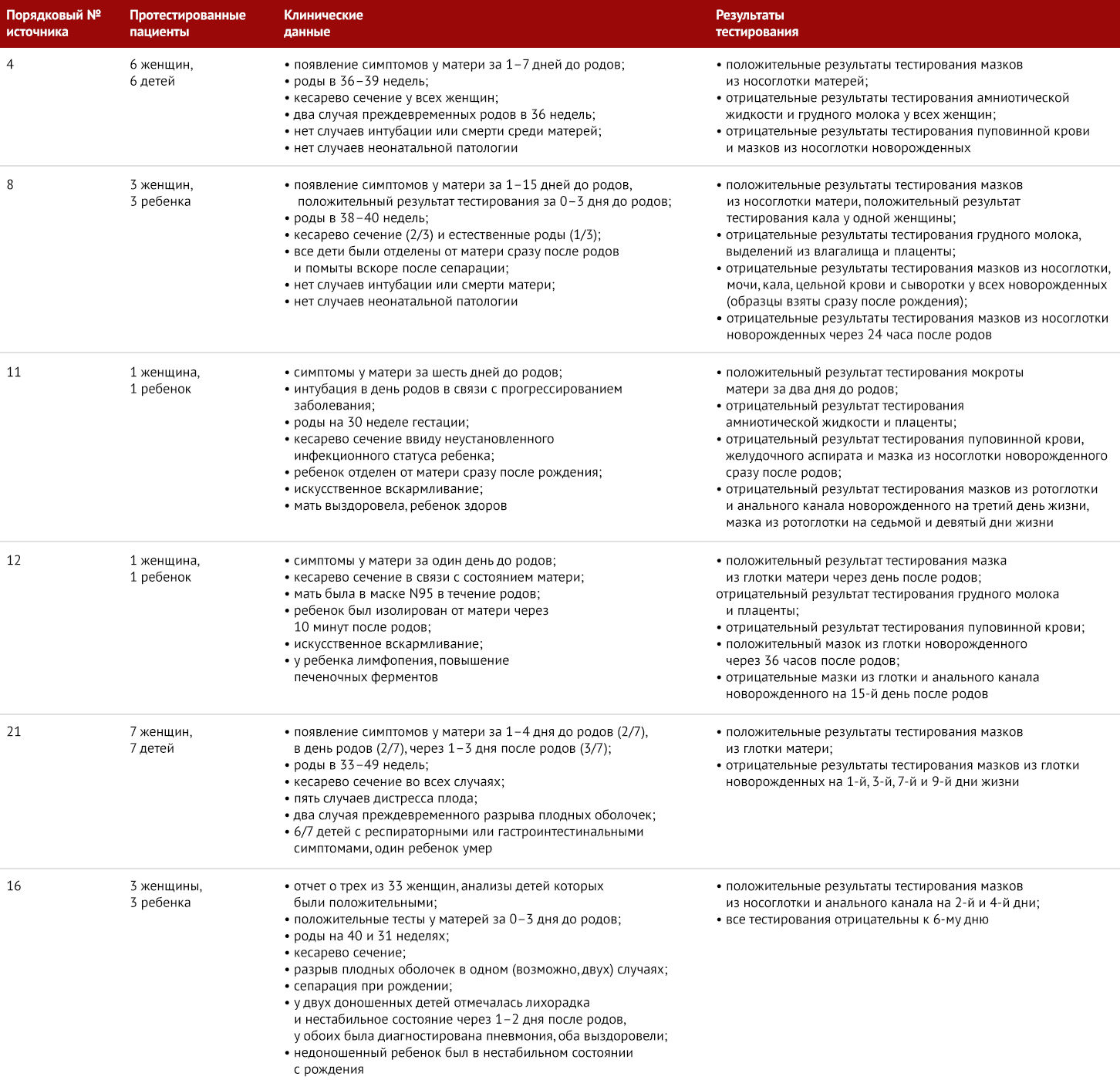
Выделения из дыхательных путей и слюна — основные жидкости, посредством которых SARS-CoV-2 передается между людьми. В одном из исследований небеременных пациентов с тяжелыми формами заболевания также вирус выявлялся в крови и кале [17]. Уровень виремии при этом коррелирует с прогрессированием заболевания и его тяжестью. В таблице 1 содержится информация о выделении вируса из биологических проб, взятых у беременных женщин. Данные тестирования цельной крови, сыворотки, выделений из влагалища, амниотической жидкости и/или грудного молока 11 женщин в Китае на наличие вируса были отрицательными, в то время как вирус определялся в мазках из носоглотки [4,8,11,12]. В одном исследований был обнаружен вирус в кале беременной женщины [8].
Таблица 1 | SARS-CoV-2 у беременных и новорожденных, а также результаты молекулярного тестирования
Также таблица 1 суммирует полученные к настоящему времени сведения о механизмах перинатальной передачи вируса по данным тестирования новорожденных. В таблицу включены только отчеты с указанием времени исследования и данных неонатального тестирования. В ходе четырех исследований в Китае, включавших 17 новорожденных, не были найдены доказательства возможности передачи вируса от матери к ребенку. Два других отчета подтверждают наличие вируса у 4 из 34 обследованных новорожденных; у инфицированных детей была клинически и радиологически диагностирована пневмония, выявлены патологические уровни воспалительных маркеров и трансаминаз. Большинство случаев, описанных в таблице 1, характеризуются следующим образом:
Имеющиеся доказательства недостаточны для полного понимания таких критических вопросов, как:
Два исследования описывают обнаружение SARS-CoV-2-специфических IgM и IgG у трех новорожденных от инфицированных матерей; предполагается возможность трансплацентарной передачи вируса с выработкой у плода антител IgM [18,19]. Впрочем, качественно описанные случаи ложноположительных результатов исследований на IgM при других заболеваниях ограничивают интерпретацию этих данных, но поддерживают необходимость дальнейшего изучения возможности внутриматочной передачи вируса [20].
Рекомендации по ведению новорожденных
Согласно актуальным данным, дети, рожденные от матерей с подтвержденным COVID-19, и матерей, чей анализ только готовится к моменту родов, должны находиться под наблюдением в связи с возможным развитием инфекции. Рекомендации по перинатальной помощи, предоставленные Центром по контролю и профилактике заболеваний и Американским колледжем акушеров-гинекологов, поддерживают это мнение [22,23]. Нижеследующие временные рекомендации Американской академии педиатров основаны на текущих несколько ограниченных данных, имеющихся на 30 марта 2020 года; представленная информация касается рисков перинатальной передачи вируса новорожденным и инфицирования персонала, который ухаживает за ними.
Эти данные не могут быть применены в каждой клинической ситуации, т. к. доступность тестов и СИЗ может потребовать индивидуальной оценки соотношения риска и пользы, а также повлиять на выбор других стратегий принятия решения в специфических случаях. Клиницисты должны понимать, что данные рекомендации будут пересматриваться по мере появления новых доказательств.
Персональное защитное оборудование и меры предосторожности
SARS-CoV-2 — респираторный вирус, передаваемый от человека к человеку в основном с каплями жидкости из дыхательных путей. Развитие инфекции опосредовано нахождением вируса в секрете дыхательных путей зараженного человека и контактом со слизистыми оболочками. Центр по контролю и профилактике заболеваний США заявляет, что высокий риск заражения COVID-19 подразумевает непосредственный физической контакт с зараженным или близкий (на расстоянии более двух метров), но длительный контакт. В настоящее время не доказано, что SARS-CoV-2 передается через инфицированные аэрозоли, но эксперименты с использованием аэрозольных конструкций показывают, что вирус может оставаться в воздухе до трех часов [24].
Ниже представлены меры предосторожности при работе с зараженными.
Для предотвращения капельного и контактного путей передачи: халат, перчатки, стандартная медицинская маска и защита глаз (защитный экран или очки) должны быть использованы в большинстве случаев при взаимодействии с новорожденными от матерей с COVID-19. Обычные очки не являются полноценным средством защиты.
Для предотвращения воздушного, капельного и контактного путей передачи: халат, перчатки, дыхательная маска N95 с защитой глаз или респиратор с воздухоочистителем (системы PAPR — респиратор с силовым воздухоочищением — или CAPR — респиратор с контролируемым воздухоочищением) должны быть использованы, когда пациентам требуется временная искусственная вентиляция легких (ИВЛ) с использованием мешка Амбу, интубация, санация трахеи, оксигенация через назальную канюлю со скоростью потока более 2 л/мин на кг массы тела или ИВЛ любого типа с положительным давлением, т. к. эти виды респираторной поддержки могут приводить к образованию инфицированных аэрозолей.
Многие больницы в настоящее время испытывают недостаток СИЗ, и клиницисты должны принимать решения касательно целесообразности их использования в клинических обстоятельствах с учетом возможного риска.
Работа с новорожденными в родильном зале
Врачи-неонатологи должны присутствовать в родильном зале в том же порядке, в каком это обычно принято в данном учреждении; однако наличие у матери COVID-19 само по себе не является показанием для этого. Необходимо учитывать это для рационального использования СИЗ. Конкретные больницы и врачи могут пересмотреть традиционную практику обязательного присутствия неонатологов в родильном зале при родах низкой степени риска, например, во время планового кесарева сечения, выполняемого в срок. Вместо этого целесообразно позволить неонатологам находиться «в режиме ожидания», чтобы сохранить СИЗ. Если неонатологам необходимо стабилизировать состояние новорожденного, должны быть использованы все необходимые СИЗ, предохраняющие от передачи вируса воздушным, капельным и контактным путями, т. к. существует высокая вероятность образования инфицированного аэрозоля от матери или ребенка в результате интубации, проведения санации дыхательных путей или искусственной вентиляции легких с положительным давлением. Показания к уходу за новорожденными не должны меняться из-за наличия у матери COVID-19, хотя в некоторых больницах может быть изменено физическое местоположение оказания помощи, чтобы разделить мать и ребенка и не создавать дополнительного риска заражения последнего.
Разделение матери и ребенка
Несмотря на свою сложность, временная сепарация матери и ребенка минимизирует риск заражения последнего. Все опубликованные сведения о состоянии здоровья новорожденных от матерей с COVID-19 описывают разделение сразу после рождения, во многих случаях — на длительный период времени (табл. 1). Таким образом, невозможно адекватно оценить риск возникновения постнатальной инфекции при оказании рутинной помощи матери и новорожденному. Преимущества сепарации могут быть более значимыми для матерей с тяжелыми формами заболевания. Вероятные преимущества, связанные со снижением риска инфицирования новорожденного, должны обязательно обсуждаться с матерью, предпочтительно перед родами.
Ведение новорожденного после сепарации от матери
Полностью или почти доношенные новорожденные в удовлетворительном состоянии могут быть переведены в специальные зоны, физически отделенные от новорожденных, у которых не было риска заражения COVID-19 от матери. Как можно раньше после рождения ребенка необходимо помыть, чтобы удалить вирусы, потенциально находящиеся на поверхности кожи. Персонал клиники должен использовать СИЗ, обеспечивающие защиту от капельной и контактной передачи, до того, как по результатам ПЦР будет установлен отрицательный статус инфицирования новорожденного.
Новорожденных, которым требуется интенсивная терапия, лучше всего поместить в одноместную палату с возможностью создания отрицательного давления или другими системами фильтрации воздуха. Если это невозможно или требуется когортное наблюдение за новорожденными, подверженными риску инфицирования, то они должны быть размещены на расстоянии как минимум двух метров друг от друга и/или в инкубаторах с контролем температуры воздуха. Новорожденные, состояние которых требует CPAP-терапии или любой другой формы искусственной вентиляции легких, должны быть размещены в палатах с отрицательным давлением; при уходе за ними необходимо использование СИЗ против воздушного, капельного и контактного путей передачи.
Грудное вскармливание
Ни одно исследование на данный момент не продемонстрировало наличие SARS-CoV-2 в грудном молоке (табл. 1). Матери могут сцеживать молоко после тщательной гигиены груди и рук для кормления ребенка медсестрами. Помпы и другие устройства для сцеживания должны тщательно обрабатываться между процедурами по принятым в больнице правилам. Процедура очистки должна включать обработку помпы дезинфицирующими салфетками и промывание ее дополнительных частей горячей водой с мылом. Помимо известных преимуществ грудного вскармливания, с молоком матери, перенесшей COVID-19, ребенку могут передаваться защитные антитела. Поддержка грудного вскармливания может дать и другие преимущества как здоровым, так и больным новорожденным.
Альтернативный уход за новорожденным
Если мать решает находиться со своим ребенком в одном помещении, или в больнице нет возможности обеспечить ему уход в отдельной зоне, ребенок должен все время находиться на расстоянии как минимум двух метров от матери. Кормление грудным молоком осуществляется согласно вышеописанным рекомендациям. Размещение ребенка в инкубаторе с контролем температуры воздуха, а не в кроватке, или использование физического барьера между матерью и ребенком (например, шторки) может обеспечить новорожденному лучшую защиту. Если матери необходим физический контакт с ребенком, в том числе кормление грудью, она должна придерживаться строгих мер предосторожности, включая ношение маски и тщательную гигиену груди и рук. Представителям медицинской организации рекомендуется формально задокументировать решение матери не следовать рекомендациям по сепарации с новорожденным.
Тестирование новорожденных
При доступности соответствующих технологий новорожденные должны быть обследованы на наличие SARS-CoV-2 с использованием молекулярных методов. Это позволит определить план ухода за ними после выписки из роддома, а также поможет собрать необходимую информацию о возможности передачи инфекции. Если такое тестирование невозможно или количество тест-систем ограничено, рекомендуется полагаться на данные клинического мониторинга. Тестирование новорожденных, требующих длительной интенсивной терапии, должно проводиться с целью определения возможной связи COVID-19 с наблюдаемым клиническим состоянием. Также в случае отрицательного результата возможно прекращение специализированных санитарно-эпидемиологических мероприятий и уменьшение затрат СИЗ.
Оптимальное время и масштабы тестирования на данный момент остаются неизвестными. На основании ограниченного количества данных по обнаружению вируса с целью ограничения его колонизации на данный момент рекомендуются следующие процедуры:
При контакте с новорожденными, требующими продолжительного ухода, можно использовать стандартные меры предосторожности, если два теста, проведенные с разницей как минимум в 24 часа, оказались отрицательными. У новорожденных, первое тестирование которых было положительным, повторные анализы образцов из рото- и носоглотки должны проводиться с интервалом 48–72 часа до получения двух последовательных отрицательных результатов.
Выписка новорожденного из родильного дома
Новорожденные в удовлетворительном состоянии должны получить всю необходимую помощь (в том числе обрезание, если это будет необходимо). Затем они должны быть выписаны из родильного дома в соответствии со стандартными критериями. Следует отдельно рассмотреть некоторые специфические обстоятельства:
Посещение матерями новорожденных, которым требуется дальнейшая госпитализация
Матери с диагностированным COVID-19 могут посещать новорожденных, которым требуется интенсивная терапия, только при условии выполнения всех нижеперечисленных требований. Из-за возможных последствий передачи вируса недоношенным и/или больным новорожденным, а также персоналу, который за ними ухаживает, эти рекомендации основаны на наиболее строгих предписаниях Центра по контролю и профилактике заболеваний, касающихся предотвращения распространения COVID-19 среди пациентов, получающих лечение в стационаре [25]. Они строже, чем требования безопасности по отношению к матерям и здоровым новорожденным после выписки из родильного дома.
Родственники, находящиеся под врачебным наблюдением из-за риска инфицирования, не могут посещать госпитализированных новорожденных, пока не будут признаны неинфицированными по результатам ПЦР и/или клиническим критериям. Родственники с развившимися симптомами болезни и положительным анализом на COVID-19 также должны соответствовать вышеизложенным требованиям, прежде чем им будет разрешено посещение новорожденного.
Коронавирусная инфекция у детей.
Симптомы коронавируса у детей напоминают ОРВИ или отсутствуют совсем. Поскольку тест на ковид ребенку при легком течение болезни не назначают, высока вероятность, что детей с COVID-19 намного больше, чем фиксируется.
В организм ребенка вирус SARS-CoV-2 попадает воздушно-капельным и/или контактным путем (через предметы). Первые симптомы ковида у детей, как и у взрослых, появляются по окончании инкубационного периода, в среднем – через неделю после заражения. У детей с ослабленным иммунитетом инкубационный период сокращается до пары дней. Как правило, дети выздоравливают на 7-11 день течения болезни.Осложнением после ковида у детей считаются: пневмония, бронхит, бронхиолит, гайморит, фронтит, миокардит. Возможно развитие отитов, снижение слуха, невриты, ложный круп – стеноз гортани. При хронических заболеваниях почек и печени существует вероятность их обострения и прогрессии.
Отмечается более тяжелое течение ковида у детей в возрасте до года и подростков старше 15 лет, имеющих хронические патологии и сопутствующие заболевания, такие как:
У детей в возрасте от 1 месяца до года заболевание протекает тяжелее, чем у новорожденных. Частота тяжелого и критического течения болезни значительно больше других возрастных групп. Симптоматика чаще всего связана с расстройством желудочно-кишечного тракта. Сопутствующие признаки, которые могут сигнализировать о коронавирусе у грудничков: появление диареи, периодические приступы рвоты, незначительное повышение температуры тела. Стул жидкий болотного цвета, может быть с прожилками крови. Сухой кашель и затруднение дыхания (вплоть до одышки). Один из видимых симптомов у грудничков, который указывает на нехватку воздуха – раздутые крылья носа ребенка. Расстройство желудочно-кишечного тракта при ковиде у детей до года часто сопровождается болью в животе. Данный симптом можно определить самостоятельно по некоторым признакам в поведении ребенка:
Подобные симптомы бывают и при функциональных нарушениях, например, младенческих коликах, поэтому определить болезнь должен врач-педиатор.
Следует незамедлительно обратиться к врачу, если наблюдается один или несколько симптомов:
Дети от 1 года до 5 лет могут отреагировать на коронавирусную инфекцию резким поднятием температуры тела. Возможны такие изменения в поведении ребенка, как повышенная капризность или плаксивость, вялость и резкие изменения настроения.Заподозрить развитие у ребенка коронавируса можно по следующим симптомам:
Основную опасность в виде осложнения ковида у детей представляет мультисистемный воспалительный синдром (МВС). Это чрезмерный иммунный ответ организма на проникновения вируса. Как правило, МВС развивается через 1-6 недель после острой фазы болезни, даже если дети перенесли легкую или бессимптомную форму COVID-19. К этому времени у большинства переболевших коронавирусом детей ПЦР-тесты на ковид дают отрицательный результат, но при этом обнаруживаются антитела к коронавирусу.
Как правило, первый признак мультисистемного воспалительного синдрома после ковида у детей – резкое повышение температуры тела до высоких отметок (выше 38 градусов). Гипертермия может держаться в течение суток и более. На теле (по всему или на определенных участках) может наблюдаться сыпь – пятнистая и/или папулезная. Характерными признаками мультисистемного воспалительного синдрома могут быть конъюнктивит, склерит, увеличение лимфоузлов, отеки ладоней и стоп. Один из частых симптомов МВС – красный или малиновый цвет языка и опухшие ярко-алые губы. Синдром может привести к поражению желудочно-кишечного тракта, появляются боли в животе, рвота, тошнота, диарея. Результатом МВС могут быть кардиологические, почечные, гематологические, дерматологические нарушения, а также поражение ЦНС, дыхательная недостаточность, связанная с поражением легких.
Чаще всего коронавирус у детей до 6 лет протекает бессимптомно. Но бессимптомное течение болезни – не повод расслабиться и не следить за состоянием ребенка. Вирус, проникая в организм, вызывает иммунный ответ и может поразить другие системы.
Симптомы ковида у детей от 6 до 12 лет схожи с типичной клинической картиной ОРВИ – боли в горле, заложенность носа, кашель. Подъем температуры от 37 до 38 градусов у них бывает чаще, чем у детей младшего возраста. К клинической картине добавляются такие симптомы у детей от 9 до 12 лет, как ломота в мышцах и суставах, конъюнктивит, сыпь фиолетово-красных оттенков, снижение аппетита, миалгия (боль в мышцах) и головная боль. Течение болезни у детей данной возрастной категории больше напоминает симптоматику коронавируса у взрослых.
COVID-19 у подростков
У детей старше 12 лет чаще встречается классическая клиническая картина коронавирусной инфекции. У них возможно развитие интенсивного сухого кашля, боль в горле, наличие насморка, потеря обоняния и вкуса, а также искаженное восприятие запахов. В отличие от пациентов младших возрастных групп, у подростков может возникать недомогание с головной и мышечной болью. Особенно опасен COVID-19 для тех подростков, у которых ранее были выявлены заболевания сердца. Под воздействием вируса повреждается миокард, что приводит к серьезным последствиям, связанным с работой сердца.
Диагностика коронавируса у детей
При появлении первых признаков, характерных для COVID-19, и/или при контакте ребенка с человеком с подтвержденным коронавирусом необходимо вызвать врача-педиатра. Он осмотрит ребенка, назначит мазок ПЦР на коронавирус и общий анализ крови. На основании результата теста врач-педиатр даст рекомендации по уходу за ребенком, назначит лечение, при необходимости направит на консультацию к другим специалистам (пульмонологу, отоларингологу, окулисту и др.). При подозрении на пневмонию делают рентген или компьютерную томографию легких. Для выявления дыхательной недостаточности можно использовать пульсоксиметр – прибор, который помогает измерять концентрацию кислорода в артериальной крови. Значения показателей пульсоксиметра не должны быть ниже 96 единиц.
Профилактика и коронавируса у детей лечение.
Лечение ковида у детей не отличается от симптоматического лечения других ОРВИ. Специальных лекарств для лечения COVID-19 у детей в настоящее время не существует. Терапия обычно направлена на облегчение симптомов болезни, предупреждение развития бактериальной инфекции. Обычно при легкой и средней форме COVID-19 врач-педиатр дает ребенку следующее назначение:
При осложненном течении болезни назначаются антибактериальные лекарства и препараты, нормализующие функции дыхания. При необходимости прохождения плановой вакцинации прививки ребенку после ковида можно ставить через две недели с момента полного выздоровления. Чтобы минимизировать вероятность заражения ребенка коронавирусом, необходимо соблюдать личную гигиену: чаще мыть руки (не менее 20 секунд), пользоваться антибактериальными салфетками. Как можно чаще, обрабатывать антисептиками гаджеты, игрушки, дверные ручки, рабочую поверхность. Необходимо следить, чтобы дети не трогали руками лицо, глаза. Соблюдать водно-питьевой режим. Врачи-педиатры рекомендуют орошать полость носа солевыми растворами после посещения общественных мест. Также следует чаще бывать на свежем воздухе, регулярно проветривать помещение.