Боль в области почек причины, способы диагностики и лечения
Боль в области почек – распространенный симптом многих заболеваний. Он никогда не проявляется самостоятельно. Почки выполняют одну из главных функций в организме – выделительную, что способствует поддержанию гомеостаза в организме. Также вместе с мочеиспускательным каналом и мочеточниками они считаются основой мочевыделительной системы. Если болят почки, следует обратиться за помощью к врачу. Он поставит диагноз и назначит курс лечения.
Причины боли в области почек
Болевые ощущения в почках возникают вследствие таких причин:
Также боль может появляться после травм, при нарушениях со стороны желудочно-кишечного тракта и в результате инсульта.
Если болевой синдром беспокоит человека по утрам и отдает в правый бок, то это может сигнализировать о воспалении почки, мочекаменной болезни или опухоли.
Появление боли с левой стороны сзади возникает при защемлении нерва, пиелонефрите или камне в почке.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Декабря 2021 года
Содержание статьи
Симптомы боли в области почек
Боль в области почек провоцирует следующие симптомы:
Болевые ощущения могут быть постоянными или временными, беспокоить с одной стороны или с обеих. Ноющая боль характерна для туберкулеза, хронического воспаления почки или болезни почечной лоханки. Кроме того, она нередко возникает во время беременности. На силу боли влияет положение туловища. Она усиливается при движении и в горизонтальном положении.
Тянущую боль в пояснице и области почек могут вызывать травмы и мышечные повреждения. Если травма несерьезная, то болевые ощущения в скором времени проходят.
Тупая боль сигнализирует о наличии болезней органов малого таза. Если произошло опущение почки, то дискомфорт сопровождает человека при любой физической нагрузке, кашле или ходьбе.
Пульсирующий характер болевого синдрома – симптом хронического воспаления почек. Если поражены оба органа, то боль переходит на всю область спины.
Методы диагностики
Чтобы поставить диагноз, врач проводит осмотр с пальпацией и перкуссией. Комплексное обследование включает общий и биохимический анализ крови, антиографию и рентгенографию области позвоночника.
Для выявления кист в почках применяется УЗИ. Этот метод исследования помогает врачу определить размеры образований и их локализацию. Иногда пациента могут направить на контрастную рентгенографию или компьютерную томографию.
При подозрении на хронический пиелонефрит потребуется сдача общего анализа и посева мочи. Также применяют внутривенную урографию и мультиспиральную компьютерную томографию. Лечением заболеваний почек занимается врач-уролог.
Для диагностики боли в области почек и заболеваний, которые ее вызвали, врачи сети клиник ЦМРТ используют следующие методы:
Боль в почках
Боль в почках наиболее часто возникает при воспалительном поражении — пиелонефрите, гломерулонефрите. Болевой синдром встречается при нефроптозе, мочекаменной болезни, неотложных состояниях (инфаркте почки, тромбозе почечной вены). Для диагностики применяются инструментальные методики: УЗИ, урография, КТ. Используются лабораторные анализы мочи и крови. Чтобы уточнить диагноз, производится биопсия почки. Консервативное лечение включает антибиотики, кортикостероиды, диуретики и гипотензивные средства. По показаниям назначается гемодиализ или перитонеальный диализ, хирургическое вмешательство.
Причины болей в почках
Пиелонефрит
При остром процессе боль в пояснице начинается внезапно, на фоне полного здоровья. Неприятные ощущения распространяются вдоль мочеточника, реже — иррадиируют в область передней брюшной стенки. Симптом обычно появляется после переохлаждения, при воспалении уретры и мочевого пузыря. Клиническая картина дополняется фебрильной лихорадкой, ознобом, недомоганием. Изредка беспокоят диспепсические расстройства.
При рецидивирующем варианте хронического пиелонефрита наблюдаются слабые ноющие боли в поясничной области. Симптом сопровождается дискомфортом в животе, болезненностью при мочеиспускании, периодической лихорадкой. Такие клинические признаки сохраняются на протяжении нескольких месяцев. Характерно сочетание боли в почках и высокого артериального давления.
Гломерулонефрит
Острый гломерулонефрит проявляется умеренными болями в пояснице, которые обусловлены растяжением капсулы почек. Для заболевания типично появление болезненности спустя 2-3 недели после стрептококковой или вирусной инфекции. Помимо болевого синдрома возникают утренние отеки, которые заметны после сна и преимущественно располагаются на лице. Часто уменьшается суточный диурез, реже определяется розовая окраска мочи.
При хронической форме гломерулонефрита пациент эпизодически испытывает неинтенсивные боли в области почек. На первый план выходят признаки артериальной гипертензии со значительными суточными колебаниями показателей давления. Как и при острой форме, наблюдаются постоянные отеки, наиболее выраженные по утрам. Беспокоят одышка и другие симптомы сердечной недостаточности.
Мочекаменная болезнь
МКБ при камнях небольшого размера длительное время протекает бессимптомно. Изредка возникает неинтенсивная боль на стороне пораженной почки. Типичная клиника почечной колики появляется при закупорке мочеточника камнем. Развивается интенсивный болевой синдром, который не зависит от перемены положения тела. Больные ведут себя беспокойно, пытаются найти позу, в которой болезненность уменьшится. Позже присоединяется гематурия.
Гидронефроз
Острый гидронефроз проявляется резкими приступообразными болями в проекции пораженной почки. Они распространяются по ходу мочеточника, иррадиируют в бедро, в промежность. Для этого заболевания характерны учащенные и болезненные позывы на мочеиспускание, тошнота, рвота. При инфицированном гидронефрозе болевой синдром усиливается, сочетается с повышением температуры до фебрильных значений.
Нефроптоз
При умеренном опущении почек в пояснице ощущается тянущая односторонняя боль, также типичен дискомфорт и тяжесть в полости живота. Дискомфорт усиливается при наклонах, физической нагрузке, исчезает в горизонтальном положении. При тяжелой степени нефроптоза боли приобретают постоянный характер, не зависят от позы. При осложненном течении болезни начинается приступ боли, похожий на почечную колику.
Инфаркт почки
На интенсивность болевых ощущений влияет масштаб поражения органа. При массивном инфаркте внезапно развиваются сильные боли, которые по интенсивности подобны почечной колике. Они локализованы с одной стороны. Из-за мучительных болей пациенты беспокойны, мечутся по комнате, не могут найти удобное положение. Болевому синдрому сопутствует гематурия, которая проявляется выделением мочи розового или красного цвета.
Тромбоз почечных вен
Патология относится к разряду неотложных состояний. Тромбоз характеризуется острой болью в проекции почек, боковых отделах живота. В дополнение к болевому синдрому больной чувствует резкое ухудшение состояния, нарастают признаки интоксикации — тошнота и рвота, слабость, сонливость. Зачастую наблюдаются системные признаки заболевания: боли в нижних конечностях, их отечность и пастозность.
Новообразования
Доброкачественные кисты в течение продолжительного времени ничем не проявляются. Боли в почке развиваются при увеличении новообразования в размерах, сдавливании окружающих тканей и нервных окончаний. Болевые ощущения отдают в пах, бедро. При нагноении крупных образований отмечаются озноб и лихорадка, боли усиливаются. Сильная болезненность, спровоцированная физическими нагрузками, свидетельствует об угрозе разрыва кисты.
При раке почки болевой синдром является признаком запущенного процесса. Боли односторонние, носят тупой, ноющий характер. Они вызваны растяжением капсулы органа, инвазивным ростом опухоли. На начальных этапах болевые ощущения отсутствуют. При злокачественных новообразованиях почки наблюдается закономерная последовательность симптомов: сначала обнаруживается кровь в моче, а затем возникает болезненность в зоне поясницы.
Редкие причины
Диагностика
При сборе анамнеза врач-нефролог учитывает давность симптомов и события, которые предшествовали манифестации заболевания. При физикальном обследовании проверяется симптом Пастернацкого, производится поиск отеков. Решающими для выявления причин боли в почках являются данные лабораторно-инструментальных исследований. Диагностика включает следующие методы:
Лечение
Помощь до постановки диагноза
При симптоматике острого нефрита, почечной колике пациент немедленно направляется на стационарное лечение. При легком и среднетяжелом течении возможна амбулаторная терапия. До выявления причины болевого синдрома лечебные мероприятия включают организацию щадящего режима, подбор диетического питания с ограничением поваренной соли. Для облегчения состояния человека проводится симптоматическая терапия.
Консервативная терапия
План ведения больного определяется клинической формой заболевания и этиологическим фактором. При всех видах патологии показан строгий учет количества выпитой жидкости и объема диуреза, чтобы следить за выделительной и концентрационной функцией почек. При некоторых нефрологических болезнях необходимо ограничение потребления белка. Медикаментозная терапия включает ряд препаратов:
При значительном нарушении функции почек необходима заместительная терапия — гемодиализ либо перитонеальный диализ. Критериями начала лечения являются патологический уровень креатинина и недостаточная скорость клубочковой фильтрации, изменение содержания калия в крови, наличие жизнеугрожающих осложнений, почечной недостаточности.
Хирургическое лечение
В клинической урологии оперативные методики чаще применяют при мочекаменной болезни, если не происходит самостоятельное выведение конкрементов. При небольших камнях применяется гибкая ретроградная нефролитотрипсия, контактная литотрипсия, при крупных конкрементах — нефролитотомия. При тяжелых аномалиях развития, тотальном поражении почки проводится нефрэктомия. При терминальных формах почечной недостаточности показана трансплантация почки.
Заболевания желудочно-кишечного тракта
Симптомы расстройства желудочно-кишечного тракта (ЖКТ) знакомы многим: тяжесть после еды, дискомфорт в животе, диарея, тошнота и проблемы со стулом.
Болезни ЖКТ могут привести к крайне неприятным последствиям, таким, как общее обезвоживание организма, влияющее на работу головного мозга, интоксикация всего организма или злокачественные новообразования пищеварительной системы. И, конечно, любое хроническое заболевание без должного лечения грозит болезнями других органов, ведь человеческий организм – сложная природная система, в которой все элементы связаны между собой.
Причины заболеваний желудочно-кишечного тракта
Причины заболеваний ЖКТ разнообразны. Все болезни органов пищеварения можно условно разделить на две группы: инфекционные и неинфекционные.
Возможны следующие причины инфекционных заболеваний ЖКТ 2 :
В отличие от инфекционных болезней ЖКТ, которые, как правило, начинаются остро и имеют выраженные признаки, неинфекционная группа характеризуется сглаженными симптомами (за исключением острой хирургической патологии).
Болезни могут быть хроническими, протекать с обострениями и ремиссиями. К развитию неинфекционных заболеваний ЖКТ могут привести: 2
Симптомы заболеваний желудочно-кишечного тракта
Признаки заболеваний ЖКТ зависят от вида заболевания и причины его возникновения. Одним из основных симптомов, который ярче всего сигнализирует о наличии болезней ЖКТ, является болевой синдром.
Место локализации боли может свидетельствовать о следующих проблемах 2 :
Большинство болезней ЖКТ не ограничивается только болью в животе. Человека также могут беспокоить 2 :
Диагностика заболеваний желудочно-кишечного тракта
Точная диагностика – основа будущего эффективного лечения болезней ЖКТ. Не зная точную причину неприятных симптомов, нельзя подобрать правильную программу лечения. Вовремя проведенная диагностика может предотвратить развитие серьезных заболеваний и осложнений.
Диагностика болезней ЖКТ может включать 2 :
Лечение заболеваний желудочно-кишечного тракта
Тактика лечения заболеваний ЖКТ определяется индивидуально и зависит от общего состояния человека, характера болезни и стадии развития. Чаще всего заболевания желудочно-кишечного тракта лечат консервативным способом, то есть без хирургического вмешательства.
В зависимости от природы заболевания – инфекционное или неинфекционное поражение – могут применяться следующие группы препаратов 2 :
Важным элементом лечения заболеваний ЖКТ является диета. При нарушениях в работе органов пищеварения очень важно придерживаться принципов здорового образа жизни (ЗОЖ).
Питание должно быть дробным, до 5-6 раз в день с небольшими перерывами. Необходимо полностью отказаться от ресторанов быстрого питания, жирной, жареной и острой пищи, газированных напитков – словом, всего, что может раздражать слизистые пищеварительных органов. Пища должны быть максимально щадящей. Основу рациона при болезнях ЖКТ должны составлять следующие блюда: 2
Следует свести к минимуму продукты, содержащие грубую клетчатку и провоцирующие излишнее газообразование: бобовые, капусту, редис, кукурузу. Исключены также консервы, соусы, специи и приправы.
Профилактика заболеваний желудочно-кишечного тракта
Предотвратить развитие заболеваний ЖКТ не так уж и сложно. Достаточно придерживаться простых принципов здорового образа жизни. Вот несколько правил, на которые стоит ориентироваться в профилактике заболеваний ЖКТ: 2
Препарат Креон® при заболеваниях желудочно-кишечного тракта
Таблетированные препараты представляют собой цельную форму, ее нельзя делить, поскольку это может нарушить защитную оболочку, и действующее вещество попросту погибнет в желудке.
Подробнее о препарате Креон ® 25 000 можно узнать здесь.
Заболевания почек: виды болезней и рака почки, диагностика, лечение и профилактика
Оглавление
Почки являются одним из важнейших органов в организме человека, так как обеспечивают нормализацию давления, вывод шлаков и токсинов, а также контроль элементов крови.
Постоянно испытывая нагрузки, они подвергаются различным патологиям.
Нередко заболевание почек, лечение которого проводят урологи и нефрологи, возникает при:
Нельзя игнорировать такие патологии! При обнаружении первых же признаков следует обратиться к специалисту.
Врачи клиник МЕДСИ проведут обследование и, быстро поставив диагноз, назначат лечение, учитывающее стадию патологии и состояние больного.
Первые признаки заболеваний почек
Опытные больные, которые уже сталкивались с почечными заболеваниями, прогревают ноги, пьют горячий чай и ложатся спать. Симптомы действительно могут отступить, но это не значит, что отступила и сама болезнь.
Часто только отдыха и прогревания ног недостаточно. Болезнь будет прогрессировать и потребует уже более серьезного лечения. Поэтому игнорировать симптомы нельзя, а заниматься самолечением просто опасно!
Симптомы заболеваний почек у мужчин и женщин
К основным симптомам заболеваний почек относят:
Женщины чаще страдают от инфекционных заболеваний почек. Их признаки являются более выраженными и проявляются уже спустя 40–48 часов после попадания в организм инфекции. У представительниц прекрасного пола основным признаком патологии часто становится боль, которая может быть как ноющей и притупленной, так и достаточно острой.
Неприятным симптомом становится и болезненность мочеиспускания. При некоторых патологиях возможна даже задержка менструации. Женщины нередко жалуются на отечность ног и лица, которая особенно ярко выражена утром, сразу после сна.
Мужчины обычно не обращают внимания на невыраженные симптомы и идут в клинику уже при сильных болях, помутнении мочи и серьезном повышении температуры. К основным жалобам также относят сухость во рту, сонливость и шелушения кожи.
Болезни почек у женщин и мужчин
К наиболее распространенным заболеваниям относят:
Болезни почек у женщин
Часто встречающимися заболеваниями являются:
Цистит и уретрит очень часто провоцируются простым переохлаждением.
Диета при заболеваниях почек
При любых заболеваниях почек пациентам в обязательном порядке назначается диетическое питание. Его основой является присутствие углеводов и ограничение жиров и белков. Особое внимание уделяется продуктам с минимальным содержанием соли.
В рацион нужно включить:
Лечение
Заболевание почек: лечение консервативными методами
Лечение заболеваний почек всегда проводится комплексно. Фармацевтические препараты сочетаются с различными процедурами и правильным питанием. Особое внимание уделяется фитотерапии. При болезнях почек пациентам назначаются специальные чаи, отвары и настои.
Важно! Без лекарственных средств фитотерапия неэффективна!
В некоторых случаях рекомендуют специализированные сборы. При длительном их применении существенно улучшается работа почек, происходит чистка мочевыводящих путей.
Важно! Народные средства неэффективны при серьезных патологиях. В некоторых случаях они могут даже навредить пациенту, а не принести пользу.
Любое лечение должно назначаться только врачом, после комплексной диагностики. В ходе терапии состояние пациента постоянно контролируется. Это позволяет отслеживать эффективность тех или иных препаратов, при необходимости заменять их или изменять дозировку.
Заболевание почек: лечение хирургическими методами
Если консервативная терапия не дает нужного результата, прибегают к хирургическому лечению.
Основными способами являются:
Хроническое заболевание почек
Хронические заболевания почек возникают, если вовремя не проводилась терапия острых форм заболеваний. К усугублению состояния больного приводят и сопутствующие патологии, в числе которых:
Хроническая болезнь характеризуется повышением давления, анемией (снижением гемоглобина в крови), сокращением уровней натрия и кальция при повышенном содержании в крови калия и магния. Для точной постановки диагноза нужно провести комплексное обследование.
Профилактика
К профилактическим мерам относят:
Для здоровья почек важно отказаться от крепкого чая и кофе, заменив их травяным чаем или минеральной питьевой водой.
Неотложная помощь при остром пиелонефрите и гематурии
Острый пиелонефрит — неспецифическое инфекционное воспаление чашечно-лоханочной системы и паренхимы почек. ОПН вызывают Escherichia соli, Klebsiella, Proteus, Pseudomonas.
Пути проникновения инфекционного агента в почку:
Предрасполагающие факторы развития острого пиелонефрита — нарушения гемо- или уродинамики в почке или верхних мочевых путях. Острый пиелонефрит чаще наблюдается у женщин.
Инфекция, попав в почку, получает благоприятные условия для своего развития в зонах гипоксии, где и возникает воспалительный процесс. Инфицированный тромб или эмбол в конечных сосудах коркового вещества почки вызывают инфаркт с последующим нагноением. Возникновение множественных мелких нагноившихся инфарктов в корковом веществе квалифицируют как апостематозный нефрит. Развитие обширного инфаркта с последующим нагноением ведет к формированию карбункула почки.
В отношении патогенеза заболевания различают первичный и вторичный пиелонефрит (рис. 1). В основе вторичного пиелонефрита лежат органические или функциональные изменения в почках и мочевых путях.
В зависимости от пассажа мочи по верхним мочевым путям, т. е. из почки в лоханку и далее по мочеточнику, различают острый пиелонефрит необструктивный (если он сохранен) и обструктивный (если нарушен).
Проявления острого пиелонефрита:
Часто острому пиелонефриту предшествует учащенное, болезненное в конце мочеиспускание (клиническая картина острого цистита).
Необструктивный острый пиелонефрит может начаться с дизурии и в тот же день или через 1–2 дня привести к высокой температуре тела, ознобу и боли со стороны пораженной почки. Озноб может сменяться проливным потом с кратковременным снижением температуры тела; боль в поясничной области в некоторых случаях появляется во время мочеиспускания и предшествует ознобу и лихорадке (пузырно-мочеточниковый рефлюкс!), а после них больше не повторяется (разрыв форникса одной или нескольких чашечек и резорбция мочи — форникальный рефлюкс!).
Обструктивный острый пиелонефрит (окклюзия мочеточника камнем, продуктами хронического воспаления почки, внешнее сдавление — ретроперитонеальный фиброз, рак внутренних половых органов, увеличенные лимфатические узлы и т. д.) начинается с постепенно нарастающей или острой боли в пояснице со стороны поражения с последующим ознобом и повышением температуры тела.
Осложнения обструктивного острого пиелонефрита:
Диагностика
При сборе анамнеза обращают внимание:
Проверяют соответствие частоты пульса температуре тела, выявляют боль в подреберье при пальпации живота и положительный симптом поколачивания по пояснице (симптом Пастернацкого) со стороны пораженной почки.
Лабораторная диагностика. В общем анализе мочи часто отмечается лейкоцитурия, которая при обструктивном остром пиелонефрите может отсутствовать, так как моча из пораженной почки не попадает в мочевой пузырь.
В общем анализе крови отмечается лейкоцитоз, нередко со сдвигом формулы крови влево (число палочкоядерных нейтрофилов составляет 20% и выше).
В биохимическом анализе крови возможно повышение показателей мочевины и креатинина, часто у пожилых и ослабленных больных, при хронической почечной недостаточности или поражении единственной функционирующей почки.
При посеве мочи (проводят до антибактериальной терапии) выделяют возбудителя заболевания и определяют его чувствительность к антибактериальным препаратам.
Для уточнения диагноза и формы острого пиелонефрита проводят:
Острый пиелонефрит дифференцируют со следующими состояниями:
Основные направления терапии
Алгоритм неотложной помощи при остром пиелонефрите представлен на рисунке 2.
Клиническая фармакология отдельных препаратов
Гентамицин эффективен в отношении инфекций, вызываемых грамположительными и грамотрицательными микроорганизмами, бактериями кишечной группы. Препарат быстро всасывается при внутримышечном введении, терапевтическая концентрация в крови достигается через 1 ч и сохраняется в течение 8–12 ч. Разовая доза составляет 80–160 мг, суточная — 160–320 мг. Побочное действие: нефро- и ототоксичность. Противопоказания к применению: снижение функции почек и пониженный слух.
Фторхинолоны (ципрофлоксацин, норфлоксацин, офлоксацин) активны в отношении большого числа грамположительных и грамотрицательных бактерий, выпускаются в формах для перорального и парентерального введения. Препараты хорошо всасываются в кишечнике и широко распределяются в жидкостях и тканях организма, секретируются главным образом почками. Период полувыведения — 3–7 ч. Наиболее широко при лечении острого пиелонефрита применяют ципрофлоксацин (медоциприн, сифлокс, ципровин) — 500 мг 2 раза в день, норфлоксацин (нолицин, норбактин) — 400 мг 2 раза в день и офлоксацин (зоноцин, офло, офлоксацин) — 200 мг 2 раза в день. Применение фторхинолонов противопоказано у детей до 14 лет, беременных женщин, а также при их индивидуальной непереносимости.
Часто встречающиеся ошибки терапии:
Показанием к госпитализации является большинство случаев острого пиелонефрита, в особенности если имеется подозрение на обструктивный характер поражения.
Разбор клинических случаев
Больная С., 18 лет. Жалобы на боли в левой поясничной области, повышение температуры тела до 38°С, сопровождающееся ознобом, тошноту, учащение и болезненность мочеиспусканий. Анамнез: 3 дня назад имело место переохлаждение, после чего мочеиспускания участились и стали болезненными, повысилась температура и появились боли. Принимала нитроксолин без эффекта. При осмотре: болезненность при пальпации в левых боковых отделах живота, симптом Пастернацкого резко положительный слева. Диагноз: острый необструктивный пиелонефрит слева. Больная госпитализирована в урологический стационар. Лечение: антибактериальная терапия гентамицином (80 мг 2 раза в сутки в/м).
Больная К., 29 лет. Жалобы на резкие боли в правой поясничной области, иррадиирующие в промежность, повышение температуры тела до 39°С с потрясающим ознобом, тошноту, неоднократную рвоту. Анамнез: длительное время страдает мочекаменной болезнью, ранее неоднократно самостоятельно отходили мелкие конкременты. Двое суток назад появились резкие боли в правой поясничной области, принимала баралгин и но-шпу с временным эффектом. Через день после начала болей отметила повышение температуры с ознобом, тошноту и рвоту. При осмотре: больная стонет от боли. Язык сухой, ЧСС 90 уд/мин. Живот мягкий, резко болезненный при пальпации в правых боковых отделах, симптом Пастернацкого резко положительный справа. Диагноз: правосторонняя почечная колика. Острый обструктивный пиелонефрит справа. Больная госпитализирована в урологический стационар. Лечение: катетеризация правого мочеточника, при невозможности ее выполнения — нефростомия справа. Интенсивная дезинтоксикационная и антибактериальная терапия.
Больной Ш., 67 лет. Жалобы на озноб, повышение температуры тела до 39,5°С, боли в пояснице справа. Анамнез: 3 мес назад произведена радикальная цистопростатэктомия по поводу рака мочевого пузыря, пластика мочевого пузыря кишечным лоскутом по Штудеру. При предоперационном обследовании у больного выявлена аплазия левой почки. Через месяц после операции появились постоянные тянущие боли в правой поясничной области, к врачам не обращался. В течение последней недели уменьшилось количество выделяемой мочи, появились отеки ног. Трое суток назад отметил повышение температуры на фоне усиления болей в правой поясничной области, температура прогрессивно повышалась, достигла 39,5°С и сопровождалась ознобами, объем мочи в сутки не превышал 200 мл. При осмотре: больной бледный, астенического сложения, отмечаются отеки нижних конечностей. Пальпаторно определяется выраженная болезненность в правых боковых отделах живота, симптом Пастернацкого резко положительный справа. Диагноз: острый обструктивный пиелонефрит справа. Стриктура правого уретеронеоцистанастомоза. Олигурия. Больной госпитализирован в урологический стационар. Лечение: экстренная нефростомия справа.
Гематурия — патологический симптом, характеризующийся примесью крови в моче.
Основные причины почечных кровотечений представлены в таблице 1.
Эссенциальная гематурия (табл. 2) объединяет ряд состояний, при которых неизвестны этиология и патогенез, а клинико-рентгенологические и морфологические исследования не позволяют точно указать причину кровотечения.
К гематурии может приводить прием ненаркотических анальгетиков, антикоагулянтов, циклофосфамида, оральных контрацептивов, винкристина.
При новообразованиях почки при прорастании опухоли в лоханке или чашечках нарушается целостность сосудистой стенки. Если опухоль не сообщается с чашечно-лоханочной системой, венозный отток из зоны почки с опухолевым узлом нарушается, форникальные вены расширяются и разрываются.
При раке предстательной железы опухоль прорастает в стенки мочевого пузыря или простатического отдела уретры, вены мочевого пузыря в его шеечном отделе сдавливаются опухолью, возникает венозный стаз. Свободно флотирующие ворсинчатые опухоли мочевого пузыря, располагающиеся поблизости от его шейки, во время мочеиспускания увлекаются током мочи в мочеиспускательный канал, закупоривают его просвет и, ущемляясь, набухают, лопаются и начинают кровоточить.
При цистите и простатите слизистая шейка мочевого пузыря воспаляется, травмируется и легко кровоточит при соприкосновении с другими стенками в конце акта мочеиспускания.
При нарушении почечной гемо- и уродинамики венозные сплетения форниксов при нарушенном венозном оттоке или значительном повышении внутрилоханочного давления переполняются кровью, вены, кольцевидно охватывающие своды чашечек, расширяются и нарушается их целостность, что приводит к гематурии из верхних мочевых путей.
При некрозе почечных сосочков нарушается кровоснабжение сосочка, а иногда и всей мальпигиевой пирамиды, некротизированная ткань отторгается, возникает кровотечение.
При доброкачественной гиперплазии простаты возникает венозный застой в органах малого таза, нарушается целостность сосудов.
Различают два вида гематурии:
Клиническая картина
Появление в моче эритроцитов придает ей мутный вид и розовую, буро-красную или красновато-черную окраску в зависимости от степени гематурии. Гематурия может возникать внезапно, быть однократной или повторяться. Ее прекращение обманчиво, так как причина гематурии, как правило, оказывается не устранена, и обследование при повторных кровотечениях с большим опозданием часто выявляет уже запущенную опухоль.
При опухоли почки гематурия может быть первым и длительное время единственным симптомом заболевания. В большинстве случаев она безболезненна, но при профузном кровотечении с образованием сгустков в почечной лоханке и их прохождении через мочеточники возникают тупые, реже коликообразные боли в поясничной области. При папиллярных опухолях мочевого пузыря гематурия обычно безболезненная и носит профузный характер без образования сгустков. При ворсинчатых опухолях мочевого пузыря, располагающихся около его шейки, струя мочи во время мочеиспускания может прерываться.
При туберкулезном поражении почек в самых ранних стадиях процесса наблюдается тотальная гематурия, которая может сопровождаться стойкой пиурией.
При доброкачественной гиперплазии простаты гематурия возникает без видимой причины либо при катетеризации мочевого пузыря вследствие нарушения целостности разрыхленной слизистой оболочки задней уретры.
При остром цистите и простатите терминальная гематурия отмечается на фоне выраженной дизурии.
При мочекаменной болезни гематурия обычно развивается вслед за приступом почечной колики, струя мочи может внезапно прерываться во время мочеиспускания.
Возможные осложнения: при массивном кровотечении с образованием бесформенных сгустков возможна острая задержка мочи из-за тампонады мочевого пузыря этими сгустками. Редко в этом случае может развиться шок вследствие кровопотери и боли.
Диагностика
При опросе необходимо выяснить:
Визуальная оценка мочи:
Цвет мочи может меняться при приеме лекарственных средств и пищевых продуктов:
При синдроме длительного сдавливания и размозжения тканей миоглобин из мышц попадает в кровь и проникает в мочу, что придает ей красно-бурую окраску.
Для определения характера и источника кровотечения в условиях стационара проводят:
Лабораторная диагностика включает:
При гемоглобинурии цвет мочи не меняется даже при длительном ее стоянии, а при гематурии эритроциты оседают на дно сосуда и верхние слои мочи приобретают желтоватую окраску.
Гематурию у женщин следует дифференцировать с кровотечением из половых органов. Для этого исследуют среднюю порцию мочи при самостоятельном мочеиспускании или мочу, полученную из мочевого пузыря путем катетеризации.
Основные направления терапии
Алгоритм неотложной помощи при гематурии представлен на рисунке 3.
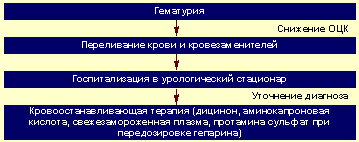 |
| Рисунок 3. Алгоритм неотложной помощи при гематурии |
При развитии гиповолемии и артериальной гипотензии восстановление ОЦК: кристаллоидные и коллоидные растворы внутривенно.
При подозрении на острый цистит после забора мочи для посева ее на стерильность назначают антибиотик широкого спектра действия.
Терапия гемостатическими препаратами должна проводиться в условиях урологического стационара, после установления диагноза, под контролем свертываемости крови.
Клиническая фармакология отдельных препаратов
Этамзилат (дицинон) активирует формирование тромбопластина, образование III фактора свертывания крови, нормализует адгезию тромбоцитов. Препарат не влияет на протромбированное время, не обладает гиперкоагуляционными свойствами, не способствует образованию тромбов. Этамзилат вводят по 2–4 мл (0,25–0,5 г) внутривенно одномоментно либо капельно, добавляя к обычным растворам для инфузий.
Гемостатическое действие развивается:
Не следует применять этамзилат при геморрагиях, вызванных антикоагулянтами.
Аминокапроновая кислота угнетает фибринолиз, блокируя активаторы плазминогена и частично угнетая действие плазмина, оказывает специфическое кровоостанавливающее действие при кровотечениях, связанных с повышением фибринолиза. Для быстрого достижения эффекта под контролем коагулограммы вводят стерильный 5% раствор препарата на физрастворе внутривенно капельно до 100 мл.
Протамина сульфат оказывает противогеморрагическое действие при кровоточивости, вызываемой гепарином при его передозировке, после операций с применением экстракорпорального кровообращения и использованием гепарина. Применяют 1 мл 1% раствора внутривенно струйно медленно за 2 мин или капельно, 1 мг протамина сульфата нейтрализует примерно 85 ЕД гепарина. Противопоказан при гипотензии, недостаточности коры надпочечников, тромбоцитопении.
Часто встречающиеся ошибки терапии: назначение гемостатических препаратов до выявления источника гематурии.
Макрогематурия является показанием для экстренной госпитализации в урологический стационар.
Разбор клинических случаев
Больная М., 30 лет. Жалобы на схваткообразные боли в поясничной области слева, усиливающиеся при движении, после физической нагрузки, примесь крови в моче, повышение температуры тела до 38,2°С. Заболевание началось с дизурии в виде учащенного, болезненного мочеиспускания, спустя сутки появились боли в поясничной области, примесь крови в моче. Анамнез: 7 лет назад был установлен диагноз — нефроптоз I степени слева. Заболевание проявляло себя периодическими атаками пиелонефрита. При осмотре: больная беспокойна. Область почек визуально не изменена, при пальпации безболезненная, симптом поколачивания слабо положительный слева, болезненности по ходу мочеточников нет, мочевой пузырь перкуторно пуст. Диагноз: острый восходящий левосторонний пиелонефрит. Нефроптоз слева. Пациентка госпитализирована в урологический стационар.
Больной Ж., 77 лет. Вызов СМП в связи с интенсивной примесью крови в моче, выделением кровяных сгустков при мочеиспускании. Анамнез: урологические заболевания отсутствуют. При осмотре: больной астеничен, кожные покровы бледные. Область почек визуально не изменена, при бимануальной пальпации правой почки определяется объемное образование нижнего сегмента, симптом поколачивания отрицательный с обеих сторон. При пальцевом ректальном исследовании — простата увеличена в 1,5–2 раза, тугоэластической консистенции, срединная бороздка сглажена, слизистая прямой кишки над железой подвижна, пальпация безболезненна. Диагноз: опухоль правой почки. Больной госпитализирован в урологическое отделение.
Больной Ч., 24 года. Жалобы на постоянное выделение крови по мочеиспускательному каналу. Анамнез: около часа назад упал и ударился промежностью о трубу. При осмотре: кровоподтек в области промежности, выделение алой неизмененной крови из уретры, вне акта мочеиспускания. При пальцевом ректальном исследовании — предстательная железа нормальных размеров, тугоэластической консистенции, срединная бороздка выражена, слизистая прямой кишки над железой подвижна, пальпация безболезненна. Диагноз: травма уретры. Больному показана госпитализация в стационар для обследования и определения тактики лечения.
Таким образом, успех лечения больных пиелонефритом и гематурией во многом определяется принятием адекватных мер при оказании неотложной медицинской помощи.
Е. Б. Мазо, доктор медицинских наук, профессор, член-корреспондент РАМН
РГМУ, Москва