Панкреатин : инструкция по применению
Описание
Таблетки, покрытые оболочкой розового или темно-розового цвета, со специфическим запахом, двояковыпуклой формы.
Состав
Вспомогательные вещества: лактоза (сахар молочный), желатин, крахмал картофельный, кальция стеарат, целлацефат (ацетилфталилцеллюлоза), титана диоксид (титана двуокись) (Е 171), парафин жидкий (вазелиновое масло), полисорбат (твин-80), азорубин (краситель кислотный красный 2С) (Е 122).
25 ЕД протеолитической активности протеолитической активности препарата соответствуют 100 ЕД протеолитической активности по Евр. Ф.
1700 ЕД амилолитической активности препарата соответствуют 1200 ЕД амилолитической активности по Евр. Ф.
150 ЕД липолитической активности препарата соответствуют 1500 ЕД липолитической активности по Евр. Ф.
Фармакотерапевтическая группа
Средства, способствующие пищеварению, включая ферментные средства. Ферментные препараты.
Показания к применению
Применяется для компенсации недостаточности внешнесекреторной функции поджелудочной Железы при состояниях, сопровождающихся нарушением пищеварения.
Противопоказания
Повышенная чувствительность к компонентам препарата, острый панкреатит, обострение хронического панкреатита, детский возраст до 6 лет.
Взаимодействие с другими лекарственными средствами
При применении Панкреатина возможно снижение всасывания железа и фолиевой кислоты. Одновременное применение антацидных средств, содержащих кальция карбонат и/или магния гидроксид, может привести к снижению эффективности Панкреатина.
При одновременном приеме с Панкреатином может снижаться эффект сахароснижающих препаратов акарбозы и миглитола.
Меры предосторожности
При муковисцидозе не рекомендуется применение Панкреатина в высоких дозах вследствие повышения риска развития стриктур (фиброзной колонопатии).
Доза должна быть адекватна количеству ферментов, которое необходимо для всасывания жиров с учетом качества и количества потребляемой пищи.
Таблетку следует проглатывать целиком, не разжевывая. Препарат содержит активные ферменты, которые при высвобождении в ротовой полости, например при разжевывании таблетки, могут повреждать слизистую оболочку полости рта.
В случае появления у больного необычных абдоминальных симптомов или изменения характера симптомов основного заболевания рекомендуется исключить возможность поражения толстой кишки, особенно в случае, когда пациент применяет дозу выше 10000 ЕД липолитической активности по Евр. Ф. на килограмм массы тела.
Препарат содержит лактозу, его не следует применять пациентам с наследственной непереносимостью галактозы, дефицитом лактазы Лаппа или глюкозо-галактозной мальабсорбцией.
Азорубин, входящий в состав препарата может вызвать аллергические реакции. Применение при беременности и лактации
Безопасность применения Панкреатина при беременности и лактации изучена недостаточно. В период беременности и кормления грудью применение возможно по назначению врача, если ожидаемая польза для матери превышает потенциальный риск для плода или ребенка.
Влияние на способность управления автотранспортом и другими потенциально опасными механизмами
Негативного влияния на способность управлять автомобилем и потенциально опасными механизмами препарат не оказывает.
Способ применения и дозировка
Внутрь. Препарат принимают во время или после еды, не разжевывая и запивая нещелочной жидкостью (вода, фруктовые соки).
Доза определяется индивидуально в зависимости от степени нарушения пищеварения. Взрослые по 2-4 таблетки 3-6 раз в сутки, с приемом пищи. Увеличение дозы с целью уменьшения симптомов заболевания, нормализации частоты и консистенции стула следует проводить под контролем врача. При расстройствах пищеварения разовая доза для взрослых может достигать 10000-40000 ЕД липолитической активности по Евр. Ф. за один прием пищи. Не следует превышать суточную дозу липазы 15000-20000 ЕД липолитической активности по Евр. Ф. на килограмм массы тела.
У детей старше 6 лет препарат применяют по назначению врача. Доза определяется индивидуально. Обычно разовая доза составляет 1-2 таблетки с приемом пищи.
Продолжительность лечения может варьировать от нескольких дней (при нарушении процесса пищеварения вследствие погрешностей в диете) до нескольких месяцев или лет (при необходимости постоянной заместительной терапии).
Передозировка
Панкреатин
Главная задача Панкреатина заключается в компенсации недостатка ферментов поджелудочной железы. Медикамент прописывается при болезнях поджелудочной и патологий органов пищеварения, при которых может возникнуть реактивный панкреатит.
В некоторых случаях Панкреатин применяется для нормализации переваривания еды и устранения симптомов отравления непривычными блюдами и спиртным.
Состав
Активно действующим веществом фармацевтического средства выступает панкреатин. При производстве препарата в качестве вспомогательных «ингредиентов» используют:
Кремния диоксид коллоидный
Лекарственная форма выпуска
Фармацевтическое средство Панкреатин выпускается в форме:
Фармакологическое действие препарата
Панкреатин является полиферментным фармацевтическим средством. Благодаря его воздействию, организм восполняется недостающими ферментами. Кроме того действие лекарства обеспечивает улучшение переваривания тяжелой пищи.
Фармакодинамика и фармакокинетика
Панкреатин является ферментным медикаментом, среди компонентов которого есть панкреатические ферменты:
Медикамент стимулирует секрецию:
ферментов поджелудочной железы
Показания к применению
В аннотации указано, при каких расстройствах и болезнях целесообразно употребление Панкреатина.
Показания к назначению:
Поздний панкреатит, появившийся после трансплантации
Хронические заболевания печени, желчных путей
Подготовка к УЗИ органов брюшной полости
Нарушение функционирования пищеварительного тракта
Недостаточность экзокринной функции поджелудочной у пожилых людей
При необходимости проведения заместительной терапии в случае диагностирования внешнесекреторной недостаточности пищеварительной системы
Необходимость нормализации процессов пищеварения
Сколько пить
При назначении медикамента, врачи применяют показатель липолитической активности, который пересчитывается на таблетки.
В зависимости от того сколько раз день ест человек, число приемов Панкреатина делится на 5- 6 частей. Кишечник не должен оставаться без ферментов и при небольшом перекусе. Врач может назначить в сутки до 18 таблеток лекарства. Чаще всего разовая доза варьируется от 2 до 4 таблеток.
Медикамент стоит принимать перед принятием пищи или же сразу после еды. Таблетки не нужно разжевывать. Действие медикамента можно почувствовать только через час после принятия, эффект продлится примерно 4 часа.
Сколько принимать
Курс лечения препаратом зависит от тяжести и вида заболевания. Если проблема заключается только в нарушении питания, врач посоветует принимать медикамент несколько дней.
При муковисцидозе замещающая терапия, проводится на протяжении всей жизни.
Не стоит постоянно для устранения последствий переедания принимать Панкреатин. Регулярное поступление ферментов извне отрицательно сказывается на работе ЖКТ. Кроме того может нарушиться вес, вследствие неправильного рациона и проблем с функционированием пищеварительного тракта.
Можно ли беременным
Перед тем, как решиться принимать Панкреатин, беременным женщинам стоит проконсультироваться с врачом. Возможно, нет необходимости принимать лекарственный препарат.
В инструкции к медикаменту не указано, можно ли принимать лекарство в столь ответственный жизненный момент.
В ходе проведенных исследований стало известно, что применение Панкреатина на любом сроке беременности не оказывает никакого влияния на развитие и рост внутриутробного плода.
Обычно врачи назначают лекарство беременным при:
Гастрите с пониженной выработкой желудочного сока
Нарушениях работы поджелудочной железы
Противопоказания к приему Панкреатина
Как и многие фармацевтические средства, Панкреатин имеет ряд противопоказаний.
Лекарство не прописывается:
Больным, страдающим от острого гепатита
При кишечной непроходимости
При обострении хронического панкреатита и остром панкреатите
Гиперчувствительности к активно действующему веществу лекарства
Побочные действия
Терапия Панкреатином крайне редко приводит к проявлению негативных эффектов. В большинстве случаях, в качестве побочных эффектов выступают аллергические реакции. Их проявление возможно при индивидуальной гиперчувствительности к компонентам медикамента.
При продолжительном употреблении больших доз Панкреатина, в некоторых случаях развивается гиперурикозурия. При данном заболевании происходит накопление уратов мочевой кислоты, образование конкрементов.
Крайне редко у больных муковисцидозом при употреблении повышенных доз отмечается сужение в илеоцекальной области и в начале ободочной кишки.
Побочными эффектами со стороны пищеварения, крайне редко выступают:
Боли в эпигастральной области
При применении повышенных доз Панкреатина у больных муковисцидозом вместе с мочой может выделяться повышенное количество мочевой кислоты. Для предотвращения образования конкрементов, у данной группы больных необходимо регулярно контролировать концентрацию мочевой кислоты в урине.
Передозировка
При употреблении большой дозировки Панкреатина повышается уровень мочевой кислоты в урине либо крови.
Взаимодействие
Продолжительный прием Панкреатина грозит снижением всасываемости железа, что может привести его нехватке в организме.
Совместное применение Панкреатина с препаратами, в состав которых входит кальций карбонат, приведет к снижению его эффекта.
Условия продажи
Препарат можно приобрести из аптек без рецепта лечащего врача.
Панкреатин: инструкция по использованию
Панкреатин – лекарство, которое используется для улучшения работы пищеварительной системы, а также для облегчения состояния после приема слишком жирной либо вредной пищи.
Форма выпуска и составные компоненты
Лекарство реализовывается в нескольких формах:
Активный элемент – панкреатин. Вспомогательные ингредиенты: натрия хлорид, магния стеарат, титана диоксид, крахмал, красители.
Для чего таблетки Панкреатин
В инструкции описаны состояния и заболевания, при которых можно принимать препарат:
экзокринная недостаточность кишки, печени, желудка, желчного пузыря;
поздний панкреатит, который появился после трансплантации;
проблемы с работой желудочно-кишечного тракта, вызванные продолжительной иммобилизацией больного;
хронические заболевания печени и желчных путей;
чувство переполненности в животе;
чрезмерное скопление газов в желудке;
стабилизация работы желудка у здорового человека, если она была нарушена в результате приема вредной и слишком жирной еды, переедания, пассивного образа жизни либо беременности;
перед проведением УЗИ пищеварительной системы.
Как правильно пить Панкреатин
Лекарство в любой форме используется перорально. Его нужно пить во время еды. Нельзя разжевывать либо рассасывать. Лучше всего запивать достаточным количеством воды либо чая.
Допустимую дозу на день лучше разделить на несколько приемов, соответствующим количеству приемов пищи.
Подходящую дозу лекарства может определить врач после осмотра пациента. Во внимание берется его состояние и возрастная категория.
При отсутствии каких-либо показаний, препарат нужно принимать по 1-2 таблетки в день. При описанных выше проблемах и заболеваниях лекарство назначают по 2-4 таблетки в день. По рекомендациям врача дозировка может увеличиваться. Такое возможно при необходимости уменьшить проявление симптомов какого-либо заболевания.
Ребенку в возрасте 6-8 лет можно давать 1 таблетку в день, детям от 8 до 10 лет прописывают до 2 таблеток в день, детям от 10 лет можно давать 2 таблетки в сутки.
Как долго можно принимать Панкреатин
Продолжительность лечебного курса может занимать от нескольких дней (если работа желудка не сильно нарушена), до нескольких месяцев. Если больной проходит заместительное лечение, то прием препарата может затянуться на несколько лет.
Как хранить таблетки Панкреатин
Срок хранения лекарства – 2 года. Держать его нужно в прохладном месте, не допускать появления влаги. Температура не должна превышать 15 градусов.
Противопоказания и побочные реакции
Как и другие медикаменты, Панкреатин имеет несколько противопоказаний к приему. К их числу относят:
люди с панкреатитом в острой и обострившейся хронической форме;
чрезмерная восприимчивость к составным веществам лекарственного препарата;
гепатит острой формы.
Средство в очень редких случаях может спровоцировать появление побочных реакций, которые проявляются в виде аллергии на составные ингредиенты.
Продолжительный прием препарата в повышенной дозе может спровоцировать гиперурикозурию.
Крайне редко со стороны пищеварительной системы могут появиться проблемы, связанные с чрезмерным выделением мочевой кислоты с мочой (особенно при повышении дозировки).
Возможны случаи передозировки препаратом, которая проявляется высоким уровнем мочевой кислоты в моче либо крови.
Можно ли Панкреатин детям
Если говорить о применении лекарства в педиатрии, то на этот счет еще нет достаточной информации, поэтому лучше воздержаться от его приема маленькими детьми. Препарат может назначить только врач после осмотра и при наличии серьезных показаний.
Можно ли пить Панкреатин беременным
Во время вынашивания ребенка у многих женщин возникают проблемы с функционированием органов пищеварения. Нарушения проявляются дискомфортными ощущениями в желудке, запорами, тошнотой и рвотой. Так как действие Панкреатина направлено на улучшение пищеварительных процессов, многие беременные задаются вопросами о возможности приема лекарства в период беременности.
Так как запоры у беременных связаны с проблемами моторики органов пищеварения, то препарат не в силах будет справиться с ними. Прием лекарства может только ухудшить положение. То же самое касается и других проявлений, в виде изжоги и рвоты.
Клинические исследования не проводились на женщинах в положении, поэтому нельзя дать точный ответ о возможности приема Панкреатина и его безвредности.
Что лучше: Мезим или Панкреатин
Понять разницу этих средств можно после изучения их инструкции. Многие врачи утверждают, что эффективность Пакреатина по сравнению с Мезимом выше, что объясняется более качественной внешней оболочкой, которая не позволяет ферментам желудочного сока оказывать негативное воздействие на панкреатические ферменты, содержащиеся в составе лекарства.
Еще одно существенное отличие состоит в их стоимости. Цена Мезима гораздо выше.
Что эффективнее: Креон или Панкреатин
Основное отличие этих средств состоит в том, что Креон реализовывается в виде минимикросфер. Такая медикаментозная форма является уникальной, благодаря чему препарат является более эффективным. После его приема безрецидивный период гораздо дольше, нежели после использования Панкреатина. Креон способствует более быстрому и полному восстановлению работы желудочно-кишечного тракта.
Сколько стоит Панкреатин
Лекарство можно приобрести в аптеке. Упаковка стоит 30-50 рублей.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
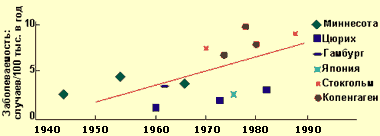 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва