Лабораторные методы исследования при туберкулезе
Мокроту лучше собирать утром. Предварительно больной должен прополоскать рот, чтобы в мокроте было меньше слюны. При малом количестве мокроты ее собирают в течение суток.
При отсутствии мокроты следует вызвать ее появление раздражающими ингаляциями аэрозоля гипертонического раствора поваренной соли с содой.
Исследуют также промывные воды бронхов, получаемые после введения через трахею 10—12 мл теплого изотонического раствора хлорида натрия.
Исследование мокроты начинают с ее осмотра. У больных туберкулезом легких в мокроте могут быть прожилки или сгустки крови, кусочки обызвествленных камней бронхов — бронхолитов.
При микроскопическом исследовании окрашенных мазков мокроты у больных с деструкцией легочной ткани выявляются эластические волокна. Иногда встречаются так называемые коралловые волокна, которые образуются в результате отложения на эластических волокнах жирных кислот, а также покрытые известью эластические волокна и аморфные известковые частицы.
Для выявления в мокроте МБТ ее исследуют неоднократно, направляя в лабораторию утреннюю порцию не менее 3 дней подряд. В ряде случаев МБТ могут быть обнаружены в мокроте и при отсутствии рентгенологических изменений в легких (в этом случае нельзя исключить и язвенный туберкулез бронха). Проводить исследование мокроты необходимо до начала противотуберкулезной химиотерапии.
Выявление МБТ в патологическом материале осуществляется бактериоскопическим, бактериологическим (культуральным) и биологическим методами.
Кроме мокроты, объектами исследования для обнаружения МБТ могут быть также моча, кал, спинномозговая жидкость, экссудат из полостей, биоптаты различных тканей.
Основным методом выявления МБТ является бактериоскопический. Во многих развивающихся странах он широко применяется не только для диагностики, но и для выявления больных туберкулезом при массовых обследованиях населения.
При прямой бактериоскопии препарат окрашивают по методу Циля — Нильсена: вначале карболовым раствором фуксина, а затем после обесцвечивания 5 % раствором серной кислоты или 3 % раствором солянокислого спирта, докрашивают 0,25 % раствором метиленового синего. Окрашенные препараты микроскопируют в иммерсионной системе. МБТ окрашиваются в красный, а окружающий фон и некислотоустойчивые микроорганизмы — в синий цвет.
Информативность бактериоскопического метода выявления МБТ увеличивается на 14—30 % при применении люминесцентной микроскопии. Для окраски препарата используют флюорохромы — органические красители, флюоресцирующие при освещении ультрафиолетовыми, фиолетовыми или синими лучами. Такими красителями являются аурамин, родамин С. Препарат исследуют с помощью люминесцентного микроскопа. МБТ светятся золотисто-желтым цветом на темном фоне.
Для обнаружения бактериоскопическим методом МБТ в препарате необходимо, чтобы в 1 мл мокроты содержалось не менее 100 000 микробных тел. При меньшем числе микобактерий исследование может дать ложноотрицательный результат.
Для увеличения количества МБТ в единице исследуемого объема мокроты используют методы флотации и седиментации, особенно при отрицательных результатах прямой бактериоскопии.
Наибольшее распространение получил метод флотации, основанный на том, что после встряхивания водной суспензии с углеводородом МБТ всплывают вместе с образующейся пеной на поверхность. В качестве углеводорода используют бензин, бензол, ксилол. Образующееся на поверхности сливкообразное (флотационное) кольцо из частиц углеводорода с микобактериями служит материалом для приготовления препаратов. При использовании метода флотации число положительных результатов бактериоскопии увеличивается на 10 %.
Бактериологический (культуральный) метод выявления МБТ заключается в посеве мокроты на питательные среды. Перед посевом мокроту обрабатывают с целью подавления роста неспецифической микрофлоры. Стандартной питательной средой для выращивания МБТ служит твердая яичная среда Левенштейна — Йенсена. Существуют также полужидкие и жидкие питательные среды. Рост культуры МБТ происходит за 14—90 дней.
Для выделения культуры МБТ достаточно 20—100 микробных клеток в 1 мл мокроты. Получение чистой культуры микобактерий позволяет определить их жизнеспособность, вирулентность, а также чувствительность к лекарственным препаратам.
Нередко определяемые при бактериоскопии микобактерии не растут на питательных средах вследствие утраты способности к размножению под влиянием химиопрепаратов. По данным бактериологического исследования проводится количественная оценка бактериовыделения: скудное — до 50 колоний на среде и обильное — более 50 колоний.
Биологический метод заключается в заражении инфицированной мокротой животных (морских свинок), обладающих высокой чувствительностью к МБТ.
Перед заражением животных мокроту обрабатывают серной кислотой с целью уничтожения неспецифической микрофлоры и центрифугируют. Осадок (в изотоническом растворе хлорида натрия) вводят свинке подкожно в паховую область, внутрибрюшинно или в яичко. С целью снижения резистентности морской свинки к МБТ ей ежедневно вводят большие дозы кортизона. Примерно через месяц после заражения у свинки увеличиваются лимфатические узлы и развивается генерализованный туберкулез.
Среди методов выявления МБТ и диагностики туберкулеза биологический метод до последнего времени считался наиболее чувствительным, так как туберкулез у морских свинок может быть вызван при введении мокроты, содержащей менее 5 микробных тел в 1 мл.
В настоящее время доказана возможность потери вирулентности микобактериями туберкулеза. Такие микобактерии жизнеспособны, могут расти на питательных средах, но не вызывают заболевания экспериментальных животных. Поэтому для выявления в патологическом материале МБТ необходимо применять различные методы микробиологического исследования.
Изменение числа лейкоцитов и лейкоцитарной формулы крови происходит главным образом при острых процессах и распаде легочной ткани. Могут наблюдаться лейкоцитоз, увеличение числа палочкоядерных нейтрофилов, лимфопения, моноцитоз, эозинопения.
Для оценки состояния больного, его неспецифической и специфической реактивности, а также для определения активности туберкулезного процесса и выбора оптимальной лечебной тактики существенное значение имеет определение некоторых биохимических и иммунологических показателей.
У больных туберкулезом, выделяющих большое количество мокроты, с обильным гнойным плевральным экссудатом, амилоидозом почек может иметь место гипопротеинемия в отличие от больных с другими формами туберкулеза.
При остром туберкулезном воспалении уменьшается альбумин-глобулиновый коэффициент, увеличивается содержание в плазме фибриногена и сиаловых кислот, появляется С-реактивный белок.
Для контроля функционального состояния печени и почек в крови определяют содержание аланиновой и аспарагиновой аминотрансфераз, щелочной фосфатазы, билирубина, уровень остаточного азота, мочевины, креатинина, с сывороткой крови ставят коагуляционные пробы — тимоловую, сулемовую. С целью исключения часто сочетающегося с туберкулезом сахарного диабета в крови определяют содержание глюкозы.
Для подтверждения туберкулезной этиологии заболевания используют иммуноферментный метод, основанный на реакции антиген — антитело. При подозрении на иммунодефицит в сыворотке крови определяют содержание иммуноглобулинов. Для диагностики иммунодефицита и контроля за его течением определяют количество В- и Т-лимфоцитов.
При активном туберкулезе все иммунологические реакции положительны, причем их выраженность зависит от фазы туберкулезного процесса. У больных с благоприятным течением туберкулеза наиболее выражена реакция бласттрансформации лимфоцитов, а с прогрессирующим — реакция торможения миграции лейкоцитов в присутствии туберкулина ППД.
При вспышке процесса снижается число Т-розеткообразующих лимфоцитов и повышается число В-розеткообразующих лимфоцитов, одновременно уменьшается содержание G- и А-иммуноглобулинов.
Иммунологические тесты используются для дифференциальной диагностики туберкулеза. Например, при раке и саркоидозе в отличие от туберкулеза отмечается подавление активности Т-лимфоцитов в реакции бласттрансформации с фитогемагглютинином (ФГА), у большинства больных отмечаются отрицательные реакции бласттрансформации лимфоцитов и миграции лейкоцитов с ППД.
не дает существенной диагностической информации, но иногда выявляются серьезные осложнения основного заболевания. При туберкулезе почек в моче обнаруживают белок, лейкоциты, нередко эритроциты, а также МБТ. При осложнении легочного туберкулеза амилоидозом наблюдаются стойкая протеинурия, микрогематурия.
По выделению с суточной мочой 17-кетостероидов и 17-оксикортикостероидов судят о функциональном состоянии коры надпочечников.
ТУБЕРКУЛЕЗ БРОНХОВ — проблемы патогенеза и дифференциальной диагностики
Как проявляется неосложненный локальный туберкулез бронхов? С какими заболеваниями следует дифференцировать туберкулез бронхов? Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
Как проявляется неосложненный локальный туберкулез бронхов?
С какими заболеваниями следует дифференцировать туберкулез бронхов?
Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
На примере туберкулеза бронхов можно наглядно представить, к каким последствиям может привести неполное и одностороннее представление о патогенезе патологического процесса в легких при туберкулезе. В самом деле, туберкулез бронхов большинство фтизиатров до сих пор относят к осложнениям туберкулеза внутригрудных лимфатических узлов или легких [11, 12].
Между тем бронхиальное дерево, широко сообщаясь с внешней средой и участвуя наряду с другими органами внешней экскреции в элиминации из организма чужеродных частиц, подвергается большому риску бактериального заражения как извне — аэрогенным путем, так и изнутри — лимфогематогенным. При этом мигрирующая в макроорганизме инфекция может быть в латентном состоянии и не проявляться локальными изменениями. На факт аэрогенного заражения стенки мелких бронхов туберкулезом с последующим развитием легочных очагов первичного аффекта, а также очагового и инфильтративного туберкулеза легких еще в 1904 году обратил внимание А. И. Абрикосов [1]. В 1955 году П. Гали с сотрудниками установили, что частой причиной формирования туберкулемы легкого становится казеозный панбронхит мелкого хрящевого бронха [13]. Позже А. Хузли [17] и М. В. Шестерина [12] убедительно доказали лимфогематогенный путь возникновения туберкулеза стенки более крупных ветвлений бронхиального дерева. В дальнейшем появилось немало исследований, касающихся различных клинико-морфологических вариантов туберкулеза бронхов, которые были не осложнением туберкулеза легких или внутригрудных лимфатических узлов, а ведущей и нередко единственной локализацией туберкулеза органов дыхания [5, 6, 7, 8, 14, 15, 18, 19, 20].
Между тем из-за господствующего представления о том, что туберкулез бронхов является осложнением других форм туберкулеза органов дыхания, локальные его проявления, как правило, своевременно не диагностируются, а осложненные формы заболевания часто принимаются за неспецифическую легочную патологию или трактуются как другие формы туберкулеза органов дыхания.
В то же время туберкулез бронхов как ведущая локализация инфекционного процесса встречается во фтизиатрической практике нередко. Так, среди вновь поступивших за последние два года в терапевтические отделения клиники фтизиопульмонологии ЦКБ МПС 829 больных с различными формами туберкулеза органов дыхания у 130, то есть в 15,8% случаев, туберкулез бронхов был признан основным проявлением туберкулеза органов дыхания.
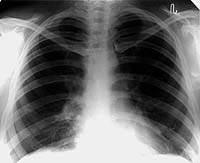 |
| Рисунок 1. Рентгенограмма легких больной С. 30 лет. Патологические изменения не выявляются. Жалобы на сильный кашель со скудной мокротой. В мокроте МБТ+. Бронхоскопия — язвенный туберкулез слизистой правого главного бронха. Браш-биопсия — МБТ+, клетки туберкулезной гранулемы |
В зависимости от того, поражена туберкулезом стенка сегментарного-субсегментарного бронха или крупного его ветвления (долевого, промежуточного, главного), клиническое течение заболевания будет неодинаковым. Но и в том и в другом случае крайне редко (по нашим данным, менее чем в 1% случаев) удается выявить туберкулез слизистой субсегментарных и более крупных бронхов в ранней и неосложненной фазе течения заболевания. Причина в том, что симптоматика его ничем не отличается от признаков затяжного или рецидивирующего бронхита и характеризуется кашлем со скудной мокротой, более выраженным при поражении стенки главного и долевого бронха, в комочках мокроты не постоянно, а лишь периодически, нередко только методом посева удается обнаружить микобактерии туберкулеза (МБТ). Рентгенологическое обследование органов грудной клетки патологии не выявляет. Вот почему ранняя диагностика неосложненного течения туберкулеза бронхов требует тщательного и многократного исследования мокроты на МБТ методом не только бактериоскопии, но и посева у всех больных с затяжным, рецидивирующим и хроническим бронхитом.
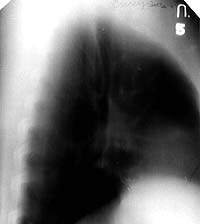 |
| Рисунок 2. Боковая томограмма правого легкого той же больной (срез 5 см). В корне правого легкого увеличенные лимфатические узлы не определяются. Аденогенный генез туберкулеза бронхов исключен |
Проведенная после обнаружения в мокроте МБТ фибробронхоскопия позволяет установить локализацию процесса и его форму: локальный катаральный эндобронхит, инфильтративный, язвенный, а иногда и рубцовый туберкулез слизистой бронха (рис. 1 и 2).
Осложненные формы туберкулеза бронхов, по нашим данным, почти в 3/4 случаев протекали с поражением субсегментарных и сегментарных бронхов.
Чаще всего (46,9% случаев) туберкулез субсегментарных бронхов диагностируется в клинике в фазе обострения заболевания, протекающего с экссудативной воспалительной реакцией и выраженной перибронхиальной инфильтрацией легочной ткани. Для него характерно острое или подострое начало заболевания, интоксикация, кашель с небольшим количеством слизисто-гнойной мокроты, в которой во всех случаях бактериоскопией или посевом определялись микобактерии туберкулеза. Фибробронхоскопия выявляла изменения на слизистой субсегментарных или даже сегментарных бронхов: от локального эндобронхита вплоть до инфильтративного или даже рубцового туберкулеза.
 |
| Рисунок 3. Томограмма левого легкого больного Н. 47 лет (срез 8 см). В 1-2-м сегменте — фокусного характера тень с тяжистыми контурами и очаговыми изменениями по периферии. МБТ+ в мокроте. Диагноз диспансера: инфильтративный туберкулез |
Рентгено-томографическое исследование легких, произведенное в двух проекциях, позволяло установить перибронхиально расположенное затемнение легочной ткани, нередко с очагами лимфогенной диссеминации в окружающую легочную ткань. Стенки субсегментарных и сегментарных бронхов в зоне инфильтрации были уплотнены, просвет их не определялся, местами были видны очагового и мелкофокусного характера включения (заполненные бронхоэктазы) и просветления (свободные от содержимого бронхоэктазы), которые чаще начинали определяться только по ходу лечения вследствие восстановления бронхиальной проходимости. Первоначально половине больных из этой группы ставился диагноз «острая пневмония» и только после обнаружения МБТ он был изменен: все они направлялись в клинику с диагнозом инфильтративного туберкулеза легких. Однако локализация процесса, отсутствие
 |
| Рисунок 4. Боковая томограмма левого легкого того же больного (срез 7 см). Стенки Б1+2 уплотнены, а его субсегментарные ветвления инфильтрированы, видны очаги лимфогенной диссеминации. Бронхоскопия — рубцовая деформация устий Б1 и Б2. Клинический диагноз: туберкулез субсегментарных бронхов в фазе инфильтрации, МБТ+ |
характерного для инфильтративного туберкулеза распада в виде пневмониогенной каверны, а также установленное с помощью эндоскопии и томографии ведущее участие в процессе бронхиального дерева давало возможность без большого труда изменить трактовку диагноза в пользу туберкулеза бронхов (рис. 3, 4).
Бронхография выявляла у этих больных ампутацию и деформацию бронхов в зоне патологии, а также наличие небольших мешотчатых и цилиндрических бронхоэктазий, причем у части из них туберкулез возникал на фоне дезонтогении воздухоносных путей в виде локальной бронхомегалии, а также врожденных бронхоэктазов различной протяженности [5].
Много реже, по нашим данным в 28,1% случаев, туберкулезный процесс в стенке субсегментарных бронхов характеризовался преимущественно продуктивной воспалительной реакцией, и заболевание вследствие этого протекало со скудной клинической симптоматикой. Поражение чаще было односторонним, в пределах двух-трех сегментов легкого. В клинической картине преобладало малосимптомное течение, бактериовыделение с мокротой наблюдалось не всегда и определялось только методом посева. Морфологически процесс характеризовался воспалительной инфильтрацией всех слоев стенки бронхов с задержкой в их просвете гнойного содержимого.
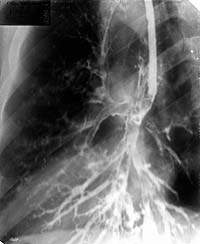 |
| Рисунок 5. Бронхограмма левого легкого в боковой проекции того же больного. Просветы бронхов левого легкого неравномерной ширины. Бронхи пирамиды с цилиндрическими и мешотчатыми бронхоэктазами |
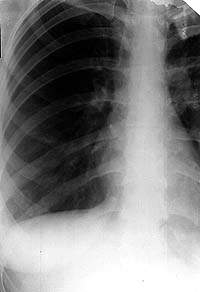 |
| Рисунок 6. Рентгенограмма правого легкого больной К. 27 лет. В нижнем отделе правого легкого усилен бронхососудистый рисунок. Очаговых и инфильтративных изменений нет. Жалобы на кашель со скудной мокротой. МБТ+. Бронхоскопия — инфильтративный туберкулез субсегментарных бронхов системы Б1 справа |
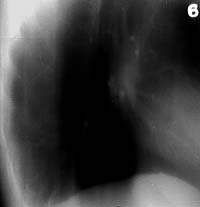 |
| Рисунок 7. Боковая томограмма правого легкого той же больной (срез 6 см). Стенки субсегментарных бронхов Б6 и Б10 уплотнены и инфильтрированы, просвет их не определяется |
При рентгенологическом исследовании легких на ограниченном участке определялось затемнение тяжистого характера, располагающееся по ходу бронхососудистого рисунка (рис. 6, 7). Среди наблюдавшихся нами больных этой группы у половины заболевание было выявлено при флюорографическом обследовании населения, у остальных — в связи с появлением кашля с мокротой и нерезко выраженных признаков интоксикации; у большинства (25 из 27) в мокроте, причем только методом посева, было обнаружено скудное бактериовыделение. Следует отметить, что более выраженная клиническая симптоматика имела место у тех больных описываемой группы, у которых наряду с туберкулезом стенки субсегментарного была поражена и слизистая сегментарного бронха. При рентгенологическом исследовании легких затемнения тяжистого и очагового характера располагались по ходу ветвления бронхов разных сегментов легкого, но преобладало поражение 1 — 2 и 6 — 10 сегментов. При этом у двух третей больных затемнения тяжистого характера в дистальных отделах завершались крупноочаговыми и фокусными затемнениями типа мелких туберкулом. Все больные, у которых туберкулез субсегментарных бронхов протекал с формированием мелких, чаще множественных туберкулом, подверглись оперативному лечению. Данные рентгено-морфологических сопоставлений показали, что эти крупноочаговые и фокусного характера тени явились отображением либо заполненных бронхоэктазов, либо очагов казеозного некроза, в центре которых гистологические срезы позволяли выявить остатки стенки бронха. Все больные этой группы направлялись в клинику с диагнозом очагового туберкулеза легких или туберкуломы легкого. При фибробронхоскопии только у двух третей больных удалось осмотреть стенку субсегментарных бронхов и обнаружить на слизистой локальные туберкулезные изменения. У остальных диагноз заболевания устанавливался на основании клинико-рентгенологических данных и результатов бактериологического исследования мокроты. Отличить этот вариант туберкулеза бронхов от очагового туберкулеза и туберкуломы легкого помогал основной скиалогический признак — тени тяжистого характера, располагавшиеся на ограниченных участках по ходу ветвления сегментарных бронхов, которые ни по своей локализации, ни по связи их с очаговыми и фокусными тенями в легких не могли быть отображением дренажного перибронхиального лимфангита.
Еще реже, всего у 12,5% наших больных, туберкулез субсегментарных бронхов, протекавший с продуктивной воспалительной реакцией, имел более ограниченную протяженность и характеризовался формированием ретенционных бронхиальных кист легкого. Механизм их образования, патоморфология процесса, рентгеносемиотика, а также вопросы дифференциальной диагностики с туберкуломой легкого и другой патологией были подробно изучены еще в 50-60-х годах в работах как отечественных, так и зарубежных авторов и представлены в многочисленных публикациях, в том числе и в современных руководствах по рентгенодиагностике легочных болезней [2, 3, 4, 7, 10, 13, 18]. Врачи фтизиатры и рентгенологи противотуберкулезных учреждений знакомы с этой патологией и все больные с ретенционными бронхиальными кистами туберкулезной этиологии направлялись в клинику либо с уже установленным диагнозом, либо для дифференциации с туберкуломой легкого, а также периферическим раком легкого и проведения хирургической операции.
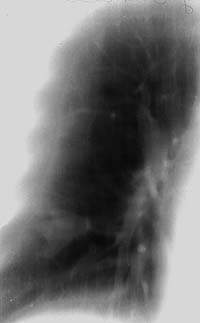 |
| Рисунок 8. Томограмма правого легкого больного Д. 46 лет (срез 9 см). В глубине 9-го сегмента фокусная тень в виде трилистника, располагающаяся по ходу ветвления субсегментарных бронхов, в центральной его части виден кальцинат. Изменения в легком выявлены при флюорографии. Диагноз ретенционной туберкулезной бронхиальной кисты легкого подтвержден операцией |
За последние 20 лет в хирургическом отделении клиники фтизиопульмонологии ЦКБ МПС было прооперировано 146 больных с ретенционными бронхиальными кистами легкого. У 70 из них до операции возникли затруднения в дифференцировании их с туберкуломой или раком легкого. В 30 случаях речь шла о множественных затемнениях фокусного характера, некоторые из них представляли собой ретенционные кисты, а еще часть — туберкуломы легких. В остальных 40 случаях отличить по рентгенологической картине ретенционную кисту от туберкуломы легкого и переферического рака легкого также не представлялось возможным. И только локализация фокусного характера тени ближе к корню легкого и тяжистого характера изменения по периферии давали основание предположить наличие этой патологии. У 76 прооперированных до вмешательства рентгеносемиотика легочных изменений была характерной для заполненной ретенционной кисты легкого: тень в виде реторты, грозди винограда, двух-трехлистника, расположенная по ходу ветвления сегментарных и субсегментарных бронхов (рис. 8).
И наконец, в 12,5% случаев туберкулез субсегментарных бронхов на нашем материале характеризовался двусторонним поражением многих ветвлений. Все больные этой группы поступили в клинику с симптомами интоксикации, кашлем с выделением слизисто-гнойной мокроты, в которой, как правило, методом бактериоскопии удавалось обнаружить микобактерии туберкулеза.
При аускультации легких только у некоторых больных прослушивались непостоянные рассеянные сухие хрипы.
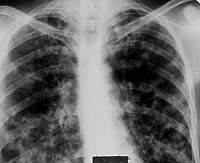 |
| Рисунок 9. Рентгенограмма легких больного Л. 38 лет. Диссеминированное поражение легких с очаговыми образованиями и инфильтрацией интерстиция, видны тени расширенных субсегментарных бронхов. Страдает туберкулезом (очаговым, а затем диссеминированным) 12 лет. При бронхоскопии — диффузный гнойный бронхит преимущественно слизистой субсегментарных и сегментарных бронхов, в материале браш-биопсии МБТ+ и клетки туберкулезной гранулемы |
При рентгенотомографии в отличие от гематогенно-диссеминированного туберкулеза легких двусторонний туберкулез субсегментарных бронхов характеризовался асимметричностью легочного поражения с большим участием нижних отделов легких и резким полиморфизмом изменений. Здесь наряду с очаговыми тенями средних и крупных размеров присутствовали и уплотненные стенки бронхов, и перибронхиальная их инфильтрация при полном отсутствии деструктивных изменений (рис. 9).
Эндоскопия во всех случаях выявляла локальное специфическое поражение слизистой субсегментарных и (или) сегментарных бронхов, причем процесс чаще был односторонним и не всегда соответствовал той стороне, где рентгенограмма выявляла более выраженные изменения в легких.
В 26,3% случаев туберкулез бронхов как ведущая локализация инфекционного процесса в легких протекал с поражением стенки главного, промежуточного или долевого бронха. Как правило, туберкулез крупных бронхов выявлялся в осложненной фазе его течения — либо с воспалительно-ателектатическим процессом в легком, либо с формированием пневмоцирроза. При этом нередко воспалительно-ателектатический процесс врачами диспансеров принимается за параконкрозную пневмонию или инфильтративный туберкулез, а возникший пневмоцирроз — за их осложнение. Подтвердить туберкулезную, а не опухолевую природу процесса позволяло обнаружение МБТ в мокроте, а также данные эндоскопии и биопсии.
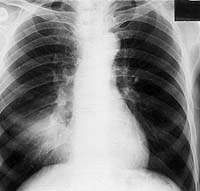 |
| Рисунок 10. Рентгенограмма легких больного П. 67 лет. В нижнем отделе правого легкого гомогенный участок затемнения. Изменения в легких обнаружены при профосмотре. Много лет страдает хроническим бронхитом |
Исключить аденогенное происхождение туберкулеза крупных бронхов у наших больных помогало отсутствие клинико-рентгенологических признаков туморозного или инфильтративного бронхоаденита бронхопульмональной группы лимфатических узлов. Как было доказано на примере прооперированных больных, в 26 случаях при осложненном течении туберкулеза крупных бронхов, несмотря на наличие гиперплазии внутригрудных лимфатических узлов, подтвержденной рентгено-томографическим исследованием, включая компьютерную томографию, гистологическое и бактериологическое исследование лимфоидной ткани выявило наличие туберкулезных бугорков (местами со слиянием) лишь у четырех больных. Причем специфические изменения были столь незначительными, что вряд ли могли явиться источником тяжелого поражения бронхиального дерева, а скорее представляли собой очаги-отсевы. У шести больных с гиперплазией лимфатических узлов гистологически выявлялись кальцинаты без признаков реактивации туберкулеза.
Крайне редко, всего у трех больных, туберкулез крупных бронхов протекал с полным перекрытием просвета главного или долевого бронха и развитием ателектаза всей доли с воспалительно-нагноительным процессом в ней, потребовавшим в двух случаях неотложной операции, приведшей к выздоровлению больных. У остальных —
 |
| Рисунок 11. Боковая рентгенограмма правого легкого того же больного. Средняя доля легкого уменьшена в размере и гомогенно затемнена. При бронхоскопии обнаружен «опухолевой» стеноз среднедолевого бронха. Оперирован. Биопсия: бугорковый туберкулез в подслизистой главного и промежуточного бронхов, туберкулезная грануляционная ткань в просвете среднедолевого бронха, фиброателектаз средней доли с осумкованными очагами казеозного некроза. В лимфоузлах корня легкого — гиперплазия ткани и запыление |
воспалительно-гранулематозный процесс в стенке бронха стенозировал его просвет не полностью и воспалительно-ателектатические изменения не распространялись целиком на все легкое или его долю. После рассасывания свежих воспалительных изменений, заживления язв на слизистой и устранения грануляций контрольные бронхоскопии устанавливали развитие и нарастание рубцового стеноза крупного бронха, причем одновременно с этим выявлялись и более старые специфические изменения на стенке сегментарных бронхов.
Последнее давало основание предположить, что туберкулезу крупных бронхов в большинстве случаев предшествовал не распознанный своевременно специфический процесс слизистой сегментарных и субсегментарных бронхов.
Отличить воспалительно-ателектатические изменения в легком от инфильтративного туберкулеза помогала рентгенологическая картина в виде объемного уменьшения легкого или его доли, однородный характер затемнения и отсутствие распада, от рака — данные бронхоскопии, свидетельствовавшие о тяжелом специфическом поражении бронхиальной стенки со стенозом просвета бронха, причем у многих с признаками как свежих, так и старых изменений в ней. Но в отдельных случаях только операционная биопсия позволила дифференцировать туберкулез от рака бронха (рис. 10, 11).




