Правила питания для пациентов после операции
Диагностика и лечение:
Рекомендации по нутритивной подготовке и питанию пациентов в условиях пандемии коронавирусной инфекции COVID 19
По мнению Grant и соавт. (2020) для поддержания уровня витамина D в крови в диапазоне 100-150 нмоль/л рассматривается ежедневная доза до 5000 ме в сутки.
Внимание! Прием столь высоких доз должен осуществляться по предписанию врача!
Средние дозировки цинка 15-20 мг, селена – до 50-100 мкг, омега-3 – 300-1000 мг. В некоторых случаях врач может увеличить дозы.
3. Контроль гликемии
Для пациентов с лишним весом, метаболическим синдромом, сахарным диабетом – важно оптимизировать уровень гликозилированнного гемоглобина.
ограничение легкоусваеваемых углеводов. Отказ от сахара.
максимально возможный контроль гликемии.
Гликирование может быть связано с созданием условий для формированием цитокинового шторма, убивающего больных с COVID-19 Science Advances, Больные диабетом действительно часто умирают от осложнений при гриппе и COVID-19. Возможно, что и при COVID-19 происходит своеобразная метаболическая гиперактивация иммунитета.
4. Перспективы контроля АПФ2-рецепторов
Для всех пациентов, особенно с сопутствующей гипертонической болезнью важно правильно контролировать ACE2 рецепторы (АПФ2). Для того, чтобы проникнуть в организм коронавирусу нужно закрепиться, используя так называемые рецепторы. Один из наиболее значимых ACE2 – (Ангиотензинпревращающий фермент 2). Теоретически блокада АСЕ2 может снизить риск заражения вирусом. К сожалению, блокаторы АПФ (капотен) не подходит для этих целей и не может уменьшить доступность для вируса.
Кроме того, китайские врачи обнаружили, что некоторые соединения, например геспередин, могут взаимодействовать с ACE2 рецепторами (Chen H, Du Q. Potential Natural Compounds for Preventing 2019-nCoV Infection. Preprints. 2020). Эти соединения, а также продукты, содержащие эти ингредиенты, могут обладать способностью профилактировать или ингибировать инфекцию SARS-CoV-2 (Yang Yang et al 2020). Мы ожидаем, что в ближайшем будущем будут опубликованы дополнительные экспериментальные исследования, показывающие анти-SARS-CoV-2 активность некоторых веществ. На сегодня можно рекомендовать достаточный прием фруктов, особенно цитрусовых, и некоторых биофлавоноидов преимущественно сосудистой направленности действия. Какие еще вещества можно использовать для профилактики? Узнайте на консультации врача или в специальном разделе «Хирургия в эпоху COVID».
Правильное питание после операции – один из главных факторов успешного выздоровления и важный компонент современной программы ускоренного восстановления (ERAS, FAST-TRACK)
К сожалению, исследования и опросы показывают, что в больницах города неохотно внедряются принципы программы ускоренного выздоровления. Голод, холод и покой остаются основными принципами лечения.
Наиболее типичными ошибками являются:
Ранняя отмена кормления. Пациенты начинают голодать задолго до операции.
Позднее начало кормления, особенно в сочетании с «профилактическим» назначением антибиотиков. Длительное голодание активно делящихся клеток кишки приводит к повреждению кишечного барьера и проникновению микробов и продуктов распада в кровоток (бактериальная транслокация). Антибиотики усугубляют этот процесс. Продолжительное время сохраняется парез (вздутие кишки). Чтобы кишка начала работать раньше, ее нужно раньше начать кормить, причем для этого достаточно выпить всего 200-300 мл специализированной питательной смеси. Продолжительный период отсутствия приема пищи приводит к существенному снижению многих важных параметров (уровень белка в крови, показатели иммунной системы). Это создает предпосылки для более тяжелого послеоперационного периода.
Стремление кормить пациентов обычными продуктами из магазина. При этом невозможно восполнить все имеющиеся дефициты питательных веществ. В послеоперационном периоде обычные продукты просто не могут быть переварены и усвоены ослабленным организмом.
Пациентам в первые дни после операции приносят обычные блюда. Например, печеное яблоко или котлету с картошкой. Это приводит к ухудшению состояния больных, провоцирует тошноту и рвоту.
Рекомендации по послеоперационному кормлению:
Вначале пациент начинает пить жидкость. Лучше всего простую воду без газа. Затем можно попробовать минеральную воду без газа (электролитную смесь). При малых операциях – прием воды возможен вечером после операции (если нет тошноты) или в 1 день после операции. После очень больших операций этот срок может быть немного отодвинут.
С первых дней послеоперационного периода используется жевательная резинка. Это позволяет рефлекторно активизировать работу кишки (перистальтику).
Раннее начало кормления. Питательная стимуляция кишки (маленькие глотки смеси для энтерального питания) начинается на следующий день после начала приема воды (1-2 сутки после операции). После появления перистальтики можно постепенно увеличивать объем питательной смеси.
Широкое использование специализированных питательных смесей. Первые глотки пищи должны быть представлены лечебными смесями и лишь при их непереносимости можно обсуждать применение вторичного бульона. Специалисты нашей клиники разработали схемы приёма дополнительных питательных веществ (смеси, аминокислоты, масла, кишечная микрофлора, стимуляторы метаболизма), улучшающих как иммунные показатели, так и физическую активность пациентов.
О подготовке к операции вы можете прочитать здесь.
Помните: парентеральное (через вену) питание не дает умереть, но только энтеральное питание (через рот) дает жить.
Важно. Если у Вас затруднения со стулом после операции никогда не используйте слабительные! Врач может назначить пить масло. Наибольшей эффективностью обладает вазелиновое масло (не всасывается). Допустимо использование оливкового масла.
Жирное, жареное, соленое, острое, фаст-фуд
Слабительные препараты (кроме масла)
Недопустимо после операций на кишке в раннем послеоперационном периоде: свежие фрукты, соки, черный хлеб, крепкие чаи, газированные напитки, кофе, жирные, наваристые бульоны из рыбы, мясных продуктов.
из круп запрещается принимать в пищу грубые продукты (такие, как: пшено, перловая крупа, кукурузная крупа, ячка).
Из хлебных изделий нельзя употреблять свежие, только что испеченные продукты. запрещены калорийные пирожные, другая выпечка схожего характера
Из овощей не рекомендуется есть лук, чеснок, редис, редьку, капусту, томаты, огурцы, шпинат.
Из молочных продуктов нельзя пить кислые сорта кефира, жирные молоко, творог, сыры. запрещается кислый кефир, жирный творог и молоко высокой жирности, острые сыры.
Не допускается употребление грибов. Алкоголь категорически запрещен!
Рекомендации российского общества клинической онкологии RUSSCO по питанию онкологических больных:
Использование высокобелкового питания для сипинга является более предпочтительным;
Рекомендуется использовать энтеральное питание, обогащенное различными питательными веществами — омега-3 жирные кислоты, L-глутамин, аргинин, пребиотики;
Применение энтерального питания, обогащенного омега-3 жирными кислотами и пищевыми волокнами имеет преимущества;
Большинство пациентов нуждается в продолжении нутритивной поддержки на амбулаторном этапе в рамках реабилитации.
Аутоиммунный протокол
При планировании диеты для пациентов с аутоиммунными заболеваниями (гипотиреоз и аутоиммунный тиреоидит, ревматоидный артрит, неспецифический язвенный колит, болезнь Крона) целесообразно использовать аутоиммунный протокол.
Узнайте больше на лекции профессора В.А. Кащенко
Обратите внимание, что все онкологические операции выполняются в нашей клинике по программе ВМП (федеральные квоты)
нутритивное питание для онкологических больных
что можно есть после полостной операции
питание после операции на кишечнике при онкологии
питание после операции по удалению желчного пузыря первые дни
питание после операции на кишечнике
питание после операции на желудке при онкологии
Перитонит что можно есть
РЕКОМЕНДАЦИИ ПО ПИТАНИЮ
ПОСЛЕ БАРИАТРИЧЕСКИХ ОПЕРАЦИЙ
Питание после бариатрических операций, как и после любых хирургических вмешательств на органах брюшной полости, имеет некоторые особенности и временные ограничения, смысл которых заключается в снижении риска послеоперационных осложнений и адаптацию пищеварительной системы пациента к новым условиям функционирования. Почти во всех случаях ограничения не являются обременительными и легко переносятся пациентами.
После рестриктивных операций, направленных на уменьшение объема желудка (продольная резекция желудка, бандажирование желудка, желудочное шунтирование) в первое время количество принимаемой пациентом жидкости и пищи должен быть ограничен. Это обусловлено тем, что реконструированный желудок одномоментно не может вместить весь необходимый для привычного завтрака, обеда или ужина объем пищи.
После продольной резекции желудка гастропликации в течение первых двух дней необходимо ограничиваться только питьем обычной негазированной воды. Важным условием является частое (с интервалом в 5-10 минут) питье маленькими по объему глотками (1-2 чайных ложки). Суммарный объем принимаемой жидкости в первые двое суток должен быть ограничен 500 мл. При возникновении тошноты или тяжести в верхних отделах живота следует сделать перерыв в приеме жидкости до исчезновения указанных неприятных ощущений.
С третьих суток в рацион могут быть добавлены некрепкий и нежирный бульон, обезжиренное молоко, чай, несладкий компот. Режим питья должен быть таким же, как и в первые 2 дня после операции. Суммарный объем жидкости в должен ограничиваться 1000 мл. Подобный режим питания требуется соблюдать в течение всей первой недели после бариатрической операции. С третьих суток целесообразно начинать прием растворимых поливитаминов.
После окончания первой недели и до конца первого месяца после операции необходимо придерживаться того же режима питания:небольшие (1-2 чайных ложки) порции жидкой пищи через маленькие промежутки времени. Однако рацион может быть существенно расширен. Возможно принимать бульоны с размолотым в блендере нежирным мясом, рыбой, птицей, овощные и фруктовые бульоны, вареные яйца, жидкие йогурты и другие кисломолочные продукты, детское питание. Главное, чтобы пища по консистенции соответствовала жидкому пюре. Нежелательно употреблять продукты, вызывающие брожение и газообразование:свежий хлеб, овощи и фрукты с большим количеством грубой клетчатки, газированные напитки.
Со второго месяца (через 4 недели) после операции можно переходить на мягкую (в виде густого пюре) пищу. В рацион могут быть включены практически все продукты: отварные овощи и фрукты, мягкое или перемолотое в блендере мясо, рыбу или птицу, мягкий сыр и другие кисломолочные продукты. Так же, как и в первый месяц после хирургического лечения, необходимо избегать употребления продуктов, вызывающих газообразование: свежего хлеба, овощей и фруктов с большим количеством грубой клетчатки, газированных напитков, а также – грубых или жестких мясных продуктов (копченая колбаса, вяленое мясо и т.д.). Прием поливитаминов следует продолжать.
С третьего месяца (через 8 недель) после хирургического лечения возможно полное возвращение к обычному режиму питания. Однако вся принимаемая пища должна тщательно пережевываться и, по возможности, запиваться жидкостью. Пища должна содержать достаточное количество животных белков. Употребление грубых и вызывающих газообразование продуктов следует ограничить. Прием поливитаминов необходимо продолжать курсами (месяц с месячным перерывом).
Следует помнить, что данные рекомендации по диете являются общими правилами. Однако, как и все люди, пациенты, перенесшие бариатрическкую операцию, различаются между собой. Индивидуален и процесс восстановления после хирургического лечения ожирения или метаболических нарушений. Именно поэтому ключевыми критериям должны быть субъективные ощущения пациентов. При возникновении неприятных ощущений при расширении диеты или введении в рацион новых продуктов следует на некоторое время вернуться к прежнему режиму питания. Повторяющиеся симптомы дискомфорта при расширении диета (в соответствии с данными рекомендациями) являются поводом для консультации с врачом.
После желудочного шунтирования или бандажирования желудка, так же, как и поле продольной резекции, в течение первых двух дней необходимо ограничиваться только питьем обычной негазированной воды. Частота приема жидкости – глоток (1-2 чайных ложки) 1 раз в 5-10 минут. Суммарный объем принимаемой жидкости в первые двое суток не должен превышать 500 мл. При возникновении рвоты, тошноты или тяжести в верхних отделах живота следует сделать перерыв в приеме жидкости до исчезновения указанных неприятных ощущений.
С третьих суток в рацион могут быть добавлены некрепкий и нежирный бульон, обезжиренное молоко, чай, несладкий компот. Режим питья должен быть таким же, как и в первые 2 дня после продольной резекции желудка. Суммарный объем жидкости в должен ограничиваться 1000 мл. Данный режим питания необходимо соблюдать в течение всей первой недели после бариатрической операции. Также с третьих суток следует начинать прием растворимых поливитаминов.
Со второй недели после операции можно переходить на кашицеобразную пищу. В рацион могут быть включены практически все продукты: отварные овощи и фрукты, мягкое или перемолотое в блендере мясо, рыбу или птицу, мягкий сыр и другие кисломолочные продукты. Однако общий объем пищи должен ограничиваться 50 мл. Следует избегать употребления продуктов, вызывающих газообразование: свежего хлеба, овощей и фруктов с большим количеством грубой клетчатки, газированных напитков, а также – грубых или жестких мясных продуктов (копченая колбаса, вяленое мясо и т.д.). Прием поливитаминов необходимо продолжать.
С третьей недели возможен обычный режим питания. Пища должна тщательно пережевываться, ее объем следует ограничить 50-70 мл. Употребления грубых и вызывающих газообразование продуктов следует избегать. Прием поливитаминов необходимо продолжать курсами (месяц с месячным перерывом).
После билиопанкреатического шунтирования рекомендации по питанию соответствуют диете для пациентов, перенесших желудочное шунтирование.
РЕКОМЕНДАЦИИ ПО НАБЛЮДЕНИЮ
ПОСЛЕ БАРИАТРИЧЕСКИХ ОПЕРАЦИЙ
Все пациенты после бариатрических операций должны пожизненно находиться под наблюдениемне только выполнившего оперативное вмешательство хирурга, но и других специалистов мультидисциплинарной команды (эндокринолога, диетолога, психотерапевта, кардиолога, пульмонолога и др.),участвующих в процессе лечения.
Подобный подход позволяет своевременно проводить коррекцию диеты для профилактики дефицита определенных макро- и микронутриентов (белков, витаминов, электролитов, микроэлементов), осуществлять необходимые мероприятия по лечению сопутствующей ожирению патологии и предотвращению повторного набора веса после операции.
Всем пациентам, перенесшим хирургическое лечение ожирения, рекомендуется ежедневный прием 60-120 граммов белка, как в ближайшие месяцы после операции (период активной потери избыточной массы тела), так и в поздние сроки (период поддержания нормального веса). Потребность в белке является постоянной величиной и зависит от массы тела пациента.
После рестриктивных операций (установки желудочного бандажа, продольной резекции желудка или гастропликации) суточная потребность в белковой пище обычно ниже, чем послемальабсорбтивных или комбинированных хирургических вмешательств (желудочного или билиопанкреатического шунтирования). Распределение принимаемого белка должно быть равномерно распределено по количеству приемов пищи в течение дня.
Дефицит белка обычно развивается в течение первых 6 месяцев после бариатрической операции, поэтому в течение первого года должен проводиться обязательный контроль его уровня в плазме крови. При необходимости рацион белковой пищи должен быть увеличен.
Реконструкция пищеварительного тракта при операциях с мальабсорбтивнымили комбинированным механизмом действия способствуютразвитию дефицита витаминов и минералов, которые, так же как белковая недостаточность, обычно возникают в течение первого года после хирургического лечения.
Недостаточность рибофлавина (витамина B 12 )возникает чаще после хирургических вмешательств, включающих различные варианты резекции желудка (продольная резекция, желудочное и билиопанкреатическое шунтирование) и проявляется анемией. Дефицит витамина B 1 развивается преимущественно после мальабсорбтивных операций и может быть причиной тяжелых неврологических нарушений.
Профилактическая терапия поливитаминами, препаратами кальция и витамином D показана всем пациентам, перенесшим бариатрическое хирургическое вмешательство.
После мальабсорбтивных или комбинированных операций суточная потребность в кальции составляет 1200–2000 мг, после рестриктивных – доза может быть уменьшена наполовину. Витамин A должен применяться в дозе 5000-10000 МЕ в сутки. Используемые для коррекции витаминно-минеральной недостаточности препараты должны содержать достаточные количества фолиевой кислоты и железа.Прием поливитаминных медикаментов должен быть ежедневным.
Пациенты, страдающие подагрой, в послеоперационном периоде должны проводить профилактику обострения заболевания в течение всего времени интенсивной потери веса (первый год после хирургического лечения, при необходимости – дольше).
У пациентов избыточной массой тела и сахарным диабетом 2 типа необходимо поддержание уровня гликированного гемоглобина HbA 1 c ниже 7%, уровня глюкозы натощак – 6,1 ммоль/л, концентрации глюкозы после еды (постпрандиальной) – не выше 10 ммоль/л. При сохранении после операции показателей углеводного обмена выше указанных целевых значений необходимо проведение гипогликемической терапии.
После хирургического лечения ожирения должен осуществляться регулярный контроль липидного обмена. Сохраняющиеся в течение долгого времени (более 1 года) нарушения требуют коррекции гиполипидемическими препаратами.
Профилактика демпинг-синдрома (патологического состояния, возникающего при быстром поступлении значительного количества углеводов из желудка в тонкую кишку, и проявляющееся болями в животе, тошнотой, диареей, головокружением, сердцебиением) требует включения в рацион большого количества белка, сложных углеводов и богатых растительной клетчаткой продуктов. К важным условиям предотвращения демпинг-синдрома относится ограничение количества единомоментно принимаемой пищи. Те же положения являются обязательными факторами профилактики повторного набора избыточной массы тела после бариатрической операции.
Модификация образа жизни и пищевого поведения после хирургического вмешательства относятся к необходимымсоставляющимчастям процесса лечения ожирения. Включение в распорядок дня физической активности позволяет не только закрепить достигнутый эффект, но создать важный психологический настрой на общий успех лечения.
Несоблюдение пациентами диеты и рекомендаций по изменению образа жизни является наиболее распространеннойпричиной повторного набора массы тела после перенесенной бариатрической операции. В большинстве случаев начало прибавки веса совпадает с расширением диеты, приводящим к увеличению суточной калорийности рациона (в среднем через 1–2 года после хирургического лечения). Предпосылкой рецидива избыточной массы тела после бариатрических операций является отсутствие регулярного контакта пациентов с участвующими в лечении специалистами, в первую очередь – оперировавшим хирургом.
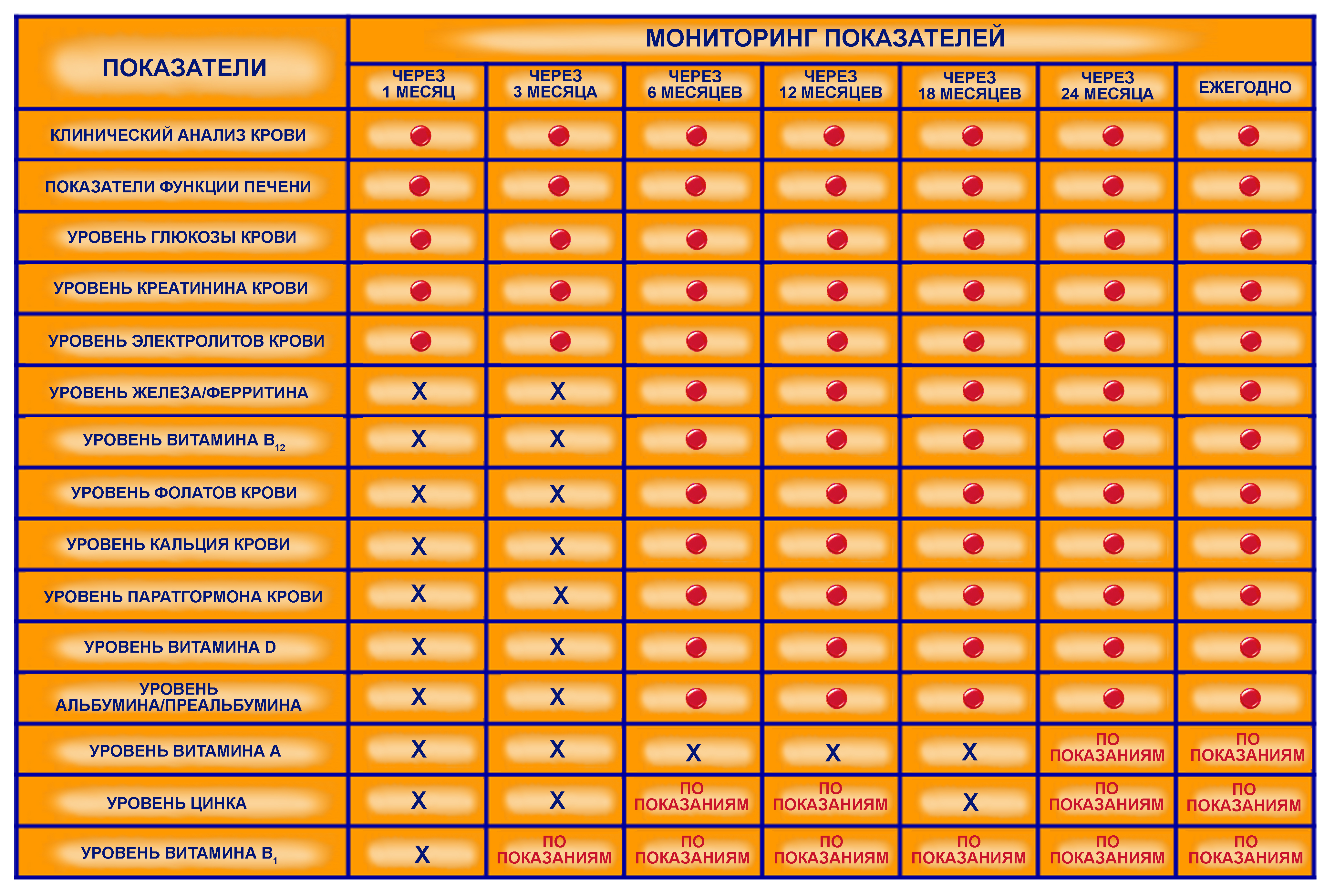
Мониторинг показателей после хирургического лечения ожирения
Представленные рекомендации по образу жизни, пищевому поведению, периодическому обследованию и профилактике побочных эффектов бариатрических операций являются достаточно общими и имеют цель обратить внимание пациентов на исключительную важность продолжительного диспансерного наблюдения. Индивидуальный подбор диеты и необходимой в каждом конкретном случае медикаментозной поддержки после хирургического лечения ожирения является сферой компетенции и задачей занимающихся данной проблемой специалистов.
Лечебное питание в послеоперационном периоде
Важнейшим фактором послеоперационной реабилитации больных, перенесших операции на органах пищеварения, является лечебное питание.
Диетотерапия направлена на удовлетворение пластических и энергетических потребностей организма больного. Правильное питание способствует снижению частоты осложнений и приводит к скорейшему выздоровлению. Важнейшей задачей диетотерапии как в условиях стационарного, так и амбулаторного этапов реабилитации считают преодоление белкового, витаминного, минерального и энергетического дефицитов, которые развиваются у большинства больных в связи с операционной травмой, лихорадкой и недостаточным питанием после операции.
Оперативное вмешательство, независимо от вида хирургического воздействия и сопровождающей его анестезии, вызывает мощные метаболические сдвиги в организме. На организм пациента влияют как специфические факторы хирургической травмы (крово- и плазмопотеря, гипоксия, токсемия, нарушения функций поврежденных органов), так неспецифические факторы, такие как болевые импульсы, возбуждение адренергической и гипофизарно-надпочечниковой систем.
Хирургический стресс характеризуется резким усилением процессов катаболизма, выраженными нарушениями метаболизма, особенно белкового и энергетического. Основными причинами этих нарушений являются катаболическое действие адренокортикотропного гормона и глюкокортикоидов, адреналина и вазопрессина, повышенный протеолиз в тканях, потери белка с отделяемым из операционной раны и увеличение энерготрат с утилизацией собственных белков. При этом не только усиливается катаболизм, но и угнетается синтез белков. Разрушение гликогена в печени и мышцах (легкодоступный, но небольшой по объему источник энергии), триглицеридов в жировой ткани считается частью раннего нейроэндокринного ответа на хирургическую травму. Резервы углеводов в организме ограничены, и поэтому в энергетический обмен активно вовлекаются тканевые белки, в первую очередь белки скелетных мышц.
Длительность и выраженность катаболической фазы стресса при тяжелых и обширных хирургических вмешательствах (резекция и пластика пищевода, желудка, гастрэктомия) препятствуют в ранний послеоперационный период реализации фазы долговременной адаптации.
У больных, перенесших оперативные вмешательства, в ближайшем послеоперационном периоде резко повышен энергетический обмен, в основном за счет неадекватного увеличения фактического основного обмена. При этом нередко энергетический дефицит достигает таких величин, что даже при потреблении обычного пищевого рациона (2500–3000 ккал/сут) больные все равно оказываются в условиях выраженной белково-энергетической недостаточности. При этом происходит переход на полное или частичное эндогенное питание, что приводит к быстрому (иногда катастрофическому) истощению резервов углеводов и жиров, а также значительной потере белков. Эти явления значительно ухудшают течение процессов регенерации, затягивают течение послеоперационного раневого процесса. Возникают предпосылки развития послеоперационных осложнений, в том числе пострезекционной дистрофии, спаечной болезни, эрозивно-язвенных осложнений, метаболических расстройств, вплоть до развития сепсиса.
Осложнения, наблюдаемые после операций на пищеварительном тракте (представленно по: J. C. Melchior, 2003):
Осложнения, связанные с поздним началом энтерального питания, приводящие к гастростазу, вздутиям живота, недостаточностью швов анастомозов.
Инфекционные осложнения, вызванные снижением иммунной и неспецифической защиты, обусловленные отсутствием питания, такие как нагноения послеоперационной раны, застойная пневмония, перитонит и сепсис.
Лечебное питание после операций на пищеводе
Диетотерапия – важная часть всего комплекса послеоперационной реабилитации больных, перенесших операции на пищеводе.
В ранние сроки после проведения оперативного лечения больному проводят восстановительное лечение в хирургическом стационаре, а затем в гастроэнтерологическом отделении, куда больной переходит на долечивание. На амбулаторное лечение больного переводят, как правило, через 1,5-2 месяца после операции.
Диетическое питание в первые месяцы после операции на пищеводе осуществляется по принципам проведения парентерального и энтерального искусственного питания.
Лечебное питание после операций на желудке и двеннадцатиперстной кишке
Больным, перенесшим оперативные вмешательства на желудке, в течение всей жизни рекомендуется соблюдать дробное питание (4–5 раз в день), ограничивать продукты и блюда, наиболее часто вызывающие демпинг-синдром (сладкие напитки, сладкие молочные каши, очень горячие и очень холодные блюда), принимать пищу не спеша, тщательно пережевывая ее.
Лечебное питание при постгастрорезекционных синдромах
Среди неблагоприятных последствий операций на желудке выделяют следующие патологические состояния:
Синдром приводящей петли.
Пептическая язва анастомоза.
Гастрит культи желудка.
Питание при демпинг-синдроме
Демпинг-синдром – это наиболее частое осложнение, возникающее в различные сроки после резекции желудка по поводу язвенной болезни.
Основными признаками этого заболевания являются: чувство жара, сердцебиение, одышка, потливость, слабость, головокружение, сухость во рту, тошнота, рвота, «дурнота», боли в животе, вздутие его, понос, сонливость, усталость, непреодолимое желание лечь, обморочное состояние. Все эти явления появляются чаще всего после еды, особенно после приема сладкой, горячей, молочной пищи. В лежачем положении эти явления ослабевают.
Возникновение демпинг-синдрома связано с быстрым переходом (сбросом) недостаточно переваренной пищи из культи желудка непосредственно в тонкую кишку, минуя двенадцатиперстную кишку, удаленную в процессе операции. Стремительный пассаж химуса по тонкой кишке провоцирует нарушения гуморальной регуляции за счет изменения внутрисекреторной функции поджелудочной железы. В результате возникают патологические проявления демпинг-синдрома.
Выделяют три степени тяжести демпинг-синдрома.
Легкая степень тяжести. Характеризуется тем, что приступы возникают только после обильного приема пищи или пищи, богатой простыми углеводами. Приступ сопровождается легкими вазомоторными и кишечными симптомами, которые быстро проходят в положении больного лежа. Трудоспособность у этих больных сохраняется.
Средняя степень тяжести демпинг-синдрома. Проявляется выраженными вазомоторными нарушениями и кишечными симптомами, возникающими ежедневно. Больной вынужден принимать горизонтальное положение, которое улучшает его самочувствие. Общая работоспособность больного снижена.
Тяжелая форма демпинг-синдрома. Проявляется ярко выраженными приступами почти после каждого приема пищи, иногда с обморочным состоянием, что приковывает больного к постели на 1–2 часа. Трудоспособность больных резко снижается или полностью утрачена.
Ведущим методом лечения демпинг-синдрома является правильно построенный диетический режим.
Общие рекомендации по питанию при демпинг-синдроме
Частое дробное питание небольшими порциями (5-7 раз в день). Принимать пищу следует медленно. Пища должна быть медленно и тщательно пережевана.
Ограничение продуктов и блюд, наиболее часто вызывающих демпинг-синдром: сладостей (сахар, мед, варенье), очень горячих или очень холодных блюд, жидких сладких молочных каш и др.
Прием жидкости производить отдельно от остальных блюд, т.е. чай, молоко, 3-е блюдо в обед и кефир вечером следует употреблять через 20-30 минут после основного приема пищи. Количество жидкости за один прием не должно быть обильным (не более 1 стакан).
Пища и напитки должны быть теплыми.
После еды пациент должен принять лежачее положение на 20–30 мин., особенно после обеда.
Пища должна содержать достаточное количество пектина (овощи и фрукты).
Этапность диетотерапии при демпинг-синдроме
При этом в питании резко ограничивают продукты и блюда, содержащие простые (быстро всасывающиеся) углеводы – сладкие жидкие молочные каши, особенно манную, рисовую, сладкое молоко, сладкий чай. Больным противопоказаны холодные и очень горячие блюда. Рекомендуется раздельный прием жидкой и плотной части пищевого рациона, причем жидкость следует употреблять через 30 мин после приема твердой пищи, а во время обеда сначала надо съедать второе блюдо, а затем первое.
При осложнении демпинг-синдрома панкреатитом или при подозрении на пептическую язву культи желудка, анастомоза или тощей кишки рекомендуется диета № 1 с добавлением в 17 часов белкового блюда. При отсутствии осложнений и при хорошем самочувствии больного диету можно постепенно расширять, соблюдая основные ее принципы, и постепенно переходить на обычный пищевой рацион.
Питание при синдроме приводящей петли
В основе патогенеза синдрома приводящей петли лежит нарушение эвакуации содержимого из приводящей петли вследствие ее перегибов, образования спаек, нарушения моторной функции из-за изменения нормальных анатомических взаимоотношений.
Синдром приводящей петли обычно развивается в течение первого года после операции. Он проявляется сильными болями в эпигастрии и правом подреберье, рвотой желчью после еды. В промежутках между приемами пищи больные испытывают чувство тяжести в верхней части живота в результате заброса кишечного содержимого обратно в желудок, накоплением жидкости и пищи в приводящей петле и в культе желудка.
Тактика восстановительного лечения и диетического питания при синдроме приводящей петли такая же, как и при демпинг-синдроме.
Питание при астеническом синдроме
Астенический синдром является поздним послеоперационным осложнением резекции желудка.
Частота его появления находится в прямой зависимости от уровня резекции желудка. Большое значение в патогенезе этого состояния имеет нарушение секреторной и моторной функций культи резецированного желудка, изменение секреции желчи и панкреатического сока. В патогенезе определенное значение имеет быстрый пассаж по тощей кишке, нарушение всасывания железа и витаминов.
Для больных характерны быстрая утомляемость, общее недомогание, похудание, признаки гиповитаминоза, склонность к гипотонии и обморочным состояниям, нервно-психические нарушения. Общая слабость усиливается чаще всего после еды, особенно богатой углеводами. Наблюдаются различные диспептические явления: пониженный аппетит, отрыжка, срыгивание горькой жидкостью, ощущение тяжести в подложечной области. Характерным симптомом является расстройство кишечной деятельности, выражающееся в появлении (особенно после молочной и жирной пищи) громких кишечных шумов и поноса.
Питание при пептических язвах анастомоза и гастрите культи желудка
В механизмах развития пептических язв анастомоза и гастрита культи желудка первостепенное значение придается агрессивному действию желудочного сока и развитию хеликобактерной инфекции. Кроме того, имеет значение забрасывание дуоденального и кишечного содержимого в желудок, слабая перистальтическая функция культи желудка и быстрое опорожнение ее после еды.
Клиника пептической язвы анастомоза сходна с проявлениями язвенной болезни, но симптомы заболевания обычно более интенсивны, периоды обострения более длительны, чем при язве, по поводу которой была произведена операция. Характерны снижение аппетита, потеря массы тела.
Лечебное питание после операций на кишечнике
Правильная диетотерапия после операций на кишечнике способствует снижению частоты осложнений и более быстрому выздоровлению больного.
Традиционные подходы к лечебному питанию больных, перенесших операции на тонкой и толстой кишке, основанные только на принципах сбалансированного питания не приводят к восстановлению всего объема физиологических функций. Целесообразно подходить к реабилитации больных после резекции кишечника, с позиций теории адекватного питания, сформулированной академиком А. М. Уголевым. Необходимо обеспечивать не только элементное восстановление содержания нутриентов в организме, но и максимально восстановить полостное и мембранное пищеварение, всасывание в кишечнике, а также восстановить нормальный микробиоценез. Только при соблюдении этих условий возможна нормализация работы всего пищеварительного тракта.
Принципы питания больных, перенесших операции на кишечнике
Лечебное питание должно обеспечить щажение кишечника, а также других отделов желудочно-кишечного тракта.
Лечебное питание должно способствовать нормализации обмена веществ и восстановлению организма.
Лечебное питание должно повысить сопротивляемость организма при явлениях воспаления и интоксикации.
Лечебное питание должно способствовать заживлению операционной раны.
При отсутствии осложнений желателен более ранний перевод больных на физиологически полноценное питание с широким продуктовым набором.
Этапность диетотерапии после операций на кишечнике
В непосредственно послеоперационном периоде необходимо наладить парентеральное питание больного. В первую очередь это касается введения энергетических субстратов. Объем и состав парентерального питания определяют индивидуально в зависимости от потребности больного.
Стабилизация состояния больного и контролируемая диарея служат показаниями к переходу на питание с использованием желудочно-кишечного тракта. Обычно это происходит через 3–4 дня после операции. В то же время при обширных резекциях тонкой кишки некоторые специалисты рекомендуют начинать энтеральное питание через 2–4 недели после операции. В большинстве клинических случаев назначают стандартные смеси для энтерального питания, однако при резекциях тонкой кишки целесообразно применение деполимеризированных нутриентов (полуэлементных диет). Комбинированное парентерально-энтеральное питание в комплексной реабилитации больных после оперативных вмешательств на кишечнике позволяет сократить сроки и повысить эффективность восстановительного лечения, значительно снизить частоту осложнений и неблагоприятных исходов послеоперационного процесса.
При положительной динамике состояния больного рекомендован переход на естественное питание. Однако, следует помнить, что необоснованно ранний перевод больных на естественное питание после операций на кишечнике существенно ухудшает течение восстановительного периода, стимулирует развитие синдрома энтеральной недостаточности, нарушает естественные механизмы полостного и мембранного пищеварения.
Через 3–4 недели после выписки больного из стационара требуется постепенный переход на непротертый вариант диеты № 1. Постепенность перехода с одного варианта диеты на другой предполагает каждодневное сокращение количества протертых блюд. Хорошая переносимость вводимых блюд является свидетельством нормализации секреторной и моторно-эвакуаторной функций системы пищеварения и позволяет продолжить расширение диеты.
При плохой переносимости молока больными после операций на кишечнике следует надолго (иногда навсегда) исключить потребление молока. Лактозные перегрузки при наличии ферментатной недостаточности способны усугубить секреторные расстройства кишечника. Таким образом, при развитии послеоперационной лактозной недостаточности в диете больных следует максимально и надолго ограничить цельное молоко. К потреблению молочнокислых продуктов это относится в меньшей степени. Замена молочных продуктов может быть с успехом проведена за счет соевых продуктов. Соевые белки являются очень важным источником дополнительного обеспечения организма высокопластичным белком.
Питание при синдроме короткой кишки
Состояние, которое развивается после резекции тонкой кишки и характеризуется диареей, стеатореей, мальабсорбцией нутриентов, принято называть синдромом короткой (или укороченной) кишки.
При удалении менее 50% тонкой кишки синдроме короткой кишки протекает субклинически, но больший объем резекции приводит к нарастающей диарее, стеаторее, дефициту железа и фолиевой кислоты.
У больных с благоприятным течением послеоперационного периода при достаточно быстром восстановлении функций кишечника следует осуществлять постепенный, но обоснованно быстрый переход на полное естественное питание. Однако, то после осуществления обширных резекций кишечника переход от полного парентерального к естественному питанию должен проходить достаточно длительный этап частичного парентерального питания, растянутый подчас на несколько месяцев. Длительность переходного периода определяется сугубо индивидуально. В ряде случаев при обширных резекциях тонкой кишки пациент должен пожизненно получать полное или частичное парентеральное питание.
Введение новых продуктов в рационы лечебного питания должно строго зависеть от индивидуальной переносимости больных. Белково-энергетический дефицит рассматриваемых диет по отношению к физиологическим потребностям организма должен покрываться парентеральными средствами питания. Последовательность применения стандартных диет приведены выше.
После перехода на полное естественное питание больным с короткой кишкой рекомендуется диета с повышенным содержанием белка, углеводов и умеренным количеством жира. Диета должна быть дополнена триглицеридами со средней длиной углеродной цепи, поливитаминами в жидких формах, витамином В12 (внутримышечно 1 мг каждые 2–4 нед), фолиевой кислоты (внутримышечно по 15 мг в неделю), витамином К (внутримышечно по 10 мг в неделю), препаратами железа (парентерально, а затем и перорально).
Необходим динамический лабораторный контроль уровня оксалатов в моче. При появлении первых признаков гипероксалурии необходимо ограничить прием продуктов, содержащих повышенное количество оксалатов (щавель, шпинат, петрушка, картофель, шоколад).
Через 1-2 года после операции могут наблюдаться различные клинические варианты течения заболевания. В зависимости от состояния пациента и назначается лечебное питание.
Возможны следующие индивидуальные сценарии диетотерапии больных:
Естественное нормальное или близкое к нормальному питание.
Естественное питание с использованием индивидуально подобранных специализированных продуктов, содержащих деполимеризированные (короткоуепочечные) нутриенты (белки, жиры и углеводы).
Естественное питание с частичной парентеральной поддержкой.
Полное парентеральное питание.
Лечебное питание после операций на печени
В непосредственно послеоперационном периоде необходимо наладить парентеральное питание больного. В первую очередь это касается введения энергетических субстратов. Объем и состав парентерального питания определяют индивидуально в зависимости от потребности больного. Рекомендуемая в настоящее время продолжительность полного сбалансированного (по белкам, жирам, углеводам) парентерального питания зависит от объема и сложности проведенной операции на печени и составляет в среднем 3–5 дней.
Переход к естественному питанию должен проходить этап комбинированного (парентерально-энтерального) питания продолжительностью не менее 4–5 дней. Это связано с тем, что в результате операционной травмы печени происходит значительное угнетение функции тонкой кишки, восстановление которой занимает не менее 7–10 дней после операции. Зондовое введение элементных питательных смесей в пищеварительную систему в постепенно возрастающих количествах обеспечит у больных после операций на печени адаптацию желудочно-кишечного тракта к усиливающимся пищевым нагрузкам. Сочетание энтерального питания с парентеральным направлено на предотвращение метаболического голода.
Лечебное питание после операций на желчевыводящих путях
Общие правила питания для больных после операций на желчевыводящих путях
Частое, дробное питание. Прием пищи каждые 3,5–4 ч.
Ограничение продуктов, богатых холестерином.
Равномерное распределение жиров на все приемы пищи и перемешивание их с пищей, что способствует лучшему усвоению жиров, профилактике боли и диспепсических явлений.
После операций на желчных путях ухудшается переносимость очень многих продуктов, что требует минимизации их употребления. Особенно плохо больные переносят овощи, богатых эфирными маслами (редьку, редис, зеленый лук), острые блюда (перец, маринады, майонез, консервы). Также больные, перенесшие операцию на желчных путях, часто плохо воспринимают молоко, мороженое, шоколад, какао.
Лечебное питание больных, перенесших холецистэктомию
Через 24 часа после операции – минеральная вода без газа или отвар шиповника без сахара (маленькими глотками, не более 1 литра в сутки).
Через 36–48 часов – минеральная вода без газа, несладкий кисель из сухофруктов, несладкий некрепкий чай, нежирный кефир в объеме 1–1,5 л в течение суток (по 100–150 мл на один прием через каждые три часа).
В дальнейшем осуществляется переход на непротертый вариант диеты № 5а. Соблюдать эту диету рекомендовано в течение 1,5–2 месяцев после холецистэктомии и других видов хирургического лечения заболеваний билиарной системы.
Однако не все больные хорошо переносят диету № 5а: возникают транзиторные поносы, вздутие живота, метеоризм и появление связанных с этим болей в пилородуоденальной зоне и правом подреберье. Для этих случаев разработана диета № 5щ (щадящая), эта диета также назначается на 1–1,5 месяца после операции на желчных путях. Однако диета № 5щ (щадящая) не показана больным с пониженной массой тела из-за низкой ее энергоемкости, к тому же полное исключение растительного масла на фоне резкого ограничения жиров может способствовать формированию холестатического синдрома.
Несоблюдение принципа химического и механического щажения пищеварительной системы в 1,5–2 месяца восстановительного лечения после холецистэктомии способно привести к формированию хронического течения энтеральной недостаточности как одной из форм постхолецистэктомического синдрома.
Лечебное питание при постхолецистэктомическом синдроме
У 20–40% больных после проведения холецистэктомии развивается постхолецистэктомический синдромом. Данный синдром может быть обусловлен самыми разнообразными заболеваниями: камнями в желчных протоках, спазмом или стриктурой сфинктера Одди, гастритом, дуоденитом, язвенной болезнью, панкреатитом, дисбактериозом кишечника. Необходимо уточнить причину постхолецистэктомического синдрома, после чего назначать медикаментозное и диетическое лечение.
При постхолецистэктомическом синдроме используются следующие диеты:
При возникновении после холецитэктомии застоя желчи, гипомоторной дискинезии используют диету № 5 л/ж (липотропно-жировую).
Лечебное питание после операций на поджелудочной железе
Лечебное питание больных, перенесших операции на поджелудочной железе, независимо от характера заболевания, должно складываться из двух этапов: искусственное питание (парентеральное, зондовое, смешанное) и естественное питание.
На исход оперативного вмешательства положительно влияют длительность искусственного питания больного, адекватный компонентный состав и энергетическая ценность нутриционного обеспечения.
Этапность диетотерапии после операций на поджелудочной железе
Первый этап – полное парентеральное питание. Продолжительность полного парентерального питания больных, перенесших тяжелые хирургические вмешательства на поджелудочной железе, должна быть не менее 10–12 дней при условии полной белково-энергетической обеспеченности рациона нутриционной поддержки. Это позволяет свести до минимума послеоперационные осложнения. При менее тяжелых оперативных вмешательствах переход от парентерального к естественному питанию может состояться не ранее 5–7-го дня.
Второй этап – частичное парентеральное питание. Применяется в период перехода к естественному питанию. Сочетание постепенно нарастающего объема естественного питания с постепенно редуцирующимся парентеральным питанием – основное требование к лечебному питанию в условиях послеоперационной реабилитации. Это позволяет сохранить на должном физиологическом уровне белково-энергетическое обеспечение организма в данный период реабилитации и одновременно осуществлять плавно возрастающую пищевую нагрузку за счет механически, химически и термически щадящей гипокалорийной диеты.
Третий этап – естественное питание. Необходимо максимально медленно увеличивать пищевую нагрузку больным после операций на поджелудочной железе. Решение вопросов о расширении пищевого рациона, перехода с одной диеты на другую, требует тщательной оценки показателей состояния организма и особенностей течения заболевания.
Вначале больным после операций на поджелудочной железе назначается диета № 0а на срок 5–7 дней, а не на 2–3 дня, как при операциях на других органах.
На смену диеты № 0а назначают диету № 1а на срок 5–7 дней, также восполняя белково-энергетический дефицит средствами парентерального питания.
В дальнейшем рекомендуется переход на диету № 1б на срок 5–7 дней.
Автор статьи:
Евсеев Максим Александрович
научный руководитель по хирургии, д.м.н., профессор