Перекись водорода : инструкция по применению
Описание
Бесцветная прозрачная жидкость.
Состав
Флакон 40 мл содержит:
действующее вещество: перекись водорода – 1,2 г;
вспомогательные вещества: натрия бензоат, вода очищенная.
Флакон 100 мл содержит:
действующее вещество: перекись водорода – 3 г;
вспомогательные вещества: натрия бензоат, вода очищенная.
Флакон 200 мл содержит:
действующее вещество: перекись водорода – 6 г;
вспомогательные вещества: натрия бензоат, вода очищенная.
Флакон 400 мл содержит:
действующее вещество: перекись водорода – 12 г;
вспомогательные вещества: натрия бензоат, вода очищенная.
Фармакотерапевтическая группа
Прочие антисептические и дезинфицирующие средства.
Фармакологическое действие
Антисептическое средство из группы оксидантов. При контакте перекиси водорода с поврежденной кожей или слизистыми оболочками высвобождается активный кислород, который обладает противомикробным, дезодорирующим, депигментирующим свойством, при этом происходит механическое очищение и инактивация органических веществ (протеины, кровь, гной). Антисептическое действие не является стерилизующим, при его применении происходит лишь временное уменьшение количества микроорганизмов. Обильное пенообразование способствует тромбообразованию и остановке кровотечений из мелких сосудов.
Показания к применению
Дезинфектант для обработки небольших порезов, ран (в том числе гнойных), изъязвлений кожи, ожогов.
Для остановки незначительных кровотечений (поверхностных, носовых).
Для полоскания полости рта и горла (при стоматите, ангине).
При гинекологических заболеваниях с целью дезинфекции.
Способ применения и дозы
Для наружного применения используют раствор 30 мг/мл; для полоскания полости рта и горла, нанесения на слизистые оболочки – раствор 2,5 мг/мл (раствор 30 мг/мл разводят водой в соотношении 1:11). Неразбавленный раствор не применяют для обработки слизистых оболочек. Поврежденные участки кожи или слизистой оболочки обрабатывают ватным или марлевым тампоном, смоченным раствором лекарственного средства. Тампоны следует держать пинцетом. Возможно струйное орошение раневой поверхности.
Побочное действие
При обработке раны возможно возникновение чувства жжения.
При длительном применении для полосканий возможна гипертрофия сосочков языка, потеря чувствительности.
Возможно проявление местных аллергических реакций при индивидуальной непереносимости лекарственного средства.
В случае возникновения побочных реакций, в т.ч. не указанных в данной инструкции, необходимо обратиться к врачу.
Противопоказания
Повышенная чувствительность к компонентам лекарственного средства.
Не используется в закрытых полостях тела и хирургических ранах из-за опасности газовой эмболии, как следствия поступления свободного кислорода в циркуляцию.
Не используется для дезинфекции хирургических инструментов (частей эндоскопов) и клизм.
Передозировка
Случайное попадание внутрь может стать причиной болезненности в глотке, желудочных сокращений и рвоты. Внезапное поступление свободного кислорода в желудочно-кишечный тракт может вызвать острое раздувание желудка и внутреннее кровотечение. Разрешается пить воду. Поступление больших объемов перекиси может привести к газовой эмболии, являющейся следствием высвобождения кислорода в желудок.
Меры предосторожности
Только для наружного применения. Не рекомендуется использовать лекарственное средство под окклюзионные повязки. Следует избегать попадания в глаза. Не применять для орошения закрытых полостей и проникающих ран во избежание высвобождения свободного кислорода в циркуляцию и возникновения газовой эмболии.
Не стабилен в щелочной среде, в присутствии щелочей металлов, сложных радикалов некоторых оксидантов, а также на свету и в тепле. Осветляет ткань.
Обработка раны раствором перекиси водорода не гарантирует защиту от заражения столбняком и др. раневой инфекцией.
Применение в педиатрической практике.
Для полоскания полости рта и горла применяется у детей с 12 лет. Применение у детей младшего возраста допускается только по показаниям врача.
Применение в гериатрической практике.
Нет достоверных данных.
Применение у лиц с нарушением функции печени и почек.
Нет достоверных данных.
Применение во время беременности и в период лактации
Нет достоверных данных. Перед применением лекарственного средства во время беременности и в период лактации необходимо проконсультироваться с врачом.
Водорода перекись-DF (раствор 3%)
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Раствор для наружного применения 3% 25 мл, 30 мл, 40 мл, 50 мл, 100 мл и 200 мл
Состав
100 мл препарата содержат
вспомогательные вещества: натрия бензоат, вода очищенная
Описание
Бесцветная прозрачная жидкость без запаха или со слабым своеобразным запахом, со слабокислой реакцией
Фармакотерапевтическая группа
Антисептики и дезинфицирующие препараты прочие
Фармакологические свойства
Фармакокинетика
Водорода перекись быстро разлагается под действием света, при нагревании, при контакте со щелочами, окисляющими и восстанавливающими веществами, выделяя кислород.
Фармакодинамика
Антисептическое средство из группы оксидантов. Обладает дезинфицирующим, дезодорирующим, а также гемостатическим эффектом. При контакте перекиси водорода с поврежденной кожей и слизистыми оболочками, фермент содержащийся в крови – пероксидаза, разлагает перекись водорода с образованием воды и активного кислорода. При этом образуется пена, с помощью которой происходит механическое очищение и инактивация органических веществ (протеины, кровь, гной).
Антисептическое действие препарата не является стерилизующим, при его применении происходит лишь временное уменьшение количества микроорганизмов.
Показания к применению
Средство для промываний и полосканий при:
— небольших поверхностных ранах
— мелких капиллярных кровотечениях из поверхностных ран
Способ применения и дозы
У взрослых и детей любого возраста применяют в качестве дезинфицирующего и дезодорирующего средства для промываний и полосканий в виде 0,2-0,3% раствора (1-2 столовая ложка на 1 стакан воды) при стоматите, ангине, гинекологических заболеваниях, а также для обработки кожных покровов, ран и язв тампоном, смоченным 1,5-3% раствором. Продолжительность лечения зависит от достигнутого эффекта.
Побочные действия
— возможно: ощущение жжения в момент обработки раны
— в отдельных случаях: аллергические реакции
Противопоказания
— повышенная чувствительность к компонентам препарата
Лекарственные взаимодействия
Препарат нестабилен в щелочной среде, в присутствии солей металлов, сложных радикалов некоторых оксидантов.
Особые указания
Не применяют для орошения полостей.
Препарат нестабилен на свету и в тепле.
Беременность и период лактации
Противопоказаний для применения препарата в период беременности и кормления грудью нет.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
Препарат не влияет на способность управлять транспортным средством или потенциально опасными механизмами.
Передозировка
Форма выпуска и упаковка
По 25 мл, 30 мл, 40 мл, 50 мл, 100 мл в полиэтиленовые флаконы-капельницы и по 200 мл в полиэтиленовые флаконы с завинчивающейся крышкой из полимера. Флаконы вместе с инструкциями по медицинскому применению на государственном и русском языках помещают в групповую тару.
Условия хранения
Хранить в защищенном от света месте, при температуре не выше 25 °С.
Хранить в недоступном для детей месте!
Срок хранения
Не применять по истечении срока годности.
Условия отпуска
Производитель
ТОО «DOSFARM», Казахстан, г. Алматы, ул. Чаплыгина, 3, тел.: (727) 253-03-88
Владелец регистрационного удостоверения
ТОО «DOSFARM», 050034, Казахстан, г. Алматы, ул. Чаплыгина, 3
Адрес организации, принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции
Гастрит
Гастрит — это воспаление внутренних стенок желудка. Он может быть острым и хроническим. Основные симптомы гастрита — это потеря аппетита, тошнота, рвота, головная боль и головокружение. Наблюдаются боль и неприятные ощущения в области желудка. Другие симптомы: обложенный язык, несвежее дыхание, неприятный привкус во рту, усиленное слюноотделение, скудное мочевыделение, чувство общего беспокойства и нервная подавленность. В более тяжелых случаях пациент жалуется на боли в сердце, особенно после еды. В большинстве хронических случаев пациент жалуется на боли в области сердца и ощущение переполненности живота, особенно после еды. Зачастую бывают запоры, но иногда может быть диарея, вследствие кишечного катара. В других случаях причиной может стать переживание, волнение, горе, длительное напряжение, употребление некоторых лекарств, сильнодействующих кислот и едких веществ.
Полезно принимать по 100 мг натурального (или синтетического) витамина C 3 раза в день.
Лечение перекисью полезно сочетать с другими средствами народной медицины. Важно, чтобы пациент обсудил свои симптомы с врачом и принимал нижеперечисленные средства после консультации с ним.
• Кокосовое молоко — отличное средство при гастрите. Этот продукт дает желудку необходимый отдых и обеспечивает витаминами. Работа желудка нормализуется, если в течение 24 часов не употреблять ничего, кроме кокосового молока.
• Жидкая рисовая каша — тоже эффективное средство при остром гастрите. Рекомендуется съедать одну чашку каши дважды в день. В хронических случаях, когда выделение желудочного сока крайне скудно, такая пища требует тщательного пережевывания, но она очень полезна тем, что стимулирует выделение сока.
• Сок сырого картофеля облегчает страдания больного. Рекомендуемая доза — полчашки сока, 2–3 раза в день за полчаса до еды.
• Ноготки. Настой этого растения необходимо принимать дважды в день по 1 ст. л.
• Смешать 250 г меда и 10 г цетрарии исландской, залить 2 л воды, оставить до утра. Утром варить, пока не упарится наполовину. Принять утром натощак 2 ст. л., затем в течение дня по 1 ст. л. каждый час.
• На 1 л оливкового масла взять 20 г травы зверобоя и 10 плодов инжира (измельчить), настаивать 40 дней. Способ употребления при лечении гастрита: утром выпить белок из одного яйца, а через полчаса принять 1 ст. л. этого лекарства.
• Взять 15 г плодов можжевельника и по 3 г листьев и корней крапивы, залить 2 л воды, добавить 250 г меда, оставить до утра; утром варить 2,5 часа, процедить. Принимать теплым: утром натощак 2 ст. л., днем 1 ст. л. и 2 ст. л. после ужина.
Пациент должен поститься 2–3 дня, в зависимости от самочувствия. В течение всего этого периода можно пить только теплую воду с перекисью водорода (5 капель 3 %-ной перекиси водорода на 100 мл воды), что дает отдых желудку и устраняет токсичные вещества, раздражающие желудок. После того как острые симптомы исчезнут, пациент следующие 3 дня должен питаться фруктами, такими как яблоки, груши, виноград, грейпфруты, апельсины, ананасы, персики и дыни. Затем нужно постепенно перейти к сбалансированному питанию, состоящему из семян, орехов, зерен, овощей и фруктов.
Пациент должен воздерживаться от курения, употребления алкоголя, специй и пряностей, мяса, красного перца, кислых продуктов, рассолов, крепкого чая и кофе. Он должен избегать сладостей, кондитерских изделий, газированной воды. Можно употреблять творог и сыр. Не нужно смешивать в одном приеме пищи большого количества разных продуктов. Ужинать нужно не позже чем за 2 часа до сна. Рекомендуется выпивать 8–10 стаканов воды в день (5 капель 3 %-ной перекиси водорода на 200 мл воды). Но не нужно пить во время еды, так как это разбавляет желудочный сок, и процесс переваривания растягивается. И прежде всего — не спешите во время еды. Пища должна приниматься в спокойной и располагающей обстановке.
С самого начала лечения ежедневно нужно делать клизму теплой водой (4 ч. л. 3 %-ной перекиси водорода на 1 л воды). Это освобождает кишечник. Каждый день необходимо делать сухие растирания губкой. Дважды в день натощак или через два часа после еды к животу рекомендуется прикладывать горячий компресс с перекисью водорода или грелку. Пациент не должен выполнять слишком тяжелую физическую или умственную работу. Однако ему нужно выполнять дыхательные и несложные физические упражнения, такие как ходьба, можно заниматься плаванием. Он должен избегать волнений и нервных напряжений.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
Читайте также
Гастрит
Гастрит Гастрит – это воспаление слизистой оболочки желудка и двенадцатиперстной кишки, вызванное погрешностью в питании, применением антибиотиков и других сильнодействующих лекарств. Причинами гастрита могут быть химические и механические повреждения слизистой
Гастрит
Гастрит Наиболее частым заболеванием желудочно-кишечного тракта является гастрит – воспалительное заболевание слизистой оболочки желудка. Причинами его появления могут быть как внешние факторы – длительное нарушение питания, переедание, однообразное питание,
Гастрит
Гастрит Воспаление слизистой оболочки желудка приводит к гастриту. Острый гастрит обычно возникает из-за употребления недоброкачественной пищи, а также при раздражении слизистой оболочки желудка обильной, грубой, острой, слишком горячей или слишком холодной пищей.
ГАСТРИТ
ГАСТРИТ Первые медицинские трактаты о хроническом гастрите были написаны еще в древности Гиппократом. Долгое время эти исследования оставались ведущими в области медицины, усовершенствовали их лишь в наше время – в последние 100-120 лет.
Гастрит
Гастрит При обострении или приступах гастрита необходимо придерживаться строгой диеты, поэтому лечение лимоном и его производными вы можете проводить исключительно в период ремиссии.Первое средство для поддерживающего лечения — это настой календулы с лимонным соком
Гастрит
Гастрит Осенью, как и весной, обостряются болезни желудочно-кишечного тракта: гастриты, язвы желудка и двенадцатиперстной кишки, колиты.Гастрит – термин, обозначающий не одно, а целую группу гастроэнтерологических заболеваний, связанных с воспалением внутренней
Гастрит
Гастрит Гастрит – это воспаление желудка, причем чаще всего его слизистой оболочки. Хотя в отдельных случаях гастрит может затрагивать всю стенку желудка, в том числе ее мышечный слой. Воспаление желудка может быть вызвано самыми разными причинами. Но основная из них –
Гастрит
Гастрит Гастрит – это воспаление слизистой оболочки желудка. При этом морфологические изменения слизистой оболочки неспецифичны, обычно воспалительный процесс во время гастрита носит очаговый или диффузный характер. Гастрит в хронической форме является
Гастрит
Гастрит Настойка незрелых плодов грецкого ореха100 г незрелых плодов грецкого ореха, 1 л 70%-ного спирта. Приготовление: Сырье измельчить, переложить в сосуд из темного стекла, залить спиртом, герметично укупорить и держать 2 недели на солнце, ежедневно взбалтывая, а затем
Гастрит
Гастрит Гастритом страдает каждый второй житель планеты. Это одно из самых распространенных заболеваний желудочно-кишечного тракта.Гастрит — это воспаление слизистой оболочки стенки желудка, при котором нарушается процесс переваривания пищи. Несмотря на то что
Гастрит
Гастрит Гастрит — это воспаление внутренних стенок желудка. Он может быть острым и хроническим. Основные симптомы гастрита — это потеря аппетита, тошнота, рвота, головная боль и головокружение. Наблюдаются боль и неприятные ощущения в области желудка. Другие симптомы:
Гастрит
Гастрит Рецепт 1Развести в стакане теплой воды 1 ч. ложку соды и щепотку соли. Пить натощак 4–5 раз в день.Рецепт 2Взять 1 стакан свежевыжатого картофельного сока, слегка подогреть, растворить в нем 1 ст. ложку соды. Выпить этот стакан в течение одного дня по 1 ст. ложке в
Гастрит
Гастрит Хронические гастриты — полиэтиологическое, весьма распространенное заболевание, при котором поражается слизистая оболочка желудка. В острой фазе и при обострениях выражены боли, тошнота, рвота.После стихания этих явлений можно назначать лечебную гимнастику,
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
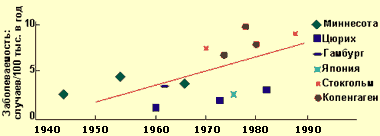 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва



