Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Лучшие рецепты для очищения печени овсом
Имеются противопоказания необходимо проконсультироваться со специалистом (врачом).
Даже их высокая стоимость не гарантирует того, что вы сможете поправить своё здоровье. Возникает резонный вопрос: «Как быть?» Есть ли эффективное и, самое главное, доступное средство для очищения организма? Безусловно, есть. Предлагаемый материал расскажет вам о том, как очистить организм от токсинов с помощью овса.
Чем полезен овёс
Овёс знаком многим сторонникам правильного питания и здорового образа жизни. Часто здоровое питание ассоциируется с овсяной кашей по утрам. Такая любовь к этой злаковой культуре неслучайна: овёс по праву можно назвать кладовой витаминов.
В зёрнах овса содержится йод и цинк, магний и кальций а также в огромном количестве — витамины группы В. За счёт высокой энергетической ценности (352 ккал на 100 грамм) продукты с содержанием овса могут стать отличным вариантом завтрака, так как обеспечивают организму заряд бодрости на день.
В составе овса присутствует кремний, который сохраняет крепкими кости и повышает иммунитет. Калий укрепляет сосуды, балансирует pH крови, оказывает положительное влияние на работу сердечной мышцы.
Клетчатка, входящая в состав овса, оказывает успокаивающее воздействие на кишечник. Благодаря той же клетчатке нормализуется давление, снижается уровень холестерина в крови.
Широко используется овёс и в народной медицине: наши предки в подушку клали шелуху от овса, такие подушки помогали бороться с бессонницей. Тем, кто страдал от болей в желудке, знахари предлагали овсяный кисель.
Овёс способствует поддержанию нормального уровня инсулина, что служит профилактикой сахарного диабета и сердечно-сосудистых заболеваний.
Польза отвара овса для печени и организма в целом
Как уже отмечалось ранее, наши далёкие предки использовали отвар из овса для лечения заболеваний желудочно-кишечного тракта. Для нас этот опыт особенно важен, так как неправильное питание, в частности злоупотребление жирной пищей, вызывает различные патологии печени. А ведь печень имеет для организма ключевую роль, нарушение в её работе чревато не только физической болью, но и сбоями в пищеварительном процессе, нарушением обмена веществ. Неудовлетворительное состояние печени может отражаться на внешнем виде человека: появляются круги под глазами, на коже возникает сыпь и угри. Кроме того, больная печень не в состоянии выполнять свою главную задачу — фильтрацию, что приводит к попаданию токсинов во все органы.
Приём отвара овса способен помочь в борьбе с болезнями печени и ускорить регенерацию и заживление её клеток. Регулярное употребление овса очищает поджелудочную железу и печень от токсинов, способствует выведению холестерина из организма. Отвар овса создаёт естественную защиту для кишечника и печени, предупреждает всасывание токсинов в кровь.
Особенно полезным такой отвар будет пожилым людям, а также в восстановительный период после болезни или операции. Овёс улучшает работу ЖКТ, иммунной системы и почек. Для восстановления работы организма и скорейшего возвращения к полноценной деятельности его рекомендуют пить и тем, кто прошёл курс химиотерапии.
Настои из овса помогут вам справиться со стрессом и победить бессонницу. Алкалоиды, входящие в состав овса, действуют на организм человека расслабляюще, выступают отличным помощником при умственном и физическом переутомлении.
Будет он полезен и тем, кто решил бороться с такой пагубной зависимостью, как курение. Овёс выводит из организма никотин, улучшает настроение и общее самочувствие, что особенно важно во время отказа от табака.
Противопоказания и меры предосторожности
Перед тем, как поговорить о том, как заваривать овёс для очищения печени, необходимо рассказать о мерах предосторожности, тесно связанных с процессом очищения организма от шлаков и токсинов.
В первую очередь важно помнить, что нельзя очистить организм, если вы не измените свой образ жизни. Безусловно, никто не запретит вам пить настой овса и при этом есть сладости, но положительного эффекта такая «детоксикация» не принесёт.
Итак, первым этапом для того, чтобы очистка организма от токсинов не принесла вреда, должен стать отказ от вредных привычек. Откажитесь от алкоголя и курения, исключите из рациона острые соусы и приправы, также из вашей пищи должны уйти копчёные блюда и любимые многими соленья. Ограничьте количество мяса и рыбы или совсем откажитесь от них.
Перед началом приёма отваров из овса проконсультируйтесь с лечащим врачом, особенно если у вас есть заболевания жёлчного пузыря и почек. Вам стоит отказаться от овса, если у вас был удалён жёлчный пузырь или имеется желчекаменная болезнь. Также метод очистки организма при помощи отвара овса не подойдёт вам, если есть непереносимость глютена. Не стоит исключать того, что у организма может возникнуть аллергическая реакция на овёс, поэтому нужно проконсультироваться у специалиста перед началом приёма.
Несмотря на то, что овёс является крайне полезным, употреблять его нужно умеренно, не превышая дозировку, указанную в рецептах. Переизбыток овса нарушает всасывание витаминов группы D и кальция.
Как заваривать овёс
Вы узнали о пользе овса и его положительном влиянии на здоровье, были рассмотрены противопоказания, которые могут стать ограничением для проведения детоксикации, и теперь готовы к тому, чтобы узнать, как приготовить отвар из овса. Для его приготовления нам необходимо не так много:
Овёс необходимо залить водой и дать настояться в течение суток. Затем полученный настой нужно довести до кипения и подержать на слабом огне 5 минут. После этого отвар выдерживают ещё одни сутки, процеживают и используют по прямому назначению.
Существует чуть более короткий вариант приготовления отвара. Количество ингредиентов то же. Зёрна промываем в проточной воде, добавляем в доведённую до кипения воду. Варим на медленном огне в течение двух минут, а затем оставляем отвар настояться 30 минут.
Путешествие, командировка или поездка за границу, где нет возможности делать отвар овса для очищения печени по классическим рецептам, — это не повод прерывать детоксикацию организма. Вам подойдёт «походный» вариант отвара:
Овёс залить 0,5 л кипятка и дать настояться в течение 3 часов. Полученный отвар пропустить через фильтр и употреблять в соответствии с рецептом. При желании отвар можно немного подсластить.
Существует ещё один рецепт отвара, в котором нам пригодится термос. Овёс и воду необходимо смешать в пропорции 1/5. Залитые зёрна варят в течение 30 минут, а затем переливают в термос и дают настояться в течение 12 часов. Далее отвар фильтруют и добавляют при необходимости кипячёную воду до начального объёма.
Кислотно-щелочной баланс организма влияет на состояние здоровья. Существует версия, что смещение Ph в кислотную сторону приводит к развитию различных заболеваний. Также есть мнение, что кислотная среда организма наиболее благоприятна для размножения патогенных бактерий, вирусов, грибков, паразитов и так далее. И напротив, в щелочной среде они погибают. Считается, что нормальный уровень кислотно-щелочного баланса находится на отметке 7,3—7,4. И чтобы его поддерживать, необходимо исключить из рациона пищу, которая в процессе переваривания и усвоения закисляет организм. Эмпирическим путём было выяснено, какие продукты ведут к закислению, а какие — к его ощелачиванию. Для улучшения здоровья рекомендуется максимально исключить закисляющую пищу и ввести в рацион продукты, обладающие ощелачивающим действием.
Существует рецепт отвара для тех, у кого «нет времени». Стакан овса необходимо измельчить в блендере и залить 3 стаканами кипятка, можно добавить 1 ложку мёда и корицу по вкусу. Дайте отвару охладиться и уберите в холодильник на 12 часов. Утром у вас будет готов вкусный и, самое главное, полезный отвар из овса.
Есть ещё один вариант приготовления. Два стакана овса заварить в одном литре воды. После того как отвар закипит, его необходимо ещё 20 минут варить на минимальном огне, не снимая крышку. Затем отвар нужно укутать и дать ему остыть. После пропустите через фильтр и употребляйте в соответствии с рекомендациями.
Как пить отвар овса
Перед детоксикацией не забывайте про методы подготовки к очищению. Постарайтесь настроиться на детокс не только физически — через диету и отказ от вредных привычек, — но и психологически. Подавленное состояние психики, депрессия не помогут очистить организм от шлаков, а лишь обострят имеющиеся заболевания. Лучшим временем для начала курса приёма отвара является весна или осень. В первые дни может ощущаться лёгкая тошнота или тяжесть в желудке — это свидетельство того, что токсины и шлаки начинают выходить из организма. Некоторые врачи рекомендуют для профилактики болевых ощущений принимать соответствующие препараты-спазмолитики. Делать это или нет — решать вам после консультации с лечащим врачом. Несколько советов по приёму настоев из овса.
Если ваше самочувствие ухудшилось, появилось головокружение, слабость или боли, то немедленно прекратите процедуру и обратитесь к врачу.
Рецепты
На первый взгляд может показаться, что очищение печени овсом — крайне скучное и невкусное занятие. Чтобы убедить вас в обратном, предлагаем рецепты не просто вкусных, но и полезных блюд.
Овсяный кисель с ягодами
Овёс заливаем кипятком и оставляем на 8 часов, затем процеживаем его через сито, добавляем ягоды и 200 мл холодной воды. Ставим на слабый огонь и доводим до кипения, продолжаем варить ещё 5–6 минут, периодически помешивая. Даём киселю загустеть и пьём в своё удовольствие. Такой кисель будет особенно полезен тем, у кого есть нарушения желчеотделения.
Тем, кто страдает от жирового гепатоза печени, придётся отказаться от сладкого киселя с ягодами. В этом случае очищение печени проводится овсом в шелухе, так как овёс под воздействием термической обработки теряет некоторые свойства. Рецепт для лечения гепатоза:
Зёрна заливаем водой и ставим на медленный огонь. Варим в течение 20 минут, затем снимаем с огня и настаиваем в тепле пару часов. Отвар равными частями нужно выпить за день, на следующий день необходимо приготовить новый настой. Добавлять сахар или соль, равно как и другие добавки, нельзя.
Рецепт овсяного киселя с добавлением молочной сыворотки
Смешиваем хлопья и молочную сыворотку, оставляем в тёплом месте на сутки, несколько раз перемешиваем. Затем процеживаем и добавляем соль и сахар, варим до загустения. Остужаем напиток и выносим на холод, принимаем три раза в день до еды.
А вы знали, что древнегреческий врач Гиппократ советовал каждому человеку ежедневно пить чай, но чай не простой, а из овса?
Отвар овса, согласно Гиппократу, не только очищает ваш организм, но и продлевает жизнь. И этот рецепт сохранился до наших дней. Французский учёный Жан де Сен-Катери, ежедневно употребляя такой отвар, прожил более 100 лет; этот же рецепт использует любитель йоги и известный друг животных Николай Дроздов.
Для чая по Гиппократу нам понадобится:
Овёс заливают водой и доводят до кипения, варят на небольшом огне на протяжении часа, далее процеживают и принимают внутрь. Принимать чай Гиппократа нужно три раза в день по 2 столовые ложки: утром натощак, за 2 часа до обеда и последнюю порцию через три часа после обеда. Такой схемы придерживался Катери, считая, что утром у человека активна толстая кишка, во второй половине дня — сердце и тонкая кишка, а в вечерние часы активен перикард. Схема, предложенная французским учёным, помогает при следующих заболеваниях:
Также овёс может стать прекрасной альтернативой коровьему молоку и прийти на помощь тем, кто отказывается от животных продуктов по медицинским или этическим соображениям. Домашнее молоко из овса даст возможность не покупать продукты сомнительного качества.
Заливаем хлопья водой и настаиваем 10 часов. Если в помещении жарко, убираем молоко в холодильник. После того как молоко настоится, переливаем его в блендер и взбиваем. По вкусу можно добавить щепотку соли.
Поможет овёс и тем, кто хочет взбодриться, но привычная чашка кофе его не спасает. Для натурального «энергетика» нам необходимо всего 2 столовые ложки зёрен овса. Их необходимо залить водой и дать настояться в течение 12 часов. Затем смесь нужно потомить на медленном огне полтора часа, слить воду, а зёрна измельчить блендером. Соединяем массу с отваром и провариваем на маленьком огне до того момента, пока отвар не загустеет. Ваш эликсир бодрости готов! Его можно давать детям и тем, кто ослаблен после болезни. Такой коктейль может стать альтернативой приёму пищи, так как содержит 100 % от дневной нормы белка, а также витамины и микроэлементы.
Как вы уже догадались, овёс является надёжным помощником для организма, он не просто помогает органам, но и защищает их. Однако этим польза овса не ограничивается: коктейль из овса может помочь и тем, кто решил избавиться от лишних килограммов, сохранив при этом своё здоровье.
Для начала на воде сварим овсяную кашу. Пока каша будет остывать, очистим от кожицы яблоко и вырежем сердцевину. Порежем яблоко и положим его в блендер, добавляя мёд и корицу. Взбиваем всё до однородной массы, добавляем кашу и ещё раз всё смешиваем в блендере. Такой коктейль заменяет худеющему завтрак, заряжает энергией на весь день. Кроме того, коктейль прекрасно усваивается организмом, наполняя его витаминами и минералами.
Помните о том, что перед использованием предложенных рецептов необходимо проконсультироваться с врачом.
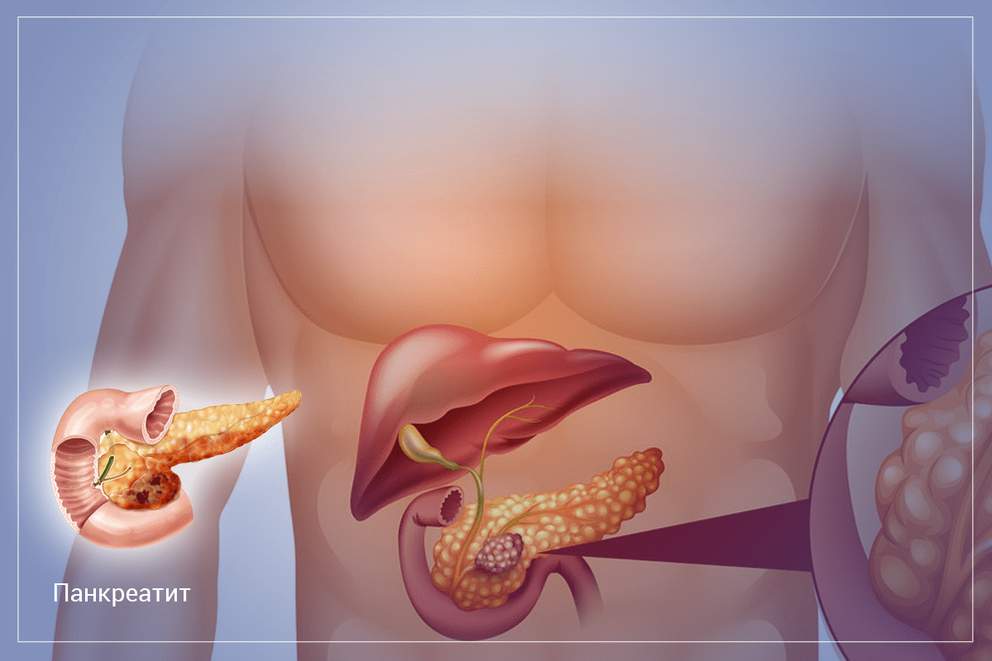
Как восстановить пищеварение при заболеваниях поджелудочной железы
Поджелудочная железа является незаменимым звеном пищеварительной системы. Этот орган выполняет две главные функции. Первая функция заключается в выработке ферментов, которые расщепляют белки, жиры и углеводы, поступающие в организм с пищей. Вторая функция заключается в выработке гормона инсулина, который помогает усваиваться глюкозе. Под влиянием внешних или внутренних негативных факторов, одним из которых является нерациональное питание, развиваются хронические и острые патологии поджелудочной железы.
По статистике, у каждого третьего человека среднего возраста диагностируется хронический вялотекущий панкреатит (воспаление поджелудочной железы). Это заболевание может протекать не только в хронической, но и в острой форме. Острое течение панкреатита сопровождается отмиранием клеток органа (панкреонекрозом). Острый панкреатит несет прямую угрозу не только здоровью, но и жизни человека.
Симптомы заболеваний поджелудочной железы
Кроме острой и хронической формы панкреатита, существует рак поджелудочной железы, который относится к одному из самых агрессивных видов онкологии. Каждое заболевание имеет характерные симптомы, появление которых должно стать прямым сигналом для прохождения комплексного обследования и консультации гастроэнтеролога, эндокринолога и онколога. При остром течении панкреатита, человек сталкивается с набором таких клинических симптомов:
Приступ острого панкреатита потенциально опасен для жизни человека, поэтому при появлении характерных симптомов, необходимо вызвать бригаду скорой помощи. Для хронической формы воспалительного поражения поджелудочной железы, характерен набор таких клинических признаков:
Опасность хронического панкреатита заключается не только в том, что этот процесс нарушает весь акт пищеварения, но и в том, что хронический воспалительный процесс в любой момент может перерасти в острый. Онкология поджелудочной железы сопровождается набором общих и видоспецифичных симптомов. К тревожным признакам, указывающим на развитие рака поджелудочной железы, можно отнести:
Описанная клиническая картина может быть дополнена общей слабостью, недомоганием, а при выполнении ультразвукового исследования органов брюшной полости наблюдается увеличение размеров печени и желчного пузыря.
Симптомы панкреатита и острой формы гастрита могут быть схожи. В отличие от панкреатита, при остром гастрите рвота приносит облегчение, а боль в животе локализуется в одной области, и не является опоясывающей. Если говорить о том, как отличить гастрит от панкреатита при отсутствии специфических симптомов, то в данном вопросе поможет только комплексное обследование и консультация гастроэнтеролога.
Причины развития заболеваний поджелудочной железы
К предрасполагающим факторам, которые потенциально негативно влияют на здоровье поджелудочной железы и могут провоцировать развитие заболеваний, можно отнести:
Риск развития онкологии поджелудочной железы возрастает у пациентов, имеющих хронический панкреатит с частыми эпизодами рецидивов.
Образ жизни при хроническом панкреатите
Комплексная терапия хронического воспаления поджелудочной железы включает коррекцию образа жизни и пищевых привычек. Пациентам с диагностированным хроническим панкреатитом назначается диета (стол № 5 по Певзнеру). В период обострения заболевания соблюдается пищевой покой в течение нескольких дней, после чего в рацион постепенно вводятся отдельные продукты.
При наличии проблем с поджелудочной железой категорически запрещено употреблять алкоголь, даже в минимальных дозировках. Запрет распространяется и на табакокурение, так как никотин вызывает спазм кровеносных сосудов, что может спровоцировать острый приступ панкреатита. Диета при панкреатите накладывает ограничения на употребление продуктов с высоким содержанием жиров и углеводов. Это касается мясных и рыбных компонентов, молочной и кисломолочной продукции. Под запрет попадают острые и жареные блюда, а также продукты, приготовленные во фритюре. В период обострения воспалительного процесса показана госпитализация. Консервативная терапия хронического панкреатита включает набор таких групп лекарственных медикаментов:
В период обострения, кроме перечисленных групп лекарственных средств назначается инфузионная терапия, которой предусмотрено капельное введение растворов электролитов.
Восстановить нормальное пищеварение при хроническом панкреатите, устранить расстройства стула и поддержать работу поджелудочной железы, помогает приём метапребиотика Стимбифид Плюс, который имеет трехкомпонентный натуральный состав, стимулирующий восстановление естественной микробиоты кишечника и желудка. Средство активизирует естественные механизмы восстановления эпителия ЖКТ. Прием метапребиотика Стимбифид Плюс с лечебно-профилактической целью помогает снизить до минимума риск обострения воспалительного процесса в поджелудочной железе.
Лечение хронических холециститов
Болезни желчного пузыря и желчевыводящих путей составляют одну из важнейших медицинских и социальных проблем, так как во всем мире отмечается постоянный рост заболеваемости. Из года в год растет количество операций
Болезни желчного пузыря и желчевыводящих путей составляют одну из важнейших медицинских и социальных проблем, так как во всем мире отмечается постоянный рост заболеваемости. Из года в год растет количество операций на желчных путях, а также число послеоперационных осложнений, которые заставляют прибегать к повторным хирургическим вмешательствам и нередко приводят к стойкой потере трудоспособности больного.
Хронический бескаменный холецистит большинством авторов рассматривается как начальная стадия желчнокаменной болезни, так как при воспалительном процессе в желчном пузыре изменяется биохимическая структура желчи, и желчь приобретает литогенные свойства. Следовательно, раннее выявление и лечение хронического некалькулезного холецистита может служить профилактикой образования камней в желчном пузыре.
Основная роль в развитии хронических бескаменных холециститов отводится инфекции, которая попадает в желчный пузырь гематогенным путем по печеночной артерии и воротной вене, лимфогенным путем или восходящим путем из кишечника. Любой хронический очаг инфекции в организме (хронический тонзиллит, хронический сальпингоофорит, гайморит), также как и хронический воспалительный процесс в желудочно-кишечном тракте (ЖКТ), может быть источником поступления инфекции в желчь. При бактериологическом исследовании желчи чаще обнаруживают кишечную палочку, стафилококки, энтерококки, клебсиеллы, клостридии, тифозную и дизентерийные бактерии, протей. Однако только у 30–40% больных выявляется микрофлора в желчевыводящих путях, так как решающее значение в возникновении воспаления в желчных путях имеют сенсибилизация организма, снижение иммунологической реактивности макроорганизма.
Этиологическая роль вирусного гепатита в возникновении хронического холецистита в настоящее время не вызывает сомнения и, по литературным данным, такой вариант развития заболевания отмечается в 30% случаев. Описана роль паразитарной инвазии в двенадцатиперстной кишке и желчных путях (описторхоз, амебиаз, фасциолез, клонорхоз, лямблиоз), которая может способствовать активизации инфекции в желчном пузыре. Холецистит возникает и вследствие дисфункции желчных путей.
Билиарный тракт представляет собой сложную систему желчевыведения, включающую в себя общий печеночный проток, образующийся от слияния правого и левого печеночных протоков, желчный пузырь со сфинктером Люткенса, общий желчный проток, начинающийся от места соединения печеночного и пузырного протоков и ампулы большого сосочка двенадцатиперстной кишки.
При каждом приеме пищи желчный пузырь сокращается в 1–2 раза. Желчь при этом поступает в кишечник, где участвует в пищеварении. Желчный пузырь натощак содержит 30–80 мл желчи, однако при застое ее количество может увеличиваться.
У женщин желчный пузырь в состоянии функционального покоя имеет несколько больший объем, чем у мужчин, но сокращается быстрее. С возрастом сократительная функция желчного пузыря снижается.
Ведущая роль в возникновении дисфункциональных расстройств билиарного тракта принадлежит психоэмоциональным факторам — психоэмоциональным перегрузкам, стрессовым ситуациям. Дисфункции желчного пузыря и сфинктера Одди могут быть проявлениями невротических состояний.
Влияние психогенных факторов на функцию желчного пузыря и желчных путей реализуется с участием корковых и подкорковых образований, нервных центров продолговатого мозга, гипоталамуса, а также эндокринной системы.
Нарушения синхронности в работе желчного пузыря и сфинктерного аппарата лежат в основе дисфункциональных расстройств билиарного тракта и являются причиной формирования клинической симптоматики.
Нарушения двигательной функции билиарного тракта играют значительную роль в формировании не только болевого синдрома, но и диспепсических расстройств (чувство тяжести в эпигастрии и правом подреберье, рвота, изжога, отрыжка, горький привкус во рту, метеоризм, нарушения стула). Стенка желчного пузыря легко растяжима, что обусловлено наличием в средней ее оболочке как гладкомышечных, так и эластических волокон. Благодаря подобному строению стенки желчного пузыря происходит сокращение и всего органа, и его отдельных частей.
Моторная активность желчных путей регулируется с участием центральных рефлексов, локальных (гастродуоденальных) рефлексов, вызываемых механическим растяжением и воздействием компонентов пищи, и гуморальных влияний. Под действием этих регуляторных звеньев желчный пузырь сокращается, а сфинктер Одди расслабляется.
Важное место в регуляции функций желчевыделительной системы занимают гастроинтестинальные гормоны. При этом ведущая роль принадлежит холецистокинину, гастрину, секретину, мотилину, глюкагону.
Наиболее важным гуморальным стимулятором, обеспечивающим синхронное сокращение желчного пузыря и расслабление сфинктерного аппарата желчевыводящих путей в ответ на прием пищи, является холецистокинин. В настоящее время известно, что существует прямая связь через нервные волокна между двенадцатиперстной кишкой, с одной стороны, и желчным пузырем и сфинктером Одди — с другой, проводящая холинергическое возбуждение к нервным ганглиям желчного пузыря и сфинктера Одди.
Секретин, продуцируемый в двенадцатиперстной кишке, стимулирует секрецию воды, электролитов и бикарбонатов эпителием билиарных и панкреатических протоков и потенцирует эффекты холецистокинина.
Мотилин является важным гормоном, регулирующим моторику ЖКТ. Введение мотилина вызывает уменьшение объема желчного пузыря и усиление сократимости антрального отдела желудка.
К нейромедиаторам, вызывающим расслабление гладкомышечных клеток желчевыводящих путей, относятся вазоактивный интестинальный пептид (ВИП) и оксид азота (NO), вырабатывающийся под действием фермента NO-синтетазы. ВИП внутри мышечных клеток стимулирует повышение уровня циклической аденозинмонофосфорной кислоты, a NO — повышает уровень циклической гуанидинмонофосфорной кислоты. ВИП и NO взаимно усиливают продукцию друг друга.
В регуляции сокращения гладкой мускулатуры желчного пузыря определенную роль играет норадреналин, который выделяется симпатическими постганглионарными волокнами и, действуя пресинаптически на вагусные нервные окончания в ганглиях желчного пузыря, уменьшает выделение ацетилхолина из вагусных нервных окончаний.
В настоящее время термин «дисфункциональные расстройства билиарного тракта», согласно классификации функциональных расстройств органов пищеварения, включает в себя все заболевания, связанные с нарушением моторики билиарного тракта независимо от их этиологии. Согласно классификации функциональных расстройств ЖКТ, выделяют дисфункцию желчного пузыря и дисфункцию сфинктера Одди.
Употребление большого количества жирной и жареной пищи может вызвать спазм сфинктера Одди и Люткенса, а также нарушение метаболизма холестерина и желчных кислот, что предрасполагает к развитию холецистита.
К дисфункции желчевыводящих путей, развитию гипотонии и атонии сфинктера Одди, способствующих рефлюксу содержимого двенадцатиперстной кишки в желчевыводящие пути, приводит длительный прием холинолитиков и спазмолитиков с образованием «фармакологических» холестазов, а также дуоденостаз. Поэтому при язвенной болезни с локализацией процесса в луковице двенадцатиперстной кишки часто наблюдаются изменения со стороны желчевыводящих путей. Помимо моторно-секреторных расстройств в системе желчного пузыря и желчных путей, инфекции и нарушений процессов метаболизма в организме, в генезе развития холециститов имеют значение и некоторые другие факторы: генетическая предрасположенность, профессиональные вредности (работа с вибрацией, сидячая работа) и повторные беременности.
Изменения в химическом составе желчи (дискриния) в виде увеличения концентрации солей желчных кислот могут вызвать асептическое воспаление желчного пузыря. Доказано значение рефлюкса сока поджелудочной железы, являющегося следствием нарушения физиологических механизмов фатерова сосочка при общей ампуле для выводных протоков печени и поджелудочной железы, в желчевыводящие пути в генезе холецистита. При свободном оттоке в двенадцатиперстную кишку панкреатического сока изменений в желчном пузыре не выявляется, но при нарушении оттока и нарастании гипертензии в желчевыводящей системе растяжение желчного пузыря приводит к изменению нормального капиллярного кровотока в стенке пузыря. Это вызывает нарушение тканевого обмена, повреждение клеточных элементов и выделение цитокиназы, которая переводит трипсиноген в трипсин, что приводит к развитию ферментативных холециститов.
Желчнокаменная болезнь — многофакторное и многостадийное заболевание, характеризующееся нарушением обмена холестерина, желчных кислот и/или билирубина с образованием камней в желчном пузыре и/или желчных протоках.
В приведенной классификации желчнокаменной болезни выделены четыре стадии заболевания (А. А. Ильченко, 2002).
I, стадия начальная или предкаменная:
а) густая неоднородная желчь;
б) формирование билиарного сладжа
– с наличием микролитов;
– с наличием замазкообразной желчи;
– сочетание замазкообразной желчи с микролитами.
II, стадия формирования желчных камней:
– в общем желчном протоке;
– в печеночных протоках;
б) по количеству конкрементов
г) по клиническому течению
– с наличием клинических симптомов:
III, стадия хронического рецидивирующего калькулезного холецистита.
IV, стадия осложнений.
Таким образом, механизм развития холециститов сложен, многообразен, зачастую действуют несколько факторов, приводящих к заболеванию желчевыводящих путей.
Патогенетическая терапия холециститов ставит перед собой задачу снять воспалительный процесс в стенке желчного пузыря, нормализовать процессы желчеобразования и желчевыделения, предупредить образование камней. Учитывая важную роль в этом процессе фактора питания, лечение предполагает прежде всего частое, дробное питание. Прием небольшого количества пищи в одни и те же часы нормализует холерез, способствует лучшему оттоку желчи в кишечник и препятствует развитию холестаза. Однократный прием пищи в больших количествах может привести к интенсивному сокращению желчного пузыря и развитию желчной колики. Следовательно, целесообразным следует признать питание небольшими порциями 4–5 раз в день.
В связи с тем, что при воспалительном процессе в желчном пузыре происходит сдвиг рН в кислую сторону (ацидоз желчи), что способствует выпадению холестерина в виде кристаллов и изменению соотношения желчных кислот в сторону холестерина (холато-холестериновый коэффициент), в питании следует резко ограничить или исключить продукты, содержащие кислые валентности. Это прежде всего мучные, пряные блюда, мясо, рыба, мозги и др.
Содержание белков в диете больных холециститом должно соответствовать физиологической норме 80– 90 г в день. Богатые белком продукты — творог, молоко и сыр — вызывают сдвиг реакции желчи в щелочную сторону. Следует учитывать, что пища, бедная белками, ведет к развитию жировой дистрофии печени, нарушению процесса репарации и регенерации, нарушению синтеза многих ферментов и гормонов. Все это свидетельствует о том, что длительное ограничение потребления белка у больных хроническим холециститом не обосновано.
Жиры стимулируют желчеотделение, и основная масса больных не нуждается в их ограничении. Однако животные жиры богаты холестерином, и их следует ограниченно потреблять больным хроническим холециститом. При недостаточном поступлении желчи в кишечник жиры плохо расщепляются, что приводит к раздражению слизистой оболочки кишки и появлению диареи. Показано, что диеты с увеличенным количеством жира за счет растительного масла оказывают положительное влияние на липидный комплекс желчи, желчеобразование и желчевыделение. Рекомендуется липотропно-жировая диета с соотношением животных и растительных жиров 1:1. Следует также помнить, что растительные масла (кукурузное, подсолнечное, оливковое) благодаря содержанию в них ненасыщенных жирных кислот — арахидоновой, линолевой, линоленовой — улучшают обмен холестерина, участвуют в синтезе простагландинов (арахидоновая кислота), влияют на моторику желчного пузыря. Жиры повышают обмен жирорастворимых витаминов, особенно витамина А.
Углеводы, особенно легкоусвояемые (сахар, глюкоза, мед, варенье), которые раньше рекомендовались с целью повышения гликогенизации печени, следует ограничить, особенно при избыточной массе тела. Было доказано, что запасы гликогена уменьшаются только при массивном некрозе печени. Включение большого количества легкоусвояемых углеводов может усилить липогенез и тем самым увеличить вероятность образования желчных камней. Поэтому употребление мучных и сладких блюд следует ограничить. Диета должна быть богата растительной клетчаткой, которая устраняет запоры, а это рефлекторно улучшает опорожнение желчного пузыря. В рацион следует включить морковь, тыкву, арбузы, дыни, виноград, пшеничные и ржаные отруби. При оксалатурии и фосфатурии следует ограничить помидоры, щавель, шпинат, редиску. Содержание углеводов в первую неделю обострения холецистита должно составлять 250–300 г, со второй недели повышаться до 350 г, но доля простых сахаров должна составлять не более 50– 100 г в день.
Таким образом, при обострении хронического холецистита в первую неделю калорийность пищи составляет 2000 калорий, в дальнейшем при стихании воспалительного процесса калорийность можно повысить до 2500 калорий.
Полноценный витаминный состав пищи является необходимым условием диетотерапии хронических холециститов. Следует включать в рацион продукты, содержащие липотропные факторы: овсяную и гречневую крупы, творог, сыр, треску, соевые продукты. Большое значение имеет кулинарная обработка пищи. В период обострения назначают щадящий вариант диеты — стол № 5а, предусматривающий ограничение механических и химических раздражителей. В период ремиссии основным диетическим режимом является диета № 5, в которой исключаются продукты, богатые холестерином и экстрактивными веществами, острые закуски, соленые, копченые и жареные продукты. Общая калорийность диеты соответствует физиологической норме — 2500 калорий (90 г белка, 85 г жира, 350 г углеводов).
Основой медикаментозного лечения хронических холециститов является противовоспалительная терапия. Для подавления инфекции в желчных путях широко используются антибиотики. Выбор антибактериального препарата зависит от индивидуальной переносимости и от чувствительности к антибиотику микрофлоры желчи. Наиболее эффективными являются антимикробные препараты группы фторхинолонов — норфлоксацин (нолицин, норбактин, гираблок) по 0,4 г 2 раза в сутки, офлоксацин (таривид, заноцин) по 0,2 г 2 раза в сутки, ципрофлоксацин (ципробай, ципролет, цифран) по 0,5 г 2 раза в сутки, левофлоксацин (таваник, лефокцин) по 0,5 г 2 раза в сутки; макролиды — эритромицин по 0,25 г 4 раза в сутки, азитромицин (сумамед, азитрокс, азитрал) по 0,5 г 1 раз в сутки, кларитромицин (клацид, клабакс, клеримед) по 0,5 г 2 раза в сутки, рокситромицин (рулид, роксид, роксолид) по 0,1 г 2 раза в сутки, мидекамицин (макропен) по 0,4 г 2 раза в сутки и полусинтетические тетрациклины — доксациклин (вибрамицин, юнидокс солютаб, медомицин) по 0,1 г 2 раза в сутки, метациклин по 0,15 г 4 раза в сутки. Можно применять полусинтетические пенициллины: ампициллин по 0,5 г 4 раза в сутки, оксациллин по 0,5 г 4 раза в сутки, ампиокс по 0,5 г 4 раза в сутки — хотя они менее активны. В тяжелых случаях — цефалоспорины (кетоцеф, цефобид, клафоран, цефепим, роцефин). Предпочтительнее пероральный путь приема антибиотика, дозы обычные терапевтические, курс лечения — 7–8 дней, возможно повторение курса с другими антибиотиками через 3–4 дня. Коррекция антибактериальной терапии проводится после получения посева желчи на микрофлору и определения ее чувствительности к антибиотику.
При отсутствии чувствительности микрофлоры желчи к антибиотикам или наличии аллергии к ним рекомендуется ко-тримаксозол (бисептол, бактрим) по 2 таблетки 2 раза в сутки, хотя его эффективность значительно ниже, чем у антибиотиков, а неблагоприятное влияние на печень — выше. Хороший эффект дает применение нитрофурановых препаратов — фуразолидона, фурадонина, а также метронидозола (по 0,5 г 3 раза в сутки в течение 7–10 дней).
При выраженном болевом синдроме с целью уменьшения спазма сфинктера Одди и сфинктера Люткенса, при дисфункциях желчного пузыря по гипермоторному типу показаны спазмолитические средства. Существует несколько групп спазмолитиков, различающихся по механизму действия.
В качестве спазмолитиков используют как селективные (метацин, гастроцепин), так и неселективные М-холиноблокаторы (бускопан, платифиллин). Однако при приеме данной группы препаратов может наблюдаться ряд побочных эффектов (сухость во рту, задержка мочеиспускания, нарушения зрения, тахикардия, запоры). Сочетание довольно низкой эффективности данной группы препаратов с широким спектром побочных эффектов ограничивает применение этой группы лекарственных средств.
Спазмолитики прямого действия, такие как папаверин, дротаверин (но-шпа), эффективны для купирования спазмов. Однако для них не характерна избирательность действия, так как они влияют на все ткани, где присутствуют гладкие мышцы, в том числе на сосудистую стенку, и вызывают вазодилатацию.
Значительно более выраженной антиспастической активностью обладает мебеверина гидрохлорид (дюспаталин), который также оказывает прямое миотропное действие, однако он имеет ряд преимуществ перед другими спазмолитическими средствами. Он почти селективно расслабляет гладкие мышцы пищеварительного тракта, не влияет на гладкомышечную стенку сосудов и не имеет системных эффектов, свойственных холинолитикам. По механизму действия дюспаталин является блокатором натриевых каналов. Препарат обладает пролонгированным действием, и принимать его следует не чаще 2 раз в сутки в виде капсул по 200 мг.
К миотропным спазмолитикам относится пинаверия бромид (дицетел). Основной механизм его действия заключается в селективной блокаде кальциевых каналов, расположенных в клетках гладкой мускулатуры кишечника, желчевыводящих путей и в периферических нервных окончаниях. Дицетел назначают по 100 мг 3 раза в сутки при болевом синдроме.
Препаратом, оказывающим избирательное спазмолитическое действие на сфинктер Одди и сфинктер желчного пузыря, является гимекромон (одестон). Данный препарат сочетает в себе спазмолитические и желчегонные свойства, обеспечивает гармоничное опорожнение внутри- и внепеченочных желчных путей. Одестон не обладает прямым желчегонным действием, но облегчает приток желчи в пищеварительный тракт, тем самым усиливает энтерогепатическую рециркуляцию желчных кислот. Преимущество одестона заключается в том, что он практически не оказывает влияния на другие гладкие мышцы, в частности кровеносной системы и кишечной мускулатуры. Применяется одестон по 200–400 мг 3 раза в день за 30 мин до еды.
Все спазмолитики назначаются курсом 2–3 нед.
В дальнейшем они могут использоваться при необходимости или повторными курсами. При остром болевом синдроме препараты могут применяться разово или короткими курсами.
В купировании болевого синдрома особая роль отводится препаратам, влияющим на висцеральную чувствительность и ноцицептивные механизмы. В настоящее время обсуждается возможность назначения при болях подобного генеза антидепрессантов, антагонистов 5-НТ3-рецепторов, агонистов k-опиоидных рецепторов, аналогов соматостатина.
Антидепрессанты (амитриптилин, миансерин и др.) применяются в средних дозах, продолжительность их приема должна составлять не менее 4–6 нед.
При дисфункции желчного пузыря, обусловленной гипомоторной дискинезией, для повышения сократительной функции применяют прокинетики в течение 10–14 дней: домперидон (мотилиум, мотониум, мотилак) или метоклопрамид (церукал) 10 мг 3 раза в день за 20 мин до еды.
Назначение желчегонных средств требует дифференцированного подхода в зависимости от наличия воспаления и типа дисфункции. Они показаны только после стихания воспалительного процесса. Все желчегонные препараты делят на две большие группы: холеретики — средства, стимулирующие желчеобразование, и холагога — средства, стимулирующие желчевыделение.
К холеретикам относятся препараты, увеличивающие секрецию желчи и стимулирующие образование желчных кислот (истинные холеретики), которые подразделяются:
Ко второй группе препаратов, стимулирующих желчевыделение, относятся:
Препараты указанных групп следует назначать дифференцированно, в зависимости от вида дискинезии, сопровождающей хронический холецистит.
В период обострения хронического бескаменного холецистита показаны физиотерапевтические процедуры: электрофорез со спазмолитиками при дисфункциях по гипермоторному типу и с сернокислой магнезией при гипомоторной дисфункции. Назначаются диатермия, индуктотермия, парафин, озокерит, УВЧ-терапия на область желчного пузыря. В последнее время появились работы, посвященные эффективности лазерной терапии хронического бескаменного холецистита. В период начала ремиссии можно использовать лечебную физкультуру, способствующую опорожнению желчного пузыря.
В терапии хронических бескаменных холециститов все большее значение приобретает лечение лекарственными травами — фитотерапия, которая позволяет пролонгировать лечебный эффект медикаментозных препаратов. Лекарственные растения также делят на две группы: холеретики и холекинетики, хотя многие из них обладают и тем и другим действием. К первой группе относятся: цветы бессмертника песчаного (фламин), кукурузные рыльца, мята перечная, пижма, плоды барбариса обыкновенного, корень девясила высокого, трава золототысячника, корень одуванчика, тысячелистник обыкновенный, сок черной редьки.
Во вторую группу входят: цветы боярышника, корень валерианы, корень одуванчика, плоды и кора барбариса обыкновенного, трава дымянки аптечной, цветы василька синего, календула, корень цикория дикого, плоды шиповника, семя тмина, семя укропа, пижма, бессмертник песчаный, лаванда, мелисса лекарственная. Лекарственные растения применяют в виде настоев и отваров. Широко применяются сборы из желчегонных трав, обладающих различным механизмом действия.
Настои и отвары из трав применяют по полстакана за 30 мин до еды 2–3 раза в день, длительно, в течение нескольких месяцев (2–3 мес). Целесообразно их готовить ежедневно или на 2 дня. Необходимо соблюдать принцип постепенного расширения спектра и добавления трав в сборы (но не более 5 трав), с учетом индивидуальной переносимости отдельных трав и сопутствующих заболеваний. Курсы фитотерапии необходимо повторять 3–4 раза в год.
Минеральные воды издавна широко применялись в лечении хронических холециститов, так как большинство из них обладают холеретическим и холекинетическим действием, влияют на химизм желчи, повышая холато-холестериновый коэффициент. Пероральное применение минеральных вод можно сочетать с интрадуоденальным промыванием, а также слепым зондированием (тюбаж без зонда). Тюбаж проводится утром натощак. Больной выпивает глотками в течение 40–50 мин 0,5 л дегазированной теплой минеральной воды (ессентуки, смирновская, славяновская) с добавлением 15– 20 г ксилита или 1/3 чайной ложки карловарской соли. При холецистите с гипомоторной дисфункцией желчного пузыря больному рекомендуется умеренная физическая активность за 1–1,5 ч до приема пищи. Широко используются бутилированные минеральные воды. Показано также пребывание на курортах: Ессентуки, Железноводск, Краинка, Монино, Дорохово, Карловы Вары и др. При назначении минеральных вод учитывается состояние секреторной функции желудка. Кроме того, бальнеологические факторы благоприятно влияют и на состояние нервной системы и нервно-гуморальные регуляторные механизмы желчеотделения.
Наличие билиарного сладжа в желчном пузыре как предкаменной стадии желчнокаменной болезни требует коррекции в лечении больных хроническим холециститом. Назначаются лекарственные средства, усиливающие холерез, холецистокинетики, а также препараты урсодезоксихолевой и хенодезоксихолевой кислот: урсофальк, урсосан — из расчета 10 мг/кг массы тела однократно на ночь или хенофальк, литофальк из расчета 15 мг/кг веса однократно на ночь. Длительность литолитической терапии составляет 3 мес, после чего проводят ультразвуковое исследование (УЗИ).
Лечение желчнокаменной болезни на стадии сформировавшихся камней требует различного подхода к ведению больных. Единственным неинвазивным методом лечения является пероральная литолитическая терапия препаратами желчных кислот.
Литолитическая терапия проводится при противопоказаниях к оперативному лечению и при отказе больного от операции. Однако имеются определенные противопоказания к назначению литолитической терапии: пигментные и смешанные камни, диаметр камней больше 10–15 мм, количество камней, занимающих более 1/3 желчного пузыря, нарушение сократительной функции желчного пузыря, наличие активного гепатита, билиарного цирроза и язвенной болезни в стадии обострения. Урсодезоксихолевую или хенодезоксихолевую кислоту назначают в дозе 15 мг/кг массы тела больного на два приема (утром и на ночь). Возможно сочетание этих препаратов в половинной дозе каждая (8 мг/кг веса). Терапия проводится длительно — в течение 1 года и дольше. УЗИ проводится каждые 3 мес. При отсутствии эффекта через 6 мес лечение прекращается, о чем заранее должен быть предупрежден больной. Возможны побочные эффекты терапии в виде диареи и транзиторного повышения аминотрансфераз, в связи с чем необходим контроль биохимического профиля крови каждые 3 мес.
При успешной терапии в дальнейшем назначаются препараты, усиливающие холерез и нормализующие моторно-эвакуаторную функцию желчного пузыря и желчевыводящих путей. С целью профилактики рецидивов холелитиаза через 1,5–2 года рекомендуются повторные курсы препаратов желчных кислот в половинных дозах в течение 2–3 мес.
К другим методам неоперативного лечения относится экстракорпоральная ударноволновая литотрипсия и контактная эндоскопическая литотрипсия.
Таким образом, исключив факторы, вызывающие развитие хронических холециститов, и взяв на вооружение принцип лечебного рационального питания, фармакологические средства, фитотерапию, санаторно-курортное лечение, можно воздействовать на сложные патогенетические механизмы развития хронического бескаменного холецистита и предотвратить развитие желчнокаменной болезни. Санация хронических очагов инфекции, лечение основных заболеваний являются обязательными компонентами терапии и позволяют предотвратить развитие хронического холецистита или его обострение. Однако, учитывая многообразие факторов и сложные механизмы развития патологии желчевыводящих путей, лечение, требующее терпения как от врача, так и от больного, должно быть длительным, пролонгированным (медикаментозная терапия, фитотерапия, минеральные воды) и проводиться последовательно.
Литература
И. Д. Лоранская, доктор медицинских наук, профессор
Л. Г. Ракитская, кандидат медицинских наук, доцент
Е. В. Малахова, кандидат медицинских наук
Л. Д. Мамедова, кандидат медицинских наук, доцент
РМАПО, Москва