омепразол и необутин можно ли принимать вместе
Осложнения после прекращения приема ингибиторов протонной помпы и антагонистов гистаминовых рецепторов типа 2
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2021/08/oslozhnenija-posle-prekrashhenija-priema-ingibitorov-protonnoj-pompy-i-antagonistov-gistaminovyh-receptorov-tipa-2-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2021/08/oslozhnenija-posle-prekrashhenija-priema-ingibitorov-protonnoj-pompy-i-antagonistov-gistaminovyh-receptorov-tipa-2.jpg» title=»Осложнения после прекращения приема ингибиторов протонной помпы и антагонистов гистаминовых рецепторов типа 2″>
Александр Попандопуло, студент медицинского института УЛГУ. Редактор А. Герасимова
Ингибиторы протонной помпы (ИПП) — класс современных препаратов, подавляющих выработку соляной кислоты слизистой желудка. ИПП в течение многих лет неизменно входят в топ-10 рецептов и самых покупаемых лекарств в Европе.
Когда назначаются ингибиторы протонной помпы
ИПП незаменимы в терапии кислотозависимых заболеваний органов ЖКТ (пищевода, желудка, двенадцатиперстной кишки). Лекарства блокируют протонную помпу обкладочных клеток слизистой желудка, уменьшая, таким образом, секрецию соляной кислоты.
К широкому использованию ингибиторов протонной помпы в развитых странах приводит распространенность рефлюксной болезни, функциональной диспепсии и повреждений ЖКТ, вызванных действием нестероидных противовоспалительных препаратов (НПВП). ИПП назначают больным с язвами пищевода, желудка и двенадцатиперстной кишки и при выявлении Helicobacter pylori.
Ингибиторы протонной помпы эффективны, дают быстрый эффект, но как показывают результаты различных исследований, длительный прием таких лекарств связан с негативными последствиями. По заявлениям FDA (США) и немецких ученых, при длительном приеме или высокой дозировке ИПП повышаются риски переломов костей и позвоночника, развития Clostridium difficile-ассоциированной диареи, гипомагниемий, деменции, пневмонии. Этот факт вынуждает пациентов прекращать лечение.
Чем опасно резкое прерывание приема ИПП и H2RAs
На практике, многие пациенты, постоянно принимающие ИПП и антагонисты рецепторов гистамина типа 2 (H2RAs), после отказа от препарата имеют проблемы со здоровьем. У больных наблюдается рецидив симптомов — изжоги, кислой отрыжки, диспепсии, связанных с увеличением секреции HCl. Поэтому возникает клиническая необходимость повторного включения в терапию препарата, ингибирующего (подавляющего) секрецию соляной кислоты.
Рецидив симптомов после прекращения фармакотерапии затрагивает до 70% больных, постоянно принимающих ингибиторы протонной помпы. При этом доза и способ терапии не играют роли. Например, по данным результатов исследований, усиление симптомов наблюдалось у каждого третьего пациента с рефлюксной болезнью, лечившегося низкими дозами ИПП, вводимыми по требованию.
Естественно, что появление неприятных симптомов вызывает беспокойство у пациента и побуждает к возобновлению фармакотерапии, что может объяснить повышенное потребление ИПП и склонность к их постоянному применению.
Эффект возврата гиперсекреции кислоты определяемый как увеличение секреции (первичной или стимулированной) HCl после ингибирующей терапии выше значений, отмечаемых до фармакотерапии H2RAs, вторичный по отношению к терапии PPI, был впервые описан 30 лет назад. Состояние наблюдалось у подопытных крыс, которым давали омепразол в течение 3-х месяцев. Затем подобные симптомы выявили у пациентов, получавших омепразол при лечении рефлюкс-эзофагита и инфекции Helicobacter pylori (H. pylori).
Эффект возврата ГК после окончания терапии разными ИПП доказывает, что именно так работают все ингибиторы протонного насоса. Подобный эффект также наблюдался после приема H2RAs даже у здоровых добровольцев, не инфицированных H. pylori и без симптомов патологий ЖКТ.
Группа уч. Реймера провела эксперимент. Ученые распределили 120 испытуемых на 2 группы:
В группе, принимавшей ИПП, 44% испытуемых сообщили о появлении изжоги, кислотной отрыжке и диспепсии на 9-12-й неделях. В первой группе такие симптомы оказались у 15% человек.
Подобные исследования провела группа уч. Никлассона, выявив, что после прекращения четырехнедельного приема пантопразола, уже в первую неделю у 44% здоровых добровольцев началась диспепсия. Выраженность диспепсии коррелировала с первичной и стимулируемой едой секрецией гастрина (желудочный гормон) в конце приема пантопразола. Легкие и умеренные симптомы, приписываемые синдрому возврата гиперсекреции кислоты (ЭВГК) у здоровых добровольцев появлялись через 5-14 дней и длились в среднем 4-5 дней.
Считается, что возврат гиперсекреции является результатом ятрогенной гипохлоргидрии (недостаточность соляной кислоты), которая в механизме отрицательной обратной связи увеличивает секрецию гастрина G-клетками в желудке для противодействия повышению рН желудочного содержимого.
Клетки оболочки имеют рецепторы для гистамина и ацетилхолина, а рецептор для гастрина в основном расположен на энтерохромаффиноподобных (ECL) клетках, расположенных рядом с клетками оболочки. Производство гистамина зависит от массы клеток ECL, регулируемых гастрином. Гистамин стимулирует секрецию HCl путем активации гистаминовых рецепторов клеток желудка 2 типа.
Ингибиторы протонной помпы влияют на последнюю стадию HCl независимо от секреторных раздражителей, вызывая значительное и длительное (по сравнению с периодом полувыведения препарата) изменение рН желудочного сока. Гастрин стимулирует энтерохромаффиноподобные клетки и секрецию гистамина, что, однако, не увеличивает секрецию HCl, поскольку препарат блокирует протонные насосы. Однако стимуляция пролиферации клеток HCl после прекращения приема препарата длится дольше, чем эффект ИПП.
В патогенезе важно увеличить как количество, так и активность ECL-клеток. Гастрин оказывает трофическое действие на клетки ECL и клетки оболочки, что способствует временному увеличению секреции HCl. У пациентов, принимающих омепразол в течение 90 дней, концентрация гистамина в слизистой оболочке желудка увеличивается и H2RAs действуют меньше.
При постоянном лечении ИПП уровень гастрина повышается в 1-3 раза, сопровождаясь гиперплазией клеток ECL. При длительном наблюдении у больных наблюдалось умеренное увеличение плотности клеток HCl в слизистой оболочке желудка в течение первых 3 лет приема ИПП. Уровни гастрина были выше до и после у больных, ранее принимавших ИПП, чем у здоровых, и выше у женщин, чем у мужчин.
Инфекция H. pylori может увеличить риск гиперплазии клеток ECL (интерлейкин 1 является мощным ингибитором секреции HCl).
После прекращения кратковременного приема ИПП концентрация гастрина возвращается к исходным значениям. В исследовании группы уч. Никлассона и др. нормализация уровня гастрина и гистамина произошла на 6-й неделе. Синдром гиперсекреции длился примерно 2-3 месяца после окончания лечения.
Более длительное лечение продлевает этот срок за счет увеличения массы клеток слизистой оболочки, как при гастриноме (опухоль, продуцирующая гастрин), уменьшая вероятность снижения дозы ИПП. Если ИПП использовались в течение 1-25 дней, то гиперсекреции не наблюдалось в отличие от терапии в течение 56-90 дней.
Группа уч. Гиллена зафиксировала синдром гиперсекреции уже после 56 дней лечения омепразолом. Уч. Фоссмарк, проанализировав данные по гиперситимуляции у пациентов, принимающих ИПП более года, заявил, что повышенная секреция HCl сохраняется выше 8 недель, но ниже 26 недель.
Сообщалось об индуцированной гиперсекреции через 60-64 часа после прекращения месячного приема ранитидина. Диспепсия у здоровых добровольцев длилась в среднем 2 дня и была наиболее тяжелой на второй день после ранитидина.
Что касается антагонистов гистаминовых рецепторов типа 2, то у больных симптомы гиперсекреции после окончания лечения H2RAs возникают даже после кратковременного приема и длятся в течение нескольких дней. Это при сравнении с ИПП объясняется различным механизмом действия, более слабым ингибированием секреции HCL и тахифилаксией при регулярном приеме этих препаратов.
Подобно конкурентным антагонистам, влияющим на другие органы, внезапное прекращение приема H2RAs вызывает чрезмерную реакцию слизистой, но она невелика и недолговечна. В ее корне лежит гипергастринемия, которая сначала увеличивает выработку гистамина путем индукции фермента гистидиндекарбоксилазы. В то же время повышенное высвобождение гистамина снижает реакцию гистаминового рецептора 2 типа на конкурентный антагонист, что объясняет развитие толерантности при лечении H2RAs, тем самым снижая влияние гастрина на секрецию HCl.
Как правило, возникновение эффекта гиперсекреции после окончания приема H2RAs приписывают повышению активности клеток ECL, но основа процесса в этом случае лежит в первую очередь в повышении регуляции гистаминового рецептора типа 2.
Рекомендации по прекращению приема ингибиторов протонной помпы
Пациентам, которым не требуется непрерывный прием ИПП, должны выписываться минимально возможные дозы этих лекарств. В случае длительного лечения рекомендуется постепенное снижение дозы таких лекарств.
Конкретных рекомендаций о том, как именно снижать дозу препаратов нет. В основном в источниках указано, что при терапии рефлюксной болезни желательно снижать дозу ИПП на 50% каждые 2-4 недели.
Пациенты, которым не требуется постоянная фармакотерапия ингибиторами протонной помпы и H2RAs, должны знать, что симптомы, связанные с повышенной секрецией HCl после окончания лечения, не равносильны рецидиву. Они преходящи и постепенно исчезнут.
Возврат гиперсекреции соляной кислоты также возможен при приеме антацидов. Симптомы могут возникнуть через час после введения стандартной дозы препарата, но это бывает редко, поэтому в период ожидания нормализации секреции HCl, в случае длительных неприятных симптомов, может быть рекомендован прием антацидов.
Препарат используется при язве желудка
Провоцируя стойкое снижение кислотности, препарат создает оптимальные условия для уничтожения Н.pylory, которая часто является причиной гастрита и язвенной болезни. Стоит отметить, что Омепразол становится активным исключительно при попадании в кислую среду желудка.
Омепразол не только существенно улучшает самочувствие пациентов, вызывает быстрый регресс вызванных нарушением кислотности болезней желудка и/или 12-типерстной кишки, снижает вероятность рецидива и развития осложнений. Его действие начинается уже через 1 час после приема внутрь и продолжается в течение суток.
Показания
Омепразол имеет широкие показания при заболеваниях верхнего отдела ЖКТ. Препарат, как правило, назначают взрослым и детям старше 5 лет в следующих случаях:
Противопоказания
Омепразол нельзя принимать в следующих случаях:
Что касается остеопороза, то в крайнем случае лечащий врач может назначить комплексную терапию, включающую препараты кальция и витамин D.
Препарат нельзя принимать во время беременности
Также Омепразол способствует снижению кислотности желудочного сока. В связи с этим его не назначают при гастритах с пониженной кислотностью и атрофических гастритах.
Побочные эффекты
Омепразол хорошо переносится, и поэтому побочные эффекты наблюдаются довольно редко. Как правило, они возникают при неправильном или длительном употреблении препарата (более 2-3 месяцев подряд).
Побочный эффект Омепразола боль в животе
Побочные эффекты препарата проявляются в виде:
Как принимать Омепразол
Омепразол рекомендуется принимать утром, непосредственно перед едой. Капсулы принимают внутрь с небольшим количеством жидкости (можно с едой), не измельчая, не разжевывая, не повреждая целостности оболочки. Если необходим повторный прием препарата в течение дня, его, как правило, назначают на вечернее время.
Омепразол можно растворять в йогурте или соке
Перед введением содержимое флакона растворяют в объеме 5 мл, а затем сразу же доводят объем до 100 мл. В качестве растворителя используют раствор глюкозы 5% или раствор NaCl 0,9%.
Язвенная болезнь желудка в стадии обострения
20-40 мг/сут. Дозу разбивают на 2 приема.
См. “Язвенная болезнь желудка в стадии обострения”.
В качестве противорецидивного лечения назначается 20 мг/сут.
Язва 12-перстной кишки
Гастропатия и эрозивно-язвенные поражения, вызванные приемом НПВП
20 мг препарата 2 раза/сут.
Омепразол принимается с антибактериальными средствами.
Купирование неосложненной изжоги
14 дней. Повторный курс лечения возможен спустя 4 месяца.
Ульцерогенная аденома ПЖЖ
20-120 мг (если доза превышает 80 мг/сут., ее следует делить на 2-3 приема)
Доза Омепразола подбирается строго индивидуально: от 60 до 120 мг 2 раза/сут.
Для профилактики затекания кислого желудочного содержимого в пищевод во время длительных операций
Накануне операции и за 2-4 часа до нее
Омепразол назначают курсами не более 2 месяцев, после чего необходим перерыв.
При ульцерогенной аденоме ПЖЖ курс лечения может составлять до 5 лет.
Омепразол при беременности и лактации
Клинически доказано, что прием Омепразола в первом триместре беременности провоцирует риск развития патологии сердечно-сосудистой системы у плода. Во втором и третьем триместре Омепразол назначают с большой осторожностью и только в том случае, когда польза от препарата перевешивает возможные риски. Препарат проникает в кровоток и грудное молоко, поэтому его не назначают в период лактации.
Терапевтический курс Омепразола не рассчитан на детей до 5 лет. Однако при синдроме Золлингера-Эллисона и при некоторых других острых заболеваниях верхнего отдела пищеварительного тракта врач может назначить лечение препаратом. В этом случае доза препарата рассчитывают, исходя из массы тела ребенка:
Омепразол при гастрите
Омепразол назначают только в тех случаях, когда диагностирован гастрит с повышенной кислотностью. При нормо- и гипоацидных гастритах Омепразол противопоказан и может спровоцировать истончение слизистой оболочки, уменьшение количества желез и секреторную недостаточность желудка и развитие атрофического гастрита с нулевой кислотностью желудочного сока.
Омепразол назначают при гастрите с повышенной кислотностью
Максимальный эффект от разового приема Омепразола в средней терапевтической дозе 20 мг (1 капсула) наступает через 1,5-2 часа. Лечебное действие препарата продолжается от 18 до 24 часов. Продолжительность курса обычно составляет 2–3 недели. За это время происходит нормализация кислотности желудка и устранение основных симптомов гастрита. Если заболевание ассоциировано с инфекцией H. pylori, то применяется комплексная терапия, дополненная антибактериальными препаратами по одной из общепринятых схем.
Аналоги Омепразола
Высокая эффективность и положительные рекомендации Омепразола естественным образом подтолкнули фармацевтический рынок предложить аналоги и препараты-дженерики, которые содержат то же основное действующее вещество, но отличаются по цене, противопоказаниям и побочным эффектам. Так, в аптеке можно найти:
Синонимы (в основе тот же действующий компонент, что и у Омепразола): Омепразол-Акри, Омепразол-Тева, Гастрозол, Омепразол-ШТАДА, Зероцид, Омез, Омипикс, Омитокс, Омизак, Омепразол-Рихтер, Промез, Ультоп, Хелицид.
Аналоги (препараты со схожим терапевтическим эффектом): Геликол, Кросацид, Лансофед, Ланцид, Париет, Паркур, Онтайм, Нольпаза, Нексиум, Ультера, Эпикур, Нео-зекст, Разо, Пептазол, Пантопразол, Рабепразол, Де-Нол, Эзомепразол.
Омез или Омепразол?
Поэтому схема лечения, согласно которой следует принимать Омез или Омепразол при гастрите или язве, идентична.
Разница между препаратами в наличии вспомогательных компонентов. Не стоит это недооценивать, ведь на некоторые из них у пациента может быть аллергия, или это спровоцирует появление побочной реакции.
Также, Омепразол представляет действующее вещество в максимальном объеме, а Омез – препарат, в составе которого омепразол и вспомогательные вещества, смягчающие побочные явления и помогающие восприятию лекарства.
По итогу, выбор между двумя этими препаратами должен делать врач, основываясь на течении заболевания, выраженности его признаков и на индивидуальных показаниях пациента.
Источники
Омепразол: инструкция по применению, лекарства и аналоги
Лечение обострений хронических заболеваний органов пищеварения
Создание ряда высокоэффективных фармакопрепаратов обеспечило существенное повышение эффективности лечения больных с патологий органов системы пищеварения. Среди этих лекарственных средств заслуживают внимание блокаторы Н2-рецепторов гистамина (ранитидин,
П. Я. Григорьев, доктор медицинских наук, профессор
Э. П. Яковенко, доктор медицинских наук, профессор
А. П. Яковенко, кандидат медицинских наук
Н. А. Агафонова, А. С. Прянишников, П. В. Гуляев, Е. В. Таланова, С. Б. Кальнова
Создание ряда высокоэффективных фармакопрепаратов обеспечило существенное повышение эффективности лечения больных с патологий органов системы пищеварения. Среди этих лекарственных средств заслуживают внимание блокаторы Н2-рецепторов гистамина (ранитидин, фамотидин и др.), ингибиторы протонной помпы (омепразол, лансопразол, пантопразол, рабипразол), прокинетики (цизаприд, домперидон, прукелоприд и др.), полиферментные препараты (креон, панцитрат, мезим-форте, ликреаза и др.), противовирусные (интерфероны, рибавирин, ламивудин и др.), а также антибактериальные и противопаразитарные средства. При оптимальном их использовании быстро и надежно достигается ремиссия гастроэзофагеальной рефлюксной болезни, язвенной болезни желудка и двенадцатиперстной кишки, предупреждается развитие осложнений язвенной болезни и геморрагического гастродуоденита. Нередко удается ингибировать репликацию вирусов, купировать активность и прогрессирование хронических вирусных гепатитов В и С и предупредить трансформацию хронического гепатита в цирроз и цирроз-рак печени.
В настоящее время в патогенезе острого и хронического гастрита, дуоденита, язвенной болезни желудка (ЯБЖ), язвенной болезни двенадцатиперстной кишки (ЯБДПК), MALT-лимфомы желудка и даже рака желудка доказана роль Helicobacter pylori (Нр). Обсуждается роль Нр-инфекции в патогенезе ряда экстрагастральных заболеваний: ишемической болезни сердца, мигрени, цирроза печени и др.
Разработка и внедрение в практику комбинированной антигеликобактерной лекарственной терапии ЯБЖ и ЯБДПК радикально изменили прогноз этих и некоторых других заболеваний желудка и двенадцатиперстной кишки.
Оптимальными вариантами эрадикационной терапии при ЯБЖ, ЯБДПК и эрозивных гастритах (гастродуоденитах), ассоциированных с Нр, признаны семидневные трех- или четырехкомпонентные схемы. Трехкомпонентная схема включает омепразол 20 мг, или лансопразол 30 мг, или пантопразол 40 мг, или пилорид (ранитидин висмут цитрат) 400 мг, которые принимаются с интервалом в 12 часов + кларитромицин 250 мг 2 раза в день или амоксициллин 500 мг 4 раза в день или 1000 мг 2 раза в день, или тетрациклин 500 мг 4 раза в день или 1000 мг 2 раза в день + метронидазол 400 мг 2 раза в день или фуразолидон 0,2 г 2 раза в день. Четырехкомпонентная 7-10-дневная эрадикационная терапия используется, если предыдущий вариант оказался неэффективным, и включает омепразол 20 мг 2 раза в день, или лансопразол 30 мг 2 раза в день, или пантопразол 40 мг 2 раза в день + препараты висмута (вентрисол или де-нол 120 мг 4 раза в день или бисмофальк 2 табл. 3 раза в день) + тетрациклина гидрохлорид 500 мг 4 раза в день, или амоксициллин 500 мг 4 раза в день + метронидазол 250 мг 4 раза в день или фуразолидон 0,1 г 4 раза в день. При этом все антибактериальные препараты необходимо принимать во время еды. В четырехкомпонентной схеме целесообразно использовать комбинированный препарат гастростат, в состав которого входят эти же ингредиенты. Другие комбинации использовать не рекомендуется в силу их малой эффективности.
После окончания 7-10-дневной эрадикационной терапии необходимо продолжить лечение при ЯБЖ в течение семи недель, при ЯБДПК — пяти недель, при эрозивном гастродуодените — трех недель одним из следующих антисекреторных препаратов: ранитидин 300 мг в сутки, фамотидин 40 мг в сутки, омепразол 20 мг в сутки, лансопразол 30 мг в сутки, пантопразол 40 мг в сутки. В качестве симптоматических средств дополнительно могут использоваться антациды (маалокс и др.) и цитопротекторы (вентер и др.).
Вышеуказанная терапия более чем в 90% случаев приводит к эрадикации Нр. В результате этого купируется активное воспаление в слизистой оболочке (СО) желудка и двенадцатиперстной кишки, обеспечивается заживление эрозий и язв, предупреждается развитие обострений и осложнений (кровотечение, прободение, стенозирование), лимфомы и, возможно, рака желудка.
Отечественные ученые обращают внимание практических врачей на то, что нередко имеет место гипердиагностика язвенной болезни и гастрита (гастродуоденита), не раскрываются причины возникновения болезней, не учитывается, что эрозивно-язвенный процесс в гастродуоденальной СО носит гетерогенный характер и не всегда связан с ЯБ. Так, например, при остром гастрите также могут появляться эрозии, локальные участки кровоизлияний в СО и кровотечения. При гистологическом исследовании у таких больных в СО выявляются умеренные признаки воспаления. Наиболее частыми причинами такого острого гастрита (гастродуоденита) являются: химические повреждения СО (алкоголь, нестероидные противовоспалительные средства, агрессивные щелочные жидкости), вирусы (цитомегаловирус, вирусы герпеса), бактерии (гемолитические стрептококки и др.), уремия, радиационные облучения. Изредка некоторые микробы вызывают даже острый флегмонозный гастрит. Ученым удалось установить причины стрессового гастрита, факторами риска развития которого являются: гипоксия, заболевания печени и почек, тяжелые операции, ожоги, сепсис, травмы ЦНС. Нередко в течение 24 часов после воздействия стрессовых факторов в СОЖ возникают острые эрозии и язвы. При этом приблизительно у 30% больных наблюдаются желудочно-кишечные кровотечения, причем у части из них они бывают массивными, угрожающими жизни. У пострадавших с ожогами часто диагностируются повреждения СО верхних отделов пищеварительного тракта, которые получили название «язвы Курлинга», при которых, особенно локализующихся в ДПК, существует большой риск не только развития кровотечений, но и перфораций. У больных с травмой головы и инсультом нередко в гастродуоденальной СО обнаруживаются острые язвы (язвы Кушинга). При этих язвах, особенно дуоденальной локализации, также существует большой риск развития кровотечений и перфораций. Поэтому необычайно важно выделять людей с высоким риском возникновения стрессовых повреждений ЖКТ и как можно раньше начинать лечение антисекреторными препаратами для профилактики развития кровотечения и перфорации.
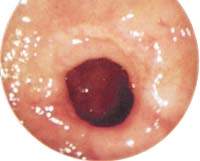 |
| Поверхностная язва привратника |
Отечественными учеными проведено немало исследований с целью установления связи между приемом нестероидных противовоспалительных средств (НПВС) и повреждениями ЖКТ. У больных, принимающих данные препараты по поводу ревматоидного артрита, остеоартроза и других болезней, язвообразование отмечается в 15-20% случаев, часто возникают осложнения (кровотечения и перфорации), особенно у лиц, имеющих в анамнезе ЯБ. Суммарный риск поражения ЖКТ у принимающих НПВС приблизительно в три раза выше, чем у не принимающих эти препараты. У пожилых пациентов (старше 65 лет) такой риск возрастает в пять раз. Врачи, назначающие данные препараты, обязаны предусмотреть решение трех задач: предупреждение развития НПВС-индуцированных язв (особенно при наличии факторов риска), их лечение (часто в условиях, когда требуется продолжение приема НПВС), а также профилактика повреждений СО тонкой и толстой кишки, возникающих при длительном их приеме. Несмотря на то что в лечебную практику начинает внедряться новый класс НПВС (селективные ингибиторы циклооксигеназы-2), которые не должны оказывать повреждающего эффекта на СО ЖКТ, их безопасность требует клинического подтверждения, и данные исследования к настоящему времени еще не завершены.
Главная задача профилактики стрессового гастрита и в известной мере НПВС-ассоциированных повреждений гастродуоденальной СО — увеличение рН внутрижелудочного содержимого до 4 и выше, так как при данном уровне рН происходит инактивация протеолитического фермента пепсина и повышение коагуляции крови. На сегодняшний день с этой целью целесообразно воспользоваться блокаторами Н2-рецепторов гистамина (ранитидин, фамотидин и др.) или ингибиторами протонной помпы (омепразол, лансопразол, пантопразол).
Отечественные и зарубежные ученые большое внимание уделили также изучению различных форм хронического гастрита (ХГ). Наряду с ХГ, связанным с Нр, и ХГ типа А, выделяются эозинофильный, лимфоцитарный и гранулематозный (болезнь Крона, туберкулез, гистоплазмоз, сифилис, саркоидоз и др.) гастриты, а также гипертрофические гастропатии (болезнь Менетрие, псевдолимфома желудка, синдром Золлингера — Эллисона), застойная гастропатия при портальной гипертензии (не является истинным гастритом), щелочной (желчный) рефлюкс-гастрит. При некоторых формах ХГ развивается гипо- и ахлоргидрия и недостаточность витамина В12. По мнению отечественных ученых, клиническая значимость ХГ состоит в том, что он может считаться ранним предраковым заболеванием, развитие которого происходит от атрофии СО к кишечной метаплазии и далее к раку желудка. Диагноз ХГ должен всегда основываться только на результатах квалифицированного гистологического исследования прицельно взятых биоптатов СОЖ, на что имеются указания в упомянутых выше государственных стандартах.
Одним из наиболее распространенных кислотозависимых заболеваний является гастроэзофагеальная рефлюксная болезнь (ГЭРБ), для лечения которой разработаны рекомендации и определены обязанности больного и врача.
Больному рекомендуется: спать на кровати с приподнятым не менее чем на 15 см головным концом; снизить массу тела, если имеется патологическое ожирение; не ложиться после еды в течение 1,5 часа; не принимать пищу перед сном, ограничить прием жира; прекратить курить и употреблять алкоголь; избегать тесной одежды, тугих поясов, а также работы в наклонном положении тела; по возможности ограничить прием лекарственных средств, оказывающих отрицательное влияние на моторику пищевода и тонус нижнего пищеводного сфинктера (пролонгированные нитраты, антагонисты кальция, теофиллин, миогенные спазмолитики, а также препараты, повреждающие СО пищевода (аспирин и другие аналоги).
Медикаментозное лечение назначается дифференцированно в зависимости от выраженности клинических, функциональных и морфологических изменений в верхних отделах пищеварительного тракта. При гастроэзофагеальном рефлюксе без эзофагита (есть симптомы, но нет видимых изменений СО пищевода) используются два варианта терапии. В случаях если ГЭРБ сочетается с замедлением эвакуации из желудка, снижением тонуса нижнего пищеводного сфинктера, гипомоторной дискинезией кишечника, целесообразно назначать внутрь прокинетики — мотилиум (домперидон) 10 мг или координакс (цизаприд, перистил и другие аналоги) 5-10 мг 4 раза в день в сочетании с буферными антацидами (маалокс или аналоги) по одной дозе через час после еды и одну дозу непосредственно перед сном. После достижения клинической ремиссии продолжается «терапия по требованию», то есть прерывистое симптоматическое лечение (при изжоге — мотилиум + антацид или быстрорастворимый зантак — 150 мг). При наличии выраженной недостаточности нижнего пищеводного сфинктера и/или высокого уровня интрагастральной кислотности целесообразно использовать блокаторы Н2-рецепторов гистамина (ранитидин 150 мг 2 раза в сутки или фамотидин 20 мг 2 раза в сутки), а при их неэффективности — ингибиторы протонной помпы (омепразол 20 мг в сутки или ланзопразол 30 мг в сутки) до достижения клинической ремиссии. В дальнейшем назначается «терапия по требованию», предусматривающая при появлении симптомов ГЭРБ прием антисекреторных препаратов в половинной суточной дозе или антацидов.
При рефлюкс-эзофагите I степени в течение 6 недель используются блокаторы Н2-рецепторов гистамина — ранитидин 150 мг, или фамотидин 20 мг 2 раза в день с интервалом в 12 часов, или ингибиторы протонной помпы — омепразол 20 мг в сутки или ланзопразол 30 мг в сутки. При наступлении ремиссии (в среднем через 6 недель) больного переводят на терапию «по требованию» с использованием антацидов, или Н2-блокаторов, или ингибиторов протонной помпы.
При рефлюкс-эзофагите III-1V степени на 4 недели назначается ингибитор протонной помпы омепразол 20 мг или лансопразол 30 мг 2 раза в день с интервалом в 12 часов. Далее, при купировании симптомов ГЭРБ продолжается прием омепразола 20 мг в сутки или лансопразола 30 мг в сутки до 8 недель с последующим переходом на постоянную поддерживающую терапию с использованием вышеуказанных препаратов в половинной суточной дозе в течение года. При недостаточной эффективности данной терапии возможно сочетание антисекреторных средств с прокинетиками-мотилиумом или координаксом в обычных суточных дозах. К дополнительным средствам терапии рефрактерных форм ГЭРБ относят сукральфат (вентер, сукрат-гель) 1,0 г 4 раза в день за 30 минут до еды в течение одного месяца.
Практический врач часто встречает больных с синдромом избыточного бактериального роста (СИБР) и изменением состава микрофлоры в кишечнике, называемым дисбактериозом. К возникновению этого синдрома могут приводить разные причины: болезни органов пищеварения, сопровождающиеся секреторно — моторными нарушениями, особенно при наличии очагов воспаления; перенесенные острые кишечные инфекции (бактериальная дизентерия, иерсиниозный энтероколит и др.); длительный прием лекарственных средств, влияющих на секрецию пищеварительных желез, регенерацию эпителия и моторно-эвакуаторную функцию пищеварительного тракта; длительный, а иногда и нерациональный прием антибактериальных препаратов; неполноценное питание; алкоголизм. Клинические проявления синдрома избыточного бактериального роста в кишечнике связаны с гиперизбыточной продукцией органических кислот и преждевременной деконъюгацией желчных кислот, выделением бактериальных токсинов, разрушением пищеварительных ферментов, развитием моторных расстройств.
Для СИБР характерно наличие абдоминальных болей или дискомфорта в животе, нарушение стула (изменение формы и нарушение пассажа), вздутие и чувство распирания живота, потеря массы тела, слабость, повышенная утомляемость, раздражительность. Лечение СИБР наряду с соответствующей диетой включает один-два семидневных курса антибактериальной терапии, назначение ферментных препаратов, лекарственных средств, регулирующих моторно-эвакуаторную функцию кишечника и интракишечный уровень рН, устраняющих дефицит витаминов, минеральных элементов и др., то есть проводится комбинированное лечение. Показаниями для назначения антибактериальной терапии являются: 1) избыточный бактериальный рост в тонкой кишке; 2) наличие воспалительных изменений в слизистой оболочке кишечника; 3) выявление условнопатогенной микрофлоры в посевах кишечного содержимого.
При СИБР в тонкой кишке в основном используется один из следующих антибактериальных препаратов: тетрациклина гидрохлорид 250 мг 4 раза в сутки, ципрофлоксацин 250 мг 2 раза в сутки, бисептол 960 мг 2 раза в сутки, метронидазол 500 мг 2 раза в сутки, фуразолидон 100 мг 3-4 раза в сутки, эрсефурил 200 мг 4 раза в сутки, интетрикс 1 капс. 4 раза в сутки, цефалексин 250 мг 4 раза в сутки. В ряде случаев можно применить энтерол 2-4 капсулы или пакета в сутки. При СИБР в толстой кишке предпочтение отдается одному из нижеперечисленных препаратов: фталазол или сульгин 1,0 г в сутки, эрсефурил 800 мг в сутки, интетрикс 4 капсулы в сутки, метронидазол 1,0 г в сутки, бактисубтил 4-6 капсул в сутки.
После окончания курса антибактериальной терапии назначаются пробиотики — препараты, содержащие нормальные штаммы кишечной флоры и пребиотики — средства, обеспечивающие их рост и функциональную активность. Для восстановления микрофлоры тонкой кишки используются пробиотики, содержащие аэробные штаммы (бифиформ 2-4 капсулы в сутки или лактобактерин 5-10 доз в сутки), толстой кишки — пробиотики, включающие анаэробные штаммы (бифидумбактерин 5-10 доз в сутки или колибактерин 5-10 доз в сутки,), толстой и тонкой кишки — комбинированные препараты (бифиформ 2-4 капсулы в сутки или бификол 5-10 доз в сутки). Продолжительность их приема составляет 2-4 недели.
Бифиформ — пробиотик, одна капсула которого содержит бифидумбактерин и энтерококки в объеме не менее 10 в седьмой степени каждого вида бактерий. Капсулы препарата покрыты энтеросолюбильной оболочкой, благодаря чему бактерии доходят до кишечника в неизмененном виде. Наличие в препарате анаэробной флоры делает его универсальным для восстановления микробиоценоза тонкой и толстой кишки. Кроме того, каждая капсула содержит особую питательную среду, необходимую для роста и размножения молочнокислых бактерий, что позволяет выживать и быть метаболически активной микрофлоре, содержащейся в препарате бифиформ.
В проведенном нами исследовании участвовали 119 больных, из них 68 женщин и 51 мужчина в возрасте от 21 до 76 лет (средний возраст 39,7 лет).
Для разработки эффективных подходов к назначению бифиформа нами апробированы три схемы терапии. Первая схема, при которой бифиформ назначался без предшествующей терапии, направленной на деконтаминацию кишечника, была использована у 37 больных. Вторая схема, предусматривающая прием бифиформа после предшествующей деконтаминации кишечника, назначалась 28 больным. Третью схему, при которой лечение бифиформом проводилось в виде монотерапии, получали 24 больных. Больные контрольной группы получали терапию, аналогичную второй схеме, но они не получали бифиформ или другие пробиотики.
Бифиформ назначался по 1 капсуле два раза в день в течение 15 дней. Однако если к седьмому дню лечения тяжесть клинических проявлений уменьшалась менее чем на одну степень, дозу препарата увеличивали до 2 капсул два раза в день и терапия продолжалась еще две недели. Для деконтаминации кишечника и снятия воспалительных явлений у больных с хроническими заболеваниями органов пищеварения проводились от одного до трех курсов противомикробной терапии продолжительностью от пяти до семи дней со сменой препаратов в очередном курсе.
Прием бифиформа оказал положительный эффект на состав кишечной микрофлоры. К концу лечения у 35 (76,1%) больных отмечено восстановление нормальной кишечной микрофлоры, и лишь у 11 (23,9%) состав ее оставался измененным. У большинства больных нормализовалось общее количество кишечной флоры, отмечено увеличение количества кишечной палочки, бифидобактерий, нормализация содержания энтерококков и исчезновение условно-патогенных энтеробактерий (лактозонегативных, гемолизирующих штаммов кишечной флоры, представителей родов Klebsiella, Enterobacter, Proteus, Pseudomonas, Citrobacter и др.). Следует отметить, что у значительной части больных, у которых оставались изменения в составе кишечной флоры, имели место и клинические симптомы (боли в животе, метеоризм, нарушения стула), что подтверждает их патогенетическую связь.
Бифиформ как в комплексном лечении, так и в виде монотерапии показал свою эффективность в купировании клинических проявлений диспепсии, в нормализации процессов пищеварения и восстановлении нормального состава кишечной флоры при широком спектре заболеваний органов пищеварения. Доза бифиформа по 1-2 капсулы два раза в день в течение двух недель является достаточно эффективной в ведении больных с хроническими заболеваниями органов пищеварения.
Отсутствие эффекта от проводимого лечения может быть связано с диетическими нарушениями, психоэмоциональными расстройствами, употреблением алкоголя, но чаще — неполным восстановлением нормальной кишечной микрофлоры в результате неадекватной терапии лекарственными средствами. Успех лечения в известной степени зависит не только от лекарственной терапии, предписываемой врачом, но и от пациента, которому необходимо избавиться от вредных привычек, изменить стиль жизни, пунктуально принимать лекарства и т. д.
Все материалы, поступающие в редакцию, рецензируются независимыми рецензентами и при необходимости редактируются. Редакция не несет ответственности за пропажу рукописи.
Направление в редакцию работ, ранее опубликованных или представленных для публикации в другие издания, не допускается.
Не забывайте указать точный почтовый адрес и телефон для контакта.
