на каком сроке беременности можно увидеть на узи внематочную беременность
УЗИ при внематочной беременности
Каждая женщина хотя бы раз в жизни слышала о внематочной беременности. Несмотря на то, что диагноз звучит очень страшно, на самом деле это далеко не приговор.
Сегодня медицина значительно продвинулась вперед в своем развитии, поэтому большинство случаев внематочной беременности легко устраняются, и после определенного периода реабилитации женщина может спокойно иметь детей.
Случаи бесплодия из-за внематочной беременности диагностируются только у 5-10% пациенток. Самое главное — как можно раньше определить признаки заболевания и своевременно обратиться к специалисту.
Симптомы внематочной беременности
Обычная беременность развивается внутри матки, но если случилось так, что плод начал развиваться в одной из труб, тогда специалисты диагностируют внематочную беременность. Наиболее опасны случаи развития плода в брюшной полости, в таком случае остро стоит вопрос о спасении жизни и здоровья матери.
Избавиться от внематочной беременности можно только оперативным способом. Желательно провести операцию до того, как у пациентки случился разрыв маточной трубы или до начала обильных кровотечений.
Многие женщины задаются вопросом, определяет ли УЗИ внематочную беременность? Задают они этот вопрос далеко не беспочвенно, ведь на результаты УЗИ при внематочной беременности влияет целый ряд определенных факторов.
На ранних сроках внематочной беременности проявляются те же признаки, что и при нормальном развитии плода:
По этой причине женщина может думать, что у неё наступила обычная беременность, и поэтому не спешит обращаться в больницу, что является огромной ошибкой. К сожалению, по первым признакам, которые проявляются во время внематочной беременности, определить патологию попросту невозможно.
Однако существует ряд настораживающих факторов, которые говорят о том, что женщине незамедлительно необходимо обратиться за помощью к квалифицированному специалисту:
Стоит отметить тот факт, что данные симптомы проявляются не только при внематочной беременности, но и при угрозе выкидыша. Поэтому своевременное обращение за помощью к доктору существенно облегчит состояние здоровья матери и поможет избежать возможных осложнений и патологий.
Чтобы исключить риск внематочной беременности, при первых признаках беременности лучше обратиться в больницу. Своевременное обследование врача-гинеколога позволит снизить риск возникновения различных заболеваний, своевременно диагностировать и предотвратить развитие разнообразных патологий.
Если женщина обращается к врачу только в том случае, когда внематочная беременность проявляет свои основные признаки, шансы сохранить репродуктивную функцию значительно уменьшаются.
Диагностика при внематочной беременности
На ранних сроках определить патологию в развитии плода помогут различные анализы. Кроме того, процедура УЗИ показывает внематочную беременность. Определить недуг на ультразвуковом обследовании на первых неделях будет сложно, но уже после пятой недели УЗИ определяет внематочную беременность.
К сожалению, не всегда УЗИ при внематочной беременности является эффективным способом диагностирования патологического развития плода. Как правило, внутри матки образуется ложная имитация плодового яйца. Такое яйцо пустое, и оно появляется из-за деформации полости матки в ходе беременности. По сути, это просто скопление жидкости в матке, которое сконцентрировано в одном определенном месте. В некоторых случаях врач может заметить даже сам плод, который находится внутри несвойственно расширенной трубы. Естественно, на УЗИ будут видны осложнения, если такие уже начали развиваться (разрывы труб, которые сопровождаются обильными внешними и внутренними кровотечениями).
Показывает ли УЗИ внематочную беременность?
Как было описано выше — до срока в пять недель УЗИ вряд ли будет эффективным при диагностике заболевания. После этого периода все зависит от того, насколько ответственно женщина отнеслась к предстоящей процедуре (кишечник и мочевой пузырь должны быть абсолютно пустыми, иначе обследование нельзя будет назвать стопроцентно точным). Также огромную роль играет профессионализм и опыт врача, который будет обследовать женщину.
Внематочную беременность видно на УЗИ намного лучше, если проводится процедура трансвагинального обследования. К тому же данный вид УЗИ определяет внематочную беременность даже на сроке в две недели беременности, при этом специалист сможет точно определить место, где закрепился плод. Если во время обследования плод обнаружить не удалось, но все симптомы указывают на развитие внематочной беременности, врач назначает дополнительные анализы и проводит трансвагинальное УЗИ еще раз через определенный срок. В таком случае советуют производить госпитализацию женщины, чтобы гинеколог мог постоянно контролировать состояние здоровья больной.
Даже если врачи диагностировали у вас внематочную беременность, не стоит впадать в отчаяние. Современная медицина способна творить чудеса! Главное — это ответственно относиться к своему здоровью и вовремя обращаться за помощью. Помните — когда речь идет о беременности и зарождении новой жизни, лучше лишний раз перестраховаться и пройти дополнительные обследования. Пусть это обследование окажется лишним и с ложными результатами, чем недостающим.
Исследование беременности на раннем сроке
Поделиться:
Увидев на тесте желанные — или внезапные — «две полоски», многие из нас впадают в панику. Жизнь мгновенно разделяется на «до» и «после». Кто-то лихорадочно вспоминает три бокала шампанского, кто-то в фертильном цикле принимал антибиотики, кто-то не понимает, как это могло произойти, ведь «мы же были так аккуратны». Семнадцать позитивных тестов на беременность — вовсе не экзотическое исключение, а вполне обычная реакция женщины на открывшееся обстоятельство.
Самый первый анализ
Достоверно подтвердить или исключить беременность позволяет определение уровня гормона β-ХГЧ — хорионического гонадотропина. Уже через 6–10 дней после оплодотворения яйцеклетки β-ХГЧ может быть обнаружен в сыворотке крови или моче женщины.
Я отношусь к принципиальным противникам сверхраннего изучения β-ХГЧ. Как не каждое посаженное в землю зернышко дает росток, так и не каждая зигота (оплодотворенная яйцеклетка) становится эмбрионом и плодом. Разумно начинать делать такие тесты при небольшой задержке менструации, во всяком случае, после 28–30-го дня цикла.
Определение уровня общего β-ХГЧ в сыворотке крови существенно более информативно, чем мочевые тесты, но однократное исследование не принесет никакой информации. При хорошо и правильно прогрессирующей беременности ранних сроков уровень β-ХГЧ примерно удваивается каждые 48 часов. Такая динамика роста — хороший прогностический фактор. При этом:
Когда уровень β-ХГЧ достигает 1200 мЕд/мл, темпы роста замедляются — на удвоение требуется примерно 72–96 часов. А после 9–11 недель концентрация β-ХГЧ естественным образом начинает снижаться.
Важно! Проводите исследование в одной и той же лаборатории, чтобы лечащему врачу не пришлось сравнивать несравнимое.
Когда нужно УЗИ?
Необходимость проведения УЗ-диагностики на сверхранних сроках беременности остается одним из дискуссионных вопросов современного акушерства. С одной стороны, визуализация плодного яйца в полости матки позволяет исключить возможность внематочной беременности (за исключением тех редких случаев, когда пациентке «повезло» иметь одно плодное яйцо в матке, а другое — в маточной трубе).
С другой стороны, ультразвуковое исследование в раннем эмбриональном периоде нельзя считать полностью безопасным. Эмбрион пока слишком мал, а скорость деления его клеток и вероятность «поломки» очень высока.
Хорошо известно, что ультразвук способен вызывать тепловые и нетепловые (механические) биоэффекты, поэтому для минимизации риска рекомендовано проводить исследование для 1-го триместра только в защищенном режиме — не выходя за рамки диапазона 3–4 мГц, продолжительность исследования должна быть минимально возможной, использование энергетического доплера нежелательно.
Именно поэтому, принимая решение о проведении УЗ-диагностики на ранних сроках, врач обязательно оценивает соотношение предполагаемого риска и ожидаемой пользы.
УЗИ делают обязательно даже на очень ранних сроках, если:
Не пропустить внематочную беременность
Внематочная беременность вполне может стать угрожающим жизни состоянием, особенно если прерывается по типу разрыва маточной трубы. Причем единственным симптомом начавшегося внутрибрюшного кровотечения может быть внезапная резкая слабость с потерей сознания. Насколько быстро придут на помощь прохожие? Когда приедет скорая? Как скоро будет поставлен диагноз и оказана помощь?
Читайте также:
Признаки беременности
Как правило, внематочная беременность прерывается на 4–6-й неделе задержки менструации при показателях β-ХГЧ не менее 2000 мЕд/мл. Именно поэтому важно визуализировать плодное яйцо в полости матки при уровне β-ХГЧ в диапазоне 1200–1500–2000 мЕд/мл, особенно при недостаточном приросте показателя.
При уровне β-ХГЧ более 1500–2000 МЕд/мл и отсутствии плодного яйца в полости матки показана экстренная госпитализация в гинекологический стационар.
β-ХГЧ и УЗИ — взаимодополняющие методы
Вдумчивое изучение β-ХГЧ по степени яркости тест-полоски — это очень хорошо и занимательно. Однако, как я уже писала выше, для получения существенной информации лучше все-таки сдать кровь.
Если уровень β-ХГЧ менее 5 мЕд/мл — скорее всего, вы не беременны. В диапазоне от 5 до 25 мЕд/мл — вы слишком нетерпеливы, надо подождать, потому что судьба этого человека еще не решена на самом «верху». При уровне β-ХГЧ более 25 мЕд/мл — вы точно беременны, но бежать на УЗИ еще слишком рано. Подождите хотя бы недельку и повторите исследование с интервалом 48 часов.
Если уровень β-ХГЧ более 2000 мЕд/мл, врач обязательно увидит плодное яйцо в полости матки, при условии, что оно туда «прикатилось», а не застряло в трубе. При уровне β-ХГЧ более 2500 мЕд/мл внутри плодного яйца уже можно рассмотреть некоторые структуры, например желточный мешок. Важно понимать, что желточный мешок — первый элемент, который нам удается обнаружить внутри плодного яйца. Если диаметр желточного мешка превышает 7 мм, беременность вряд ли будет развиваться — это плохой признак.
Через 6 недель от первого дня последней менструации на УЗИ можно увидеть эмбрион, уровень β-ХГЧ при этом обычно превышает 5000 мЕд/мл.
Через 11 дней после того, как при трансвагинальном УЗИ увидели плодное яйцо с желточным мешком, уверенно регистрируется сердцебиение эмбриона. Уровень при этом выше 17 000 мЕд/мл.
Однако в большинстве случаев нет никакого смысла как в постоянном мониторировании уровня ХГЧ, так и в бесконечном «узиканье» бедненького эмбриона. Задача акушера-гинеколога — найти оптимальный баланс исследований для каждой конкретной пациентки, при этом не пропустив внематочную или аномально развивающуюся беременность, зарегистрировать жизнеспособность эмбриона и, не затягивая, начать наблюдение за развитием беременности.
Внематочная беременность. Эхографическая идентификация плодного яйца
к.м.н. Хамзин Ильдар Закирович
Согласно диагностическим критериям Европейского общества репродукции человека, при наличии положительного ХГЧ и отсутствии ультразвуковых признаков маточной и эктопической беременности следует ставить диагноз «Беременность неизвестной локализации».
Диагноз предполагает скрупулёзный поиск, направленный на исключение или подтверждение внематочной беременности.
В статье освещены последние представления, алгоритмы и принципы ультрасонографического метода визуализации плодного яйца как в полости, так и вне полости матки.
Точность трансабдоминальной эхографии при выявлении эктопической беременности по данным различных авторов не превышает 25-30%. В тоже время чувствительность и специфичность трансвагинальной сонгографии варьирует в пределах 88-96%. В 5-20% внематочную беременность (ВБ) удается установить только при повторном трасвагинальном исследовании.
Следуя классическому алгоритму УЗИ, при диагностике ургентных состояний в гинекологии сканирование следует начинать трансабдоминально. Задачей на данном этапе является поиск свободной жидкости, которая определяется в 40-80% наблюдений при ВБ (в боковых каналах, под печенью и т.д.), исключение перекрута высокорасположенных яичниковых образований, субсерозных миоматозных узлов на ножке и т.д.
Более чем в 85% наблюдений эктопическая беременность лоцируется на стороне яичника, в структуре которого определяется желтое тело. Так, визуализация обоих яичников является основой успеха в диагностике ВБ. Поиск начинается параовариально, а затем постепенно расширяется в плоть до границ таза.
К косвенным признакам ВБ относятся:
Важно отметить, что нормальная эхографическая картина органов малого таза встречается у 10-30% пациенток с эктопической беременностью. Очевидно, что описанные выше признаки в скором времени себя проявят, как только разрешающая способность аппарата позволить их зафиксировать.
Дифференциально-диагностическими критериями истинного плодного яйца являются интрадецидуальная локализация (в толще одного из листков гравидарно утолщенного эндометрия), правильная округлая форма, наличие эхогенного хориального кольца и интенсивная васкуляризация по периферии при ЦДК. Отличиями ложного плодного яйца являются междецидуальное расположение (локальное скопление жидкости в полости матки, т.е. между листками эндометрия), неправильная форма, отсутствие эхогенного хориального кольца, наличие единичных локусов кровотока, либо их отсутствие.
Нередко представляет сложность идентификация эксцентрично локализованного желтого тела и эхогенного трубного кольца.
Дифференциальная диагностика желтого тела и внематочной беременности:
Внимания заслуживают данные прямых ультразвуковых признаков ВБ, систематизированные д.м.н., проф. Булановым М.Н.:
Цветовое доплеровское картированиеи спектральную доплерографию следует использовать как дополнительные методы, позволяющие повысить шансы на идентификацию эктопической беременности.
Основные ультразвуковые характеристики редких форм внематочной беременности при серошкальной визуализации.
Округлое образование в области придатков смешанной эхогенности с анэхогенным участком (плодное яйцо) с эмбрионом.
Необходима дифференциальная диагностика с абортом в ходу. Основную роль играет доплерография, позволяющая визуализировать васкуляризацию хориона и эмбриона при шеечной беременности.
Плодное яйцо лоцируется «эксцентрично» по отношению к М-эхо, нередко идентифицируется эхогенный «интерстициальный тяж» между эктопической беременностью и эндометрием. Латеральнее ВБ миометрий, как правило, истончен или не фиксируется.
Как правило визуализация плодного яйца после 10-14 недель беременности, расположенного вне полости матки, не представляет сложности.
Беременность в рубце после КС
В нижнем маточном сегменте, в проекции рубца после КС визуализируется плодное яйцо округлой формы с локусами кровотока при ЦДК.
Исследование с помощью ультразвукового аппарата сегодня в преобладающем большинстве стационаров является последним рубежом перед решением подавать пациентку на операционный стол или оставить под динамическим наблюдением в условиях отделения. Зачастую именно ультрасонография позволяет заподозрить эктопическую беременность на ранних сроках, что является залогом эффективного лечения и отсутствия осложнений.
Литературный обзор составил
Врач акушер-гинеколог, к.м.н. Хамзин Ильдар Закирович
Instagram: dr_khamzin
Любое использование либо копирование материалов статьи допускается только с обязательным указанием активных ссылок на страницу автора https://www.instagram.com/dr_khamzin и сайт https://www.tiaramed.ru/
На каком сроке беременности можно увидеть на узи внематочную беременность
1. Сокращения:
• Внематочная беременность (ВМБ)
2. Определения:
• Эктопическое плодное яйцо, развивающееся в маточной трубе:
о Установленная ВМБ: внематочное плодное яйцо с желточным мешком ± эмбрион (± сердечная деятельность)
о Возможная ВМБ: гетерогенное объемное образование придатков или внематочная структура, напоминающая плодное яйцо
б) Лучевая диагностика:
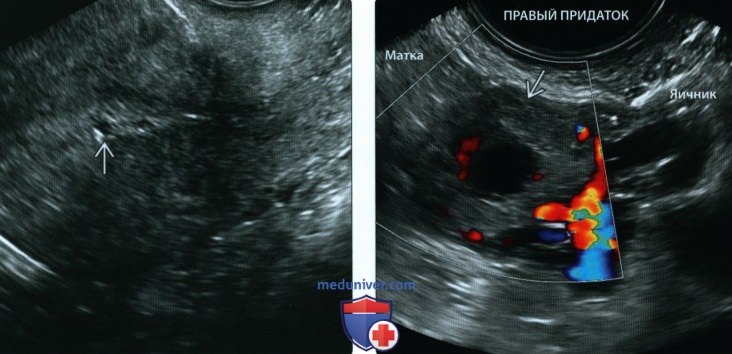
(Справа) При ТВУЗИ у той же пациентки визуализируется объемное образование придатка В без желточного мешка или эмбриона (т.е. «возможная ВМБ»), расположенное между маткой и левым яичником. Пациентка отказалась от медикаментозного лечения. При хирургическом вмешательстве была подтверждена левосторонняя трубная беременность без разрыва трубы.
2. УЗИ при внематочной трубной беременности:
• Проявления со стороны матки различны:
о Эндометрий тонкий, утолщенный или кистозный
о Внутриматочная структура, напоминающая плодное яйцо:
— Рекомендуемая терминология для любого скопления жидкости в полости эндометрия, если тест на беременность положительный
— Возможная МБ предполагает наличие внутриматочной гиперэхогенной структуры, напоминающей плодное яйцо:
В случае ВМБ жидкость расположена в полости матки центрально, имеет вид контура с заостренными краями, так как представляет собой скопление крови
о Гетеротопическая беременность: сочетание МБ и ВМБ встречается редко
• Оценка яичников: выявите желтое тело:
о В 85% случаев внематочное плодное яйцо располагается на той же стороне, что и желтое тело; вид последнего при этом бывает различным:
— Гипо- или анэхогенная киста
— Гиперэхогенное кольцо (может напоминать яичниковую ВМБ)
— Сложная киста из-за наличия кровоизлияния
о При ЦДК в желтом теле внутри яичника выявляется признак «пылающего кольца» (кольцо в маточной трубе отделено от яичника):
— Кровоток с низкими скоростью и резистентностью
• ВМБ может существовать под диагнозом «беременность неизвестной локализации»:
о Положительный тест на беременность и отсутствие признаков МБ или ВМБ
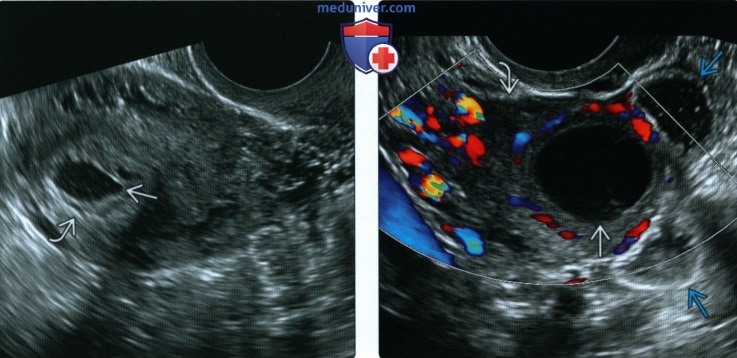
(Справа) При ТВУЗИ у этой же пациентки визуализируются кровоизлияние в желтом теле в левом яичнике и прилежащие петли кишечника. ВМБ бывает очень трудно диагностировать, и у данной пациентки в отсутствие более тщательного обследования могла бы быть констатирована возможная МБ. 
(Справа) В макропрепарате маточной трубы после сальпингэктомии у пациентки с трубной беременностью с разрывом трубы виден эмбрион.
3. Рекомендации по лучевой диагностике:
• Лучший метод лучевой диагностики: ТВУЗИ и ЦДК
д) Клинические особенности:
1. Клиническая картина внематочной трубной беременности:
• Наиболее частые субъективные и объективные симптомы:
о Боль/кровотечение (неспецифические симптомы) в I триместре
• Другие субъективные и объективные симптомы:
о Пальпируемое образование придатка
о Острая сердечно-сосудистая недостаточность (шок)
• Может быть случайной находкой при исследовании на ранних сроках I триместра
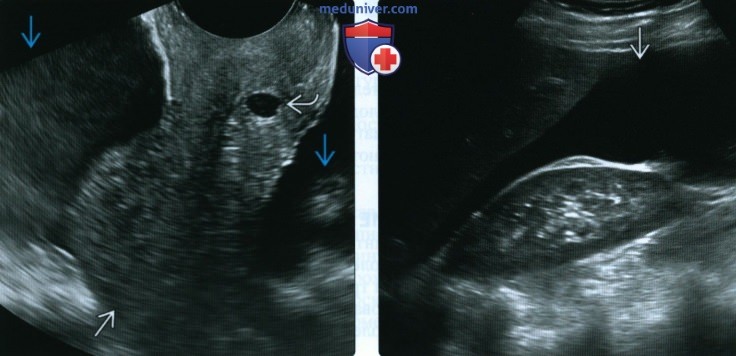
(Справа) При ТАУЗИ у этой же пациентки подтверждено наличие большого количества излившейся в брюшную полость крови и жидкости в печеночно-почечной ямке. В этом случае имела место ВМБ с разрывом маточной трубы. На момент исследования пациентка была гемодинамически стабильна, но имела риск острой сосудистой недостаточности (коллапса). 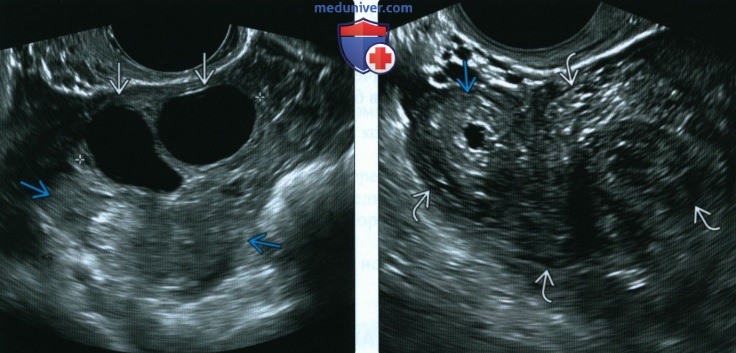
(Справа) На другом изображении у этой же пациентки показано внематочное плодное яйцо. В области придатка визуализируется гиперэхогенное кольцо, окруженное сгустками крови. Наличие сгустков затрудняет диагностику ВМБ. Подобные случаи зачастую сложны и требуют скрупулезного подхода. 
(Справа) На фотографии, сделанной при сальпингэктомии, показаны круглая связка и яичник на одной стороне и нормальная маточная труба с другой стороны.
4. Лечение внематочной трубной беременности:
• Медикаментозная терапия заключается в системном введении метотрексата:
о Необходимым условием является гемодинамическая стабильность пациентки
о Ультразвуковые критерии:
— Внематочное плодное яйцо 5000 мМЕ/мл
— ↑ β-ХГЧ >50% за 48 ч
— Наличие живого эмбриона
— Умеренное или большое количество жидкости в брюшной полости
о Результаты УЗИ, выполненного во время/после лечения, часто дезориентируют врача:
— ↑ кровоизлияния вокруг внематочного плодного яйца, ↑ размера внематочного плодного яйца
• Местное введение метотрексата или хлорида калия во внематочное плодное яйцо под контролем УЗИ:
о При наличии живого эмбриона:
— При использовании комбинации местного введения метотрексата под контролем УЗИ и его системного введения терапия эффективна в 93,3% случаев
— При системном введении метотрексата терапия эффективна в 73% случаев
• Выжидательная тактика:
о По данным исследования серии случаев, критериями отбора пациенток для выжидательной тактики, обеспечивающими 71,2% эффективность лечения, являлись:
— Клинически стабильное состояние с отсутствием/минимальной болью в области живота
• Отсутствие признаков значительного скопления крови в брюшной полости:
о Средний диаметр внематочного плодного яйца 2000 МЕ/л, выжидательная тактика больше не подходит, рекомендуется хирургическое лечение
о Протокол амбулаторного лечения
— Вернуться в оглавление раздела «Акушерство.»
Редактор: Искандер Милевски. Дата обновления публикации: 13.9.2021
Внематочная беременность и ее УЗ-диагностика. Авторы статьи: Байрашева Асия Абдрахмановна, Ганиева Наталья Юрьевна.
Несмотря на значительный научный и технический прогресс, в настоящее время проблема внематочной беременности продолжает оставаться актуальной. Это связано с тем, что материнская смертность при несвоевременном установлении диагноза велика: внутреннее кровотечение и шок развиваются быстро. Поэтому корреспонденты журнала обратились за комментарием к врачу высшей категории медицинского центра «Здоровье семьи» Байрашевой Асие Абдрахмановне:
– Асия Абдрахмановна! Вы, врач с большим клиническим опытом, расскажите нам пожалуйста о том, что такое внематочная беременность и чем она опасна. – Начну с того, как происходит в организме женщины оплодотворение. В большинстве случаев, и это норма, зрелая яйцеклетка после овуляции может быть оплодотворена, еще находясь в маточной трубе, и образовавшееся в результате этого плодное яйцо беспрепятственно проходит канал трубы, достигает полости матки, где и прикрепляется к эндометрию. У женщины возникает маточная беременность. Нередко, однако, оплодотворенное яйцо может прикрепиться где-либо на своем пути, не достигая матки, и тогда возникает внематочная беременность – аномалия, встречающаяся не только у людей, но и у некоторых животных. Например, сперматозоид может проникнуть через разрыв фолликулярной стенки и оплодотворить яйцеклетку еще находящуюся в яичнике, образовавшееся плодное яйцо остается в яичнике и такая беременность называется внематочной (яичниковой). Также образовавшееся плод ное яйцо может прикрепиться где-либо в брюшной полости, и такая беременность называется внематочной (брюшной). Наконец, оплодотворенная яйцеклетка может застрять в любом отрезке трубного канала, что вызовет внематочную (трубную) беременность, либо справа, либо слева. Таким образом, любая беременность, развивающаяся вне матки, называется внематочной. Различают три основные формы внематочной беременности: – яичниковая, – абдоминальная, – трубная. Следует отметить, что чаще всего встречается трубная внематочная беременность. В трубе имеется три анатомических отдела: межуточная часть, перешеек, воронка. В большинстве случаев трубная внематочная беременность развивается в области перешейка и воронки, там, где имеются естественные сужения труб. Главная роль происхождения внематочной беременности принадлежит воспалительным процессам в трубах (сальпингитам), чаще всего вызванными заболеваниями, передающимися половым путем, туберкулезом гениталий и другими возбудителями. Воспалительный процесс вызывает отек слизистой оболочки трубы, вследствие чего трубный канал сужается, но при этом остается проходим для сперматозоидов, но непроходимым для оплодотворенной яйцеклетки, особенно в ближайшей к матке части трубы, где он и в норме настолько узок, что с трудом пропускает конский волосок. В очень редких случаях внематочная беременность возникает не по причине воспаления, а в результате инфантилизма (недоразвитая или короткая труба), а также в результате врожденной аномалии в виде добавочной трубы. Стенка трубы, в отличие от стенки матки представляет собой неблагоприятную почву для развития плодного яйца. Как правило, неизбежным исходом трубной беременности является разрыв плодовместилища (от 4 до 12 недель). С разрывом плодовместилища плод гибнет. При разрыве стенки трубы общее состояние женщины резко ухудшается, могут возникнуть боли в животе, головокружение, рвота, обморок. При самом неблагоприятном исходе больная может погибнуть раньше, чем ей будет оказана соответствующая оперативная помощь. Поэтому на первый план выступает ранняя диагностика внематочной беременности (при ранней задержке менструации до 10 дней – определение ХГЧ теста, а после 10 дней задержки – проведение УЗИ). Лечение внематочной беременности подразделяется на оперативное и консервативное и заключается в остановке внутрибрюшного кровотечения оперативным путем, восстановление нарушенных гемодинами ческих показателей и при необходимости реабилитации репродуктивой функции. При установлении, как прерванной, так и прогрессирующей внематочной беременности проводят экстренную операцию. Часто при трубной беременности удаляют трубу, однако, в некоторых случаях при соответствующих условиях для сохранения репродуктивной функции, выполняют органосохраняющие операции: выдавливание плодного яйца, разрез маточной трубы в месте расположения плодного яйца с последующим его удалением (при небольших размерах плодного яйца), резекцию сегмента маточной трубы. Показанием к удалению трубы служат повторная беременность в маточной трубе, подвергавшаяся ранее консервативному лечению, рубцовые изменения в маточной трубе, нежелание иметь беременность в дальнейшем, разрыв маточной трубы, диаметр плодного яйца более 3 см. Пациентки, перенесшие оперативные вмешательства в связи с внематочной беременностью, нуждаются в дальнейшем восстановлении менструальной и генеративной функции. После операции почти у половины женщин наблюдаются нейроэндокринные и вегетососудистые расстройства, а в последующем возникает бесплодие, возрастает риск повторной внематочной беременности. Реабилитационные мероприятия заключаются в назначении антибактериальной терапии для профилактики воспалительного процесса, физиотерапевтических процедур, уменьшающих возможность образования спаек в малом тазу, а также в приеме препаратов железа и витаминов. Немаловажное значение после операции придается контрацепции, предпочтительно комбинированными оральными контрацептивами. Длительность предохранения от беременности не должна быть менее 6 месяцев. В качестве консервативной терапии применяют препараты, рекомендованные только врачом, однако этот метод часто сопровождается осложнениями и может завершиться операцией. В заключение хочу напомнить нашим дорогим женщинам, как важно любить и знать себя, помнить, что Вы не просто человек, но и прекрасный сосуд, в котором зарождается и зреет новая жизнь. Берегите себя, а мы будем помогать Вам нашим профессионализмом.
А вот диагностика внематочной беременности не всегда бывает легким делом даже для опытного врача. Обо всем подробнее узнаем на консультации у врача высшей категории ультразвуковой диагностики медицинского центра «Здоровье семьи» Ганиевой Натальи Юрьевны.
Внематочная беременность – одно из самых коварных гинекологических заболеваний требующее немедленного оказания медицинской помощи. Внематочная беременность часто характеризуется стертостью клинических проявлений, поэтому актуальным является ее своевременная диагностика. Трансвагинальное УЗИ занимает важное место при диагностике этого заболевания.
Возможны три варианта лечения внематочной беременности:
Обследование начинается с ультразвукового исследования и анализа крови на ХГ (хорионический гонадотропин – гормон, об разующийся оболочками плода с самых ранних сроков беременности). На повышении ХГ, отсутствии по данным УЗИ, плодного яйца в полости матки, а тем более, обнаружении его в расширенной маточной трубе, основывается диагностика внематочной беременности.
При абдоминальном УЗИ плодное яйцо в матке удается обнаружить на сроке 5–6 недель беременности, а при влагалищном УЗИ – на сроке с 3-х недель беременности. В 10% случаев внематочной беременности ошибочные результаты связаны с тем, что за плодное яйцо в полости матки принимают скопление жидкости или сгустки крови. При проведении УЗ исследования у пациентов с подозрением на внематочную беременность необходимо последовательно осматривать полость матки, придатки и позадиматочное пространство. При прогрессирующей внематочной беременности возможна визуализация плодного яйца с живым эмбрионом (или без него) в области придатков матки. При прервавшейся внематочной беременности можно определить умеренное увеличение размеров матки, гравиарное утолщение эндометрия, наличие ложного плодного яйца в полости матки, свободную жидкость в позадиматочном пространстве и образования в области придатков. В последние годы для диагностики внематочной беременности стало использоваться цветное доплеровское исследование, которое может оказать существенную помощь в диагностике этого серьезного состояния.


 Читайте также:
Читайте также: 