Осложнение после Ковид-19: фиброз легких

Риск получить необратимое поражение легочной ткани зависит как от своевременной правильной терапии в начале заболевания, так и от дальнейшего адекватного ведения пациента в постковидный период. Имеют значение: исходное состояние здоровья человека, наличие сопутствующих хронических состояний, полидефицитов, интоксикаций, генетических особенностей. Вероятность фиброза больше при тяжелом и затяжном течение болезни. Однако, фиброз может развиться и после легкой формы течения заболевания.
Диагностика поражения легочной ткани
Фиброз диагностируют по КТ легких. Субъективно человек будет ощущать следующие симптомы фиброза:
Возможные осложнения и перспективы восстановления
При отсутствии лечения фиброз легких постепенно приводит к развитию следующих осложнений:
Признаки фиброза, которые выявляются на КТ в разгар болезни, еще не означают необратимость изменений. Для того, чтобы сформировались стойкие участки пневмофиброза, требуется в среднем 2-3 месяца. Пока нет точных данных об обратимости фиброза тканей после перенесённой коронавирусной инфекции, но главный пульмонолог Минздрава РФ С. Авдеев в декабре 2020 г. в своем выступлении заявил, что есть подтвержденные случаи восстановления легких после фиброза. А 19-летнее наблюдение за пациентами, которые перенесли SARS (китайская эпидемия атипичной пневмонии в 2002-2003 годах), показало, что в течение первого года после болезни может идти уменьшение фиброзных уплотнений в легких.
Поэтому очень важно начать своевременное лечение.
Лечение фиброза легких
В ведении пациентов с перенесенной пневмонией в постковидный период имеет большое значение комплексный подход, включающий оценку: состояния активности иммунной системы и воспаления, показателей свертываемости, выраженности дефицитов макро- микронутриентов, компенсации имеющихся сопутствующих заболеваний.
Исходя из полученных данных, у конкретного пациента проводится индивидуально подобранная терапия. В ряде случаев необходимо проводить адекватную антикоагулянтную терапию с динамическим контролем показателей свертываемости. При необходимости, проводится терапия глюкокортикостероидами.
Перспективной представляется системная энзимотерапия – лечение с помощью гидролитических (протеолитических) ферментов, лечебная эффективность которых основана на комплексном воздействии на ключевые процессы, происходящие в организме.
Системные ферменты оказывают противовоспалительное, иммуномодулирующее, антиагрегантное, фибринолитическое, противоотечное и вторично-анальгезирующее действие. Традиционными препаратами для системной энзимной терапии являются вобэнзим, флогэнзим и их аналоги. Основными препаратами системной энзимной терапии в случае, когда речь идет о постковидном фиброзе, являются наттокиназа и серрапептаза, или их комбинации.
В качестве препарата, влияющего на торможение фиброзирования, сегодня применяется лонгидаза.
В ряде исследований получены данные о положительном влияние на течение легочных изменений раннего назначения антиоксидантов, в частности кверцитина, который обладает свойством восстанавливать поврежденную сосудистую стенку и оказывает иммуномодулирующее влияние.
Положительный эффект наблюдался при приеме детралекса, в составе которого растительные флавоноиды диосмин и гесперидин.
В совокупности с лекарственными средствами используются физиотерапевтические процедуры, специальные комплексы дыхательной гимнастики и лечебной физкультуры.
Насколько фатальны для легких последствия коронавируса и есть ли шанс их восстановить: отвечает профессор-пульмонолог
А также у кого повышенный риск развития фиброза, пояснил один из ведущих экспертов по COVID-19, доктор медицинских наук Кирилл Зыков.
ЧТО ЗНАЧАТ ДИАГНОЗЫ «ПНЕВМОСКЛЕРОЗ» И «ПНЕВМОФИБРОЗ»
При этом нужно помнить, что возможности наших легких очень значительны. И если после перенесенного заболевания, в том числе COVID-19, есть какой-то локальный пневмосклероз, относительно небольшие изменения, это не влияет на функциональные возможности легких. То есть человек попросту не почувствует каких-то неприятных последствий.
— Можно ли назвать процент или примерный масштаб повреждения легких, при которых такие последствия уже будут ощутимы?
— В ситуации с COVID-19 обнаружилась поразительная особенность: клиническое состояние, ощущения самого пациента могут не совпадать со степенью повреждения легких на КТ (компьютерной томографии) и по лабораторным данным. Этот одна из загадок новой инфекции. Порой возникает ощущение, что эти параметры живут своей жизнью, независимо друг от друга. Иногда мы видим, что у пациента на КТ поврежден достаточно большой объем легких, а человек уверяет, что чувствует себя нормально. И есть обратная ситуация, когда у больного выраженная одышка, высокая температура, а изменения на КТ довольно незначительны. Эту тайну коронавируса еще предстоит раскрыть.
ЧЕМ ДОЛЬШЕ ТЕЧЕНИЕ БОЛЕЗНИ, ТЕМ БОЛЬШЕ ФИБРОЗНЫЕ ИЗМЕНЕНИЯ
— От врачей сейчас часто можно услышать: о коронавирусной инфекции мы пока знаем мало, и непонятно, что дальше будет с легкими у переболевших.
— На самом деле сейчас мы можем ориентироваться на опыт предыдущих вспышек коронавирусов — SARS, или атипичной пневмонии, в 2002 — 2003 гг. и MERS, или Ближневосточного респираторного синдрома, в 2012 — 2013 гг. Срок наблюдения за пациентами, перенесшими эти виды коронавирусной инфекции, уже достаточно большой. В то время как срок нашего знакомства с COVID-19 всего около полугода.
Поэтому мы можем экстраполировать, то есть переносить данные предыдущих наблюдений на нынешнюю ситуацию. Если говорить об оценках последствий и конкретных цифрах, то большую роль играет тяжесть состояния, в котором госпитализировались пациенты. От этого зачастую зависят и шансы выжить, и частота и масштаб фиброзных изменений в легких. По разным данным, у пациентов с SARS такие изменения в легких встречались в 10 — 20% случаев (как раз в зависимости от тяжести состояния).
— И как долго сохранялись фиброзные изменения в легких?
— Есть наблюдения, что у части пациентов неблагоприятные изменения сохранялись через 9 месяцев после выписки из госпиталя. При этом выраженность фиброза зависела от длительности заболевания и его лечения. Чем дольше течение болезни, тем выше вероятность того, что у человека будут фиброзные изменения.
В ТЕМУ
У кого чаще развивается фиброз легких:
— Люди старшего возраста (65+)
— Люди с генетической предрасположенностью к развитию фиброза (если этим страдали родители или один из них, бабушки, дедушки)
— Пациенты с системными воспалительными заболеваниями соединительной ткани (системная красная волчанка, склеродермия, болезнь Шегрена и другие)
Чем больше уровень повреждений на КТ, тем выше вероятность того, что разовьются фиброзные изменения. Для тех, кто интересуется, упрощенно можно представить себе это процесс так: при «Ковиде» повреждается альвеолярный эпителий (оболочка альвеол, пузырьков в легких), резко возрастает воспалительный ответ. Как защитная реакция организма, в том числе, активируются клетки-фибробласты, формируется коллаген, и это является основной фиброза в дальнейшем
РЕШАЮЩИЙ СРОК — ПЕРВЫЙ ГОД
— После года подвижек в положительную сторону уже не было.
— Но ведь считается, что фиброз необратим? Переродившуюся ткань как легких, так и любого другого органа, в клинической практике еще вроде бы не научились превращать снова в полноценно работающие клетки?
-Так что на практике переболевшим остается ждать в течение года, чтобы понять масштаб «настоящего» фиброза и надеяться, что часть изменений пройдет, так?
— Главное, в течение этого года не усугубить ситуацию, не ухудшить состояние легких, а также принимать меры для восстановления и реабилитации.
Фиброз после коронавируса
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении после перенесенной коронавирусной инфекции (COVID-19)
У четверти пациентов с COVID-19 развивается отягощенное пневмонией течение болезни. Многоочаговое поражение лёгких влечет вероятность появления тяжелых осложнении, таких как фиброз после коронавируса. Последствия воспалительного процесса, в ходе которых происходит замещение легочной ткани соединительной. Простыми словами, фиброз — это возникновение рубцов и шрамов. Если поражения малого размера, то рубцевание не влияет на легочную функцию. Если обширные, то снижается газообмен, возникают необратимые изменения легочной функции и дыхательная недостаточность.
Рассказывает специалист РЦ «Лаборатория движения»
Дата публикации: 29 Октября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Фиброз легких – что это, причины
Фиброз легких или пневмофиброз после ковида — это замена ткани легких соединительным рубцом, происходящая под влиянием воспалительного процесса. При выраженном воспалении в легком образуются области по типу «матового стекла». Под воздействием терапии области сжимаются, уплотняются, на их месте остается шрам или фиброзное изменение.
В отличие от альвеол, соединительная ткань не обладает эластичностью и воздухопроницаемостью, снижается объем легких и потребляемого кислорода. Ковидная пневмония отличается от внебольничной, риск необратимого поражения легочной ткани минимален при своевременной терапии в начале заболевания и дальнейшей реабилитации пациента в постковидном периоде.
На формирование пневмофиброза или пневмосклероза легких после коронавируса уходит не меньше трех месяцев. Сформировавшийся фиброз необратим, но на стадии развития процесса фиброзные изменения благоприятно минимизируются медикаментозным и физиотерапевтическим лечением.
Симптомы
Фиброз легких после коронавируса — симптомы выражены следующими признаками:
Для подтверждения диагноза назначают КТ легких, на котором рентгенолог увидит все произошедшие изменения. Фиброз легких, симптомы после ковида на снимках компьютерной томографии выражены:
По совокупности признаков врачи определяют объем медикаментозного лечения и дальнейшей реабилитации.
Вероятность развития фиброза после коронавируса
На склонность к фиброобразованию влияет
Также в группе риска пациенты с тяжелым течением SARS-CoV-2, находившиеся на искусственной вентиляции легких.
Как долго сохраняются аномальные изменения в органах дыхательной системы
Постковидные патологические изменения сохраняются в легких сроком от трех до шести-восьми месяцев. Продолжительность индивидуальна в каждом клиническом случае и зависит от состояния иммунной системы, наличия сопутствующих заболеваний, раннего или поздно начатого лечения.
При появлении даже незначительного проявления симптомов, указывающих на образование пневмофиброза, необходимо посетить врача и пройти рекомендуемое обследование. Чем раньше начато лечение и пульмонологическое восстановление, тем меньше риск осложнений.
Лечение фиброза легких после пневмонии
Ведение пациентов с перенесенной ковидной пневмонией предусматривает комплексную диагностику и лечение. Перед назначением врач учитывает результаты обследования, подбирает тактику индивидуального курса терапии.
Наряду с медикаментозным лечением используют физиотерапевтические процедуры, специальные комплексы дыхательной гимнастики, лечебной физкультуры.
Как избежать осложнений
Чем опасен фиброз легких после коронавируса — при большой площади фиброзных разрастаний страдают не только легкие. Появление очагов кальцинатов в легких после коронавируса снижает объем вдыхаемого и выдыхаемого воздуха. Возникают осложнения в работе сердечно-сосудистой системы — сердце, чтобы насытить органы кислородом, начинает быстрее перекачивать кровь. Появляется деформация сосудов, наблюдается повышение давления, образуются тромбы.
Последствия со стороны нервной системы выражены проявлениями кислородного голодания мозга: снижением когнитивных функций, работоспособности, проблемами с памятью, быстрой утомляемостью, развитием стойкого депрессивного состояния.
Своевременное лечение фиброза легких после коронавируса дают благоприятный прогноз. Дальнейшая реабилитация направлена на устранение патологического состояния и минимизации риска осложнений.
Легочный фиброз, ассоциированный с COVID-19
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Анализ научных публикаций по результатам исследований, проведенных в период пандемии COVID-19, свидетельствует о вероятном риске фиброзирования легочной ткани или прогрессирования уже имеющегося интерстициального заболевания с развитием фиброза легких у пациентов, инфицированных вирусом SARS-CoV-2. Фиброзный гистологический паттерн выявлялся примерно в 22% случаев COVID-19, начиная с 3-й недели заболевания. Молекулярная основа прогрессирования легочного фиброза после заражения вирусом SARS-CoV-2 остается неясной, но считается многофакторной, включающей прямые вирусные эффекты, иммунную дисрегуляцию, цитокиновый шторм и усиленный окислительный стресс. Требует ответа вопрос, почему у определенной части пациентов происходит переход к неконтролируемой клеточной пролиферации с накоплением фибробластов и миофибробластов, чрезмерным отложением коллагена и внеклеточного матрикса, что приводит к прогрессирующему фиброзу легких, более тяжелому течению заболевания и повышает риск тяжелых осложнений и смертности. Регламентированного терапевтического подхода к лечению легочного фиброза, ассоциированного с новой коронавирусной инфекцией, не существует. Наряду с одобренными для лечения идиопатического легочного фиброза антифибротиками нинтеданибом и пирфенидоном исследуются новые средства предупреждения процесса фиброзирования. Важным направлением исследований является поиск биомаркеров для ранней идентификации пациентов с высоким риском тяжелого течения COVID-19, отягощенного развитием интерстициального фиброзного поражения легких.
Ключевые слова: легочный фиброз, COVID-19, SARS-CoV-2, пневмония, ангиотензинпревращающий фермент 2, иммунная дисрегуляция, антифибротики.
Для цитирования: Кузубова Н.А., Титова О.Н., Лебедева Е.С., Волчкова Е.В. Легочный фиброз, ассоциированный с COVID-19. РМЖ. Медицинское обозрение. 2021;5(7):492-496. DOI: 10.32364/2587-6821-2021-5-7-492-496.
1 I.P. Pavlov First St. Petersburg State Medical University, Saint-Petersburg, Russian Federation
2 Saint-Petersburg State Pediatric Medical University, Saint Petersburg, Russian Federation
An analysis of scientific publications based on the study results conducted during the COVID-19 pandemic indicates a possible risk of pulmonary fibrosis or progression of existing interstitial lung disease with the pulmonary fibrosis development in patients with the SARS-CoV-2 virus. A fibrous histological pattern was detected in about 22% of COVID-19 cases, starting from the third week of the disease. The molecular basis of the pulmonary fibrosis progression after infection with the SARS-CoV-2 virus remains unclear, but it is considered multifactorial, including direct viral effects, immune dysregulation, cytokine storm and increased oxidative stress. The question needs to be answered why a certain part of patients undergo a transition to uncontrolled cell proliferation with the accumulation of fibroblasts and myofibroblasts, excessive deposition of collagen and extracellular matrix, which leads to progressive pulmonary fibrosis, a more severe disease course and increases the risk of severe complications and mortality. There is no regulated therapeutic approach to the treatment of pulmonary fibrosis associated with a new coronavirus infection. Along with the approved antifibrotics for the treatment of idiopathic pulmonary fibrosis, nintedanib and pirfenidone, new means of preventing the fibrosis process are being investigated. An important research area is a search for biomarkers for early identification of patients with a high risk of severe COVID-19, burdened by the development of interstitial fibrotic lung lesions.
Keywords: pulmonary fibrosis, COVID-19, SARS-CoV-2, pneumonia, angiotensin-converting enzyme 2, immune dysregulation, antif ibrotics.
For citation: Kuzubova N.A., Titova O.N., Lebedeva E.S., Volchkova E.V. Pulmonary fibrosis associated with COVID-19. Russian Medical Inquiry. 2021;5(7):492–496 (in Russ.). DOI: 10.32364/2587-6821-2021-5-7-492-496.
Введение
Результаты исследований, проведенных в период пандемии COVID-19, свидетельствуют о вероятном риске генерализации имеющегося интерстициального заболевания легких с развитием интерстициального легочного фиброза у пациентов, инфицированных вирусом SARS-CoV-2 [1, 2]. Учитывая, что примерно у 30% выживших после тяжелого острого респираторного синдрома 2003 г. и ближневосточного респираторного синдрома наблюдались стойкие рентгенологические и физиологические нарушения, соответствующие фиброзной болезни легких, следует ожидать, что последствия COVID-19 могут включать формирование у большой когорты лиц легочного фиброза и стойких, потенциально прогрессирующих физиологических нарушений [3]. Для установления истинной распространенности постковидного легочного фиброза потребуются долгосрочные последующие исследования.
Гистопатология SARS-CoV-2-пневмонии
Основным проявлением пневмонии при COVID-19 признано считать диффузное альвеолярное повреждение [3–6]. По результатам гистологического исследования аутопсийного материала в 43% случаев диффузное альвеолярное повреждение характеризовалось фиброзным паттерном [5]. Пациенты с фиброзным паттерном повреждения альвеол имели более длительную продолжительность болезни и госпитализации по сравнению с пациентами с острым альвеолярным повреждением и дольше нуждались в искусственной вентиляции легких (ИВЛ) [5]. Анализ состояния пациентов, перенесших тяжелую пневмонию при COVID-19, выявил высокую частоту фиброзных нарушений функции легких в ранний период выздоровления [6]. На основании анализа образцов легких больных COVID-19 были определены 3 основных гистологических варианта повреждения легочной ткани: эпителиальные изменения с диффузным альвеолярным повреждением (85%), сосудистый паттерн с поражением микрососудов (59%) и фиброзный паттерн с интерстициальным фиброзом (22%) [7]. По данным S.B. Polak et al. [7], гистологическая картина повреждения легочной ткани, характерная для интерстициального фиброза, выявлялась примерно с 3-й недели заболевания COVID-19 и не была связана с использованием ИВЛ. Эпителиальные и сосудистые паттерны могут присутствовать на всех стадиях симптоматического COVID-19, тогда как фиброзный паттерн (гиперплазия фибробластов, фиброз, отложение коллагена в перегородках, микрокистозное сотовое легкое) проявляется примерно с 3-й недели заболевания.
Патогенетические механизмы SARS-CoV-2-индуцированного легочного фиброза
Молекулярная основа прогрессирования легочного фиброза после заражения вирусом SARS-CoV-2 пока остается неясной, но считается многофакторной, включающей прямые вирусные эффекты, иммунную дисрегуляцию, цитокиновый шторм и усиленный окислительный стресс [8, 9]. С помощью методов биоинформационного анализа было установлено, что связывание вируса SARS-CoV-2 с рецепторами ангиотензинпревращающего фермента 2 (АПФ-2), которых особенно много в легочной ткани, приводит активации экспресии мРНК факторов роста, инициирующих процессы фиброзирования, таких как трансформирующий фактор роста b1 (Transforming growth factor β1, TGF-β1), фактор роста соединительной ткани (connective tissue growth factor, CTGF), фибронектин 1 [10]. Предполагается, что развитию фиброза легких у пациентов с COVID-19 может способствовать дисбаланс в ренин-ангиотензиновой системе [11]. В результате высокоаффинного связывания SARS-CoV-2 с рецептором АПФ-2 снижается экспрессия АПФ-2 и повышается уровень ангиотензина 2, который играет ключевую роль в процессах аберрантного заживления повреждений и формирования легочного фиброза. Эти процессы включают выработку провоспалительных цитокинов, таких как интерлейкин (interleukin, IL) 6 (IL-6) и IL-8, выработку активных форм кислорода инфицированными клетками альвеолярного эпителия и активацию TGF-β1, которая, в свою очередь, приводит к пролиферации, миграции и дифференцировке фибробластов в миофибробласты с последующим отложением в интерстиции коллагена и фибронектина [11].
Высвобождение матриксных металлопротеиназ во время воспалительной фазы острого респираторного дистресс-синдрома (ОРДС) вызывает повреждение легочного эпителия и сосудистого эндотелия и неконтролируемую фибропролиферацию. Важную роль в формировании легочного фиброза играют канонические профибротические пути, регулируемые TGF-β1, а сосудистая дисфункция является ключевым компонентом перехода от ОРДС к фиброзу, в котором участвуют сосудистый эндотелиальный фактор роста (Vascular endothelial growth factor) и цитокины, такие как IL-6 и фактор некроза опухоли-α (tumor necrosis factor-α, TNF-α) [2]. На основании наблюдений, указывающих на то, что местом повреждения при инфицировании вирусом SARS-CoV-2 являются клетки альвеолярного эпителия, а не эндотелиоциты, высказывается предположение, что механизм легочного фиброза при COVID-19 отличается от механизма идиопатического легочного фиброза и других фиброзных заболеваний легких [2].
У пациентов с COVID-19 значительно повышены сывороточные уровни хемоаттрактантного белка моноцитов-1 (monocyte chemoattractant protein 1, MCP-1), TGF-β1, TNF-α, факторов роста фибробластов (fibroblast growth factors), тромбоцитарного фактора роста (Platelet-derived growth factor), IL-6 и IL-1β [12–14]. Везикулярные эндотелиальные клетки II типа являются одним из основных источников этих фиброгенных факторов, которые стимулируют гиперпролиферацию фолликулярных клеток типа II, рекрутируют фибробласты в фиброзные локусы, индуцируют активацию и дифференцировку фибробластов в миофибробласты. Миофибробласты ответственны за избыточное накопление экстрацеллюлярного матрикса в базальных мембранах и интерстициальной легочной ткани, что в итоге приводит к потере альвеолярной функции, особенно газообмена между альвеолами и капиллярами. В ремоделировании альвеолярной ткани, инфицированной SARS-CoV-2, важная роль может принадлежать фибробластам [15]. Вирус SARS-CoV-2 способен инфицировать альвеолярные фибробласты, отличающиеся высокой экспрессией рецептора АПФ-2, что может вызвать чрезмерное разрастание фибробластов и внеклеточного матрикса, отложение патологического коллагена, которое будет облегчать проникновение вируса в глубокие слои легочной паренхимы [15]. Фибробласты могут трансинфицировать иммунные клетки и способствовать возникновению у пациентов виремии.
Ятрогенными факторами развития легочного фиброза у пациентов, выживших после тяжелой пневмонии при COVID-19, являются токсичность кислорода и повреждение легких, вызванное ИВЛ [8]. Постковидный фиброз чаще развивается у пациентов с изначально обширным двусторонним вовлечением легких, которые нуждаются в кислородной поддержке и ИВЛ, часто в течение продолжительного времени. Длительное воздействие высоких концентраций кислорода приводит к повышенной выработке свободных радикалов, которые могут повредить легочный эпителий. Механический стресс, сопутствующий ИВЛ, также может провоцировать повреждение легких и способствовать развитию легочного фиброза [16].
Возможности лечения SARS-CoV-2-ассоциированного легочного фиброза
Основной причиной легочного фиброза считается хроническое воспаление, сопряженное с повреждением альвеолярного эпителия и активацией фибробластов. Респираторные вирусные инфекции могут выступать в качестве триггеров инициации процесса фиброзирования легочной ткани или кофакторов, усугубляющих существующий фиброз легких. В настоящее время нет полностью документированного терапевтического подхода к лечению поствоспалительного легочного фиброза, ассоциированного с новой коронавирусной инфекцией.
Исследователи рассматривают использование не только хорошо известных лекарственных средств, таких как одобренные для терапии идиопатического легочного фиброза ингибитор тирозинкиназы нинтеданиб или пирфенидон с неопределенным механизмом действия [17], но и другие варианты. Антифиброзная терапия может иметь значение в предотвращении тяжелого течения COVID-19 у пациентов с интерстициальными заболеваниями легких и в предотвращении формирования легочного фиброза после индуцированной вирусом SARS-CoV-2 пневмонии [3]. Антифибротические препараты не устраняют иммунную дисрегуляцию, вызванную инфекцией SARS-CoV-2, и вряд ли предотвратят протромботические осложнения этого сложного патологического процесса [3]. Скорее всего, антифибротическая терапия будет включена в комбинированные схемы, как только будут определены эффективные противовоспалительные методы лечения, что в итоге должно ослабить фиброзные последствия [3, 18].
Существует несколько сообщений о том, что применение спиронолактона, антагониста минералокортикоидного рецептора, позволяет предотвращать развитие фиброза [2, 19]. Гормон коры надпочечников альдостерон является физиологическим активатором минералокортикоидного рецептора и частично отвечает за увеличение оборота внеклеточного матрикса, что наблюдается при легочном фиброзе, и действует преимущественно на эпителий легких. Пока нет результатов исследований, в которых были бы представлены положительные эффекты антагониста минералокортикоидных рецепторов при поствирусном фиброзе легких, но его можно рассматривать как потенциальное средство предупреждения этого серьезного постковидного осложнения [2].
В таблице 1 представлены разрабатываемые в настоящее время новые подходы к предупреждению развития постковидного легочного фиброза [2]. Определенные надежды возлагаются на препарат под кодовым названием OATD-01, который ингибирует хитотриозидазу 1, проявляет противовоспалительную активность и тормозит развитие легочного фиброза. В настоящее время проводятся исследования с целью определить, имели ли пациенты, умершие от COVID-19, повышенную экспрессию хитотриозидазы 1 в легочной ткани. Другое изучаемое вещество, тетрандрин, является алкалоидом с разнонаправленным механизмом действия, влияющим на активные формы кислорода, кальциевые каналы и каспазные пути, который показал свою эффективность при лечении воспаления и рака легких. Антифибротические свойства формулы Фучжэнхуаю (Fuzheng Huayu), содержащей 6 китайских трав, и Анлуохуаксана (Anluohuaxian) были установлены при лечении фиброза печени, и в настоящее время проходят испытания их эффективности у пациентов с COVID-19. Другие предлагаемые варианты лечения предполагают введение мезенхимальных стволовых клеток или очищенной амниотической жидкости человека, которые известны своими противовоспалительными, антифибротическими и регенеративными свойствами.
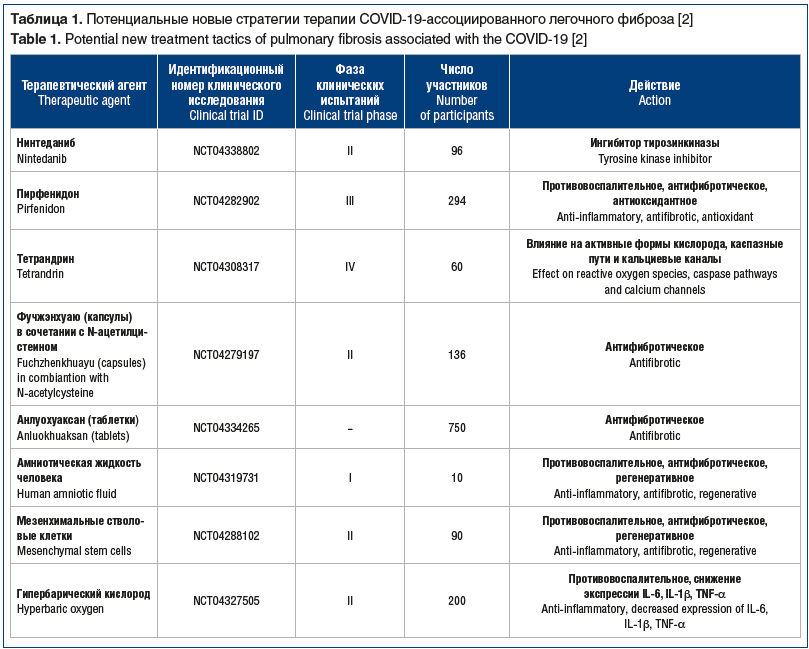
Многие пациенты с тяжелым течением COVID-19 могут получать антиинтерлейкиновую терапию. Если ингибирование IL-1β (что вероятно) может предотвратить развитие фиброза после COVID-19, то роль ингибирования IL-6 менее ясна. Экспериментальное исследование с блеомициновой моделью легочного фиброза показало, что ингибирование IL-6 как на ранней, так и на поздней стадии повреждения легких способствует формированию фиброза. в долгосрочной перспективе [20]. Эффекты антиинтерлейкиновой терапии можно считать потенциально полезными, но полностью они неизвестны, и существует вероятность, что они могут привести к ухудшению легочного фиброза [2].
Возможные биомаркеры прогрессирования COVID-19
В настоящее время нет надежных клинических или лабораторных показателей, позволяющих на ранних стадиях COVID-19 выявлять субпопуляцию пациентов с риском прогрессирования заболевания до тяжелых и смертельных форм с возможным развитием интерстициального легочного фиброза [21–23]. Результаты недавнего исследования показывают, что у пациентов с пневмонией, вызванной вирусом SARS-CoV-2, у которых развилась тяжелая дыхательная недостаточность, отмечались гипервоспалительные реакции с признаками либо иммунной дисрегуляции, либо синдрома активации макрофагов. У большинства пациентов преобладала иммунная дисрегуляция, характеризующаяся низкой экспрессией человеческого лейкоцитарного антигена (HLA-DR) на моноцитах CD14, выраженным истощением лимфоцитов CD4 и CD19 и естественных клеток-киллеров. Развитию иммунной дисрегуляции могла способствовать гиперактивация циркулирующих моноцитов, продуцирующих большое количество IL-6 и TNF-α. Все пациенты с тяжелой формой SARS-CoV-2-пневмонии имели либо иммунную дисрегуляцию, либо синдром активации макрофагов, что специфически отличало их от пациентов, страдающих бактериальной или H1N1-ассоциированной пневмонией [24].
На основе ретроспективного анализа образцов крови пациентов с тяжелым течением COVID-19 и математического моделирования исследователи из г. Ухань (Китай) выделили 3 показателя для прогнозирования исхода COVID-19: лактатдегидрогеназу (ЛДГ), С-реактивный белок и количество лимфоцитов [25]. Для тяжелобольных пациентов с COVID-19 значительное повышение содержания ЛДГ является важным маркером повреждения легочной ткани и указывает на увеличение активности патологического процесса [26]. Повышение содержания С-реактивного белка, маркера плохого прогноза при тяжелой вирусной инфекции, отражает стойкое состояние воспаления. Лимфопения является общим признаком у пациентов с COVID-19 и может быть критическим фактором, связанным с тяжестью заболевания и прогнозом неблагоприятных осложнений в будущем. Особенно страдает от воздействия нового коронавируса популяция Т-лимфоцитов: значительно уменьшается количество хелперных и супрессорных Т-клеток, а также вспомогательных Т-клеток памяти и регуляторных Т-клеток, особенно в тяжелых случаях [22]. В литературе описаны биомаркеры фиброгенеза, определяемые в бронхоальвеолярной жидкости через 24 ч после начала развития ОРДС, которые коррелируют с показателем смертности [23]. К ним относятся N-концевой пропептид коллагена III типа, С-концевой пропептид коллагена I типа, TGF-β и альвеолярные фибробласты [27].
В настоящее время нет ясного понимания молекулярной основы тяжелых симптомов и последствий COVID-19, что диктует необходимость исследований для выявления клеточных и молекулярных биомаркеров, которые могли бы обеспечить раннюю идентификацию лиц с высоким риском тяжелого течения заболевания, отягощенного развитием интерстициального фиброзного поражения легочной ткани [28].
Заключение
Накопленные в мире за период пандемии COVID-19 исследования и наблюдения свидетельствуют о гетерогенной природе новой коронавирусной инфекции с неизвестным клеточно-молекулярным патогенетическим механизмом. Остается неясным, почему у выживших после тяжелой SARS-Cov-2-пневмонии и связанного с ней ОРДС часто наблюдается почти полное восстановление легочной функции, а у определенной части пациентов происходит переход к неконтролируемой клеточной пролиферации с накоплением фибробластов и миофибробластов, чрезмерным отложением коллагена и других компонентов внеклеточного матрикса, что приводит к прогрессирующему фиброзу легких, более тяжелому течению заболевания и повышает риск тяжелых осложнений и смертности. Легочный фиброз может стать причиной смертности у большого числа пациентов с COVID-19, и в то же время значительная часть переболевших будет испытывать долгосрочные нарушения функции легких и рентгенологические аномалии, связанные с остаточным легочным фиброзом. Чтобы установить истинную распространенность постковидного фиброза легких и определить, представляют ли собой структурные нарушения легочной ткани необратимые фиброзные изменения, потребуются длительное наблюдение и дополнительные исследования с анализом отдаленных результатов. На сегодняшний день нет полного понимания патофизиологии и молекулярной природы тяжелого течения COVID-19, поэтому необходимы исследования для выявления биомаркеров, которые могли бы обеспечить раннюю идентификацию пациентов с высоким риском прогрессирования легочного фиброза для назначения доступной антифибротической терапии.
Сведения об авторах:
Кузубова Наталия Анатольевна — д.м.н., заместитель директора по научной работе НИИ пульмонологии ФГБОУ ВО ПСПбГМУ им. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6-8; ORCID iD 0000-0002-1166-9717.
Титова Ольга Николаевна — профессор, д.м.н., директор НИИ пульмонологии ФГБОУ ВО ПСПбГМУ им. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6-8; ORCID iD 0000-0003-4678-3904.
Лебедева Елена Сергеевна — к.б.н., ведущий научный сотрудник НИИ пульмонологии ФГБОУ ВО ПСПбГМУ им. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6-8; ORCID iD 0000-0001-6887-0166.
Волчкова Елизавета Владимировна — аспирант кафедры анестезиологии, реаниматологии и неотложной педиатрии факультета послевузовского и дополнительного профессионального образования ФГБОУ ВО СПбГПМУ Минздрава России; 194100, Россия, г. Санкт-Петербург, ул. Литовская, д. 2; ORCID iD 0000-0001-6712-5121.
Контактная информация: Кузубова Наталия Анатольевна, e-mail: kuzubova@mail.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах и методах.
Конфликт интересов отсутствует.
Статья поступила 09.07.2021.
Поступила после рецензирования 03.08.2021.
Принята в печать 26.08.2021.
Natalia A. Kuzubova — Dr. Sc. (Med.), Deputy Director of Science, I.P. Pavlov First St. Petersburg State Medical University; 6-8, Lev Tolstoy str., Saint-Petersburg, 197022, Russian Federation; ORCID iD 0000-0002-1166-9717.
Olga N. Titova — Professor, Dr. Sc. (Med.), Director of the I.P. Pavlov First St. Petersburg State Medical University; 6-8, Lev Tolstoy str., Saint-Petersburg, 197022, Russian Federation; ORCID iD 0000-0003-4678-3904.
Elena S. Lebedeva — C. Sc. (Bio.), Leading Researcher, I.P. Pavlov First St. Petersburg State Medical University; 6-8, Lev Tolstoy str., Saint-Petersburg, 197022, Russian Federation; ORCID iD 0000-0001-6887-0166.
Elizaveta V. Volchkova — postgraduate student of the Department of Anesthesiology, Resuscitation and Emergency Pediatrics of the Faculty of Postgraduate and Additional Professional Education of the Ministry of Health of the Russian Federation; 2, Litovskaya str., St. Petersburg, 194100, Russian Federation; ORCID iD 0000-0001-6712-5121.
Contact information: Natalia A. Kuzubova e-mail: kuzubova@mail.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Только для зарегистрированных пользователей






