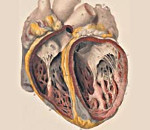
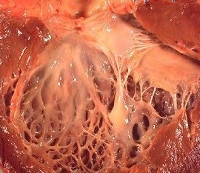
Фиброэластоз эндокарда – это тяжелое заболевание, характеризующееся врожденным или приобретенным диффузным утолщением эндокарда одной или более сердечных камер вследствие разрастания соединительной ткани. Клинически проявляется симптомами сердечной недостаточности (тахикардия, одышка, периферические отеки) и нарушения ритма (головокружения, предобморочные состояния). Диагноз ставится на основании данных электрокардиографии, ЭхоКГ, эндомиокардиальной биопсии. В качестве лечения используются препараты для купирования сердечной недостаточности, антикоагулянтные и антиаритмические лекарственные средства. В некоторых случаях выполняется РЧА и пересадка сердца.
МКБ-10
Общие сведения
Фиброэластоз эндокарда (ФЭ, эндомиокардиальный фиброз, эндокардиальный фиброэластоз) – врожденная или приобретенная патология сердца, при которой происходит разрастание коллагеновой и эластиновой ткани в стенках эндокарда и субэндокардиального миокарда различных отделов сердца. Эндокардиальный фиброэластоз относится к группе неклассифицируемых кардиомиопатий.
Врожденный фиброэластоз часто сочетается с врожденными пороками сердца (открытым артериальным протоком, гипоплазией правого желудочка, подклапанным аортальным стенозом). Данная патология встречается с частотой 4-17 случаев на 1000 врожденных пороков сердца. Среди больных преобладают лица женского пола. Наибольшая распространенность врожденного ФЭ наблюдается в Африке, Юго-восточной Азии и Южной Америке. Эпидемиологические данные о приобретенном фиброэластозе отсутствуют.
Причины
Врожденная форма
Точная причина врожденного фиброэластоза эндокарда неизвестна. В развитии заболевания предполагается роль внутриутробной вирусной инфекции (Коксаки В, эпидемического паротита, цитомегаловирусной инфекции). Существует теория аутоиммунной природы ФЭ. Была обнаружена взаимосвязь между наличием специфических аутоантител в крови матери (антител к цитоплазматическим компонентам SS-A и SS-B) и ФЭ у новорожденных детей. Некоторые исследователи рассматривают эндокардиальный фиброэластоз как кардиальное проявление неонатальной красной волчанки.
Возможна наследственная предрасположенность. В ходе многочисленных исследований у больных ФЭ была выявлена мутация гена G4.5, регулирующего синтез коллагена и эластина и расположенного на Х-хромосоме в области Xq28.
Приобретенная форма
Возникновению вторичного фиброэластоза эндокарда способствуют некоторые заболевания сердца, при которых в тканях органа откладываются различные метаболиты:
Патогенез
Под влиянием нескольких провоцирующих факторов, а также вследствие неизвестных причин в тканях сердца происходят следующие патологические процессы. Эндотелиальные клетки субэндокардиального слоя миокарда и эндокарда трансформируются в мезенхимальные клетки (фибробласты) и под действием фактора роста начинают синтезировать коллагеновые и эластиновые соединительнотканные волокна. Нарушенная регуляция фактора роста фибробластов усиливает степень фиброза.
В результате этого эндокард одного или нескольких отделов сердца (предсердий, желудочков) утолщается, что приводит к повышению жесткости и снижению податливости стенок сердца. Нарушается диастолическая функция, т. е. ухудшается наполнение сердечных камер кровью в период диастолы (расслабления сердца). Возникают гемодинамические нарушения – повышается внутрипредсердное и внутрижелудочковое давление и давление в сосудах малого круга кровообращения, снижается систолическое артериальное давление. Развивается расширение полостей сердца, формируются пристеночные тромбы. Разрастание соединительной ткани в области перегородок нарушает функцию проводящей системы.
Патологоанатомические изменения включают склероз и обызвествление эндокарда, утолщение и укорочение сухожильных хорд и гипертрофию мышечных волокон, особенно выраженную в области папиллярных мышц. Характерны дегенерация атриовентрикулярного узла и диффузное скопление в миокарде иммуноглобулинов класса G и Т-клеточных инфильтратов.
Классификация
По происхождению различают первичный (врожденный) и вторичный (приобретенный) фиброэластоз эндокарда. Врожденный ФЭ подразделяется на изолированный и с сопутствующими органическими поражениями сердца (врожденными пороками). По преимущественной локализации фиброза выделяют:
Симптомы фиброэластоза эндокарда
Врожденная форма характеризуется тяжелым быстропрогрессирующим течением, манифестирует в течение первого года жизни. Родители начинают обращать внимание на вялость ребенка, плохое сосание или полный отказ от грудного кормления. Кожные покровы приобретает бледный оттенок, наблюдается низкая прибавка в весе и постоянные респираторные инфекции. Затем присоединяются признаки застойной сердечной недостаточности – увеличение частоты дыхания и сердцебиения, цианоз (синюшность) губ и кончиков пальцев, гепатомегалия.
Приобретенным ФЭ страдают, как правило, взрослые. Клиническая картина разворачивается постепенно. Вначале возникают одышка, учащение сердцебиения, повышенная утомляемость при минимальных физических нагрузках. Далее появляются отеки лодыжек и нижней части голеней, тяжесть и боли в правом подреберье из-за увеличенной печени. Симптомы нарушений ритма сердца обычно протекают в виде приступов. Они включают головокружение, потемнение в глазах и обмороки.
Осложнения
Врожденная форма ФЭ часто осложняется жизнеугрожающими состояниями, требующими немедленного медицинского вмешательства. К ним относятся тромбоэмболии головного мозга и мезентериальных сосудов, острая сердечная недостаточность (кардиогенный шок, отек легких) и остановка сердца вследствие полной атриовентрикулярной блокады.
При вторичном ФЭ фиброзный процесс распространяется на сердечные клапаны, что практически всегда приводит к формированию пороков сердца (митрального стеноза, аортальной недостаточности и др.), а в дальнейшем ‒ к легочной гипертензии. Редкими осложнениями считаются инфаркт миокарда и выпот жидкости в брюшную, перикардиальную, плевральную полости. Точные статистические данные о развитии конкретных осложнений отсутствуют.
Диагностика
Курацией пациентов с врожденным ФЭ занимаются педиатры, детские кардиологи и неонатологи. Больных вторичной формой ФЭ ведут специалисты-кардиологи. При физикальном осмотре обращают на себя внимание увеличенный живот, колбовидное утолщение концевых фаланг пальцев кисти (симптом барабанных палочек), гепатоюгулярный рефлюкс (набухание шейных вен при надавливании на правое подреберье). При аускультации сердца и легких выслушиваются глухость сердечных тонов, ритм галопа и влажные мелкопузырчатые хрипы. Решающими в диагностике ФЭ являются следующие методы:
Дифференциальная диагностика
Фиброэластоз эндокарда следует дифференцировать с другими врожденными кардиальными патологиями, такими как аномальное отхождение левой венечной артерии от легочного ствола и врожденный кардит. Также ФЭ необходимо отличать от заболеваний сердца инфекционной этиологии (вирусный миокардит, инфекционный эндокардит, острая ревматическая лихорадка) и метаболических расстройств (мукополисахаридоз, гликогеноз).
Лечение фиброэластоза эндокарда
Консервативная терапия
Этиотропной терапии не существует. Все пациенты подлежат обязательной госпитализации в кардиологический стационар, а при тяжелом состоянии – в отделение реанимации и интенсивной терапии. Эффективных методов лечения врожденной формы ФЭ в настоящее время не разработано. Для патогенетического лечения приобретенного ФЭ используют лекарственные препараты, замедляющие прогрессирование сердечной недостаточности – ингибиторы АПФ (периндоприл, эналаприл), блокаторы бета-адренергических рецепторов (бисопролол, метопролол) и антагонисты минералокортикоидных рецепторов (спиронолактон). Для предотвращения тромбообразования назначаются антикоагулянты (варфарин, гепарин).
Для купирования приступов аритмии (синдрома WPW), нарушающих гемодинамику, применяют вагусные пробы (массаж каротидного синуса, проба Вальсальвы), аденозинтрифосфат, блокаторы медленных кальциевых каналов (верапамил). При неэффективности этих мер для восстановления синусового ритма прибегают к наружной электрической кардиоверсии или чреспищеводной электрокардиостимуляции. В дальнейшем пациенты должны постоянно принимать антиаритмические препараты.
Хирургическое лечение
В случае резистентности к лекарственной терапии и частого возникновения приступов проводится радиочастотная абляция. При выявлении АВ блокады II или III степени показана установка искусственного водителя ритма (электрокардиостимулятора). Единственным радикальным методом лечения считается трансплантация сердца. Она выполняется при безуспешности консервативной терапии и критическом состоянии пациента.
Прогноз и профилактика
Врожденный ФЭ является тяжелым заболеванием с крайне неблагоприятным прогнозом. Подавляющее большинство детей (более 90%), рожденных с этой патологией, погибают в течение первых двух лет жизни от явлений недостаточности кровообращения. Основная профилактика состоит в ранней пренатальной диагностике и прерывании беременности по медицинским показаниям. Приобретенный фиброэластоз, по сравнению с врожденным, имеет более доброкачественное течение. Летальный исход от сердечной недостаточности, тромбоэмболических осложнений, остановки сердца вследствие нарушений ритма наблюдается примерно в 25-30% с лучаев. Профилактика заключается в лечении основного заболевания, на фоне которого развивается ФЭ.
Фиброз сердца и печени: составляющие одного уравнения
ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава РФ, Клиника пропедевтики внутренних болезней им. В.Х. Василенко, 119881 Москва, ул. Погодинская, д.1, стр.1
Фиброз миокарда играет ключевую роль в патогенезе сердечно-сосудистых заболеваний. При хронической перегрузке давлением в сердце происходит активация синтеза коллагена, что приводит к его избыточному накоплению, фиброзу и гипертрофии миокарда. Повреждению миокарда часто сопутствует поражение печени. Эти два процесса тесно взаимосвязаны. Одним из связующих звеньев этой цепи служит активация ренин-ангиотензин-альдостероновой системы (РААС). Существует внушительная доказательная база в отношении препаратов, блокирующих РААС, и тем самым разрывающих порочный замкнутый круг сердечно-сосудистого континуума. Процессы фиброгенеза неспецифичны и перспектива применения средств, влияющих на активность РААС, может быть полезной для предотвращения фиброза не только в сердце и печени, но и в других органах.
Фиброзом называют уплотнение соединительной ткани в различных органах, которое сопровождается появлением рубцовых изменений. Эти рубцовые изменения возникают, как правило, на месте хронического воспаления: атрофии или дистрофии. В контексте фиброза основными «действующими лицами» являются компоненты внеклеточного матрикса — гликопротеины, протеогликаны и гиалуроновая кислота.
В пораженных тканях наблюдается чрезмерное накопление фибробластов и белков внеклеточного матрикса, включая коллаген, который служит основной структурной единицей фиброза. Коллаген — превалирующий гликопротеин внеклеточного матрикса. Это вещество представляет собой фибриллярный белок, который составляет основу соединительной ткани организма и обеспечивает ее прочность и эластичность. Пучки коллагена имеют форму тройной спирали, которые сшиваются вместе и образуют очень прочные коллагеновые фибриллы. Их прочность сравнима с прочностью стали [1].
Однако фиброз — не просто преобладание синтеза коллагена над его распадом. Это еще и процесс «структурирования» коллагена. Только структурированный коллаген имеет значение в развитии фиброза. Существуют 2 основных типа фиброза: реактивный и репаративный. Чаще всего мы встречаемся с реактивным типом, который наиболее характерен для большинства больных артериальной гипертонией (АГ), страдающих абдоминальным ожирением, с длительно текущей и плохо леченной АГ.
В качестве отсроченных последствий инфаркта миокарда можно рассматривать формирование на месте некроза рубца. Этот процесс является ярким примером репаративного фиброза. Атрофия и дистрофия ткани лежат в его основе. В этом случае пласты здоровых кардиомиоцитов чередуются с участками соединительной ткани [2].
Прогрессирование фиброза зависит, с одной стороны, от времени, а с другой — от микровоспалительной реакции, которая возникает в результате встречи с различными факторами (облучение, травма, инфекционно-аллергические факторы и др.). Выраженность микровоспалительной реакции определяет степень фиброза [3].
Конечно, в качестве одной из основополагающих причин фиброза нельзя не упомянуть значительную роль генетических структур, ответственных за синтез регуляторных белков. Эти белки участвуют в процессе фиброгенеза и могут приводить к ускорению или замедлению соответствующего процесса.
Главным механизмом в развитии фиброза служит активация ренин-ангиотензин-альдостероновой системы (РААС). Эта система контролирует тонус сосудов и гомеостаз натрия и воды. Основной действующий компонент РААС — ангиотензин-II (АТII), который представляет собой октапептид (состоит из 8 аминокислот). АТII образуется путем отщепления от неактивного предшественника ангиотензина-I (АТI) двух последних (C-концевых) аминокислот под воздействием ангиотензинпревращающего фермента (АПФ). АТII обладает высокой функциональной активностью, в первую очередь, в отношении сердечно-сосудистой системы, почек и надпочечников. Этот белок играет основную роль в развитии фиброза. Согласно данным экспериментальных и клинических исследований, ATII рассматривается как медиатор воспаления, который непосредственно активирует ремоделирование сердца. Кроме того, ATII отрицательно влияет на функцию эндотелия и стимулирует секрецию цитокинов и хемокинов. Но одним из наиболее отрицательных эффектов ATII в контексте фиброза служит его влияние на синтез коллагена. При этом ATII наравне с альдостероном снижает деградацию коллагена, что приводит к его выраженной аккумуляции.
Итак, конечным результатом действия РААС является увеличение объема циркулирующей крови и повышение системного артериального давления (АД). Общие представления о РААС остались неизменными, однако появилась масса новых сведений. Обнаружено, что РААС не является исключительно циркуляторной системой, и в тканях различных органах, в частности, сердце, печени, поджелудочной железе, существует ее автономный аналог. В этих органах самостоятельно синтезируются отдельные фрагменты ангиотензина, которые участвуют в регуляции роста, апоптоза клеток, процессах воспаления и фиброгенеза.
Механизмы развития фиброза разных органов во многом схожи, но, учитывая особую интимную общность патогенетических реакций, приводящих к развитию фиброза сердца и печени, следует связать во.
Современная эхокардиография, шумы в сердце, беременные женщины и дайвинг
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Опыт работы в лечебно-диагностическом центре «Арт-Мед» позволяет разделить пациентов, которые приходят на эхокардиографию, на определенные группы, в зависимости от причин их обращения.
Первую категорию составят беременные женщины, поскольку эхокардиографическое исследование считается обязательным и входит в план обследования. Вторую, многочисленную категорию, составят люди молодого возраста с кардиалгиями. Третью группу составят больные с хронической патологией сердца, нуждающиеся в динамическом наблюдении (врожденные и приобретенные пороки и т.д.) или в уточнении диагноза.
Четвертую группу составят больные с впервые возникшими жалобами на боли в области сердца, одышку, проявления сердечной недостаточности. Данная группа пациентов наиболее серьезная, т.к. среди них можно встретить «острую» патологию (аневризма грудной восходящей аорты, тромбоэмболия в систему легочной артерии, развитее аневризмы левого желудочка и т.д.). Пятую группу составят пациенты с шумом в области сердца. Попытаемся объяснить возможности эхокардиографии в диагностике патологии сердца и дифференциальной диагностике. Для этого попытаемся проанализировать вышеперечисленные группы пациентов.
Эхокардиография при беременности
Рис. 1. Незначительный пролапс передней створки митрального клапана (вариант нормы).
Фиброз головок папиллярных мышц левого желудочка сердца что это
Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева РАМН
Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева РАМН
ФГБУ «Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева» РАМН
Национальный центр онкологии Минздрава Азербайджанской Республики, Баку
Значение функции папиллярных мышц митрального клапана и прилежащих сегментов миокарда левого желудочка в прогрессировании ишемической митральной регургитации у больных ишемической болезнью сердца после хирургического лечения
Журнал: Терапевтический архив. 2015;87(8): 9-15
Бузиашвили Ю. И., Кокшенева И. В., Абуков С. Т., Абдуллаев А. А. Значение функции папиллярных мышц митрального клапана и прилежащих сегментов миокарда левого желудочка в прогрессировании ишемической митральной регургитации у больных ишемической болезнью сердца после хирургического лечения. Терапевтический архив. 2015;87(8):9-15.
Buziashvili Iu I, Koksheneva I V, Abukov S T, Abdullaev A A. Significance of papillary muscle function of the mitral valve and adjacent left ventricular segments in the progression of ischemic mitral regurgitation in patients with coronary heart disease after surgical treatment. Terapevticheskii Arkhiv. 2015;87(8):9-15.
https://doi.org/10.17116/terarkh20158789-15
Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева РАМН
Цель исследования. С помощью тканевой допплерографии миокарда (ТДГМ) определить значение дисфункции папиллярных мышц (ПМ) митрального клапана (МК) и прилежащих сегментов миокарда левого желудочка (ЛЖ) в генезе ишемической митральной недостаточности (МН) у больных ишемической болезнью сердца (ИБС) после хирургического лечения. Материалы и методы. Обследовали 101 больного ИБС с умеренной митральной регургитацией — МР (I—II степени) до выполнения хирургического лечения. Для анализа пациентов разделили на 4 группы: 1А — 40 пациентов после операции изолированного аортокоронарного шунтирования (АКШ) без прогрессирования МН, без МР или с умеренной ее степенью; 1Б — 17 пациентов после изолированного АКШ с прогрессированием МН до клинически значимой степени; 2А — 30 пациентов после АКШ и хирургической реконструкции постинфарктной аневризмы ЛЖ без прогрессирования МН, без МР или с умеренной ее степенью; 2Б — 14 пациентов после АКШ и хирургической реконструкции ЛЖ с прогрессированием МН до клинически значимой степени. Средняя длительность наблюдения после операции составила 5,35±0,58 года. Результаты. Анализ функции ПМ МК и прилегающих сегментов миокарда ЛЖ с помощью ТДГМ у больных ИБС после хирургического лечения показал, что у пациентов с прогрессированием МР отмечается: 1) снижение сократительной функции обеих ПМ и прилегающих сегментов миокарда ЛЖ; 2) развитие «рестриктивного» характера сегментарной диастолической дисфункции, обусловленной высокой жесткостью миокарда обеих ПМ и прилегающих сегментов миокарда ЛЖ; 3) обратная корреляция систолической скорости S задней ПМ с тяжестью МР, свидетельствующая о клинически значимом вкладе сократительной функции задней ПМ в формировании МН. Выявлены корреляции, свидетельствующие, что высокая жесткость миокарда ЛЖ и ПМ, приводящая к формированию «рестриктивного» характера диастолических нарушений миокарда, участвует в развитии МН у больных ИБС. Заключение. Результаты подтверждают значение дисфункции ПМ и прилежащих сегментов миокарда ЛЖ в механизмах прогрессирования ишемической МН у больных ИБС после хирургического лечения.
Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева РАМН
Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева РАМН
ФГБУ «Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева» РАМН
Национальный центр онкологии Минздрава Азербайджанской Республики, Баку
а — сегментарная позднедиастолическая скорость
АКШ — аортокоронарное шунтирование
б / 3 — базальный уровень
е — сегментарная раннедиастолическая скорость
ЗПП — задняя папиллярная мышца
ИБС — ишемическая болезнь сердца
ИМ — инфаркт миокарда
ИМР — ишемическая митральная регургитация
КДО — конечный диастолический объем
КСО — конечный систолический объем
ЛЖ — левый желудочек
МК — митральный клапан
МН — митральная недостаточность
МР — митральная регургитация
ПМ — папиллярные мышцы
ПМЖВ — передняя межжелудочковая ветвь
ППМ — передняя папиллярная мышца
с / 3 — средний уровень
ТДГМ — тканевая допплерография миокарда
ФВ — фракция выброса
ФК — функциональный класс
ХСН — хроническая сердечная недостаточность
NYHA — Нью-Йоркская ассоциация сердца
S МР/S ЛП — индекс площади потока МР
S max — сегментарная пиковая систолическая скорость
В основе патофизиологии ишемической митральной регургитации (ИМР) лежит несколько основополагающих механизмов, которые приводят к ее формированию и дальнейшему прогрессированию.
Первый и наиболее клинически значимый: развитие ИМР обусловлено наличием локального и/или глобального ремоделирования левого желудочка (ЛЖ), которое нарушает геометрическую взаимосвязь желудочка и клапанного аппарата, приводя к рестриктивной моторике створок и некомпетентному закрытию створок митрального клапана (МК).
Дополнительными факторами, играющими роль в формировании степени ИМР, являются: дилатация и/или дисфункция фиброзного кольца МК; дисфункция миокарда ЛЖ; механическая диссинхрония ЛЖ [1, 2].
ИМР — сложное многофакторное состояние, патологический процесс начинается в миокарде ЛЖ и приводит к вторичным изменениям подклапанного аппарата и створок МК.
Функция папиллярных мышц (ПМ) и прилежащих сегментов миокарда ЛЖ является одним из компонентов нормального функционирования сложного комплекса аппарата М.К. Дисфункция П.М. вносит вклад в формирование митральной недостаточности (МН) у больных ишемической болезнью сердца (ИБС).
Цель исследования — с помощью тканевой допплерографии миокарда (ТДГМ) определить значение дисфункции ПМ МК и прилежащих сегментов миокарда ЛЖ в генезе ишемической МН у больных ИБС после хирургического лечения.
Материалы и методы
Клиническая характеристика больных. В исследование включили 101 больного ИБС — 8 (8%) женщин и 93 (92%) мужчины. Критериями отбора являлись наличие умеренной митральной регургитации (I—II степени) до выполнения хирургического лечения; критерии исключения: другая этиология МН (ревматическая, миксоматозная, инфекционная или врожденная). Средний возраст больных составил 60,9±3,1 года. Всем пациентам ранее в НЦ ССХ им. А.Н. Бакулева выполнено хирургическое лечение: 57 (56%) — операция изолированного АКШ, 44 (44%) — аортокоронарное шунтирование (АКШ) в сочетании с хирургической реконструкцией Л.Ж. Средняя длительность наблюдения после операции составила 5,35±0,58 года.
У большинства больных в отдаленные сроки после операции отсутствовали приступы стенокардии или имелись умеренные проявления коронарной недостаточности: не отмечалось приступов стенокардии у 77% пациентов, стенокардия I—II функционального класса (ФК) имелась у 22% больных, III—IV ФК — лишь у 1%.
По анамнестическим данным, инфаркт миокарда (ИМ) перенесли 100% пациентов, из них с образованием постинфарктной аневризмы ЛЖ — 44 (44%) больных. Среднее число ИМ у 1 больного составило 1,42±0,42. Симптомы хронической сердечной недостаточности (ХСН) согласно Нью-Йоркской ассоциации сердца (NYHA) имелись у 47 (47%) пациентов, у 33% — I—II ФК, у 14% — III—IV ФК. У 53% больных симптомы ХСН отсутствовали (табл. 1).

Для проведения анализа пациентов разделили на 4 группы: 1А группа — 40 пациентов после операции изолированного АКШ без прогрессирования МН, без регургитации или с умеренной ее степенью; 1Б группа — 17 пациентов после изолированного АКШ с прогрессированием МН до значимой степени; 2А группа — 30 пациентов после АКШ и хирургической реконструкции постинфарктной аневризмы ЛЖ без прогрессирования МН, без регургитации или с умеренной ее степенью; 2Б группа — 14 пациентов после АКШ и хирургической реконструкции ЛЖ с прогрессированием МН до значимой степени.
Эхокардиография. Ультразвуковое исследование проводили на аппаратах Sonos 5500 («Hewllett-Packard» и «Vivid») в В- и М-режимах секторальным датчиком (2,7—3,5 МГц). Конечный систолический объем (КСО), конечный диастолический объем (КДО) и фракцию выброса (ФВ) ЛЖ рассчитывали по формуле площадь – длина в модификации Симпсона из апикальной 4-камерной позиции.

Тканевая допплерография миокарда. Для оценки сегментарной функции ПМ и сегментов ЛЖ использовали импульсно-волновой режим тканевой допплерографии. Применяли стандартные апикальные позиции четырех-, пяти- и двухкамерного сердца. Контрольный объем располагался на базальном, среднем уровнях каждой стенки ЛЖ в толще миокарда на середине расстояния между эндокардом и эпикардом и в теле передней и задней папиллярной мышц (ЗПМ). Регистрацию допплерограммы проводили в следующем порядке: передняя папиллярная мышца (ППМ), ЗПМ, переднебоковая стенка на базальном ( б / 3 ) и среднем ( с / 3 ) уровнях, задняя стенка ЛЖ на базальном ( б / 3 ) и среднем ( с / 3 ) уровнях.
Для каждого сегмента определяли следующие параметры: S max — сегментарная пиковая систолическая скорость; е — сегментарная раннедиастолическая скорость; а — сегментарная позднедиастолическая скорость.
Результаты
Сократительная функция и объемные показатели ЛЖ. В группах с прогрессированием МР отмечались большие объемные показатели ЛЖ и более низкая ФВ ЛЖ (табл. 3).


Функция ПМ МК и прилежащих сегментов миокарда ЛЖ по данным ТМДГ в группах больных после операции АКШ в сочетании с хирургической реконструкцией ЛЖ. Систолическая функция папилляр ПМ МК и прилегающих сегментов миокарда ЛЖ. Анализ систолических скоростей миокарда показал, что у пациентов с прогрессированием МР отмечаются более низкие систолические скорости по всем анализируемым сегментам, достоверные различия между двумя группами выявлены в области ЗПМ, переднебоковой стенки ЛЖ на базальном уровне и задней стенки на среднем уровне (табл. 5).

Диастолическая функция ПМ МК и прилегающих сегментов миокарда ЛЖ. Анализ диастолических скоростей миокарда показал, что у пациентов с прогрессированием МР наблюдается снижение позднедиастолических скоростей миокарда и развитие сегментарной диастолической дисфункции ЛЖ III типа, обусловленной высокой жесткостью миокарда по всем анализируемым сегментам. При этом у пациентов с нормальной функцией МК показатели сегментарной диастолической функции были в норме по всем анализируемым сегментам (см. табл. 5).
Взаимосвязь допплеровских показателей ПМ мышц МК и тяжести МР. Для уточнения роли функции ПМ в формировании МН у больных ИБС после хирургического лечения проведен корреляционный анализ допплеровских показателей функции ПМ и прилегающих сегментов миокарда ЛЖ с параметрами, характеризующими тяжесть МН (см. табл. 2; табл. 6). Выявлена сильная обратная корреляция систолической скорости S ЗПМ с тяжестью МР — ERO (r=–0,67; р=0,0001), свидетельствующая о клинически значимом вкладе сократительной функции ЗПМ в формирование МН (см. рисунок).


Выявлены прямые корреляции «рестриктивного» характера сегментарной диастолической дисфункции переднебоковой стенки ЛЖ, задней стенки ЛЖ и ЗПМ с тяжестью МР (см. табл. 6). Данные корреляции свидетельствуют, что высокая жесткость миокарда ЛЖ и ПМ, приводящая к формированию «рестриктивного» характера диастолических нарушений миокарда, участвует в развитии МН у больных ИБС.
Обсуждение
G. Burch и соавт. [5, 6] впервые описали дисфункцию ПМ как главную причину ИМР. Авторы предложили гипотезу, согласно которой во время ишемии снижение сократительной функции ПМ обусловливает вторичный пролапс створок МК, что приводит к появлению МР. В последующем взгляды на механизмы развития ИМР и роли ПМ были пересмотрены и существенно дополнены.
В норме при сокращении миокарда ЛЖ сокращение ПМ поддерживает расстояние между кончиками ПМ и фиброзным кольцом клапана для предотвращения пролапса. Повреждение П.М. может приводить к развитию пролапса. При экспериментальном повреждении ПМ этого оказалось недостаточно, чтобы появилась МР, если при этом не было одновременного повреждения прилежащей стенки ЛЖ [6]. Необходимо дополнительное повреждение стенки ЛЖ, прилежащей к ПМ, чтобы сформировалось «некомпетентное» закрытие створок клапана [7].
S. Kaul и соавт. [8] показали, что снижение перфузии ПМ не продуцирует ни пролапс, ни развитие МР.
Хотя ишемическая дисфункция ПМ не вызывает острого развития МР, она может наблюдаться при хроническом пролапсе, сформировавшемся на фоне некроза, а в последующем — фиброза ПМ в зоне перенесенного ИМ (чаще это бывает при ИМ задней стенки ЛЖ). Развивается пролапс одной или обеих створок МК [6, 9]. Пролапс — это следствие удлинения (растяжения) ПМ в результате постинфарктного фиброза. При этом может наблюдаться выраженное натяжение створок вследствие локального ремоделирования задних сегментов ЛЖ.
Эти наблюдения подтверждают, что длина натяжения ПМ, вычисляемая как расстояние от головки ЗПМ до передней части ФК МК, является универсальным механизмом, определяющим уровень коаптации сворок. Изменение длины натяжения ПМ определяет следующие физиологические феномены: 1) смещение стенки ЛЖ, прилегающей к ПМ (модулируется изменением длины ПМ); 2) при слишком большой и слишком короткой длине натяжения ПМ МР увеличивается двухфазно.
Контрактильная дисфункция ПМ может парадоксально уменьшать МР. E. Messas и соавт. [10] создавали экспериментальную модель локального ИМ задненижней стенки ЛЖ с развитием дискинезии стенки ЛЖ и МР, при этом острое ишемическое повреждение прилежащей ПМ приводило к ее удлинению и уменьшению длины натяжения ПМ и уменьшению М.Р. Сохранное систолическое укорочение ПМ сочеталось с большей длиной натяжения ПМ и М.Р. Данные наблюдения подтверждают центральную роль длины натяжения ПМ и концепцию комплекса стенка ЛЖ—ПМ, предложенную M. Komeda и соавт. [11].
Согласно теории длины натяжения ПМ влияние дисфункции ПМ может быть двояким. Ремоделирование Л.Ж. в стенке, прилегающей к ПМ, может приводить к увеличению длины натяжения ПМ. В этом случае дисфункция ПМ увеличивает длину натяжения ПМ. В случае, если развитие ремоделирования ЛЖ в стенке, прилегающей к ПМ, сопровождается развитием дилатации стенки ЛЖ и удлинением ПМ, дисфункция ПМ может уменьшать ее систолическое укорочение и уменьшать длину натяжения П.М. Это может привести к формированию пролапса [10, 12].
Большинство исследователей, изучающих патофизиологию ИМР, пришли к заключению, что клиническая значимость МР определяется преимущественно тяжестью ремоделирования ЛЖ, приводящего к смещению ПМ, рестрикции створок МК, к апикальному смещению точки коаптации створок, а папиллярная дисфункция — это вторичный феномен. Кроме того, недавно показано, что диссинхрония ПМ может усугублять ИМР. M. Penicka и соавт. [13] показали, что обширное рубцовое поражение миокарда и наличие диссинхронии ПМ сочетаются с отсутствием уменьшения и прогрессированием МР у больных ИБС после операции АКШ.
Результаты нашего исследования, основанного на обследовании пациентов в отдаленные сроки после операции АКШ, подтверждают значение дисфункции ПМ и прилежащих сегментов миокарда ЛЖ в механизмах прогрессирования ишемической МН у больных ИБС после хирургического лечения.
Заключение
Таким образом, анализ функции ПМ МК и прилегающих сегментов миокарда ЛЖ с помощью ТДГМ у больных ИБС после хирургического лечения показал, что у пациентов с прогрессированием ИМР отмечаются: 1) снижение сократительной функции обеих ПМ и прилегающих сегментов миокарда ЛЖ; 2) развитие «рестриктивного» характера сегментарной диастолической дисфункции, обусловленной высокой жесткостью миокарда обеих ПМ и прилегающих сегментов миокарда ЛЖ; 3) обратная корреляция систолической скорости S ЗПМ с тяжестью ИМР (ERO), свидетельствующая о клинически значимом вкладе сократительной функции ЗПМ в формировании МН; 4) корреляции, свидетельствующие, что высокая жесткость миокарда ЛЖ и ПМ, приводящая к формированию «рестриктивного» характера диастолических нарушений миокарда, участвуют в развитии МН у больных ИБС.