Синдром WPW
Синдром WPW — что это?
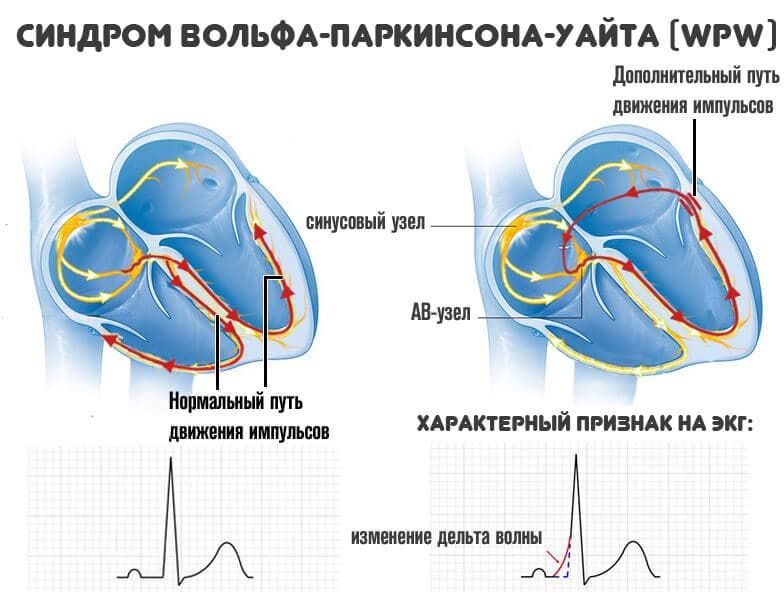
Синдром Вольфа-Паркинсона-Вайта (он же синдром WPW) — это врожденная аномалия строения сердца, характеризующаяся наличием дополнительного проводящего пути (пучка Кента), который нарушает сердечный ритм. При данном заболевании сердечные импульсы проводятся по пучку Кента, соединяющему желудочки и предсердия. В результате происходит предвозбуждение желудочков.
Согласно статистическим данным, нарушение ритма сердца из-за синдрома WPW выявляется только в 0,15–2 % случаев. Чаще болезнь встречается среди мужчин, обычно проявляется в 10–20 лет. Она приводит к тяжелым нарушениям сердечного ритма, требует особого подхода к диагностике и лечению, может представлять угрозу для жизни больного.
Классификация синдрома WPW
В кардиологии различают феномен ВПВ и синдром ВПВ. Для первого характерны электрокардиографические признаки проведения сердечного импульса по дополнительным соединениям и перевозбуждения желудочков. При этом клинические проявления АВ реципрокной тахикардии отсутствуют. Синдром сердца WPW — это сочетание перевозбуждения желудочков с симптомами тахикардии.
С учетом морфологического субстрата ученые выделяют следующие анатомические виды синдрома ВПВ:
1. С добавочными мышечными АВ-волокнами. Мышечные волокна могут:
2. С пучками Кента (мышечные АВ-волокна), происходящими из рудиментарной ткани:
По характеру проявления классифицируют:
По расположению пучки Кета могут быть:
Расположение дополнительного проводящего пути учитывается кардиологами-аритмологами при выборе наиболее эффективной техники операционного доступа (через вену либо через бедренную артерию).
Синдром ВПВ и беременность
Синдром ВПВ, клинически себя никак не проявляющий, не требует дополнительного лечения. Но во время беременности заболевание может заявить о себе пароксизмальными нарушениями сердечного ритма. Тогда необходима консультация кардиолога и подбор эффективного лечения.
При очень частых приступах тахикардии на фоне синдрома WPW беременность противопоказана. Это объясняет тем, что болезнь в любой период может перейти в опасное для жизни нарушение ритма. К тому же тахикардия часто провоцирует недостаточное кровообращение в органах и тканях, что негативно отражается не только на состоянии матери, но и на развитии плода.
Причины синдрома WPW
Синдром ВПВ — это врожденное заболевание. Причина его возникновения состоит в мутации генов, из-за чего при закладке и формировании сердца во внутриутробном периоде образуются мостики между желудочком и предсердием. Вырастает пучок Кента.
У больных синдромом WPW распространение возбуждения от предсердий к желудочкам идет по аномальным путям проведения. Как результат, миокард желудочков возбуждается раньше, чем если бы импульс распространялся обычным путем (АВ-узел, пучок и ветви Гиса). На ЭКГперевозбуждение желудочков отражается в виде дельта-волны (дополнительная волна деполяризации). При этом длительность QRS увеличивается, а интервал P-Q(R), напротив, укорачивается.
В момент поступления в желудочки основной волны деполяризации их столкновение в сердечной мышце фиксируется в виде немного уширенного и деформированного сливного комплекса QRS.
Аномальное возбуждение желудочков провоцирует нарушение последовательности реполяризационных процессов. На ЭКГ это выглядит как дискордантный комплекс QRS, смещение RS-T сегмента и изменение полярности зубца T.
Развитие мерцания и трепетания предсердий, суправентрикулярной тахикардии при синдроме WPW объясняется формированием круговой волны возбуждения. Импульс движется по узлу АВ в направлении от предсердий к желудочкам, а по дополнительным путям — от желудочков к предсердиям.
Симптомы синдрома WPW
Симптомы синдрома ВПВ обычно слабо выраженные. К ним относятся нарушения сердечного ритма:
В свою очередь приступы учащенного ритмичного/неритмичного сердцебиения сопровождаются:
Ухудшение состояния больного может возникать после употребления спиртного, эмоционального либо физического перенапряжения.
В большинстве случаев пароксизм аритмии при синдроме ВПВ можно прекратить, глубоко вдохнув и задержав воздух. Затяжные приступы требуют экстренной госпитализации и лечения под наблюдением кардиолога.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика синдрома WPW
Диагностика синдрома ВПВ у детей и взрослых включает проведение комплексного клинико-инструментального обследования. Проводятся:
К электрокардиографическим признакам синдрома сердца ВПВ относятся:
В ходе постановки диагноза обязательно проводится дифференциальная диагностика синдрома ВПВ с блокадами ножек пучка Гиса.
Лечение синдрома ВПВ сердца
Если пароксизмы аритмии отсутствуют, синдром ВПВ не требует специального лечения. При ярко выраженных приступах, сопровождающихся гипотензией, симптомами сердечной недостаточности, стенокардией, синкопэ, встает вопрос о проведении консервативного либо хирургического лечения.
Консервативные методы направлены на предупреждение приступов учащенного сердцебиения (тахикардии). Больному назначаются:
С целью прекращения приступов тахикардии используется внутривенное введение антиаритмических лекарственных препаратов.
В некоторых случаях купировать пароксизмы аритмий помогают:
Если консервативная терапия не способствует улучшению состояния больного и симптомы тахикардии не исчезают, проводится хирургическое лечение синдрома WPW. Показаниями к нему также служат:
Операция носит название радиочастотной катетерной абляции. Проводится под местной анестезией. Во время нее к сердцу через бедренные сосуды подводится специальная тонкая трубочка — проводник. По ней подается импульс, который разрушает пучок Кента. Эффективность радиочастотной абляции по статистическим данным составляет 95 %. В 2 % случаев возможны рецидивы заболевания — ткани, подвергшиеся абляции, самовосстанавливаются. Тогда требуется повторная операция.
Важно знать, что при синдроме ВПВ противопоказаны занятия спортом.
Опасность синдрома ВПВ
Синдром ВПВ, проявляющийся приступами тахикардии, снижает качество жизни больного. К серьезным травмам и несчастным случаям могут привести потери сознания во время пароксизмов.
Помимо этого реципрокные АВ-тахикардии при WPW синдроме относятся к категории предфибрилляторных аритмий. Это значит, что частые приступы заболевания способны привести к более опасной и сложной фибрилляции предсердий, которая в свою очередь может трансформироваться в фибрилляцию желудочков и привести к летальному исходу.
Профилактика синдрома WPW
Специфической профилактики заболевания не существует. Если в результате ЭКГ у пациента выявлен синдром ВПВ, он должен регулярно обследоваться у кардиолога (даже если симптомы его не беспокоят). При проявлении признаков патологии нужно незамедлительно подобрать грамотное лечение.
Лицам, состоящим в родственных связях с больным синдромом WPW, рекомендуется пройти плановое обследование, чтобы исключить развитие данной патологии у себя. Диагностика должна включать: суточное мониторирование электрокардиограммы, электрокардиограмму, электрофизиологические методы.
Феномен впв у детей что это
Синдром Вольфа-Паркинсона-Уайта (Wolff-Parkinson-White) или
синдром WPW
Синдром Вольфа-Паркинсона-Уайта (WPW) – синдром с предвозбуждением желудочков сердца по дополнительному (аномальному) предсердно-желудочковому соединению (ДПЖС) и наджелудочковой тахиаритмией по механизму re-entry.
 |  |  |
| Синдром WPW. Механизмы |  |  |  |
| Диагностика | ||
 |  |  |
| Лечение | ||
 |  |  |
Определение
Синдром Вольфа-Паркинсона-Уайта (WPW) – синдром с предвозбуждением желудочков сердца по дополнительному (аномальному) предсердно-желудочковому соединению (ДПЖС) и наджелудочковой тахиаритмией по механизму re-entry.
Что такое ДПЖС
При синдроме WPW субстратом аритмии является дополнительное предсердно-желудочковое соединение (ДПЖС). ДПЖС – аномальная быстро проводящая мышечная полоска миокарда, соединяющая предсердие и желудочек в области предсердно-желудочковой борозды в обход структур нормальной проводящей системы сердца.
По ДПЖС импульс распространяется более быстро, чем по нормальной проводящей системе сердца, что приводит к предвозбуждению (преэкзитации) желудочков. С возникновением предвозбуждения желудочков на ЭКГ регистрируется Δ-волна (дельта-волна).
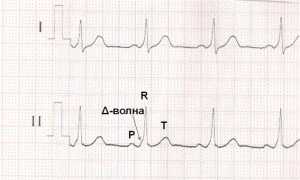
ЭКГ при синдроме WPW. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS.
Распространенность
По данным различных авторов, распространенность синдрома WPW в общей популяции колеблется от 0,15 до 0,25%. Соотношение между мужчинами и женщинами составляет 3:2.
Синдром WPW встречается во всех возрастных группах. В большинстве случаев клиническая манифестация синдрома WPW возникает в молодом возрасте (от 10 до 20 лет) и гораздо реже – у лиц старшей возрастной группы.
Синдром WPW не связан со структурной патологией сердца. В ряде случаев синдром WPW сочетается с врожденными пороками сердца (дефект межпредсердной и межжелудочковой перегородки, тетрада Фалло, аномалия Эбштейна).
Прогноз
Приступ тахикардии при синдроме WPW редко связан с угрозой развития остановки кровообращения.
Фибрилляция предсердий является жизнеугрожающей у пациентов с синдромом WPW. В этом случае при ФП проведение на желудочки осуществляется в соотношении 1:1 с высокой частотой (до 340 в минуту), что может привести к развитию фибрилляции желудочков (ФЖ). Частота случаев внезапной смерти среди пациентов с синдромом WPW варьирует от 0,15 до 0,39% в течение периода динамического наблюдения от 3 до10 лет.
Механизмы
В основе синдромов предвозбуждения лежит участие дополнительных проводящих структур, являющихся коленом макрориентри атриовентрикулярной тахикардии. При синдроме WPW субстратом патологии является дополнительное предсердно-желу-дочковое соединение (ДПЖС), представляющее, как правило, мышечную полоску миокарда, соединяющую предсердие и желудочек в области предсердно-желудочковой борозды.
Дополнительные предсердно-желудочковые соединения (ДПЖС) можно классифицировать по:
1. Расположению относительно фиброзных колец митрального или трикуспидального клапанов.
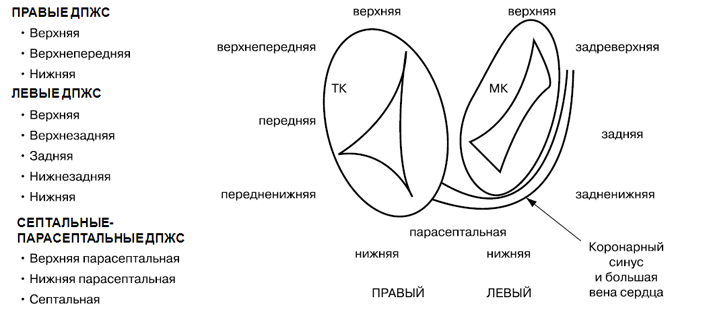
Анатомическая классификация локализации дополнительных предсердно-желудочковых соединений (ДПЖС) при синдроме WPW по F.Cosio, 1999 год. В правой части рисунка представлено схематичное расположение трехстворчатого и митрального клапанов (вид со стороны желудочков) и их соотношение с областью локализации ДПЖС.
Сокращения: ТК — трикуспидальный клапан, МК — митральный клапан.
2. Типа проводимости:
– декрементное – нарастающее замедление проведения по дополнительному пути в ответ на увеличение частоты стимуляции,
– не декрементное.
3. Способности на антеградное, ретроградное проведение или их сочетание. ДПЖС, способные только на ретроградное проведение, считаются «скрытыми», а те ДПЖС, которые функционируют антеградно – «манифестирующими», с возникновением предвозбуждения желудочков на ЭКГ в стандартных отведениях регистрируется Δ-волна (дельта- волна). «Манифестирующие» ДПЖС обычно могут проводить импульсы в обоих направлениях – антероградном и ретроградном. Дополнительные пути только с антероградной проводимостью встречаются редко, а с ретроградной – наоборот, часто.
Атриовентрикулярная реципрокная тахикардия (АВРТ) при синдроме WPW
Атриовентрикулярная тахикардия при синдроме WPW по механизму re-entry подразделяется на ортодромную и антидромную.
Во время ортодромной АВРТ импульсы проводятся антероградно по АВ узел и специализированной проводящей системе из предсердия в желудочки, а ретроградно – из желудочков на предсердия по ДПЖС.
Во время антидромной АВРТ импульсы идут в обратном направлении, с антероградным проведением из предсердий в желудочки через ДПЖС, и ретроградным проведением – через АВ узел или второй ДПЖС. Антидромная АВРТ встречается лишь у 5-10% пациентов с синдромом WPW.
Классификация синдрома WPW
Манифестирующий синдром WPW устанавливается пациентам при наличии сочетания синдрома предвозбуждения желудочков (дельта волна на ЭКГ) и тахиаритмии. Среди пациентов с синдромом WPW самая распространенная аритмия атриовентрикулярная реципрокная тахикардия (АВРТ). Термин «реципрокная» является синонимом термина «re-entry» – механизма данной тахикардии.
Скрытый синдром WPW устанавливается, если на фоне синусового ритма у пациента отсутствуют признаки предвозбуждения желудочков (интервал PQ имеет нормальное
значение, нет признаков ∆-волны), тем не менее имеется тахикардия (АВРТ с ретроградным проведением по ДПЖС).
Множественный синдром WPW устанавливается, если верифицируются 2 и более ДПЖС, которые участвуют в поддержании re-entry при АВРТ.
Интермиттирующий синдром WPW характеризуется преходящими признаками предвозбуждения желудочков на фоне синусового ритма и верифицированной АВРТ.
Феномен WPW. Несмотря на наличие дельта волны на ЭКГ, у некоторых пациентов возможно отсутствие аритмии. В этом случае ставится диагноз феномен WPW (а не синдром WPW).
Только у одной трети бессимптомных пациентов в возрасте моложе 40 лет, у которых имеет место синдром предвозбуждения желудочков (дельта волна) на ЭКГ, в конечном итоге появлялись симптомы аритмии. В то же время ни у одного из пациентов с синдромом предвозбуждения желудочков, впервые выявленном в возрасте после 40 лет, аритмия не развивалась.
Большинство бессимптомных пациентов имеют благоприятный прогноз; остановка сердца редко является первым проявлением заболевания. Необходимость проведения эндо-ЭФИ и РЧА у данной группы пациентов вызывает споры.
Клинические проявления синдрома WPW
Заболевание протекает в виде приступов частого ритмичного сердцебиения, которое начинается и прекращается внезапно. Продолжительность приступа от нескольких секунд до нескольких часов, а частота их появления от ежедневных приступов аритмии до 1-2 раз в год. Приступ тахикардии сопровождается сердцебиением, головокружением, предобморочным состоянием, обмороком.
Как правило, вне приступов у пациентов не выявляются признаки структурной патологии сердца или симптомы каких-либо других заболеваний.
Диагностика синдрома WPW
Электрокардиография (ЭКГ) в 12 отведениях позволяет диагностировать синдром WPW.
ЭКГ проявления вне приступа тахиаритмии зависят от характера антеградного проведения по ДПЖС.
При синдроме WPW во время синусового ритма на ЭКГ могут регистрироваться:
1. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS. Этот вариант ЭКГ соответствует манифестирующей форме синдрома WPW, ДПЖС функционируют антеградно и характеризуется постоянным наличием Δ-волны на фоне синусового ритма.
ЭКГ при синдроме WPW. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS.
2. Признаки предвозбуждения желудочков на фоне синусового ритма (Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS) могут носить преходящий характер. Чередование ЭКГ с Δ волной и ЭКГ без каких-либо изменений соответствует интермиттирующей форме синдрома WPW.
3. При нормальном синусовом ритме на ЭКГ не выявляется каких-либо изменений. Скрытые ДПЖС не функционируют в антеградном направлении, даже при проведении стимуляции вблизи от места их предсердного проникновения. Диагностика основывается на верификации эпизодов тахикардии АВРТ.
Электрокардиограмма во время тахикардии при синдроме WPW
Ортодромная тахикардия обычно имеет частоту в пределах 140-240 уд/мин. Комплекс QRS обычно узкий, и в этом случае зубцы Р видны после окончания желудочкового комплекса с характеристикой R-P
Синдром Вольфа-Паркинсона-Уайта (синдром WPW)
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Основные проявления синдрома WPW
Диагностика синдрома WPW
Врач поликлиники, «скорой помощи» или кардиолог собирают анамнез, проводят физикальное обследование, и различные инструментально-диагностические методы обычно после приступа. Выполняется ЭКГ. Наиболее важным является регистрация приступа тахиаритмии на ЭКГ (для предъявления аритмологу). Сегодня пациентам доступна консультация врача кардиохирурга-аритмолога в специализированных или многопрофильных клиниках, который может определить необходимость и возможность эндоваскулярного интервенционного (малотравматичного) лечения.
В Клинике есть все возможные способы диагностики и лечения тахикардий. Основные из них:
1. ЭКГ в 12 отведениях.
2. Суточное мониторирование ЭКГ.
3. Эндокардиальное электрофизиологическое исследование сердца (эндо-ЭФИ) – чреспищеводное (проводят в амбулаторных условиях) и эндокардиальное (в стационаре). Эндокардиальное ЭФИ сердца проводится в рентген-операционной. Этот метод позволяет произвести оценку функционального состояния проводящей системы сердца и выяснить механизм возникновения аритмии, определить показания к проведению радиочастотной катетерной аблации (РЧА) дополнительных путей проведения и аритмогенных зон. То есть, диагностическая процедура может перейти в лечебную.
Лечение синдрома WPW
Выбор способа лечения пациента осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и рекомендаций Всероссийского научного общества аритмологов, Всероссийского научного общества кардиологов.
Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным с учетом неизвестного характера, механизма и причин тахикардий.
Существует несколько способов лечения синдрома WPW:
2. Электрофизиологические методы:
Катетерная аблация («прижигание») дополнительного пути проведения является высокоэффективным и радикальным методом лечения синдрома WPW. Операция, в среднем, выполняется в течение 1 часа, и через сутки пациент может быть выписан из стационара.
На базе кабинета рентгенэндоваскулярной диагностики и лечения Клиники высоких медицинских технологий им. Н. И. Пирогова создана ЭФИ-лаборатория, оснащенная самым современным электрофизиологическим оборудованием, что позволяет проводить диагностику и интервенционное лечение любых видов тахиаритмий. На отделении проводятся операции в рамках государственной программы по оказанию высокотехнологичной медицинской помощи (ВМП). Данный вид медицинской помощи осуществляется по квотам, выделяемым Минздравом России. Также пациенты могут быть прооперированы и на хозрасчетной основе с учетом утвержденной в Центре стоимости.
Синдром Вольфа – Паркинсона – Уайта (литературный обзор)
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Синдром Вольфа – Паркинсона – Уайта (WPW) – предвозбуждение желудочков сердца, проходящее по дополнительному проводящему пути и обусловливающее различные нарушения сердечного ритма. В детском возрасте манифестация данной патологии встречается чаще, чем во взрослом. В большинстве случаев первое проявление синдрома WPW возникает в молодом возрасте (от 10 до 20 лет). Особенно важным является то, что вероятность развития внезапной сердечной смерти составляет от 0,15 до 0,39%, что выше общепопуляционного риска (менее 0,1%). Данное заболевание проявляется разными формами – от постоянных клинических и электрофизиологических проявлений при манифестной форме до отсутствия каких-либо субъективных и объективных симптомов при латентной форме. Дебют синдрома WPW также разный – от незначительной тахикардии до угрожающих жизни аритмий. Именно поэтому важны ранняя диагностика и наблюдение данных пациентов. На сегодняшний день ученые все больше обращают внимание на генетические аспекты различных сердечно-сосудистых заболеваний, в т. ч. синдрома WPW, что успешно используется при прогнозировании и диагностике скрытых форм заболевания. В статье представлен краткий обзор литературы по синдрому WPW: определение, классификация, «золотые стандарты» диагностики, лечения, а также генетические аспекты.
Ключевые слова: синдром Вольфа – Паркинсона – Уайта, WPW, предвозбуждение желудочков, аритмия.
Для цитирования: Чернова А.А., Матюшин Г.В., Никулина С.Ю., Лебедева И.И. Синдром Вольфа – Паркинсона – Уайта (литературный обзор). РМЖ. 2017;4:269-272.
Wolff-Parkinson-White syndrome (literature review)
Chernova A.A., Matyushin G.V., Nikulina S.Yu., Lebedeva I.I.
The Krasnoyarsk State Medical University named after Professor V. F. Voyno-Yasenetsky
Key words: Wolff-Parkinson-White syndrome, WPW, ventricular pre-excitation, arrhythmia.
For citation: Chernova A.A., Matyushin G.V., Nikulina S.Yu., Lebedeva I.I. Wolff-Parkinson-White syndrome (literature review) // RMJ. 2017. № 4. P. 269–272.
Обзор посвящен синдрому Вольфа – Паркинсона – Уайта
Определение синдрома Вольфа – Паркинсона – Уайта
Формы синдрома WPW
Дополнительные проводящие пути
Синдром WPW в популяции
Структура аритмий
Диагностика
Радиочастотная аблация в лечении синдрома WPW
Генетика
Заключение
Только для зарегистрированных пользователей
Феномен впв у детей что это

Поиск
Феномен Вольфа-Паркинсона-Уайта у детей: особенности обследования и наблюдения
УДК 616.12-007-053.2-07
Е.В. ПШЕНИЧНАЯ, Н.А. ТОНКИХ, Н.А. УСЕНКО, В.В. СОСНА
Донецкий национальный медицинский университет имени М. Горького, г. Донецк
Контактная информация:
Пшеничная Елена Владимировна – кандидат медицинских наук, доцент, заведующая кафедрой педиатрии ФИПО
Адрес:283003, г. Донецк, пр. Ильича, д. 16 тел. +3(8099)-492-55-54, e-mail: [email protected]
Цель работы. Представить литературные данные и клинический пример феномена Вольфа-Паркинсона-Уайта у ребенка, занимающегося в спортивной секции.
Материал и методы. Описан клинический случай наблюдения ребенка с феноменом WPW. Нарушение проводимости сердца впервые выявлено во время осмотра кардиолога, к которому пациент с родителями обратились для решения вопроса о возможности продолжения занятий в спортивной секции. Представлены результаты комплексного обследования, включавшего стандартную ЭКГ, суточное мониторирование ЭКГ, нагрузочное тестирование, чреспищеводную электрокардиостимуляцию.
Результаты. По данным стандартной ЭКГ и мониторирования ЭКГ по Холтеру констатировано чередование синусового ритма с нормальным атриовентрикулярным проведением и комплексов QRS, измененных по типу WPW, эпизоды с их соотношением 1:1. При проведении тредмилл-теста во время нагрузки регистрировался преимущественно синусовый ритм с нормальным атриовентрикулярным проведением, а в периоде реституции – с синдромом преэкзитации. Во время неинвазивного электрофизиологического исследования пароксизм суправентрикулярной тахикардии не индуцирован. Эффективный рефрактерный период дополнительного атриовентрикулярного соединения составил 320 мс.
Выводы. Полученные данные позволили расценить риск развития фибрилляции предсердий и внезапной смерти пациента как невысокий. Ребенку рекомендованы низкостатические физические нагрузки с низким и средним динамическим компонентом. Детям с феноменом Вольфа-Паркинсона-Уайта, посещающим спортивные секции, показано проведение комплексного обследования для определения степени риска возникновения неотложных состояний и оптимального режима тренировок.
Ключевые слова: феномен WPW, спорт, дети.
E.V. PSHENICHNAYA, N.A. TONKIKH, N.A. USENKO, V.V. SOSNA
Donetsk National Medical University named after M. Gorkiy, Donetsk, Ukraine
Wolf-Parkinson-White pattern in children: features of examination and observation
Contact details:
Pshenichnaya E.V. – PhD (medicine), Associate Professor, Head of the Department of Pediatrics
Address: 16a prospekt Ilyicha, 283003 Donetsk, Ukraine, tel.: +3(8099)-492-55-54, e-mail: [email protected]
Objective. To present a review of the literature and a clinical example of the Wolf-Parkinson-White phenomenon in a child involved in sports.
Methods. A clinical example of the Wolf-Parkinson-White phenomenon in a child is described. A lesion of heart conductivity was initially found by cardiologist examination where the patient applied to solve the question whether he could continue doing sports. The results of a complex examination are presented: standard ECG, daily monitoring ECG, load test, intra-esophageal electrophysiology study.
Results. According to standard ECG and Holter monitoring ECG, we found alteration of of sinus rhythm with normal atrioventricular conductivity and QRS complexes of the WPW type, with a frequency of 1: 1. Under the load we registered mainly sinus rhythm with normal atrioventricular conductivity and under restitution – preexcitation syndrome. During non-invasive electrophysiology study, the paroxysm of supraventricular tachycardia was not induced. Effective refractrory period of additional atrioventricular connection was 320 ms.
Conclusions. The obtained data enabled to estimate the risk of atrial fibrillation and sudden death as low. The child was recommended low-static physical load with low and middle dynamic component. Children with Wolf-Parkinson-White syndrome engaged in sports are recommended to undergo complex examination to determine the degree of risk of emergency states and optimal training regime.
Key words: WPW pattern, sport, children.
(For citation: Pshenichnaya E.V., Tonkikh N.A., Usenko N.A., Sosna V.V. Wolf-Parkinson-White pattern in children: features of examination and observation. Practical Medicine. 2019, Vol. 17, № 5, P. 38-42)
Синдром Вольфа-Паркинсона-Уайта (WPW) – состояние, характеризующееся документированной суправентрикулярной тахикардией (СВТ) или наличием симптомов СВТ у пациентов с предвозбуждением желудочков во время синусового ритма [1]. Для феномена WPW характерны только электрокардиографические изменения: дельта-волна, короткий интервал PQ, расширенный комплекс QRS, дискордантные изменения реполяризации – депрессия сегмента ST и инверсия зубца Т (рис. 1).
Рисунок 1. ЭКГ-изменения, характерные для феномена WPW: 1 – дельта-волна, 2 – укорочение интервала PQ, 3 – расширение комплекса QRS, 4 – инверсия зубца Т
Fig. 1. ECG-changes characteristic for WPW syndrome: 1 – delta wave, 2 – shortened PQ interval, 3 – dilated QRS complex, 4 – inversion of Т wave
Предвозбуждение желудочков при феномене/синдроме WPW связано с наличием дополнительных атрио-вентрикулярных соединений (ДАВС). Согласно электрокардиографическим признакам, выделяют манифестирующий, интермиттирующий, латентный и скрытый тип синдрома WPW [2]. При манифестирующем типе ДАВС могут функционировать как антероградно с возникновением предвозбуждения желудочков на ЭКГ в стандартных отведениях, так и ретроградно, никак не проявляясь на стандартной ЭКГ. Скрытый тип характеризуется наличием скрытых дополнительных предсердно-желудочковых соединений, которые способны только на ретроградное проведение, т. е. в направлении от желудочков к предсердиям [1, 2, 3].
За последние годы увеличилось число публикаций с рекомендациями о необходимости проведения углубленного обследования у детей с феноменом WPW. Учитывая тот факт, что для диагностики синдрома WPW необходимо документально подтвердить наличие СВТ, а с помощью стандартной ЭКГ редко удается зарегистрировать пароксизм, рекомендуется проведение суточного мониторирования ЭКГ [2, 10]. При этом важно тщательно вести дневник самочувствия для сопоставления субъективных ощущений и ЭКГ-данных с целью подтверждения или опровержения СВТ [2].
В звено диагностического алгоритма синдрома WPW входит проба с физической нагрузкой (велоэргометрия, тредмилл-тест) как с целью индукции СВТ [2], так и оценки других параметров. Например, резкое исчезновение дельта-волны во время нагрузочного теста обозначает путь с низким риском [5]. Для исключения сопутствующей структурной сердечно-сосудистой патологии детям с феноменом WPW рекомендовано проведение ЭхоКГ [3, 5, 11].
Электрофизиологическое исследование – метод, используемый у пациентов с феноменом WPW для оценки эффективного рефрактерного периода ДАВС, минимального интервала RR между комплексами с признаками преждевременного возбуждения желудочков, числа дополнительных путей проведения [3, 7-12]. Всероссийское научное общество специалистов по клинической электрофизиологии, аритмологии и кардиостимуляции (2013г.) рекомендует проведение ЭФИ асимптомным пациентам с семейным анамнезом внезапной сердечной смерти или с предвозбуждением желудочков, но без спонтанных аритмий, чья работа связана с повышенным риском и у которых знание электрофизиологических характеристик дополнительных путей или индуцируемой тахикардии может способствовать определению рекомендаций по дальнейшему образу жизни или терапии (класс II) [3]. Согласно современным рекомендациям по ЭФИ (2018 г.), данное исследование при феномене WPW проводится для стратификации риска аритмических событий и относится к классу IIа с уровнем доказательности В [12]. S. Sharma и соавт. рекомендуют проведение ЭФИ спортсменам, если низкий риск дополнительного пути не может быть подтвержден неинвазивным тестированием (проба с физической нагрузкой) и в случае занятий спортом средней и высокой интенсивности [5]. Национальные российские рекомендации по допуску спортсменов с нарушениями сердечно-сосудистой системы к тренировочно-соревновательному процессу предлагают включать в исследования 12-канальную ЭКГ, стресс-тест, в некоторых случаях суточное мониторирование ЭКГ, ЭхоКГ и ЭФИ. Спортсмены без структурных отклонений со стороны сердца, жалоб на сердцебиение или тахикардию могут быть допущены к занятиям всеми видами спорта. Асимптомным спортсменам с WPW необходимо рекомендовать РЧА, в случае отказа от проведения РЧА спортсмен не должен быть допущен к занятиям теми видами спорта, при которых повышен риск синкопе. У бессимптомных детей до 12 лет риск развития фибрилляции предсердий и внезапной смерти относительно невелик и проведение ЭФИ может быть отложено. Рекомендуется ежегодный осмотр [11].
У пациентов с феноменом/синдромом WPW существуют критерии повышенного риска внезапной смерти: укороченный интервал RR (менее 250 мс) при предвозбуждении желудочков во время спонтанной или индуцированной фибрилляции предсердий; симптоматическая тахикардия в анамнезе; наличие множественных дополнительных путей проведения; аномалия Эбштейна [1, 10, 11, 12].
В качестве примера приводим клинический пример появления феномена WPW у ребенка, последующие этапы диагностики и особенности ведения пациента.
Ребенок А., 9 лет, обратился на консультативный приём детского кардиолога ИНВХ им. В.К. Гусака с целью решения вопроса о возможности посещения спортивной секции. Во время осмотра жалоб не предъявляет. Из анамнеза известно, что в течение 4-х лет посещал различные спортивные секции: один год – по плаванию, два года – самбо, в течение последнего года занимался борьбой с кратностью тренировок 3 раза в неделю. Ежегодно проходил профилактический осмотр у детского кардиолога с исследованиями ЭКГ (12 отведений) и ЭхоКГ, по результатам которых, совместно с объективными данными, отклонения со стороны сердечно-сосудистой системы не определялись. Год назад при смене спортивной деятельности выявлены изменения на ЭКГ в виде феномена WPW. Дальнейшее обследование не проводилось, ребенок продолжил занятия борьбой. Анамнез жизни – без особенностей.
При объективном осмотре состояние ребенка удовлетворительное. Гиперстеническое телосложение, повышенное питание. Физическое развитие выше среднего, дисгармоничное. Кожные покровы смуглые, чистые. Видимые слизистые розовые, чистые. Периферические лимфоузлы не увеличены. Дыхание ритмичное, средней глубины. Перкуторно над легкими – ясный легочный звук, аускультативно – везикулярное дыхание. ЧД – 18 в мин. Границы относительной сердечной тупости в норме. Деятельность сердца ритмичная, тоны умеренно приглушены. ЧСС – 78 уд. в мин, АД – 90/62 мм рт.ст. Живот мягкий, безболезненный. Отрезки кишечника обычных пальпаторных свойств. Печень на уровне реберной дуги по правой средне-ключичной линии. Селезенка не пальпируется.
Мальчику было проведено углубленное обследование: ЭхоКГ, холтеровское мониторирование (ХМ ЭКГ), тест с дозированной физической нагрузкой (тредмилл-тест), чреспищеводная электрокардиостимуляция (ЧПЭКС).
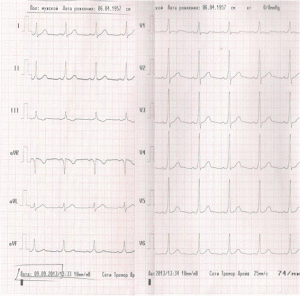
По данным ХМ ЭКГ в течение времени наблюдения регистрировался синусовый ритм с преходящим феноменом WPW (рис. 2). ЧСС в пределах возрастной нормы: ЧСС средняя днем – 105 уд./мин, ЧСС средняя ночью – 71 уд./мин. В течение суток субмаксимальная ЧСС достигнута. Наджелудочковая эктопическая активность в пределах нормы. Желудочковая эктопическая активность не обнаружена. Ишемические изменения ЭКГ не обнаружены. Значимых изменений QT-интервала в течение суток не выявлено.
Рисунок 2. ХМ ЭКГ: синусовый ритм с преходящим феноменом WPW (каждый второй комплекс)
Fig. 2. HM ECG: sinus rhythm temporary WPW phenomenon (every second complex)
При проведении тредмилл-теста приступ суправентрикулярной тахикардии не индуцирован. Продолжительность нагрузки составила 12 минут (4 ступени) и была прекращена по причине достижения субмаксимальной ЧСС и отказа ребенка продолжать тест из-за боли в икроножных мышцах. Восстановительный период составил 6 минут. Толерантность к физической нагрузке расценена как средняя, реакция гемодинамики – нормотоническая. На первой ступени нагрузочного тестирования постоянно регистрировались комплексы QRS, измененные по типу WPW, со 2-й ступени и до 1-й минуты восстановительного периода – синусовый ритм с нормальным атриовентрикулярным проведением. В конце 1-й минуты реституции появились преходящие изменения QRS-комплекса, со 2-й минуты и до окончания исследования они регистрировались постоянно (рис. 3).
Рисунок 3. ЭКГ во время проведения тредмилл-теста: а – феномен WPW на 1-й ступени; б – синусовый ритм с нормальным атриовентрикулярным проведением на 3-й ступени; в – преходящий феномен WPW на 2-й минуте восстановления; г – феномен WPW
Fig. 3. ECG during treadmill resting: a – WPW phenomenon at the 1 st stage; b – sinus rhythm with normal atrioventricular conductivity at the 3 rd stage; c – temporary WPW phenomenon at the 2 nd minute of restitution; d – WPW phenomenon
Во время ЧПЭКС при учащающейся и программируемой предсердной стимуляции пароксизм СВТ не индуцирован, периодически отмечалось сужение комплексов QRS и исчезновение дельта-волны. Эффективный рефрактерный период дополнительного атриовентрикулярного соединения составил 320 мс.
ЭхоКГ выявила аберрантную косорасположенную левожелудочковую хорду.
Таким образом, у ребенка имеет место преходящий феномен WPW.
Учитывая отсутствие жалоб, индукции пароксизма суправентрикулярной тахикардии при проведении тредмилл-теста и неинвазивного электрофизиологического исследования, сопутствующей сердечно-сосудистой патологии по данным ХМ ЭКГ и ЭхоКГ, а также рефрактерный период ДАВС более 240 мс и возраст пациента, риск развития фибрилляции предсердий и внезапной смерти был расценен как невысокий. Ребенку было разрешено посещение спортивной секции. Мальчику рекомендованы низкостатические физические нагрузки с низким и средним динамическим компонентом (настольный теннис, теннис, волейбол, фехтование, плавание, велосипедный спорт) под контролем ЧСС в режиме общеоздоровительных тренировок: 3 раза в неделю по 1,5 часа.
Определен алгоритм действий при возникновении приступов учащенного сердцебиения – вызов бригады скорой медицинской помощи, подсчет ЧСС, проведение вагусных проб, регистрация ЭКГ. Рекомендован осмотр кардиолога по месту жительства с регистрацией ЭКГ 1 раз в 6 месяцев, осмотр в специализированном центре (ИНВХ им. В.К. Гусака) – 1 раз в год.
Несмотря на то, что феномен WPW – это только электрокардиографические изменения, его появление связано с наличием дополнительного атриовентрикулярного соединения. Последний факт повышает риск возникновения пароксизмов СВТ, фибрилляции предсердий и внезапной сердечной смерти. Учитывая существующие рекомендации, важным является углубленное обследование детей с феноменом WPW для выявления степени риска развития неотложных состояний, взвешенный подход к определению объема и интенсивности физических нагрузок.