Репликация вируса гепатита С: что это такое?
Гепатит С вызывают вирусы HCV (ВГС), которые являются антропонозными, то есть их жизненный цикл происходит только в организме человека. Они имеют высокий уровень гетерогенности генома, в результате чего постоянно мутируют на уровне последовательности нуклеотидов. Репликация вируса гепатита С происходит в печеночных клетках гепатоцитах, поэтому инфицированию подвергается именно этот орган.
Что такое репликация вируса?
ВГС представляет собой РНК-содержащий вирус. Он не имеет ДНК и вся генетическая информация закодирована в рибонуклеиновой кислоте. Для репликации (клонирования, размножения) вирусных агентов необходимы гепатоциты или клетки иммунитета лимфациты.
РНК содержится внутри вирусного агента и содержит более девяти тысяч нуклеотидов, из которых 30% могут подвергаться мутациям. Молекула находится в защитной капсуле, предохраняющую ее от разрушения. При проникновении внутрь клетки печени, она высвобождается и начинается процесс воспроизводства полноценного вирусного агента.
По сути, репликация — это стадия размножения вирусной частицы. Интенсивность репликативной фазы у гепатита С невелика по сравнению с другими типами инфекции. Именно поэтому заболевание сложно распознать даже в острой фазе. У большинства больных из-за вялого репликативного процесса оно сразу приобретает хроническое течение.
Стадии репликации HCV
Для выработки новых антител требуется время. Пока они появляются, вирионы снова мутируют. Считается, что они способны полностью изменять структуру каждую неделю. Таким образом, заболевание остается неизлечимым.
После проникновения патогенов в кровь многие из них погибают. Активная стадия репликации вируса начинается максимум через 2 недели после заражения, когда вирусные частицы достигают клеток печени. Эта фаза длиться до 3 месяцев и в некоторых случаях проявляется острыми симптомами, похожими на грипп. Если иммунная система сильная, то она способна победить заболевание.
Далее наступает носительство и латентная фаза, когда интенсивность размножения и активности вируса снижается. Длительность этого периода определяется состоянием иммунной системы и скоростью патологических изменений в печени.
На что влияет и от чего зависит показатель
Активность размножения патогена зависит от генотипа. Самая низкая интенсивность репликации у гепатита С 1b. Он практически сразу принимает хроническую форму и никак не проявляет себя. При этом вирусы размножаются и повреждают орган. В какой фазе находится заболевание можно узнать по маркерам гепатита С.
к.м.н. Альбина Белова
Имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
Перед применением препаратов, указанных на сайте, проконсультируйтесь с врачом.
Хронический гепатит С: клиника, диагностика, лечение
В настоящее время проблемой хронической HCV-инфекции интересуются как врачи-специалисты, так и люди, никак не связанные с медициной. От гепатита С во всем мире страдают по меньшей мере 200 млн человек.
В настоящее время проблемой хронической HCV-инфекции интересуются как врачи-специалисты, так и люди, никак не связанные с медициной.
От гепатита С во всем мире страдают по меньшей мере 200 млн человек. Последствиями перенесенного заболевания могут быть хронический гепатит, цирроз и первичный рак печени.
Эпидемиология
Распространенность хронической HCV-инфекции на земном шаре варьирует от 0,5 до 2%. Существуют регионы, для которых характерна более высокая распространенность этого заболевания: 6% в Заире и Саудовской Аравии, 16% в изолированных поселениях в Японии. В России наблюдается рост заболеваемости гепатитом С (3,2 на 100 тыс. населения в 1994 году и 19,3 в 1999 году). Источниками заражения вирусным гепатитом C служат больные острыми и хроническими формами HCV-инфекции, причем в основном это люди, у которых отсутствует желтуха и наблюдается бессимптомное или малосимптомное течение заболевания.
В настоящее время HCV чаще всего инфицируются молодые люди, преимущественно мужчины в возрасте около 20 лет, примерно 40% из них заражаются при внутривенном введении наркотиков. Основным путем инфицирования HCV является парентеральный. Так, у 6,1% больных, которым производилось переливание крови и ее компонентов во время кардиохирургических операций, развивался острый вирусный гепатит C, у 60% из них гепатит принимал хроническую форму.
Существует и риск заражения гепатитом C половым путем, однако он невелик (5-8%). Возможна передача HCV от матерей с острой или хронической формой инфекции; это также редкое явление, встречается не чаще чем в 5-6% случаев. Риск заражения вышеуказанными путями уступает таковому при гепатите В.
Приблизительно у половины больных путь инфицирования HCV установить не удается.
Вирус гепатита С
Вирус гепатита С относится к семейству флавивирусов. Геном вируса представлен однонитевой РНК протяженностью около 10 000 нуклеотидов. Вирус гепатита С вызывает заболевание только у человека. В экспериментальных условиях воспроизвести инфекцию можно у высших обезьян.
Популяция вируса неоднородна. Идентифицированы 6 генотипов (классификация по Simmonds), более 90 субтипов и множество вариантов вируса, обозначаемых как квазивиды. Зарегистрирована территориальная неравномерность циркуляции генотипов вируса гепатита С. В России чаще всего выявляются генотипы 1b и 3а этого вируса.
Определение генотипов вируса гепатита С имеет большое значение для практической медицины. Хотя до сих пор не установлено четкой корреляции между генотипами и уровнем виремии, характеристиками пациента, тяжестью течения заболевания, большинство исследователей соглашаются с выводами о значении генотипов вируса как важного фактора, влияющего на эффективность противовирусной терапии.
Вакцину против гепатита С создать пока не удалось из-за высокой изменчивости вируса гепатита С (ВГС).
Патогенез
Считают, что вирус оказывает прямое цитопатическое действие и вызывает иммуноопосредованное повреждение гепатоцитов. Высокая степень хронизации вирусного гепатита С обусловлена некоторыми особенностями действия вируса:
В течении хронической HCV-инфекции может происходить нейтрализация мажорного варианта вируса, но тогда генерируются минорные варианты. Квазивиды HCV представляют собой движущуюся мишень, которую ограничивает иммунная система хозяина. Появление нового мажорного квазивида сопровождается повышением виремии и увеличением титра Ig M антител к вирусным белкам. Постепенно и этот новый мажорный вариант заменяется. Такой процесс приводит к периодической волнообразной виремии, сопровождающейся обострением хронического гепатита С (ХГС) и повышением уровня антител.
Возможно, антивирусному Т-клеточному ответу отведена центральная роль в элиминации ВГC, так как нейтрализующие антитела, по-видимому, очень часто оказываются неэффективными. Т-хелперные (Th) лимфоциты распознают вирусные антигенные пептиды, представленные HLA-комплексом II класса на поверхностной мембране антиген-презентирующих клеток. В зависимости от типа цитокинового профиля Th-клетки делятся на две группы: Th1 и Th2. Первые продуцируют IFNg и IL2, стимулируя Т-клеточный ответ и цитотоксическую Т-лимфоцитную активность, а вторые продуцируют IL4 и IL10, стимулируя В-клеточный ответ. Таким образом, Тh-лимфоциты играют существенную роль в регуляции иммунного ответа. У пациентов, у которых болезнь перешла в хроническую стадию, в острой фазе вирус-специфический Th ответ был ниже и преобладали цитокины типа Th2.
У хронически ВГC-инфицированных пациентов значительно увеличено содержание вирусоспецифических Th2-клеток и их цитокинов. Нарушение баланса Th1/Th2 цитокиновой продукции может играть важную роль в иммунопатогенезе хронической ВГC-инфекции. Показано снижение уровня IFNg и IL12 при ХГС. Этот дефицит является следствием повышенного уровня IL10, предполагаемого отрицательного регулятора для IFNg. Повышенное содержание Th2-клеток при ХГС может снижаться при комбинированной терапии рибавирином и IFNa. Обнаружено, что у пациентов с клинико-биохимическим улучшением после лечения IFNa произошло увеличение уровня Th1-цитокинов.
Цитотоксические лимфоциты (CTL) играют, по-видимому, некоторую роль в ограничении репликации ВГС. Этот ответ недостаточен для полной элиминации вируса при хронической инфекции и, кроме того, может вызывать повреждение печени. Известно, что CTL способны быстро опознавать и направленно лизировать клетки, несущие ВГC-антигены, не провоцируя значительного воспаления, с помощью перфоринового, FasL- и TNFα-базируемых механизмов.
ТNF, как предполагается, индуцируют апоптоз клеток, опосредуя высвобождение свободных радикалов из митохондриальных электронно-транспортных путей и модуляцию синтеза некоторых белков. Взаимодействие нуклеокапсидного белка ВГC с внутрицитоплазматической частью рецептора TNFb, вероятно, представляет собой эволюционно-отобранный механизм, с помощью которого вирус препятствует преждевременному апоптозу клетки-хозяина. В отсутствие доступных модельных клеточных культур прямая цитопатичность вируса гепатита С не может быть исследована в полном объеме.
В подавляющем большинстве случаев острого гепатита С иммунной системе не удается элиминировать вирус. До сих пор нет ясного представления о том, почему это происходит. Очевидно, ВГС обладает эволюционно-закрепленными способностями, обеспечивающими ему персистенцию.
Однако иммунная система может оказывать существенное влияние на ВГC-инфекцию. В 15% случаев острого гепатита С она эффективно уничтожает вирус, а у хронически ВГC-инфицированных обеспечивает умеренное ограничение инфекции в течение почти 20 лет. Возможно, ослабление какого-либо звена антивирусных иммунных механизмов позволяет вирусу активно воздействовать на иммунную систему. Длительная ВГC-персистенция может привести к развитию В-клеточных лимфопролиферативных нарушений, таких, как смешанная криоглобулинемия, злокачественная не-Ходжкинская лимфома и появление органоспецифических и неспецифических аутоантител. Таким образом, хроническую ВГC-инфекцию следует рассматривать как мультисистемное заболевание.
Диагностика
Лабораторная диагностика гепатита С основана на выявлении специфических маркеров инфицирования ВГС (анти-ВГС-IgM/G, РНК ВГС) и должна проводиться разрешенными МЗ РФ к применению диагностическими препаратами отечественного или зарубежного производства в лабораториях, имеющих лицензию на проведение данного вида лабораторных исследований.
HCV RNA — самый ранний маркер репликации вируса, определяемый с помощью полимеразной цепной реакции (ПЦР) спустя несколько недель после заражения. Для выявления анти-ВГС применяют иммуноферментный анализ (ИФА). В настоящее время используют тест-системы третьего поколения ELISA-3. Подтверждающим методом является рекомбинантный иммуноблотинг (RIBA). У 60% больных анти-ВГС определяются в острой фазе, у 35% они появляются спустя 3-6 месяцев после инфицирования, у 5% инфицированных лиц анти-ВГС не определяются.
Болезнь может протекать бессимптомно. Наиболее распространенным симптомом является слабость. Целенаправленный опрос больных часто помогает выявить такие факторы риска, как переливание крови, внутривенное введение наркотиков, хронический гемодиализ и др. Кроме слабости больной может жаловаться на быструю утомляемость, тяжесть в правом подреберье, боли в правом верхнем квадранте живота, диспепсические явления.
Критериями постановки диагноза являются увеличение печени и селезенки, гиперферментемия и анти-ВГС в крови в течение не менее 6 месяцев.
Гепатоспленомегалия выявляется не более чем у 50% обратившихся за помощью больных, активность сывороточных трансаминаз редко превышает верхнюю границу нормы в 6 раз. Следует обратить внимание на то, что активность сывороточных трасаминаз не отражает степени изменений в печени: она может быть нормальной, несмотря на значительные морфологические изменения. Концентрация РНК ВГС в сыворотке имеет существенное значение для определения контагиозности и для мониторинга результатов лечения. При наличии в крови HCV-РНК биопсия печени, как правило, выявляет ряд изменений. Концентрация HCV-РНК в сыворотке, превышающая 105 молекулярных эквивалентов (копий) в 1 мл, наблюдается в активной фазе заболевания и совпадает с пиками активности трансаминаз.
Наличие или отсутствие РНК ВГС, как правило, не является диагностическим критерием хронического гепатита С и определяет фазу процесса (активный, неактивный).
Для раннего выявления ГЦК у больных циррозом печени, особенно у мужчин старше 40 лет, каждые 6 месяцев определяют уровень сывороточного α-фетопротеина и выполняют УЗИ печени.
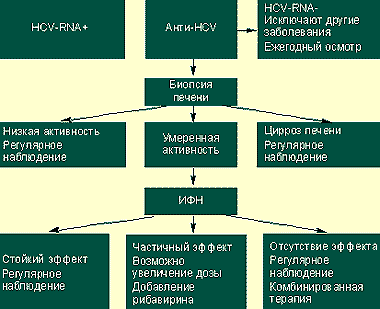 |
| Алгоритм ведения HCV-положительных больных |
Естественное течение и прогноз
Считается, что не более чем у 30% больных ВГС с минимальной морфологической активностью через 20 лет возможно развитие цирроза печени. Таким образом, больные, у которых при гистологическом исследовании биоптата печени выявляется наличие минимального воспаления и минимального фиброза, нуждаются в динамическом наблюдении.
Если персистенция РНК ВГС сохраняется более 6 месяцев, то спонтанное разрешение хронической HCV-инфекции маловероятно.
Клиническая картина
У большинства больных с хроническим гепатитом С заболевание протекает бессимптомно. Если жалобы существуют, то это чаще всего слабость, тупые боли в правом подреберье, тошнота, снижение аппетита, кожный зуд, артралгии и миалгии. Физикальный осмотр пациента помогает установить диагноз зачастую только на стадии цирроза печени.
Внепеченочные проявления HCV-инфекции
Ассоциация хронического гепатита С с различными внепеченочными проявлениями — хорошо известный врачам факт. Наиболее вероятным для большинства заболеваний и синдромов, наблюдаемых при HCV-инфекции, представляется иммунный патогенез, хотя конкретные механизмы во многом еще не выяснены. Доказанные и предполагаемые иммунные механизмы включают:
Частота иммуноопосредованных заболеваний и синдромов у больных хроническим гепатитом С достигает 23%. Наиболее характерны аутоиммунные проявления для больных с гаплотипом HLA DR4, который ассоциируется с внепеченочными проявлениями при аутоиммунном гепатите. Этот факт подтверждает гипотезу о триггерной роли вируса в инициации аутоиммунных процессов у генетически предрасположенного индивидуума.
Заболевания, ассоциированные с HCV-инфекцией
Ассоциированные с продукцией или отложением иммуноглобулинов:
Ассоциированные с неизвестным механизмом:
Выявление сывороточных аутоантител отражает наиболее частый феномен аутоиммунизации при HCV-инфекции, который диагностируют у 40-65% больных. Спектр аутоантител достаточно широк и включает ANA (до 28%), SMA (до 11%), анти-LKM-1 (до 7%), антифосфолипидные (до 25%), антитиреоидные (до 12,5%), ревматоидный фактор, анти-ASGP-R и др. Чаще всего титры этих антител не достигают диагностических значений, показательных для той или иной аутоиммунной патологии.
Анти-GOR являются антителами, специфичными для HCV-инфекции, и их выявляют не менее чем у 80% больных. Эпитоп, распознаваемый анти-GOR, локализуется на пока неидентифицированном ядерном белке, гиперэкспрессию которого наблюдают при гепатоцеллюлярной карциноме. Выработка анти-GOR ассоциирована только с HCV-инфекцией, но не с АИГ.
Аутоиммунные расстройства наблюдаются в среднем у 23% больных хроническим гепатитом С. Наиболее часто встречаются патология щитовидной железы.
Гистологическое исследование печени
Гистологическая картина не является патогномоничной, при этом достаточно часто выявляются характерные изменения. Отличительная особенность ее — лимфоидные агрегаты или фолликулы в портальных трактах, которые могут быть как изолированными, так и частью воспалительных изменений портальных трактов. По клеточному составу эти агрегаты напоминают первичные лимфоидные фолликулы в лимфатических узлах. Жировая дистрофия обнаруживается в 75% случаев. Кроме того, выявляются следующие характерные изменения: негнойный холангит с лимфоидной и плазмоклеточной инфильтрацией стенок протоков; лимфогистиоцитарная инфильтрация перипортальной зоны; слабовыраженные ступенчатые некрозы; мостовидные некрозы (обнаруживаются редко), пролиферация и активация сателлитных клеток печени, пролиферация эпителия желчных канальцев.
Отмечено, что индекс гистологической активности (ИГА) и индекс фиброза (ИФ) у больных хроническим гепатитом С с наличием жировой дистрофии достоверно выше, чем у пациентов без сопутствующей жировой дистрофии. У 93% больных с жировой дистрофией в гепатоцитах обнаруживался Core-протеин ВГС, при отсутствии жировой дистрофии — лишь у 39%. Этим фактом подчеркивается роль Core-протеина в развитии жировой дистрофии гепатоцитов.
Биопсия печени играет существенную роль в уточнении диагноза и оценке активности и стадии заболевания.
РНК ВГС можно определить в ткани печени методом ПЦР.
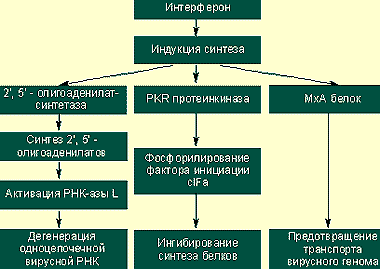 |
| Предотвращение вирусной транскрипции и трансляции |
Лечение
Основная цель лечения — предотвратить прогрессирование заболевания.
Режим отдыха, диета и прием витаминов не оказывают лечебного действия.
Отбор пациентов для лечения. Показанием к назначению терапии интерфероном служит умеренное (но не минимальное) либо тяжелое воспаление и/или фиброз. Решение о лечении пациентов с циррозом печени принимают индивидуально в каждом конкретном случае. Больные, у которых гистологическая активность минимальна, должны находиться под динамическим наблюдением, так как они имеют хороший жизненный прогноз без лечения и очень низкий риск развития цирроза печени через 10-20 лет.
Факторы, связанные с благоприятным эффектом противовирусной терапии при хронической HCV-инфекции:
Больным с нормальным уровнем АЛТ и положительным тестом на HCV RNA без результатов гистологического исследования противовирусное лечение проводить не рекомендуется.
Основной препарат, эффективность которого в лечении гепатита С доказана, — это интерферон альфа (ИФα).
В настоящее время принята оптимальная схема монотерапии ИФ: разовая доза составляет 3 млн МЕ, ее вводят подкожно или внутримышечно 3 раза в неделю в течение 3 месяцев. Через 3 месяца необходимо исследовать РНК ВГС. Если результаты ПЦР положительные схему лечения меняют. Если же РНК не выявляется, лечение продолжают до 12 месяцев. Стойкий положительный ответ в этом случае регистрируется у 15-20% больных.
Оптимальная схема лечения хронического гепатита С в настоящее время — это комбинация ИФa и рибавирина.
Согласно рекомендации согласительной конференции Европейской ассоциации по изучению печени (1999), больным с впервые установленным диагнозом «хронический гепатит С» и показаниями к лечению необходимо назначать ИФa в комбинации с рибавирином следующими курсами:
Стойкий положительный ответ при комбинированном лечении ИФa с рибавирином наблюдается в 40-60% случаев.
Суточная масса рибавирина составляет 1000-1200 мг в зависимости от массы тела.
В последние годы для повышения эффективности интерферона применяют пегилирование, которое заключается в присоединении к молекуле интерферона полиэтиленгликоля. В итоге образуется ПЭГ-интерферон, имеющий более длительный период полураспада. Предварительные данные свидетельствуют о большей эффективности такого лечения по сравнению с терапией интерфероном альфа.
Одним из наиболее перспективных пегилированных интерферонов является пегасис — ПЭГ-интерферон альфа-2а, соединенный с разветвленной молекулой полиэтиленгликоля, молекулярная масса которого составляет 40 kDa, общий вес молекулы — около 60 kDa. Особенности химической структуры данного препарата определяют его фармакокинетические свойства и клиническую эффективность. Молекула полиэтиленгликоля присоединена к альфа-интерферону посредством самой стабильной амидной связи, это делает молекулу пегасиса чрезвычайно устойчивой к действию петидаз и позволяет выпускать препарат в виде растворенной и готовой к употреблению лекарственной формы. Особенностью молекулы полиэтиленгликоля является способность активно связывать несколько молекул воды, что создает вокруг химически структурной единицы пегасиса эффект «водного облака», делая ее устойчивой во внутренней среде и сообщая препарату относительно небольшой объем распределения. Это, в свою очередь, способствует тому, что отпадает необходимость в коррекции дозы препарата в зависимости от массы тела пациента: пегасис вводится один раз в неделю в дозе 180 мкг. Существенными преимуществами препарата пегасис являются значительно лучшая переносимость и меньшая частота побочных реакций, ассоциированных с системным действием альфа-интерферона, что значительно улучшает качество жизни пациентов, получающих лечение по поводу хронического гепатита С. Кроме того, в отличие от других пегилированных интерферонов пегасис не требует существенной коррекции дозы в зависимости от функционального состояния почек, что делает препарат незаменимым у пациентов с сопутствующей хронической почечной недостаточностью.
Клиническая эффективность пегасиса оценена солидными широкомасштабными многоцентровыми рандомизированными исследованиями. Было показано, что частота доказанного ответа на лечение значительно превышает таковую по сравнению с «короткими» интерферонами как в схемах монотерапии, так и в сочетании с рибавирином. Особенно впечатляющими в этой связи являются результаты этиопатогенетической терапии с использованием пегасиса в сочетании с рибавирином у так называемой «трудной» категории пациентов, имеющих морфологические проявления цирроза печени, 1b-генотип вируса, высокую виремию: частота доказанного ответа на лечение у данной категории пациентов при использовании пегасиса в сочетании с рибавирином может составлять около 40%, у иных категорий пациентов этот показатель может превышать 75%, что ранее было практически немыслимым результатом.
Другие противовирусные препараты в лечении хронического гепатита С
Имеются данные, свидетельствующие о положительном действии таких препаратов, как ремантадин, урсодеоксихолевая кислота, пегилированные интерфероны, препараты глициризиновой кислоты, однако эта информация нуждается в дальнейшей проверке.
По вопросам литературы обращаться в редакцию
Хронический вирусный гепатит С
Патогенез (что происходит?) во время Хронического вирусного гепатита С:
В результате изменчивости генома внутри одного генотипа образуется большое число мутантных, генетически отличающихся друг от друга вариантов вирусов-квазивидов HCV, циркулирующих в организме хозяина. Именно с наличием квазивидов связывают ускользание вируса от иммунного ответа, длительную персистенцию HCV в организме, формирование ХГ, а также устойчивость к интерферонам.
Хронический вирусный гепатит С за последние 5 лет вышел на первое место по заболеваемости и тяжести осложнений. В структуре заболеваемости хроническим вирусным гепатитом в странах Западной вРопы на долю HCV-инфекции приходится 60-80 % случаев.
Лечение и исход инфекции вирусом гепатита С (элиминация или перстенция вируса), наличие и выраженность поражения печени, других
органов и систем определяются взаимоотношением факторов вируса: количество инфицировавшего материала, спектр инфицируемых клеток, способность вируса к мутациям, выраженность цитопатического эффекта) и факторов хозяина.
Инфицирование HCV приводит к развитию острого гепатита С, протекающего в манифестной (желтушной) или чаще в латентной (безжелтушной) форме, возникающих в соотношении 1 : 6. Около 17-25 % больных острым гепатитом С выздоравливают спонтанно, у 75-83 % развивается хронический гепатит С. Примерно у 26-35 % больных хроническим гепатитом С в течение 10-40 лет развивается фиброз печени с формированием цирроза. У 30-40 % больных с циррозом печени возможно формирование рака печени.
Инициальный ответ на инфекцию HCV характеризуется мобилизацией неспецифической иммунной защиты: интерфероны, естественные киллеры Спустя несколько дней после инфицирования у человека развивается специфический иммунный ответ, направленный на элиминацию свободных вирусных частиц и защиту от повторного инфицирования (осуществляется преимущественно гуморальным звеном), на элиминацию вируса, проникшего в клетки, путем лизиса инфицированных клеток и ингибирования репликации вируса цитокинами без лизиса клеток (осуществляется клеточным звеном иммунного ответа). HCV является клеточным паразитом, поэтому в защите наибольшее значение имеет клеточный иммунный ответ.
HCV-специфический гуморальный иммунный ответ характеризуется образованием антител, направленных против структурных, а также неструктурных антигенов HCV. При инфекции HCV не наблюдается специфического антительного ответа. Доказана возможность повторного инфицирования HCV не только иными, но и гомологичными штаммами.
Существует прямая зависимость активности от длительности терния заболевания на различных стадиях хронической HCV-ин-Фекции.
Наиболее важной особенностью HCV-инфекции является способов вируса к длительной персистенции в организме человека. Несмотря на наличие вирусспецифического иммунного ответа, он не защищает от реинфекции. До настоящего времени не установлены все факторы
взаимодействия вируса и хозяина, обусловливающие неспособность иммунного ответа контролировать инфекцию. Данные о биологических свойствах HCV и частоте хронизации (до 85 %) свидетельствуют о решающей роли факторов вируса, направленных на модулирование иммунного ответа хозяина
На ранних этапах инфекции решающую роль играет подавление индукции иммунного ответа. Вирус способен влиять на процесс активации CD4+ Тх, нарушая взаимодействие антигенпрезентирующих клеток и Т-лимфоцитов.
В процессе хронизации HCV-инфекции важное значение имеют механизмы подавления реализации иммунного ответа, среди которых наибольшую роль приобретает избегание вирусом гуморального и клеточного иммунного ответа путем мутации. Мутация эпитопов HCV, являющихся мишенями цитотоксических Т-лимфоцитов, ведет к нарушениям процессинга антигена и распознавания эпитопов, антагионистическим взаимоотношениям ЦТЛ. Отсутствие эффективного Т-клеточного иммунного ответа обусловлено низким уровнем репликации HCV, наблюдающимся почти в 100 % гепатоцитов, что обусловливает низкую экспрессию HLA и других иммуновоспалительных молекул на поверхности инфицированных клеток.
На исход и течение процесса большое влияние оказывает количество инфицировавшего материала. Воздействие на течение инфекции генотипа и степени гетерогенности популяции HCV до настоящего времени не доказано. Выявлена роль иммуногенетических факторов в развитии HCV-инфекции (генотип HLA II класса определяет исход острой HCV-инфекции; гетерозиготность по гену гемохроматоза коррелирует со степенью фиброза; гетерозиготность по фенотипу PiMZ дефицита al-антитрипсина и генетических факторов, определяющих предрасположенность к фиброзу).
Среди факторов хозяина, влияющих на исход и течение HCV-инфекции, изучено значение возраста в момент инфицирования, злоупотребления алкоголем, коинфекция гепатотропными вирусами, нарушения липидного обмена и др.
В поражении инфицированных HCV гепатоцитов рассматриваются:
О спонтанном выздоровлении от гепатита С можно говорить в случаях, когда пациент, не получая специфической терапии, хорошо себя чувствует, наблюдается нормализация биохимических показателей крови, отсутствует увеличение размеров печени и селезенки, отсутствует в крови HCV RNA в течение не менее 2 лет после острого гепатита С.
Симптомы Хронического вирусного гепатита С:
Особенности клинических проявлений. Хронический вирусный гепатит С протекает, как правило, со скудной клинической картиной и преходящим уровнем трансаминаз.
Заболевание чаще протекает субклинически, отличительной его особенностью является торпидное, латентное, малосимптомное течение, нередко длительное время нераспознанное. ХВГС развивается через 6 мес после перенесенного, чаще в скрытой форме, острого вирусного гепатита С. Периодически могут отмечаться слабость, повышенная утомляемость. В латентную фазу при объективном обследовании выявляется небольшое увеличение печени плотной консистенции, русемия при полном или почти полном отсутствии клинических роявлений. В репликативную фазу клиническая картина характерная Преимущественно астеновегетативными симптомами, снижени-ппетита, наличием гепатолиенального синдрома. Возможны потеря в весе, повторное повышение температуры. Течение болезни волнообразное. Заболевание характеризуется последовательной сменой острой, латентной фаз и фазы реактивации, цирроза печени и гепатоцед. люлярной карциномы.
В острую фазу в 10-15% возможна полная элиминация вируса и выздоровление, несмотря на сниженную активность клеточных и гуморальных факторов иммунитета. Острая фаза ХВГС чаще характеризуется волнообразным течением с повторным повышением температуры тела до субфебрильных цифр и пиками повышения активности АлАТ, а также наличием в крови HCV RNA и HCVAb IgM. Периоды обострения сменяются фазами ремиссии.
Латентная фаза характеризуется несостоятельностью иммуноком-петентных механизмов для элиминации вируса. Однако иммунная система частично способна поддержать защитные механизмы, в результате чего при сохранении слабоактивной репродукции вируса клинические проявления заболевания отсутствуют. Латентную фазу чаще регистрируют у женщин как «хроническое вирусоносительство». При объективном исследовании выявляется незначительное увеличение печени, имеющей плотную консистенцию. У некоторых больных наблюдается периодическое повышение активности АлАТ. При морфологическом исследовании ткани печени выявляются признаки лобулярного гепатита. Наличие в крови HCV RNA необязательно свидетельствует о репликации вируса, так как при этом патологические изменения в ткани печени могут отсутствовать или быть минимальными. Наличие вируса в крови при отсутствии гистологических изменений в биоптате предполагает инфицирование невирулентными штаммами вируса, толерантностью организма к HCV, а также возможной внепеченочнои репликацией вируса. При «вирусоносительстве» чаще выявляется генотип 3а и реже генотип lb.
В период реактивной фазы иммунокомпетентные клетки полностью утрачивают свою функциональную активность, защитную функцию, что приводит к прогрессированию инфекционного процесса. Данная фаза обычно развивается спустя многие годы после инфицирования и означает начало манифестного течения хронического вирусного гепатита С.
Клиническая картина характеризуется преимущественно наличием астеновегетативных симптомов (слабость, снижение трудоспособности), снижением аппетита, наличием гепатолиенального синдрома Возможна потеря массы тела, повторное повышение температуры тела до субфебрильных цифр. Обращает на себя внимание возможность развития внепеченочных (системных) проявлений. Доказана связь с хронической HCV-инфекцией таких внепеченочных проявлений, ка выраженная криоглобулинемия, мембранозно-пролиферативный гломерудонефрит, поздняя кожная порфирия. Предположительной считается связь HCV-инфекции с идиопатической тромбоцитопенией, красным плоским лишаем, синдромом щегрена и В-клеточной лимфомой. Среди клинических проявлений криоглобулинемии необходимо отметить слабость, артралгии, пурпуру, периферическую полинейропатию, синдром Рейно, артериальную гипертензию, поражение почек. Из эндокринной патологии превалируют гипотиреоз, гипертиреоз, тиреоидит Хашимото. Поражение органа зрения проявляется язвенным кератитом и увеитом. Разнообразные поражения кожи описаны в сочетании с ХВГС, из них кожный некротизирующии васкулит с папулезными или петехиальными высыпаниями, обусловленный отложением криоглобулинов, наиболее четко ассоциирован с вирусной инфекцией. Нейромышечные и суставные внепеченочные проявления хронического вирусного гепатита С в большинстве случаев обусловлены криоглобулинемией. Могут наблюдаться мышечная слабость, миопатический синдром, миал-гии, миастении. При хроническом гепатите С, в отличие от гепатита В, не регистрируются интегративные формы.
Механизм впепеченочных поражений. При HCV-инфекции наблюдается широкий спектр внепеченочных поражений, условно разделенных на три основные группы: внепеченочные поражения иммунокомплексного генеза (васкулиты различной локализации; кожный васкулит, синдром Рейно, гломерулонефрит, периферическая нейропатия узелковый периартериит и др.); внепеченочные изменения иммуно-клеточного и иммунокомплексного генеза (артриты, полимиозиты синдром Шегрена, фиброзирующий альвеолит и др.); поражение системы крови, в том числе В-клеточная злокачественная лимфопролиферация. Полагают, что лимфотропность HCV (репликация в клетках крови, преимущественно в В-лимфоцитах) обусловливает хроническую стимуляцию В-лимфоцитов и, как следствие, их активацию, повышенную продукцию иммуноглобулинов (различных аутоантител, поли- и моноклонального IgM с активностью ревматоидного фактора) с образованием иммунных комплексов, в том числе смешанных криоглобулинов.
В развитии внепеченочных поражений обсуждается также роль возможной репликации HCV в различных органах и тканях (помимо печени и кроветворной системы) с развитием цитотоксических Т-кле-точных реакций, направленных на антигены вируса, аутоантигены, образовавшиеся вследствие непосредственного повреждающего действия вируса на клеточном уровне.
Фаза реактивности последовательно переходит в цирроз печени и гепатоцеллюлярную карциному.
Диагностика Хронического вирусного гепатита С:
Особенности диагностики. Для диагноза В ГС необходимо учитывать эпидемиологические данные, указывающие на гемотрансфузии, оперативные вмешательства, гемодиализ, наркоманию и т, д., а также неспецифические клинические проявления болезни (слабость, повышенная утомляемость, небольшое увеличение печени и др.).
Согласно критериям Американского консенсуса по гепатиту С от 2000 г., в настоящее время разработаны оптимальные подходы для диагностики и мониторинга заболевания. Существуют различные методы для диагностики и мониторинга HCV-инфекции. К тестам, с помощью которых определяют антитела к вирусу, относятся метод ИФА, включающий наборы, содержащие антигены HCV из неструктурных генов, и рекомбинантные иммуноблотинговые методы (RIBА). Одни и те же антигены используются в ИФА и RIBA. Тесты направленной амплификации, включающие полимеразную цепную реакцию (ПЦР) или транскрипционно-опосредованную амплификацию (ТОА), разработаны для выявления HCV RNA. Биопсия может дать гистологическую характеристику поражения печени, но не диагностировать HCV-инфекции.
Серологические методы диагностики HCV-инфекции. Методы ИФА являются воспроизводимыми, недорогими и одобренными FDA для диагностики HCV-инфекции. Они пригодны для скрининга групп 0иска и рекомендованы как тесты первичной диагностики для пациентов с клиническими признаками заболевания печени. Высокая чувствительность и специфичность методов ИФА третьего поколения (чувствительность выше 99 %, специфичность 99 %) позволили отказаться от проведения подтверждающих тестов при постановке диагноза у лиц из групп риска. Отрицательные результаты в ИФА являются достаточными для исключения диагноза HCV-инфекции у иммуноком-петентных лиц. Редко ложноотрицательные результаты встречаются у больных с иммунодефицитами и лиц, находящихся на гемодиализе. С другой стороны, ложноположительные результаты ИФА отмечаются у пациентов с аутоиммунными расстройствами, что свидетельствует о необходимости выявления HCV RNA. RIBA остается полезным дополнительным методом при проведении массового скрининга продуктов крови.
Качественные методы определения HCV. У пациентов с положительными результатами в ИФА наличие персистирующей HCV-инфекции необходимо подтвердить методом качественного определения HCV RNA. Автоматизированный одобренный FDA метод имеет лимит выявления, равный 50 МЕ/мл. Недавно был разработан новый транскрипционно-опосредованный метод амплификации с лимитом выявления, сопоставимым с ПЦР. Для использования теста еще требуется разрешение FDA. Специфичность методов составляет 98 %. Наличие единственного положительного результата выявления HCV RNA подтверждает активную репликацию вируса, отрицательный результат не является свидетельством отсутствия виремии у пациента. Требуется последующее определение HCV RNA качественным методом для подтверждения отсутствия активной репликации HCV. При наличии хронической HCV-инфекции повторное тестирование в ПЦР не имеет смысла у больных, не получающих лечения. Практически у всех паци-ентов сохраняется виремия, негативный результат может отражать транзиторное снижение титров вируса по отношению к порогу чувствительности метода.
Количественные методы определения HCV. Для лабораторного подтверждения диагноза необходимо исследовать кровь методом ИФА на наличие антител к HCV и активность АлАТ Антитела к HCV могут обнаруживаться не только в крови, но и входить в состав циркулирующих иммунных комплексов. Однако результаты только разовых исследований, с учетом фазы «окна», не должны рассматриваться как окончательные. Необходим динамиче ский контроль за активностью АлАТ хотя бы 1-2 раза в месяц. Если в течение многих месяцев при наличии анти-HCV активность АлАТ сохраняется нормальной, то такие больные трактуются как носители вируса ВГС.
Лабораторная диагностика гепатита С основана на выявлении спе цифических маркеров инфицирования HCV. Для диагностики ХВГС можно использовать определение активности репликации HCV, о чем свидетельствуют наличие HCV RNA ПЦР, HCVAb IgM, спектр структурных и неструктурных антител в реакции иммуноблотинга, уточнение генотипа HCV, оценка виремии с помощью количественного определения HCV RNA Необходимо помнить, что HCV RNA может не являться диагностическим критерием ХВГС и при этом определять фазу процесса (активный, неактивный). Диагноз хронической инфекции ставят на основании выявления HCV RNA в крови качественными или количественными тестами как минимум в течение 6 мес. Про спективными исследованиями установлено, что у большинства лиц инфицированных HCV, развивается хроническая форма инфекции. Факторами, связанными со спонтанной элиминацией вируса, являются молодой возраст, женский пол и определенное сочетание генов главного комплекса гистосовместимости. Идентификация проводится диагностическими препаратами отечественных или зарубежных производителей, имеющих государственное разрешение.
Результаты проведенных исследований могут трактоваться как «позитивный», «негативный» и «неопределенный». При «неопределенном» результате через 2 мес и более должно быть проведено дополнительном исследование на наличие маркеров инфицирования HCV. В качестве подтверждающего метода можно использовать ПЦР с целью выявления HCV RNA (при условии применения диагностических средств, одобренных государственными органами здравоохранения). Обнаружение HCV RNA в сыворотке крови и HCVAb указывает на текущую инфекцию Отсутствие HCV RNA в HCVAb-позитивных образцах крови не может быть использовано. Для разграничения прошедшего ГС и «ложнопозитивного» результата лабораторного исследования. Кроме того, у некоторых лиц регистрируется неустойчивая виремия, что может определять «негативный» результат выявления HCV RNA.
Диагностика гепатита С в латентной фазе основывается исключительцо на индикации маркеров HCV.
Большое диагностическое значение имеет пункционная биопсия печени, с помощью которой можно не только оценить активность воспаления, но и определить выраженность фиброза. Для хронического вирусного гепатита С характерными являются следующие морфологические проявления: сочетание жировой и гидропическои дистрофии-ацидофильные тельца Каунсилмена; ступенчатые некрозы; лимфоидная инфильтрация с формированием фолликулов в портальных трактах и интралобулярно; цепочки лимфоцитов в синусоидах; поражение желчных протоков, пролиферация желчных дуктул (см. рис. XIII цветной вклейки). Степень выраженности активности воспаления стадии фиброза или наличие уже сформировавшегося цирроза печени могут прогнозировать ответ на интерферо-нотерапию. По степени активности воспаление оценивают как минимальное, незначительное, умеренное и выраженное. Такие же 4 степени различают и при оценке стадии фиброза (минимальная, незначительная, умеренная и выраженная). На быстрый переход ХВГС в цирроз печени указывают интралобулярный групповой некроз, мостовидные некрозы, активные септы. Критериями для постановки диагноза являются увеличение печени и селезенки, гиперферментемия.
В последние годы в литературе появились сообщения о вирусных генотипах F, G, TTV, которые еще не получили всеобщего признания Международного комитета по таксономии и номенклатуре вирусов. Вирус гепатита G (HGV, GBV-C) содержит РНК и относится к семейству флавивирусов. Геном возбудителя состоит из структурных (Е1, Е2) и неструктурных (NS2, NS3, NS4, NS5) участков, кодирующих соответствующие белки, функции которых аналогичны HCV. Особенностью вируса является наличие дефектного сердцевинного (core) белка или полное его отсутствие. Существует предположение о наличии трех генотипов и нескольких субтипов вируса. Инфицирование происходит при гемотрансфузии, парентеральных вмешательствах, половых контактах, возможен вертикальный путь передачи от матери к ребенку. Часто наблюдается сочетание HCV/HGV-инфекции, когда характерно прогрессирование процесса вплоть до развития цирроз. Хронический гепатит G отличается доброкачественным течением с минимальной активностью. Наличие активного вируса в ряде случаев проявляется повышением активности щелочной фосфатазы. Морфологические изменения в печени напоминают картину при хроническом гепатите С.
Лечение Хронического вирусного гепатита С:
Особенности лечения хронического вирусного гепатита С. Все больные хроническим гепатитом С являются потенциальными кандидатами для проведения антивирусной терапии. Лечение рекомендуется пациентам с повышенным риском прогрессирования заболевания в цирроз печени. В руководстве Европейской ассоциации по изучению болезней печени (EASL) и Национального института здоровья (NIH) показанием к проведению этиопатогенетической 1ерапии является умеренное или тяжелое некротическое воспаление и/или фиброз печени при определяемых уровнях HCV DNA в сыворотке крови. Для этих лиц характерны наличие гистологической картины портального или междолькового фиброза или воспаления слабой степени и некроза, повышенные уровни АлАТ. У некоторых больных не совсем ясны факторы риска и степень эффективности проводимой терапии, что требует проведения дополнительных исследований.
Целью терапии при ХВГС является эрадикация вируса, замедление прогрессирования заболевания, улучшение гистологической картины печени, снижение риска развития ГЦК и повышение качества жизни, связанного с состоянием здоровья.
Многие из пациентов не включаются в исследование из-за применения наркотиков, алкоголизма, возраста и сопутствующих соматических и нейропсихических заболеваний. Необходимо приложить усилия для лечения этих групп населения. Поскольку большое число HCV-инфицированных лиц находится в заключении, требуется специальный подход для их профилактики, диагностики и лечения.
Лечение больных должно проводиться в центрах, обеспечивающих соблюдение правил санэпидрежима, специалистами-гепатологами (инфекционистами и гастроэнтерологами). При наличии у больных тяжелых сопутствующих заболеваний, вызванных HCV, лечение должно проводиться гепатологами совместно со специалистами согласно профилю заболевания.
Для этиопатогенетической терапии используют противовирусные препараты (интерфероны, цитокины), иммунодепрессанты (преднизолон, азатиаприн) и комбинированные препараты (ИФН + цитокины, или + рибавирин, или + индукторы интерферона), а также, по показаниям, другие патогенетические средства.
В лечении хронического вирусного гепатита С интерферон примемся в фазе репликации вируса. Эффекты ИФН обусловлены подавлением продукции вирусов и их элиминацией, иммуномодулирующим эффектом, усилением экспрессии антигенов HLA на мембранах клеток, повышением цитотоксичности Т-клеток и естественных кил-Ров, угнетением процессов фиброгенеза, уменьшением риска развития гепатоцеллюлярной карциномы. Для лечения ХВГС предложены следующие ИФН: ИФН-ага (реаферон, роферон А и др.), ИФН-ага (интрон А, реальдирон и др.), лимфобластный ИФН-а и др. В последнее время широко назначают относительно недавно созданный ИфЦ пролонгированного действия (ПегИнтрон, Пегасис), который можно вводить подкожно 1 раз в неделю.
Положительный эффект от применения интерферонов наблюдается при следующих клинических и вирусологических данных:
Отсутствие этих факторов может рассматриваться как показание к назначению комбинированной терапии.
Благоприятными факторами для интерферонотерапии также является продолжительность болезни не более 5 лет, отсутствие гистолоческих признаков цирроза печени, отсутствие алкоголизма (нормальный уровень ПТП), наркомании, отсутствие коинфекции HBV и HIV, повЫшенный уровень АлАТ при наличии в сыворотке HCV RNA.
Неблагоприятными факторами, влияющими на эффективность инрферонотерапии, являются длительность заболевания свыше 5 лет, пожилой возраст больного, выраженные гистологические изменения в пунктате печени.
Противопоказания к интерферонотерапии:
Критериями эффективности лечения являются нормализация исчезновение маркеров фазы репликации HCV (HCV RNA, HCVAb IgM).
Уровня аминотрансфераз, гистологической картины печени. Частота положительного ответа на лечение составляет 40-50 %.
Таким образом, определение клинической эффективности терапии включает оценку раннего ответа на ее проведение, а также результатов лечения сразу после его завершения и в течение достаточно длительного промежутка времени в последующем. При оценке эффективности терапии необходимо руководствоваться следующими рекомендациями:
Эффективность интерферонов при хроническом вирусном гепатите С повышают путем сочетанного применения рибавирина в дозе 800-1200 мг, урсодезоксихолевой кислоты в дозе 600 мг/сут, эссенциаль-ных фосфолипидов. При интерферонорезистентном HCV lb гепатите интерферон-а первые 6 мес вводят в дозе б млн ME трижды в неделю. Стабильная ремиссия наблюдается в 35-40 % случаев. Больным с частичной ремиссией показан повторный курс длительностью до 1,5-2 лет.
Согласно рекомендациям конференции по ведению больных с гепатитом С, состоявшейся в Париже в феврале 2002 г., больным с генотипом 1 HCV необходимо продолжать лечение в течение 48 нед при условии, что через 12 нед лечения вирус не определяется или его титр снизился более чем на 2 lg копий. При отсутствии эффекта от лечения, целью которого была эрадикация вируса, оно может быть прекращено. Для снижения темпов развития заболевания возможно продолжение курса. Больным с генотипами 2 и 3 показан обычный курс комбинированной терапии (ИФН + РБВ) в течение 24 нед. Для генотипов 4, 5, 6 рекомендуется срок лечения длительностью до 48 нед с учетом соотношения риска и пользы от проводимой терапии, оцениваемого в индивидуальном порядке.
Эффективность применения пегилированных интерферонов подтверждается тем, что при введении ПегИнтрона 1 раз в неделю (во всех Лозах) непосредственный и устойчивый вирусологический ответ наблюдался значительно чаще, чем при использовании интрона А При этом вирусологическая эффективность к концу лечения ПегИнтроном зависит от дозы. Применение препарата в дозе 1,5 мкг/кг 1 раз в неделю повышает частоту устойчивого вирусологического ответа в 2 раза.
Введение ПегИнтрона 1 раз в неделю превосходит по эффективности монотерапию интроиом А. У ответивших на лечение больных выявляется значительное улучшение гистологической картины печени по сравнению с больными, у которых эффект отсутствует. Уменьшение степени фиброза может наблюдаться у больных с F3/F4 стадиями заболевания.
Таким образом, разработка пегилированных форм ИФН с улучшенной фармакокинетикой, более высокой эффективностью по сравнению со стандартными интерферонами и более удобной схемой применения (1 раз в неделю) предоставила больным более высокий шанс излечения. Применение пегилированных интерферонов позволило снизить частоту побочных эффектов, характерных для стандартных схем лечения интерферонами.
Несмотря на то что УВО не имеет тесной корреляции с выживаемостью больных из-за необходимости длительного наблюдения, отсутствие выявляемой HCV RNA свидетельствует о снижении тяжести поражения печени, уменьшении фиброза и сведении к минимуму риск
возникновения повторного заболевания. Кроме того, в двух масштабных исследованиях, проведенных в Японии, показано, что лечение нтерфероном связано с уменьшением риска развития ГЦК, что является важным для лиц, достигших УВО.
Больным, у которых не удалось достичь УВО, назначается повторный курс лечения. Решение об этом базируется на следующих основных позициях:
В настоящее время обсуждается возможность достижения УВО у больных, получающих повторное лечение пегннтерфероном в комбинации с рибавирином после монотерапии, или при применении стандартной схемы лечения интерфероном/рибавирином. Однако продолжение повторной терапии без корректировки схемы лечения может привести к снижению показателя эффективности терапии.
Серьезную проблему представляют собой больные, не ответившие на терапию пегинтерфероном/рибавирином в оптимальных дозах, особенно при наличии фиброза или цирроза печени.
Пациешы с прогрессирующим фиброзом или циррозом являются группой повышенного риска развития декомпенсации печени и должны рассматриваться как кандидаты для повторного лечения, особенно при неэффективности монотерапии. Больным со средней стадией фиброза и активности заболевания печени должна быть назначена повторная терапия.
Примерно у 30 % больных с НСV-инфекцией отмечается нормальный уровень АлАТ, а у 40 % показатели активности фермента в 2 раза превышают верхний уровень нормы. Несмотря на умеренные гистологические изменения, у большинства из этих пациентов отмечается тенденция к прогрессированию заболевания в фиброз и цирроз печени.
Пациенты с нормальным уровнем АлАТ, минимальной и слабой Отологической активностью гепатита без фиброза могут находиться ПоД Динамическим наблюдением без противовирусного лечения (контрольное обследование 1 раз в 6 мес).
При проведении этиопатогенетического лечения необходимо помнитьвозможности развития таких побочных эффектов, как пирогенная
Развитие гриппоподобного синдрома можно предупредить, если одновременно с инъекцией ИФН принимать парацетамол (не более 3 г/сут) или ибупрофен (при отсутствии цирроза).
Среди тяжелых осложнений интерферонотерапии часто наблюдаются психические расстройства. Нередко при проведении этиопатогенетической терапии развивается тяжелая депрессия, требующая эмоциональной поддержки, психотерапевтической помощи, а иногда и назначения антидепрессантов из группы ингибиторов обратного захвата серотонина.
Во избежание развития бессонницы рибавирин необходимо принимать вечером, но не на ночь. В тяжелых случаях рекомендуется назначение трициклических антидепрессантов.
Приостановить формирование астенического синдрома помогут изменение стиля жизни, физическая активность, увеличение объема принимаемой жидкости.
Кожный зуд и высыпания, наблюдаемые при вышеуказанном лечении, поддаются терапии антигистаминными средствами и мазями на основе глюкокортикостероидов.
Наблюдающаяся иногда алопеция обратима, в этих случаях полезно проведение психотерапевтических бесед с больными.
При развитии анорексии рацион дополняют обогащенными питательными смесями, а при необходимости назначают прокинетики.
Миалгии купируются приемом нестероидных противовоспалительных препаратов (при отсутствии противопоказаний к ним).
При развитии нейтропении рекомендуется придерживаться следующих правил:
Развитие тромбоцитопении требует соответствующей врачебной тактики:
На фоне лечения могут обостриться аутоиммунные заболевания: аутоиммунный гепатит, идиопатическая тромбоцитопения, гемолитическая анемия, сахарный диабет. К другим аутоиммунным синдромам и заболеваниям, возникающим или манифестирующим на фоне введения ИФН-а, относятся псориаз, ревматоидный артрит, СКВ-подобный синдром, саркоидоз, ПБЦ. Прогнозировать возникновение подобных осложнений затруднительно. До начала терапии необходимо, во-первых, тщательно верифицировать диагноз гепатита С и, во-вторых, как можно полнее определить исходный спектр аутоантител. Следует учитывать повышенный риск развития аутоиммунных осложнений у больных с гаплотипами HLA DR3, DR4, DR52 и DQ2, т. е. с гаплотипами, ассоциированными с аутоиммунным гепатитом и другими аутоиммунными заболеваниями. Для контроля за ИФН-терапией рекомендуется ежемесячное клиническое обследование больного с определением активности трансаминаз (АлАТ, АсАТ) и других биохимических показателей, а также гемограммы.
Необходимо отметить, что такие побочные эффекты, как анемия, слабость, депрессия, достоверно чаще наблюдаются при комбинированной терапии.
HCV-инфекция часто встречается после проведения трансплантации печени, и степень ее прогрессировать зависит от иммунного статуса больного. Частота повторной HCV-инфекции коррелирует с вирусной нагрузкой на момент проведения операции, возрастом донора выраженностью иммуносупрессии у конкретного индивидуума в послеоперационном периоде.
Биохимическая ремиссия в конце лечения оценивается по нормали зации АлАТ. После окончания терапии критериями полной ремиссии являются нормализация уровней АлАТ и исчезновение HCV RNAhi крови.
При ИФН-терапии у некоторых больных на фоне лечения могут развиваться рецидивы ХВГС, что, по мнению ряда авторов, обусловлено образованием антител к реаферону. В таких случаях желательно проверить наличие антител к ИФН и в случае их обнаружения реаферон отменить и продолжить лечение естественным лейкоцитарньш интерфероном.
Под стабильной биохимической ремиссией подразумевают сохранение нормальной активности АлАТ через 6 мес и более после прекращения терапии. Стабильная полная ремиссия у больных хроническим гепатитом С включает нормальную активность АсАТ, АлАТ, отсутствие HCV РНК через 6 мес и более после прекращения терапии.
Если больной не отвечает на интерферонотерапию в течение 3 мес лечения, т. е. у него сохраняются гиперферментемия и виремия, то лечение ИФН следует отменить. Вирусологический контроль осуществляется на 12-й неделе (3 мес) лечения.
Если после окончания 6- или 12-месячного курса ИФН-терапии появляется рецидив заболевания, возможен повторный курс лечения ИФН, ответ на который может быть более высоким, чем на первый. Повторно ИФН-ос назначается в дозе 3 или 5 млн ME в сутки внутримышечно 3 раза в неделю в течение еще не менее 12 мес. При таком непрерывном повторном курсе лечения ответ достигается у 40-80 % больных.
Однако если к концу 6-месячного курса ИФН-терапии нормализовалась лишь активность АлАТ, а виремия не исчезла, то при повторном ИФН-терапии нормализуется лишь АлАТ, a HCV RNA у них исчезает редко.
Ответ на лечение считается стойким, если негативный тест на HCV RNA и нормальный уровень АлАТ наблюдаются через 6 мес после завершения полного курса лечения.
В настоящее время для повышения эффекта повторного курса ИФН-терапии используют комбинацию ИФН-а с рибавирином в дозе 14 мг/кг в сутки.
Даже у больных, не ответивших на первый курс ИФН-терапии, комбинированный с рибавирином повторный курс позволяет получить положительный ответ в 20-25 % случаев. У лиц, ответивших на первый курс интерферонотерапии (хотя бы транзиторно), повторное, комбинированное с рибавирином, лечение увеличивает эффект до 50-70 %.
При достижении стабильной полной ремиссии через 6 мес после окончания лечения рекомендуется продолжить наблюдение за больным в течение не менее 2 лет с периодичностью 1 раз в 6 мес и последующей биопсией печени.
Противопоказаниями для использования рибавирина являются тяжелые заболевания сердечно-сосудистой системы, щитовидной железы, гемоглобинопатии, хроническая почечная недостаточность, аутоиммунный гепатит и декомпенсированный цирроз печени, беременность, возраст до 18 лет. При использовании препарата целесообразно перед началом лечения, а затем на 2, 4, 8-й неделе лечения и далее регулярно, по мере необходимости, проводить клинический анализ крови (эритроциты, лейкоциты, лейкоцитарная формула, тромбоциты), исследование электролитов, определение уровня креатинина, проведение функциональных проб печени. Женщины детородного возраста должны пользоваться эффективными контрацептивами и в течение 6 мес после лечения.
Для рибавирина описаны некоторые лекарственные взаимодействия. Так, при одновременном приеме со средствами, содержащие магний и алюминий или симетикон, снижается биодоступность препарата,
Противопоказания к проведению противовирусной терапии хронического гепатита рибавирином делятся на абсолютные и относительные.
Оптимальная схема противовирусного лечения включает в себя пегилированный интерферон-а2а в дозе 180 мкг в неделю или пегилированный интерферон в дозе 1,5 мкг/кг массы тела в неделю + рибавирин в дозах, соответствующих массе тела. Продолжительность лечения зависит от генотипа HCV.
При возникновении рецидива и при отсутствии противопоказаний к рибавирину рекомендуется начать комбинированную терапию ИФН + рибавирин в течение 6 мес или повторный курс монотерапии в дозе 3 млн ME в течение 12-18-24 мес. Как в том, так и в другом случае постоянный ответ можно получить у 60 % и более больных. Комбинированная терапия при рецидиве ХВГС в 10 раз эффективнее монотерапии ИФН-а.
Необходимо отметить, что рибавирин может давать побочные эффекты (утомляемость, депрессия, головокружение, тошнота, зуд), а также возможно развитие гемолиза с последующим увеличением концентрации железа в сыворотке крови и в клетках печени. В свою очередь, накопление железа в гепатоцитах усиливает фиброз и снижает эффективность терапии. Для профилактики развития такого эффекта Целесообразно перед проведением комбинированной терапии провести Ровопускание, в первую очередь у тех больных, у которых еще до про-Дения комбинированной терапии регистрировалось повышение уров железа в сыворотке крови. Нами предложена схема лечения таких больных с предварительным проведением цитафереза. В лечении хронических вирусных гепатитов используются также параты-индукторы интерферонов, в частности циклоферон. Препат назначают внутримышечно по 2 мл на 1,2, 4, 6, 8, 10 и 12-й дни курса лечения с последующим переходом на пероральное применение Целесообразно сочетание циклоферона и интерферона.
Использование урсодезоксихолевой кислоты в лечении ХВГС является вспомогательным средством. При наличии синдрома холестаза УДХК уменьшает частоту биохимического рецидива гепатита.
В настоящее время проводятся исследования эффективности лечения хронического гепатита С следующими препаратами в режиме монотерапии, а также в комбинации с пегилированиыми интерферонами
Совпадение спектра фармакодинамической активности интерлейкина-2 (rIL-2) со структурой иммунных дисфункций при ХВГС обосновывает его применение в схемах лечения этого заболевания. Отечественный препарат ронколейкин содержит в качестве активного начала рекомбинантный IL-2 человека (rIL-2). Иммунотерапевтический эффект rIL-2 реализуется посредством восполнения дефицита эндогенного интерлейкина-2, стимуляции клональной пролиферации иммунокомпе-тентных клеток, продления жизни активированных иммунокомпетентных клеток за счет снижения уровня апоптоза, восстановления баланса Тш/Тн2 и коррекции профиля цитокиновой регуляции, увеличения функциональной активности мононуклеарных фагоцитов и продукции эндогенных интерферонов.
Применение ронколейкина в режиме монотерапии осуществляется по двум схемам лечения:
В настоящее время наибольшее число данных по целесообразности и эффективности лечения больных ХВГС ронколейкином, а также п его переносимости получено при использовании режима монотерапий
Схема комбинированной терапии ронколейкином в сочетании с препаратами ИФН-а впервые предложена и патогенетически обоснована для лечения больных ХВГС, имеющих минимальную биохимическую гистологическую активность процесса, в том числе для больных, не ответивших на интерферонотерапию. По этой схеме ронколейкин назначают на фоне лечения препаратами ИФН-а внутривенно по 0,5 мг 2 раза в неделю в течение первых 8 недель; всего 16 введений.
В процессе лечения ронколейкином снижается вирусная нагрузка, в том числе и в моноцитах, происходит улучшение гистологической картины печени. Препарат способствует активации исходно сниженного клеточного звена иммунитета и оказывает модулирующее воздействие на гуморальное звено. Следует отметить хорошую переносимость препарата, отсутствие серьезных побочных эффектов Кратковременное повышение температуры до субфебрильных значений на фоне его введения отмечалось у 14 % пациентов.
Накопленный опыт позволил определить принципы терапии ронколейкином:
На стадии клинических испытаний находится фармакологическое вещество с рабочим названием VX-497, которое по механизму действия аналогично рибавирину, но, как утверждают разработчики, в десятки раз эффективнее его
Терапия больных ХВГС с сопутствующими заболеваниями требует особого подхода, выработки специальной тактики интерферонотерапии. При этом важно убедиться в том, что использование интерферона целесообразно у конкретного больного (наличие репликации HCV, стойкого или волнообразного повышения активности АсАТ в сочетании с умеренной или выраженной морфологической активностью в печени). Важно при этом оценить ведущую патологию. Решающим фактором может служить темп прогрессирования сопутствующего заболевания При наличии быстрого его развития от терапии ХВГС интерфероном в большинстве случаев следует воздержаться.
Для лечения ХВГС у пациентов с онкологическими заболеваниями можно использовать стандартные дозы ИФН при соблюдении следующих условий: наличие клинико-лабораторных и морфологических показателей активности гепатита С, ремиссия по основному заболеванию, отсутствие химио- или лучевой терапии.
В экспериментальных исследованиях было выявлено токсическое действие интерферонотерапии на репродуктивную функцию животных. Значение этих данных для человека неизвестно. Однако лечение ХВГС этиотропными препаратами во время беременности не проводится. Заражение ребенка возможно, если во время беременности и родов у матери имеется активная вирусная репликация, но даже в этом случае вертикальный механизм передачи заболевания реализуется лишь в 4-10 % случаев.
Неизвестно, выделяются ли компоненты препаратов интерферона-а с грудным молоком. Из-за возможного риска возникновения нежелательных реакций у младенцев, находящихся на грудном вскармливании, при необходимости назначения интерферонотерапии матери следует прекратить кормление грудью. Женщины детородного возраста должны использовать надежные методы контрацепции во время лечения препаратами интерферонов.
Лечение хронического гепатита С у больных с аутоиммунными нарушениями в настоящее время разработано недостаточно. Терапия препаратами интерферона в этих случаях должна быть строго индивидуальной. При выраженных клинических и лабораторных проявлениях аутоиммунного заболевания в начале лечения предпочтение необходимо отдать преднизолонотерапии.
Результаты последних исследований продемонстрировали эффективность лечения лиц, применявших инъекционные наркотики. Это весьма важно, так как инъекционные наркоманы составляют большинство больных гепатитом С. Их успешное лечение позволит существенно снизить распространение HCV-инфекции.
Прогноз
Наиболее серьезными последствиями хронической HCV-инфекции являются фиброз печени, прогрессирующий в цирроз, терминальная стадия заболевания печени и ГЦК. Частота развития цирроза печени через 20 лет после острой инфекции составляет 17-55 % при ретроспективных и 7-16 % при проспективных исследованиях. При этом не установлено существенного влияния на риск прогрессирования заболевания печени таких вирусологических факторов, как вирусная нагрузка, генотип и число квазивидов. Риск развития тяжелых осложнений возрастает при инфицировании лиц пожилого возраста, мужского пола, наличии иммунодефицитных состояний, гепатита В Важную роль в развитии осложнений играет регулярное употребление более 60 г в день алкоголя (6 кружек пива, 4 бокала вина или 3 коктейля) для мужчин и 40 г в день для женщин. Негативное влияние на течение процесса могут оказывать повышенное содержание железа, неалкогольный стеатоз печени, шистосомальная коинфекция, прием потенциально гепатотоксических препаратов, наличие загрязнения окрeжающей среды.



