Почечно-клеточный рак — клиника и диагностика
Статистика и эпидемиология. Почечно-клеточный рак (ПКР) — общепринятый в настоящее время термин для обозначения рака, развившегося из эпителия почечных канальцев. Составляет 3% всех злокачественных опухолей у взрослых и около 97% всех опухолей почек. Среди урологических опухолей рак почки занимает третье место после новообразований предстательной железы и мочевого пузыря, а по смертности находится на первом месте. В последние годы отмечается умеренный рост заболеваемости (около 2% в год). Наибольшая заболеваемость регистрируется в Скандинавских странах, в 5 раз превышая таковую в Италии и Японии. Ежегодно в США отмечается около 180000 случаев заболевания раком почки, из которых более 9000 заканчивается смертельным исходом.
Рак почки чаще встречается у городских, чем у сельских, жителей. Среди заболевших мужчин в 2-3 раза больше, чем женщин.
Число случаев поздней диагностики рака почки в 3 раза выше, чем других урологических новообразований. Уже при первичном обращении 25-30% больных имеют отдаленные метастазы, у 25% диагностируется местно-распространенный рак почки. После радикального лечения еще у 40-50% больных появляются метастазы. Впервые почечно-клеточный рак был описан Konig в 1826 г. Первая нефрэктомия была выполнена Walcott в 1863 г.
Этиология почечно-клеточного рака до настоящего времени окончательно не установлена. На возникновение его определенное влияние оказывают специфика работы пациентов (нитрозосоединения, циклические углеводороды, нитраты, ионизирующая радиация), злоупотребление фенацетинсодержащими аналгетиками, курение, генетическая предрасположенность (болезнь Гиппеля-Линдау, туберкулезный склероз, приобретенный поликистоз).
Патогенез почечно-клеточного рака тесно связан с общими закономерностями канцерогенеза, в частности химического, который к настоящему времени хорошо изучен. Основные положения двухстадийной модели канцерогенеза можно определить следующим образом. В течение первой стадии (инициации) происходят необратимые нарушения генотипа нормальной клетки, вследствие чего она переходит в предрасположенное к трансформации состояние. Вторая стадия — стадия промоции канцерогенеза. Инициированная клетка приобретает фенотипические свойства трансформированной клетки в результате измененной генной экспрессии.
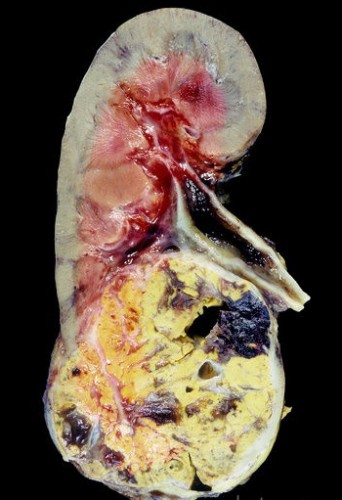
Патологическая анатомия. Макроскопически почечно-клеточный рак представляет собой опухоль сферической формы, располагающуюся в корковом веществе почки и распространяющуюся на периферические ткани. Истинная капсула отсутствует, но по периферии опухоли может быть уплотнение из фиброзной ткани и воспалительных клеток. Фасция Героты часто является барьером для инвазии в паранефральную клетчатку.
На разрезе опухоль, как правило, неоднородна из-за многочисленных кровоизлияний, некрозов, участков фиброза, кист и кальцификатов. Преобладают опухоли желтого цвета, обусловленного накоплением внутриклеточных липидов. Коричневую окраску имеют опухоли с большим количеством гранулированных клеток (содержат цитохромные ферменты). Опухоли, состоящие из веретенообразных клеток, менее пигментированы — серые или белесоватые.
Гистологическое строение и клеточный состав ПКР крайне разнообразны, что не только создает диагностические и гистогенетические проблемы, но и чрезвычайно затрудняет создание единой общепринятой гистологической классификации.
Наиболее типично трабекулярное, альвеолярное, папиллярное и солидное строение. Тубулярные структуры встречаются довольно редко. Выделяют три основных клеточных типа: светлые, гранулярные и веретенообразные (саркомоподобные, полиморфные) клетки. Ядра клеток рака почки варьируют по форме и размерам. В большинстве клеток ядрышко не определяется. На ядерных признаках основывается идентификация степени гистологической злокачественности почечно-клеточного рака. Митозы редки. Опухоль хорошо васкуляризирована. Из-за неполноценности опухолевых сосудов для рака почки типичны многочисленные кровоизлияния. Другие микроскопические признаки — некрозы, фиброзы, депо гемосидерина, псаммомные тельца, скудные мононуклеарные инфильтраты. Выраженная воспалительная реакция наблюдается редко.
Классификация. Из существующих классификаций ПКР наибольшей известностью, особенно в США, продолжает пользоваться классификация Robson Flocks и Kadesky. Существенным недостатком этой классификации является то, что она не предусматривает выделение ранних форм рака и в ней отсутствует детализация вовлечения в процесс различных групп лимфатических узлов, вен.
В настоящее время стадии ПКР рекомендуют оценивать по системе TNM, основанной на клинико-рентгенологических и патогистологических данных.
Международная классификация по системе TNM
Классификация применима только для почечно-клеточной карциномы. Диагноз должен быть подтвержден гистологически.
TNM — клиническая классификация
Т — первичная опухоль:
Тх — недостаточно данных для оценки первичной опухоли,
Т0 — первичная опухоль не определяется,
Т1 — опухоль до 7 см в наибольшем измерении, ограниченная почкой,
Т2 — опухоль более 7 см в наибольшем измерении, ограниченная почкой,
Т3 — опухоль распространяется в крупные вены или надпочечник либо околопочечные ткани, но в пределах фасции Героты:
Т3а — опухоль распространяется на надпочечник или околопочечные ткани, но в пределах фасции Героты,
Т3b — массивное распространение опухоли в почечную(ые) или полую вены, ниже диафрагмы,
Т3с — массивное распространение опухоли в полую вену, выше диафрагмы,
Т4 — опухоль распространяется за пределы фасции Героты.
N — регионарные лимфатические узлы. Регионарными лимфатическими узлами для почки являются лимфатические узлы ворот почки, абдоминальные парааортальные и паракавальные. При определении категории N сторона поражения не учитывается.
Nx — недостаточно данных для оценки состояния регионарных лимфатических узлов,
N0 — нет признаков метастатического поражения регионарных лимфатических узлов,
N1— метастаз в одном лимфатическом узле,
N2 — метастазы в нескольких лимфатических узлах.
М — отдаленные метастазы:
Мх — недостаточно данных для определения отдаленных метастазов,
М0 — нет признаков отдаленных метастазов,
M1 — имеются отдаленные метастазы.
pTNM — патогистологическая классификация. Требования к определению категорий рТ, pN и рМ соответствуют требованиям к определению категорий Т, N и М.
Группировка по стадиям
Стадия I Т1 N0 М0
Стадия II Т2 N0 М0
Стадия III ТЗ N0 М0
Т1-3 N1 М0
Стадия IV Т4 N0-2 М0
Т1-4 N2 М0
Т1-4 N0-2 M1
Клиника. Симптомы почечно-клеточного рака складываются из:
1.общих симптомов:
2.местных симптомов;
3.признаков метастазирования опухоли.
Системные, или общие, симптомы ПКР, как правило, не имеют «урологического» характера и не являются специфичными для рака почки. Они могут быть как ранними, так и поздними.
Среди общих симптомов определенное значение имеют: ухудшение общего состояния, потеря аппетита (у 8-22% больных), похудание (у 25-30%), недомогание (у 20-40%), повышение температуры тела (у 11-50% больных). Как правило, повышенная температура тела при ПКР является прогностически неблагоприятным симптомом. Очень часто ей сопутствует повышенная СОЭ.
У значительного числа больных (29-88%) развивается гипохромная анемия как результат частых гематурий или гемолиза. Вторичный эритроцитоз при ПКР диагностируется у 1,8-2,5% больных. Механизм данного явления связан не с пролиферативными процессами в костном мозге, а с избыточным продуцированием опухолью или паренхимой почки эритропоэтина, являющегося а2-гликопротеином, в ответ на развитие злокачественного новообразования.
В 1961 г. Staufter впервые описал синдром, ассоциированный с ПКР. Он включает в себя гиперглобулинемию, гипоальбуминемию, гиперкальциемию, гипопротромбинемию, повышение уровня щелочной фосфатазы, задержку трансферрина и появляется обычно вместе с лихорадкой, анемией, утомляемостью, потерей массы тела. Наблюдается у 40% больных раком почки, является обратимым и исчезает после радикального лечения.
В последние годы стало известно, что ПКР может проявляться артериальной гипертензией (3-20% больных), однако механизм ее окончательно не установлен.
Местные симптомы. Триада симптомов опухоли, ранее считавшаяся классической, — гематурия, боли и обнаружение опухоли при пальпации — обычно появляется в поздних стадиях ПКР и встречается в настоящее время реже благодаря более раннему выявлению заболевания. Вместе эти три симптома отмечаются нечасто (у 14,3% больных).
На первом месте по частоте среди них стоит макрогематурия (60-79,3%), затем боли в области почки (40-73,6%) и, наконец, пальпируемая опухоль (38-96%).
При ПКР гематурия чаще всего бывает тотальной, безболезненной. Она возникает, как правило, внезапно на фоне вполне удовлетворительного состояния больного. Гематурия может выявляться при одном акте мочеиспускания либо продолжаться несколько часов или дней, а затем неожиданно исчезнуть. Промежутки между первой и последующей макрогематурией бывают различными — от нескольких дней до нескольких месяцев и даже лет.
Нередко гематурия при ПКР бывает со сгустками, характер которых зависит от ее интенсивности и места свертывания крови. Сгустки могут быть червеобразными, когда кровь, поступившая из почки, свертывается в мочеточнике (эта форма особенно характерна для ПКР), или бесформенными, когда они образуются в мочевом пузыре. Нередко вслед за гематурией в области почки возникают острые боли, т.е. развивается типичный приступ почечной колики, обусловленный обтурацией мочеточника сгустком крови и исчезающий после отхождения с мочой кровяных сгустков. Такое проявление болезни в виде гематурии с почечной коликой позволяет установить, с какой стороны поражена почка. Важнейшее значение приобретает срочная цистоскопия в момент кровотечения, так как она дает возможность выявить источник кровотечения (мочевой пузырь, почки) и сторону поражения.
Характер боли обусловлен вызвавшими ее причинами. Тупая ноющая боль может быть следствием растяжения, прорастания фиброзной капсулы почки, врастания в нервные окончания паранефрия и нервные корешки, а также прорастания опухоли в соседние органы. Боль иногда может иррадиировать в бедро, половые органы, имитировать ишиас. Острые боли возникают в результате закупорки мочеточников сгустками крови, кровоизлияний в почечную паренхиму или ткань опухоли.
Наиболее редкий и самый поздний симптом из клинической триады — пальпируемая опухоль. Подвижность опухоли зависит как от степени распространения ее в окружающих тканях, так и от степени вовлечения в воспалительный процесс окружающей паранефральной клетчатки. Наиболее часто пальпируется опухоль, расположенная в нижнем сегменте почки. Поверхность опухоли может быть бугристой или гладкой, консистенция — плотной или эластичной.
Важным местным симптомом ПКР у мужчин является варикоцеле. Причинами его развития могут быть: сдавление нижней полой вены или одной из яичковых вен опухолью или метастатическими узлами; сдавление или прорастание опухолью почечной вены; наличие опухолевого тромба в почечной вене; тромбоз нижней полой вены; перегиб почечной вены в результате увеличения массы почки, смещения ее книзу. Если варикоцеле диагностируется с правой стороны, это, как правило, указывает на наличие опухоли в правой почке.
Диагностика. Рак почки у части пациентов может длительное время протекать без всякой симптоматики, у других же нередко бывают необычные и вводящие в заблуждение симптомы, по этой причине ПКР называют «великим имитатором».
Определенную роль в постановке диагноза играет правильно и тщательно собранный анамнез. Одна из жалоб, с которыми больные обращаются к врачу, — гематурия в различных ее проявлениях. Особое внимание должно быть уделено лихорадке и повышенной СОЭ.
Во время осмотра необходимо обратить внимание на общее состояние больного, окраску кожных покровов, состояние лимфатической системы, наличие измененной конфигурации живота. Отеки нижних конечностей свидетельствуют о сдавлении нижней полой вены. Расширение подкожных вен живота может быть следствием нарушенного оттока из почки. Во время осмотра больного необходимо помнить о возможном наличии варикоцеле. Если при осмотре выявляется деформация костей, это может свидетельствовать о наличии костных метастазов.
К сожалению, данные осмотра позволяют выявить в основном далеко зашедшие формы ПКР.
Клиническая диагностика ранних форм ПКР крайне затруднительна, следовательно, необходимо использовать инструментальные методы диагностики.
Рентгенологический метод исследования занимает одно из ведущих мест в распознавании опухолей почки. Обследование больного всегда следует начинать с обзорной рентгенографии. Она дает представление о контурах, форме, размерах, структуре, положении почек, позволяет оценить состояние окружающих тканей, лимфатических узлов. Для более четкого выявления контуров почки можно прибегнуть к таким ранее широко применявшимся методам, как томография и пневморетроперитонеум.
Следующим этапом рентгенологического обследования больных ПКР является экскреторная урография. Она неспецифична, нечувствительна и обычно может использоваться для первоначальной оценки новообразований почки. В последние годы применяется так называемая внутривенная инфузионная урография и нефротомография.
Экскреторная урография и ее разновидности помогают диагностировать ПКР, если имеются некоторые характерные признаки опухоли:
1.увеличение размеров почки, увеличение расстояния между полюсами почки и ее общих контуров, смещение почки, ротация ее вокруг продольной оси;
2.деформация лоханки, дефект ее наполнения, узурация контуров лоханки; при тотальном прорастании лоханки контрастное вещество может совершенно не заполнить лоханку;
3.изменения со стороны чашечек: частичное или полное исчезновение, ампутация одной или нескольких чашечек, сдавление чашечек с сужением и вытягиванием или расширением, смещение чашечек, сближение или раздвигание их с увеличением угла между ними, деформация чашечек в виде «ножки паука»;
4.изменение положения мочеточника и сдавление его в верхнем отделе за счет больших размеров опухоли нижнего полюса почки и метастазов в регионарных лимфатических узлах.
Ретроградная пиелография для диагностики ПКР в последние годы применяется крайне редко.
В настоящее время важное значение в диагностике ПКР имеют методы исследования сосудов: аортография, селективная почечная ангиография, венокавография и селективная почечная венография.
При интерпретации почечных ангиограмм учитываются изменения сосудистого рисунка, а также характер изображения контуров и размеров почки в зависимости от фазы циркуляции контрастного вещества в ее сосудах. При ПКР архитектоника сосудистого дерева почки полностью разрушена: сосудистая сеть в опухолевой ткани развита обильно, распределена бессистемно, сосуды анастомозируют между собой с образованием артериовенозных анастомозов, которые называются «озерами» или «лужицами».
Преимущество метода почечной ангиографии состоит не только в том, что она позволяет уточнить характер, локализацию, распространенность ПКР, установить нарушение кровообращения в зоне патологического очага, но и дает возможность определить целесообразность, характер и масштаб оперативного вмешательства. Неоценимое значение она приобретает для выявления ранних форм ПКР, а также для дифференциальной диагностики с другими заболеваниями почек.
Что касается венокавографии, то она позволяет получить дополнительные данные о характере опухолевого процесса, прорастании или тромбозе нижней полой вены, почечных вен, а также уточнить наличие и локализацию увеличенных, пораженных опухолевыми метастазами регионарных лимфатических узлов и до операции выяснить операбельность и объем хирургического вмешательства.
В настоящее время рентгеновская компьютерная томография признана наиболее точным и объективным методом выявления опухолей почек. Она позволяет установить:
1.локализацию и размеры опухолевого образования;
2.отношение опухоли к чашечно-лоханочной системе;
3.глубину прорастания паренхимы;
4.структуру опухоли;
5.инфильтрацию паранефрального жира;
6.тромбирование почечных вен (исключить или выявить);
7.опухолевый тромбоз нижней полой вены;
8.увеличение регионарных лимфатических узлов, их консистенцию, локализацию и размеры;
9.инвазию опухоли в соседние органы;
10.абдоминальную пенетрацию;
11.метастазы в печени;
12.метастазы в костях.
Рак почки на компьютерных томограммах определяется в виде объемного образования с гомогенной или неоднородной внутренней структурой по плотности несколько выше или ниже нормальной паренхимы, может сопровождаться: резкой деформацией почки и синуса или отсутствием их изображения на срезе; наличием симптомов «клюва» или «хобота»; полной или частичной облитерацией паранефрона, уплотнением почечной фасции; утолщением сосудистой ножки, увеличением забрюшинных лимфатических узлов и нижней полой вены, вовлечением в процесс фасции Героты; деформацией мышц и мягких тканей спины.
Применение магнитно-резонансной томографии в исследовании ПКР все еще остается противоречивым и дискутабельным вопросом.
Ультразвуковое исследование в настоящее время является одним из ведущих методов неинвазивной диагностики опухолей почки. Эхографическая картина при ПКР находится в прямой зависимости от размера опухолевых узлов, их локализации и степени акустической однородности новообразования. ПКР определяется как образование неправильной округлой или овальной формы с неровными контурами, наружный контур может быть четким до тех пор, пока не разрушена жировая капсула почки, в то время как на границе со здоровой паренхимой он является размытым. Чаще всего рак почки имеет пониженную эхогенность и неоднородную структуру, нередко определяются сдавление, раздвоение, деформация, смещение или уменьшение чашечно-лоханочной системы. Часто выявляются деформация почки и увеличение ее размеров.
Цистоскопия играет важную роль в топической диагностике ПКР, особенно при наличии у больного примеси крови в моче. Необходима для определения источника кровотечения (почка или мочевой пузырь) и стороны поражения.
Пункционная биопсия используется для уточнения природы неясных объемных новообразований почки. Этот метод имеет диагностическое значение только при положительных результатах исследования, отрицательные данные не исключают наличия опухоли.
Лабораторные методы исследования: изменения в анализах крови и мочи не являются патогномоничными для ПКР.
Иммунологические методы исследования основаны на различиях антигенов опухолевой и нормальной ткани. Эти различия имеют как качественный, так и количественный характер. Оценка противоопухолевого иммунитета для диагностических целей основывается на изучении реакций клеточного и гуморального иммунитета.
Дифференциальная диагностика. В распознавании ПКР дифференциальная диагностика имеет важное значение, поскольку многие заболевания почки имеют сходную клиническую картину и симптоматику, а также рентгенологические и другие признаки. К таким заболеваниям относятся: солитарная киста почки, парапельвикальная киста, поликистоз почек, мультикистозная почка, гидронефроз и пионефроз, туберкулез почки, абсцесс или карбункул почки, эхинококк почки, камень почки, паранефрит, переходно-клеточный рак лоханки, ангиомиолипома, онкоцитома, метастатические опухоли почек, опухоли забрюшинного пространства и другие заболевания.
Правильная интерпретация и оценка симптомов заболевания и данных всех методов диагностики в комплексе позволяют установить точный диагноз.
Рак почек
Рак почек развивается, когда в одной или обеих почках здоровые клетки изменяются и начинают бесконтрольное размножение, это приводит к образованию избыточного количества ткани — опухоли.
Опухоль может быть злокачественной, индолентной или доброкачественной. Злокачественная опухоль чаще всего представлена карциномой (раком), она может быстро расти и распространяться на другие части тела (метастазировать). Индолентная опухоль также является карциномой, но этот тип опухоли характеризуется медленным ростом и редко распространяется на другие части тела. Доброкачественная опухоль может расти, но никогда не метастазирует.
Пятилетняя выживаемость людей с раком почки составляет 75 %. Однако выживаемость зависит от нескольких факторов, включая вид рака, тип раковых клеток и стадию болезни. Если рак почки диагностируется в тот момент, когда его распространение ограничено почкой, пятилетняя выживаемость составляет 93 %. Если рак распространился на окружающие ткани или органы и/или региональные лимфатические узлы, — 70 %. Если на отдаленную часть тела (метастазировал), — 12 %.
Важно помнить: статистика выживаемости людей с раком почки является приблизительной.
На консультации онколога клиники Рассвет вы можете задать интересующие вас вопросы и узнать всю необходимую информацию о вашей болезни для лучшего понимания статистических данных.
Строение и функция почек
Почки — парный орган, расположенный в поясничной области по обеим сторонам от позвоночника. Размер почки примерно равен размеру кулака.
Почки фильтруют кровь для удаления примесей, излишков минералов и солей, излишней воды. Ежедневно почки фильтруют около 150 литров крови для получения 2 литров мочи. Почки вырабатывают гормоны, которые помогают контролировать артериальное давление, выработку эритроцитов и другие функции организма.
У большинства людей имеется две почки, каждая работает независимо друг от друга. Работа здоровой почки настолько эффективна, что организм может функционировать с менее чем одной полной почкой. Нарушения в работе почек приводят к интоксикации и дисфункции других органов и систем.
Если функции почек полностью утрачены, человек может жить с диализом — механизированным процессом фильтрации. Диализ можно сделать через кровь (гемодиализ) или, используя брюшную полость пациента (перитонеальный диализ).
Виды злокачественных опухолей почек
Почечно-клеточный рак (ПКР). Наиболее распространенный вид рака почек у взрослых, частота встречаемости — около 85 % от всех видов злокачественных опухолей почек. Развивается в проксимальных почечных канальцах, составляющих систему фильтрации почки (в каждой почке тысячи таких крошечных фильтрующих единиц). Варианты лечения ПКР будут рассмотрены ниже.
Рак чашечно-лоханочной системы (переходно-клеточный рак или уротелиальный рак). На него приходится 5-10 % случаев рака почек, диагностированного у взрослых. Развивается в области почек, где моча собирается до того, как попадет в мочевой пузырь. Рак чашечно-лоханочной системы лечится так же, как рак мочевого пузыря, поскольку оба вида рака развиваются из одинаковых клеток.
Саркома. Редкая злокачественная опухоль, развивается из мягких тканей почки или из ее капсулы — тонкого слоя соединительной ткани, окружающей почку. Саркому почки обычно лечат хирургическим путем. Опухоль часто рецидивирует и распространяется на другие части тела.
Нефробластома (опухоль Вильмса). Чаще всего встречается у детей и лечится иначе, чем рак почки у взрослых, распространенность — около 1 % случаев от всех видов рака почек. Нефробластома поддается успешному (в большей степени, чем другие виды рака почек) лечению методами лучевой терапии и химиотерапии при сочетании с хирургическим вмешательством.
Лимфома. Может поражать обе почки и проявляться увеличением лимфатических узлов в других частях тела, в том числе на шее, в грудной клетке и брюшной полости. В редких случаях лимфома почек может появляться как одиночная опухолевая масса в почке. При лимфоме, вместо операции, проводится химиотерапия.
Вид рака почки зависит от типа составляющих его клеток.
Наиболее распространенные типы раковых клеток почек
На сегодняшний день известно более 30 различных типов клеток рака почек.
Светлоклеточный рак. На этот тип рака приходится около 70-80 % случаев. Клетки светлоклеточного рака варьируются от медленно растущих (класс 1) до быстро растущих (класс 4). Особенно эффективными методами лечения светлоклеточного рака почки являются таргетная терапия и иммунотерапия.
Папиллярный рак. Папиллярный рак почки встречается у 10-15 % пациентов. Этот вид рака подразделяется на 2 подтипа: тип 1 отличается относительно низкой степенью злокачественности и благоприятным прогнозом; тип 2 характеризуется высокой степенью злокачественности и выраженной склонностью к метастазированию.
Локализованный папиллярный рак почки часто лечится хирургическим путем. Местно-распространенный метастатический папиллярный рак почки — таргетными препаратами (ингибиторами роста кровеносных сосудов). Использование иммунотерапии для лечения метастатического папиллярного рака все еще находится в стадии исследования.
Хромофобный тип. Встречается в 4-5 % случаев. Это еще один необычный, отличающийся от других, вид рака. Он может обладать индолентным (вялотекущим) ростом опухоли. Опухоль при этом имеет агрессивный рост и низкую склонность к метастазированию. В настоящее время проводятся клинические испытания, направленные на поиск наиболее эффективных способов лечения этого типа рака.
Онкоцитарный тип. Встречается в 2-5 % случаев. Это медленно растущий тип рака почек, который метастазирует редко (или вообще не метастазирует).
Протоковый тип. Протоковая карцинома встречается в 1-2 % случаев. Этот тип рака чаще диагностируется у людей в возрасте от 20 до 30 лет. Он начинается в собирательных протоках почки, из-за связи с чашечно-лоханочной системой тесно связан с переходно-клеточным раком. Протоковая карцинома трудно поддается лечению, даже при сочетании системной химиотерапии и хирургического вмешательства.
Саркоматоидный тип. Каждый опухолевый подтип рака почек (светлоклеточный, папиллярный, хромофобный и т. д.) при микроскопическом исследовании может иметь сильно дезорганизованные черты. Патологоанатомы часто описывают такие типы как «саркоматоидные». Это не отдельный подтип опухоли, но выявление саркоматоидных элементов говорит об очень агрессивной форме рака почек. Существуют многообещающие научные исследования об эффективности иммунотерапевтического лечения людей с саркоматоидными типами опухолей почек.
Медуллярный тип. Это редкая и очень агрессивная форма рака почек. Чаще всего встречается у людей негроидной расы и ассоциируется с серповидно-клеточной анемией (наследственной гемоглобинопатией). Комбинации химиотерапии с ингибиторами роста кровеносных сосудов рассматриваются как эффективные варианты лечения, основанные на некоторых научных данных. В настоящее время проводятся клинические испытания, направленные на определение наилучшей тактики лечения.
Ангиомиолипома. Доброкачественная опухоль, которая имеет уникальный вид на КТ и при осмотре под микроскопом. Обычно применяется хирургическое лечение или (если опухоль небольшая) активное наблюдение. Значительное кровотечение — редкое явление, чаще встречается у беременных женщин и женщин в пременопаузе. Агрессивная форма ангиомиолипомы — эпителиоид — может в редких случаях прорастать в почечную вену, нижнюю полую вену и распространяться на близлежащие лимфатические узлы или органы (например, печень).
В онкологическом отделении клиники Рассвет проводятся высокоточные гистологические, иммуногистохимические и молекулярно-генетические исследования. Точное определение типа клеток опухоли почки позволяет правильно планировать лечение.
Факторы риска рака почек
К фактором риска рака относятся все факторы, увеличивающие вероятность его развития. Важно понимать, что большинство из них только оказывают негативное влияние, но не вызывают рак напрямую. У некоторых людей с несколькими факторами риска рак никогда не разовьется, в то время как у других людей, с неизвестными факторами риска, разовьется. Знание факторов риска и их обсуждение с врачом может помочь вам сделать выбор, касающийся изменения образа жизни и медицинского обслуживания.
Факторы, которые могут повысить риск развития рака почек:
Генетические заболевания и рак почек
Несмотря на то, что рак почки может иметь семейный характер, наследственный рак почки встречается редко, примерно в 5 % случаев. Было обнаружено лишь несколько специфических генов, повышающих этот риск. Многие гены также связаны со специфическими генетическими синдромами.
Знание о наличии специфического генетического синдрома в семье может помочь пациенту и его врачу разработать соответствующий план скрининга рака, а в некоторых случаях определить оптимальные варианты лечения. Генетическую мутацию можно выявить только с помощью генетического тестирования.
Генетические заболевания, повышающие риск развития рака почки:
Профилактика рака
Исследователи продолжают изучать факторы риска различных видов рака и разрабатывать методы их профилактики. Действенного способа полностью предотвратить онкологическое заболевание не существует, но повлиять на модифицируемые факторы риска можно:
Скрининг рака почек
Скрининг используется для поиска рака до того, как появятся какие-либо симптомы или признаки. Ученые уже разработали и продолжают разрабатывать множество тестов, которые можно использовать для скрининга организма человека на наличие определенных видов рака.
Общие цели скрининга рака:
Подробнее
Что касается рака почек, на настоящий момент не существует одобренных и доказавших свою эффективность скрининговых исследований, направленных на выявление заболевания на ранних стадиях. В отдельных случаях людям с высоким риском рака почек рекомендуются индивидуальные скрининг-программы. Так, пациентам с семейным анамнезом рака почек иногда предлагают пройти компьютерную томографию, магнитно-резонансную томографию или ультразвуковое исследование.
Если вы находитесь в группе повышенного риска почечно-клеточного рака, онколог клиники Рассвет подберет вам индивидуальную тактику наблюдения и лечения.
Симптомы рака почек
Часто рак почки обнаруживается при рентгеновском или ультразвуковом обследовании, выполненном по другой причине. На ранних стадиях рак почки не вызывает боли. Часто симптомы заболевания появляются, когда опухоль становится крупной и начинает поражать расположенные рядом органы.
Люди с раком почки могут испытывать перечисленные ниже симптомы. Иногда у пациентов не обнаруживается ни одного из этих изменений. В других случаях причиной симптома может быть болезнь, не являющаяся раком.
Симптомы рака почек:
Если вас беспокоят какие-либо изменения самочувствия, вы наблюдаете вышеперечисленные симптомы, запишитесь на консультацию в клинику Рассвет. Мы поможем выяснить причину вашей проблемы, поставим правильный диагноз и назначим необходимое лечение.
Если диагноз рак установлен, облегчение симптомов остается важной частью ухода и лечения рака. Паллиативная или симптоматическая терапия часто начинается вскоре после постановки диагноза и продолжается в течение всего периода лечения. Обязательно рассказывайте своему лечащему врачу о симптомах, которые вы испытываете, в том числе о любых новых симптомах или изменениях.
Диагностика рака почек
Для первичной диагностики, направленной на выявление конкретного вида онкологического заболевания, сегодня проводится множество тестов и исследований. Также они необходимы, чтобы выявить метастазирование — распространение злокачественных клеток из первичного очага в другие ткани или органы.
Факторы, которые могут учитываться врачом при выборе диагностического алгоритма:
Для диагностики рака почек, в дополнение к физическому обследованию, могут использоваться следующие тесты:
Биопсия с последующим гистологическим исследованием — наиболее точный и информативный метод, позволяющий установить наличие рака и его тип. Если биопсия невозможна, для установления точного диагноза могут потребоваться другие исследования.
Отчет о патогистологическом исследовании отражает тип клеток, вызывающих рак, это важно для планирования лечения. Онколог должен иметь данные патогистологического исследования, прежде чем рекомендовать системную терапию, которая включает в себя использование лекарств, воздействующих на весь организм.
В некоторых случаях, для планирования оперативного лечения, хирургу-онкологу могут потребоваться результаты биопсии опухоли почки. Однако, если томографические исследования показывают наличие солидной и растущей опухоли, хирург может сначала ее удалить, окончательный тип и стадию опухоли затем определяет патологоанатом.
Ситуация каждого пациента индивидуальна, на консультации в клинике Рассвет можно обсудить с онкологом необходимость проведения биопсии до начала лечения.
Методы диагностической визуализации
Компьютерная томография (МСКТ или КТ). КТ позволяет получить изображение внутренних органов с помощью рентгеновских снимков, сделанных под разными углами. Компьютер объединяет эти снимки в детальное трехмерное изображение, которое показывает любые аномалии или опухоли. Иногда для получения более информативного изображения используется контрастное вещество — специальный краситель (вводится в вену пациента), который обеспечивает лучшую детализацию изображений, полученных с помощью КТ. Например, кисты почек не захватывают контрастное вещество, а опухоли почек захватывают и становятся хорошо видны. Если у пациента имеется тяжелое хроническое заболевание почек или почечная недостаточность, использовать контрастное вещество небезопасно. Компьютерная томография мочевыводящих путей называется КТ-урографией. Следует обратите внимание, что ПЭТ-КТ не является полезным методом исследования при почечно-клеточном раке.
Рентген. Рентгеновский снимок — это способ создания изображения внутренних структур организма с помощью рентгеновских лучей.
Магнитно-резонансная томография (МРТ). Использует магнитные поля для получения подробного изображения тела. При сканировании, для создания более четкого изображения, может применяться специальный краситель гадолиний (вводится в вену пациента).
Цистоскопия и нефроуретероскопия. Иногда используются при раке мочеточника или почечной лоханки, редко — при почечно-клеточном раке (если на предварительных визуализирующих исследованиях обнаружены опухоль или камень в мочевом пузыре). Во время этих процедур пациенту вводят седативный препарат, через мочеточник в мочевой пузырь и вверх в почку вводят тонкую трубку с видеокамерой и подсветкой. Седативный эффект от лекарства позволяет пациенту расслабиться, успокоиться или заснуть. Эту процедуру можно использовать для проведения биопсии и получения опухолевых клеток для исследования под микроскопом, а иногда и для полного уничтожения мелких опухолей.
После проведения диагностических исследований онколог клиники Рассвет изучит результаты вместе с вами. Если диагноз рак будет подтвержден, результаты исследований позволят установить стадию болезни и выбрать необходимую лечебную тактику.
Стадирование рака почек
Стадирование — это способ описания локализации рака, его распространенности, влияния на другие органы и системы организма. Знание стадии помогает врачу решить, какое лечение лучше, предсказать прогноз пациента. Для стадирования рака почек используется система TNM.
Система стадирования TNM
Существует 5 стадий: стадия 0 (ноль) и стадии I-IV (1-4). К этим трем компонентам добавляются цифры, указывающие на распространенность злокачественного процесса: Т0, Т1, Т2, Т3, Т4; N0, N1, N2, N3; M0, M1.
Классификация TNM рака почки
* Регионарными лимфатическими узлами почки являются лимфоузлы ворот почки, абдоминальные, парааортальные и паракавальные лимфоузлы. Сторона поражения не влияет на категорию N.
Группировка по стадиям рака
Врачи определяют стадию рака, комбинируя классификации T, N и M.
I стадия — опухоль имеет размер 7 см или меньше и расположена только в почке. Она не распространилась на лимфатические узлы или отдаленные органы (T1, N0, M0).
II стадия — опухоль крупнее 7 см, но находится только в почке. Она не распространилась на лимфатические узлы или отдаленные органы (Т2, N0, М0).
III стадия — любое из этих состояний:
IV стадия — любое из этих условий:
Факторы прогноза рака почек
Факторы прогноза позволяют предсказать, как быстро будет расти и распространяться рак почек и насколько эффективным будет лечение. Эти факторы включают в себя:
Как лечить рак почек
Лечение рака почек в клинике Рассвет проходит в соответствии с принятыми стандартами.